Con el propósito de disminuir la variabilidad en la petición de pruebas preoperatorias y facilitar la toma de decisiones, nuestro centro ha establecido un protocolo de pruebas preoperatorias para pacientes ASA I y ASA II tratados mediante cirugía mayor ambulatoria (CMA). El objetivo del estudio fue calcular el impacto económico relacionado con la falta de adherencia de los profesionales al protocolo establecido.
MétodosEstudio de costes retrospectivo con un muestreo aleatorizado simple de 353 pacientes atendidos en la consulta de anestesia durante un año. Se analizaron aspectos relacionados con los costes, así como el perfil de pacientes y especialidades según el grado de cumplimiento del protocolo establecido.
ResultadosLa falta de adherencia al protocolo fue del 70%. Se realizaron 138 radiografías de tórax y 218 electrocardiogramas no indicados, lo que supuso un exceso de coste medio de 34 € por paciente. Teniendo en cuenta el coste de ambas pruebas y la población atendida en CMA durante el año evaluado, la falta de adherencia al protocolo supuso un exceso de coste anual para el centro entre 69.337 € y 84.727 €.
ConclusionesEs preciso reducir la variabilidad clínica y favorecer la creación de sinergias entre los diferentes servicios para adecuar la petición de pruebas complementarias, disminuir los costos de la atención y mejorar la calidad asistencial.
With the purpose of decreasing the existing variability in the criteria of preoperative evaluation and facilitating the clinical decision-making process, our hospital has a protocol of preoperative tests to use with ASA I and ASA II patients. The aim of the study was to calculate the economic impact caused by clinicians’ non-adherence to the protocol for the anaesthesiological evaluation of ASA 1 and ASA II patients.
MethodsA retrospective study of costs with a random sample of 353 patients that were seen in the consultation for Anesthesiology over a period of one year. Aspects related to the costs, patient's profiles and specialties were analysed, according to the degree of fulfillment of the protocol.
ResultsThe lack of adherence to the the protocol was 70%. 130 chest X-rays and 218 ECG were performed without indication. This generated an excess costs of 34 € per patient. Taking into account the expenses of both tests and the attended population undergoing ambulatory surgery during the one-year period, an excess spending for the hospital of between 69.164 € and 83.312 € was estimated.
ConclusionsClinical variability should be reduced and the creation of synergies between the different departments should be enhanced in order to adjust the request for unnecessary complementary tests to decrease health care and to improve the quality of patient care.
La valoración preoperatoria tiene el objetivo de recabar información del estado psíquico-físico del paciente, valorar el riesgo anestésico-quirúrgico y trazar un plan anestésico-analgésico y de cuidados perioperatorios. Dado que el estado físico del paciente se correlaciona con un diferente riesgo operatorio de la clasificación de la American Society of Anesthesiologists1 (ASA), es necesaria una adecuada selección y evaluación preoperatoria de los pacientes que van a ser tratados mediante una intervención quirúrgica. Para ello, la valoración anestésica ha venido incluyendo una serie de pruebas diagnósticas con la intención de detectar enfermedades no diagnosticadas previamente y garantizar, así, que el paciente concurre a la cirugía bajo unos criterios de seguridad. Sin embargo, la realización de estas pruebas, a menudo solicitadas de manera rutinaria y automática, sin una indicación clínica específica y basadas en el concepto erróneo de que pueden sustituir a la historia clínica y la exploración física del paciente2, suponen un gasto innecesario, de cuestionable valor diagnóstico, en general inútiles y con un impacto muy limitado en el resultado final de la intervención. De esta manera, los pacientes son estudiados mediante pruebas no exentas de riesgo que merman la calidad asistencial a la vez que aumentan considerablemente el coste por paciente, a lo que se suman otros costes indirectos como desplazamientos, pérdida de productividad laboral, etc. Aunque muchas de las pruebas preoperatorias son de bajo coste, si consideramos el elevado número de pacientes intervenidos que pertenecen a las categorías ASA I y II, constituyen un gasto evitable de millones de euros para el sistema sanitario3. En la actual búsqueda de garantizar la sostenibilidad del sistema sanitario, el aumento de la eficiencia en la gestión sanitaria es un objetivo de gran relevancia.
El protocolo de petición de pruebas preoperatorias de nuestro centro, basado en las recomendaciones de la Sociedad Española de Anestesia, Reanimación y Terapéutica del Dolor y de la Asociación Española de Cirugía Mayor Ambulatoria, establece los criterios bajo los cuales debe solicitarse una prueba diagnóstica para aquellos pacientes que van a ser intervenidos en una cirugía de bajo riesgo, en función de su clasificación ASA. En nuestro centro, esta información había sido difundida a todos los servicios quirúrgicos que realizan intervenciones de cirugía mayor ambulatoria (CMA).
Si bien muchos estudios han apuntado a la existencia de una importante variabilidad a la hora de realizar un mismo procedimiento en el ámbito sanitario de nuestro país, según el conocimiento de los autores, no existe ningún estudio que haya estimado el coste atribuible a la variabilidad en la valoración preoperatoria en CMA.
El objetivo principal del estudio ha sido calcular el impacto económico asociado a la variabilidad clínica relacionado con la falta de adherencia al protocolo establecido en nuestro centro para la valoración anestésica de pacientes ASA I y II. Como objetivo secundario, los autores se propusieron describir y analizar el perfil de pacientes y especialidades quirúrgicas según el grado de cumplimiento del protocolo.
MétodosSe realizó un estudio de minimización de costes retrospectivo, con un muestreo aleatorizado simple de casos atendidos en consulta de anestesia de la unidad CMA, en un periodo de 12 meses (junio de 2012-mayo de 2013).
Con relación a las pruebas preoperatorias, el protocolo determinaba que los pacientes clasificados como ASA I y II, tratados mediante cirugía de bajo riesgo (procedimientos habitualmente realizados en régimen ambulatorio), debían tener realizada una analítica completa de hematología, coagulación, glucemia, creatinina, urea e iones. En pacientes mayores de 45 años y fumadores importantes (más de 20 cigarrillos día), se solicitaría una radiografía de tórax (RXT). No se recomendaba la realización sistemática de electrocardiograma (ECG) en pacientes ASA I o II. Con estas recomendaciones mínimas, el anestesiólogo encargado de la valoración preoperatoria del paciente en consulta decidiría la petición de otras pruebas complementarias si estas fueran necesarias.
Teniendo en cuenta el análisis de minimización de costes como aquella evaluación aplicable cuando se valoran alternativas con la misma efectividad y el mismo resultado sanitario, se consideró como alternativa menos costosa la aplicación del protocolo del centro.
El estudio piloto, sobre una muestra independiente de 76 pacientes, mostró que en el 65% (IC 95% 56-74) de los casos no se había aplicado correctamente al protocolo. El tamaño muestral estimado (322) fue calculado en función de la prevalencia de No adherencia al protocolo (pacientes en los que no se cumplió el protocolo establecido con respecto al total de analizados) para una población finita y una precisión absoluta del 5%, con un intervalo de confianza del 95%. Para evitar posibles pérdidas se incrementó la muestra en un 10% (353).
Los datos se recogieron a partir de la revisión de las historias clínicas informatizadas, del registro de la consulta de anestesia (aplicación específica del Departamento de Anestesia y Reanimación) y de la hoja de consultas de Anestesia. Los costes de las pruebas complementarias se obtuvieron del sistema de contabilidad analítica del hospital.
Se incluyó a aquellos pacientes evaluados en la consulta de anestesia de CMA en el periodo de estudio. Todos contaban con una valoración anestésica completa e historia clínica con datos de interés. Se excluyó a los pacientes ASA III y IV. El protocolo de estudio fue aprobado por el Comité Ético de Investigación Clínica del centro en septiembre de 2013 (código 228/13).
Se recogieron datos demográficos de los pacientes, estado físico ASA, pruebas preoperatorias realizadas (RXT y ECG), antecedentes médicos y servicio quirúrgico que solicitaba la valoración preoperatoria. En función de estos datos se evaluó la correcta o incorrecta aplicación del protocolo.
Se aplicó a cada paciente el exceso de coste de aquellas pruebas (RXT o ECG) realizadas sin indicación según el protocolo y se calculó el coste medio por paciente en el que no se cumplió el protocolo. Se calculó el porcentaje de No adherencia al protocolo global y para cada variable de interés. Para la estimación del exceso de coste anual, se crearon 2 escenarios extremos utilizando los límites inferior y superior de los intervalos de confianza de las variables definitorias de coste: un escenario de coste anual mínimo, resultado de una mínima No adherencia al protocolo y un mínimo número de pacientes ASA I y II vistos en un año (límites inferiores del IC 95%); y otro de coste anual máximo, resultado de una máxima No adherencia al protocolo y un máximo número de pacientes ASA I o II vistos en un año (límites superiores del IC 95%).a) Exceso de coste anual mínimo=pacientes vistos en consulta en un año× (límite inferior del IC 95% de pacientes ASA I-II) × (límite inferior del IC 95% de pacientes ASA I-II no protocolizados) × (coste medio por paciente en el que no se cumplió el protocolo).b) Exceso de coste anual máximo=pacientes vistos en consulta en un año × (límite superior del IC 95% de pacientes ASA I-II) × (límite superior del IC 95% de pacientes ASA I-II no protocolizados) × (coste medio por paciente en el que no se cumplió el protocolo).
Análisis estadísticoSe realizó un análisis descriptivo de las variables. Se calcularon porcentajes para las variables categóricas y media, y desviación estándar e intervalo de confianza al 95% para las variables cuantitativas. Se determinó el número total y porcentaje de pacientes en los que no se cumplió el protocolo de pruebas preoperatorias establecido. Se estudiaron las características del paciente asociadas a la No adherencia al protocolo con un test de diferencia de proporciones (Chi-cuadrado) para las variables categóricas y de medias (t de Student) para las variables cuantitativas, previa confirmación de su distribución normal.
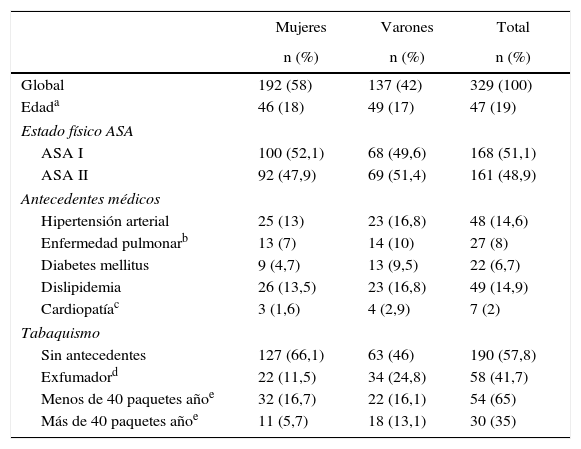
ResultadosFueron estudiados 353 pacientes, de los cuales 329 (93,2%; IC 95%: 90,1-95,4) pertenecían a la clasificación de estado físico ASA I y II. Las características de la población a estudio se describen en la tabla 1. El 6,8% restante eran ASA III y fueron excluidos del estudio.
Características generales de los según el sexo
| Mujeres | Varones | Total | |
|---|---|---|---|
| n (%) | n (%) | n (%) | |
| Global | 192 (58) | 137 (42) | 329 (100) |
| Edada | 46 (18) | 49 (17) | 47 (19) |
| Estado físico ASA | |||
| ASA I | 100 (52,1) | 68 (49,6) | 168 (51,1) |
| ASA II | 92 (47,9) | 69 (51,4) | 161 (48,9) |
| Antecedentes médicos | |||
| Hipertensión arterial | 25 (13) | 23 (16,8) | 48 (14,6) |
| Enfermedad pulmonarb | 13 (7) | 14 (10) | 27 (8) |
| Diabetes mellitus | 9 (4,7) | 13 (9,5) | 22 (6,7) |
| Dislipidemia | 26 (13,5) | 23 (16,8) | 49 (14,9) |
| Cardiopatíac | 3 (1,6) | 4 (2,9) | 7 (2) |
| Tabaquismo | |||
| Sin antecedentes | 127 (66,1) | 63 (46) | 190 (57,8) |
| Exfumadord | 22 (11,5) | 34 (24,8) | 58 (41,7) |
| Menos de 40 paquetes añoe | 32 (16,7) | 22 (16,1) | 54 (65) |
| Más de 40 paquetes añoe | 11 (5,7) | 18 (13,1) | 30 (35) |
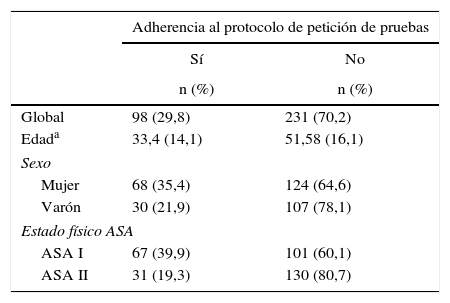
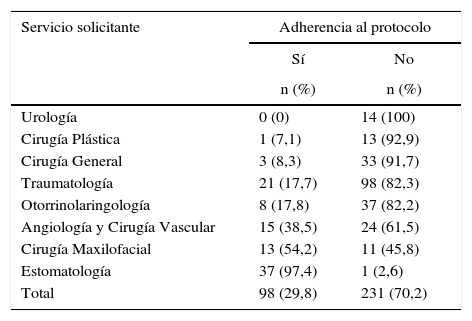
En conjunto, la No adherencia al protocolo se produjo en un 70% (IC 95%: 65-75) de los casos (tabla 2). Los servicios con una mayor No adherencia al protocolo fueron Urología, Cirugía Plástica y Reparadora y Cirugía General, con un 100, 93 y 92% de pacientes en los que no se cumplió el protocolo, respectivamente. El Servicio de Estomatología presentó una No adherencia al protocolo de tan solo el 3% (tabla 3).
Adherencia al protocolo de petición de pruebas prequirúrgicas según edad, sexo y estado físico
| Adherencia al protocolo de petición de pruebas | ||
|---|---|---|
| Sí | No | |
| n (%) | n (%) | |
| Global | 98 (29,8) | 231 (70,2) |
| Edada | 33,4 (14,1) | 51,58 (16,1) |
| Sexo | ||
| Mujer | 68 (35,4) | 124 (64,6) |
| Varón | 30 (21,9) | 107 (78,1) |
| Estado físico ASA | ||
| ASA I | 67 (39,9) | 101 (60,1) |
| ASA II | 31 (19,3) | 130 (80,7) |
Adherencia al protocolo por servicio solicitante de la valoración anestésica prequirúrgica
| Servicio solicitante | Adherencia al protocolo | |
|---|---|---|
| Sí | No | |
| n (%) | n (%) | |
| Urología | 0 (0) | 14 (100) |
| Cirugía Plástica | 1 (7,1) | 13 (92,9) |
| Cirugía General | 3 (8,3) | 33 (91,7) |
| Traumatología | 21 (17,7) | 98 (82,3) |
| Otorrinolaringología | 8 (17,8) | 37 (82,2) |
| Angiología y Cirugía Vascular | 15 (38,5) | 24 (61,5) |
| Cirugía Maxilofacial | 13 (54,2) | 11 (45,8) |
| Estomatología | 37 (97,4) | 1 (2,6) |
| Total | 98 (29,8) | 231 (70,2) |
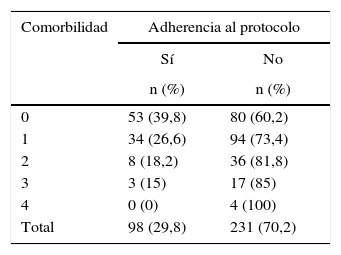
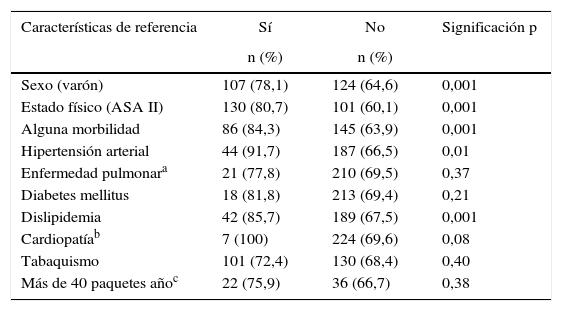
En cuanto a las características de los pacientes, la No adherencia al protocolo se produjo en un porcentaje superior en varones que en mujeres (p<0,001) y en pacientes ASA II frente a pacientes ASA I (p<0,001). Igualmente, se observó que en los pacientes hipertensos y en pacientes dislipidémicos la No adherencia al protocolo fue superior respecto a aquellos que no presentaban estas características (p<0,001). La edad media de los pacientes en los que no se cumplió el protocolo fue de 51,5±16,1, mientras que la de los pacientes en los que sí se cumplió el protocolo fue de 33,4±14,1. Esta diferencia resultó estadísticamente significativa (p<0,001). No se hallaron diferencias estadísticamente significativas en pacientes fumadores, diabéticos, con enfermedad pulmonar o cardiopatía (tabla 6). Asimismo, se encontró una relación directamente proporcional entre la No adherencia al protocolo y el número de comorbilidades de los pacientes (tabla 4).
Porcentaje de No adherencia al protocolo en función de la presencia (Sí) o ausencia (No) de la característica de referencia
| Características de referencia | Sí | No | Significación p |
|---|---|---|---|
| n (%) | n (%) | ||
| Sexo (varón) | 107 (78,1) | 124 (64,6) | 0,001 |
| Estado físico (ASA II) | 130 (80,7) | 101 (60,1) | 0,001 |
| Alguna morbilidad | 86 (84,3) | 145 (63,9) | 0,001 |
| Hipertensión arterial | 44 (91,7) | 187 (66,5) | 0,01 |
| Enfermedad pulmonara | 21 (77,8) | 210 (69,5) | 0,37 |
| Diabetes mellitus | 18 (81,8) | 213 (69,4) | 0,21 |
| Dislipidemia | 42 (85,7) | 189 (67,5) | 0,001 |
| Cardiopatíab | 7 (100) | 224 (69,6) | 0,08 |
| Tabaquismo | 101 (72,4) | 130 (68,4) | 0,40 |
| Más de 40 paquetes añoc | 22 (75,9) | 36 (66,7) | 0,38 |
Respecto a las pruebas preoperatorias, se realizaron un total de 138 RXT y 218 ECG sin indicación (ver tabla 5).
Pruebas realizadas según protocolo y coste asociado
| Pruebas realizadas | Indicado por protocolo (A) | No indicado por protocolo (B) | Coste por prueba (C) | Coste (B×C) |
|---|---|---|---|---|
| n (%) | n (%) | (€/prueba)a | (€) | |
| Radiografía de tórax | 7 (4,8) | 138 (95,2) | 14,56 | 2.009,28 |
| Electrocardiograma | 0 (0) | 218 (100) | 26,98 | 5.881,64 |
| Total | 7.890,92 |
El exceso de coste total en la muestra estudiada fue de 7.890,92 €. El número de pacientes de la muestra en los que no se siguió el protocolo fue de 231, y el exceso de coste medio por paciente en el que no se cumplió el protocolo fue de 34,16 € (IC 95%: 33,06–35,26).
El exceso de coste anual mínimo calculado como consecuencia del no seguimiento del protocolo fue de 69.163,91 €, mientras que el exceso de coste anual máximo resultó de 83.312,48 €.a) Exceso de coste anual mínimo=3.423 pacientes vistos en consulta × (0,91 pacientes ASA I-II/paciente visto en la consulta) × (0,65 paciente en el que no se cumplió el protocolo/paciente ASA I-II) × (34,16 €/paciente en el que no se cumplió el protocolo)=69.163,91 €.b) Exceso de coste anual máximo=3.423 pacientes vistos en consulta × (0,95 pacientes ASA I-II/paciente visto en la consulta) × (0,75 paciente en el que no se cumplió el protocolo/paciente ASA I-II)=2.448 × (34,16 €/paciente en el que no se cumplió el protocolo)=83.312,48 €.
DiscusiónLos principales hallazgos de este estudio han sido el escaso seguimiento del protocolo por parte de los servicios quirúrgicos en una población de pacientes sanos propuestos para procedimientos quirúrgicos de bajo riesgo y sin ingreso, y el consecuente incremento del gasto en nuestro centro hospitalario. Varias razones como la tradición, la inercia, el miedo a repercusiones médico-legales, entre otras, junto a la demostrada lentitud en implementar los avances científicos en la práctica clínica diaria4,5, pueden justificar estos resultados.
Con relación a la RXT, no existe evidencia de que su realización mejore los resultados postoperatorios, ni siquiera en enfermos con riesgo de complicaciones pulmonares perioperatorias. La mayoría de los autores coinciden en que deberían limitarse a pacientes en los que se objetiven nuevos síntomas o signos, en la insuficiencia renal terminal, en la insuficiencia cardiaca descompensada y cuando se prevea que sus resultados puedan condicionar el manejo clínico6–9. En nuestro estudio solo un 5% de los pacientes tenía indicación de esta prueba y su realización supuso una radiación innecesaria y el consecuente sobrecoste añadido. Desconocemos si en algún caso esta prueba condicionó algún cambio en la actitud anestésica, ya que este aspecto no fue objeto del estudio.
De igual manera, el ECG, no indicado en pacientes ASA I y II, se realizó en un porcentaje considerable de pacientes (66%). El protocolo del centro establecía unos criterios muy concretos para su realización, coincidiendo con las guías más aceptadas como la American Heart Association y la European Society of Cardiology, según las cuales se considera una intervención que no es útil, e incluso, que puede ser perjudicial10,11. Otros grupos valoran que en pacientes mayores de 65 años se puede contemplar su realización, siempre que no se disponga de un ECG realizado en el último año12, o en pacientes ASA II con enfermedad cardiovascular, cuando tomen fármacos cardiotóxicos o presenten enfermedad respiratoria o renal leve13. Con esta perspectiva, las enfermedades asociadas de los pacientes ASA II podrían haber justificado la realización de un ECG en un 17% de los casos.
El protocolo permitía la realización de analítica. Aunque en diferentes publicaciones raramente está indicada en pacientes sanos, los estudios de coagulación se deben realizar en pacientes con antecedentes de hemorragia y hematomas, enfermedad o metástasis hepáticas, malnutrición grave, déficit de vitamina K y tratamiento con fármacos anticoagulantes14,15.
Entre los servicios quirúrgicos evaluados, el cumplimiento del protocolo fue muy superior en la especialidad de Estomatología. A pesar de que todos los pacientes estudiados tengan un riesgo anestésico bajo, debido a las características diferenciales de los pacientes atendidos por Estomatología (población joven, con una media de edad de 24 años, menor morbilidad y tratada habitualmente mediante cirugía de extracción de cordales), es posible que la percepción del riesgo anestésico por parte del personal facultativo sea menor que el de otras especialidades. Esta menor percepción de riesgo podría conducir a que se solicitasen un menor número de pruebas diagnósticas de cara a la evaluación preoperatoria, en comparación con otros servicios. Los autores no tienen constancia de estudios que traten este tema, por lo que debería ser explorado en futuras investigaciones.
Las pautas recomendadas se siguieron con mayor frecuencia en pacientes ASA I y con menos comorbilidades. Los resultados observados según las enfermedades asociadas muestran que solo en pacientes con hipertensión o dislipidemia hubo menor adherencia al protocolo y no se encontró relación con otras enfermedades como asma, enfermedad pulmonar obstructiva crónica o diabetes. Es difícil justificar estos hallazgos, ya que, si bien los profesionales pudieron considerar que en el paciente hipertenso estaba justificado realizar más pruebas, otras enfermedades sistémicas como la diabetes debían haber sido consideradas de forma similar. A pesar de no haber encontrado diferencias en la aplicación del protocolo entre no fumadores y fumadores, la adherencia al protocolo sí parece ser menor en pacientes que fuman más de 40 paquetes año y en exfumadores, probablemente en estos últimos porque hayan cesado su hábito tabáquico a causa de otras comorbilidades.
El coste estimado atribuible a la realización de estas pruebas ha sido considerable. No obstante, este coste puede variar en función del indicador seleccionado. Si bien se ha estimado el coste sobre pacientes ASA I y II en los que no se cumplió el protocolo, como hemos visto, la adherencia varía entre los pacientes de ambos grupos, por lo que se podría haber sido más exhaustivo en el cálculo del coste atribuible a cada grupo. Teniendo en cuenta que a ambos grupos se les aplica el mismo protocolo, se ha considerado más adecuado el cálculo conjunto de los costes.
Dado que este estudio se ha realizado con una perspectiva financiera del coste desde el punto de vista del proveedor sanitario, es necesario comentar que no se han tenido en cuenta otros costes indirectos. Por un lado, no se ha imputado el consumo de recursos derivado de la implementación de una nueva política de petición de pruebas (difusión y promoción del protocolo, sesiones formativas, etc.). No obstante, tampoco se han tenido en cuenta los costes indirectos derivados, como la pérdida de productividad y los desplazamientos que los pacientes y sus familias deben soportar para realizar pruebas innecesarias como las descritas, y como la radiación innecesaria de aquellos pacientes tratados mediante RXT. A pesar de ello, consideramos que los resultados del estudio pueden ser útiles para valorar el potencial ahorro y la factibilidad de una política de reducción de la variabilidad clínica sobre el fenómeno descrito.
Este estudio ha encontrado una elevada falta de adherencia del personal facultativo al protocolo de petición de pruebas para valoración prequirúrgica de pacientes de bajo riesgo anestésico tratados mediante CMA, especialmente en pacientes varones, de mayor edad, ASA II y con presencia de morbilidad, que ha conducido a un impacto económico importante y evitable.
Los autores apuestan por implementar y promocionar estrategias basadas en una evaluación continua de las prácticas y políticas de petición de pruebas preoperatorias existentes en los diferentes centros. Se recomienda la realización de estudios cuantitativos que ayuden a determinar el sobrecoste atribuido a este fenómeno, así como estudios cualitativos que incluyan tanto a profesionales sanitarios como a pacientes, que permitan explorar y profundizar en los factores implicados en la falta de adherencia al protocolo e identificar puntos críticos sobre los que intervenir. Se considera fundamental mejorar la información, formación y capacitación de los distintos profesionales implicados en el proceso para mejorar la aplicación de los protocolos vigentes. El desarrollo de estas acciones puede contribuir a la reducción de la variabilidad clínica, la mejor adecuación del gasto sanitario y a la mejora de la calidad asistencial y seguridad de nuestros pacientes.
AutoríaGil-Borrelli se ha encargado del diseño del estudio, el análisis e interpretación de los datos y la redacción del manuscrito. Agustí y Zaballos se han encargado del diseño del estudio y de la adquisición y recogida de datos. Pla y Díaz han contribuido mediante el análisis y la interpretación de los datos, así como en la revisión crítica y aprobación final del manuscrito.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Parte de este trabajo ha sido utilizada para la realización de 2 comunicaciones orales presentadas en el Congreso de la Sociedad Española de Calidad Asistencial celebrado en octubre de 2014, en Madrid, bajo el título de Calidad y eficiencia en la valoración anestésica de pacientes ASA I y II en cirugía mayor ambulatoria.