Introducción
La tiroidectomía es una de las intervenciones más frecuentes en la especialidad de cirugía general y del aparato digestivo, y ha sido estimada en 13-35 por 100.000 habitantes/año1. Diversos estudios han relacionado mejoras en el proceso terapéutico de diversos procesos patológicos con el volumen de éstos, al igual que una menor morbilidad y estancia hospitalaria de la tiroidectomía con la experiencia del cirujano2-6. En nuestro propio país, estudios recientes7,8 han mostrado una disminución significativa de las complicaciones específicas de la cirugía tiroidea al igual que una mayor eficiencia en los resultados asistenciales en unidades específicas de cirugía endocrina o en manos de cirujanos experimentados.
En 1996 diseñamos en nuestro servicio una unidad de cirugía endocrina y de la mama. Previamente, la totalidad de cirujanos del servicio intervenía esta patología. A partir de entonces 4 cirujanos se dedicaron exclusivamente a ella. El objeto de este trabajo es estudiar la influencia de tal superespecialización en los diferentes estándares de la cirugía tiroidea, antes y después de la creación de la unidad de cirugía endocrina.
Material y métodos
Estudio retrospectivo comparativo de dos períodos de 7 años. Durante el primer septenio, antes de la creación de la unidad de cirugía endocrina, los pacientes que precisaban tiroidectomía fueron intervenidos por un total de 16 cirujanos, todos ellos con más de 5 años de experiencia en cirugía general y digestiva tras su período de especialización, así como por 5 MIR (grupo 1 [G1]). Durante el segundo septenio (grupo 2 [G2]) los pacientes fueron intervenidos por los cirujanos que conformaron la unidad de cirugía endocrina y de la mama (una de las 4 unidades en las que se subdividió el servicio, tras acuerdo y la valoración de las preferencias de los diferentes cirujanos de éste); durante este período cambió uno de los cirujanos de tal unidad, por lo que los pacientes fueron intervenidos por un total de 4 cirujanos junto a los 7 MIR del servicio. Se valoraron la edad, el sexo, el riesgo anestésico (según la clasificación ASA), la función tiroidea, el tipo de enfermedad (benigna o maligna), el diagnóstico anatomopatológico, la extensión intratorácica, el tipo de tiroidectomía uni o bilateral y, dentro de éstas, la total, la subtotal o la casi total (definiendo esta última como lobectomía total de un lado y lobectomía subtotal del contralateral) y la utilización de drenajes. En la valoración de las complicaciones postoperatorias se tuvo en cuenta cualquier problema, por mínimo que fuera, que incidiera en la normal evolución postoperatoria. Se valoraron las complicaciones generales y específicas de la cirugía tiroidea. Se consideró la hipocalcemia (descenso del calcio por debajo de 7,9 mg/dl) sólo en pacientes con tiroidectomía bilateral o totalizadora. Se definió como hipocalcemia transitoria la que se recuperó, con o sin tratamiento, dividiéndola en asintomática sin necesidad de tratamiento, asintomática tratada y sintomática; la hipocalcemia asintomática se trató cuando el calcio descendió de 7,5 mg/dl. Se consideró hipocalcemia permanente cuando el paciente precisó tratamiento con calcio oral (con o sin vitamina D) más de 12 meses. Todos los pacientes con alteraciones en la voz fueron estudiados con laringoscopia. La parálisis transitoria del nervio laríngeo inferior (NLI) fue considerada como la recuperada antes de 12 meses; en caso contrario se consideró parálisis permanente. Esta última complicación se refirió tanto a pacientes como nervios en riesgo, es decir el número total de nervios que fueron disecados dependiendo de que el paciente se operara de uno o de los dos lados del cuello. También se valoraron las paratiroides halladas en la pieza de exéresis y la estancia hospitalaria.
Los grupos fueron comparados estadísticamente mediante la prueba de la t de Student, para datos no apareados en variables cuantitativas, y la prueba de la *2 o exacta de Fisher, cuando el número era inferior a 5, en variables cualitativas.
Resultados
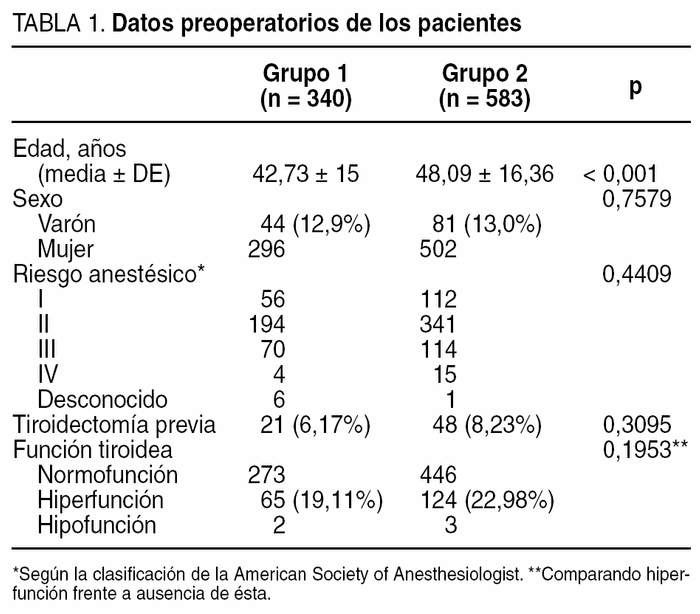
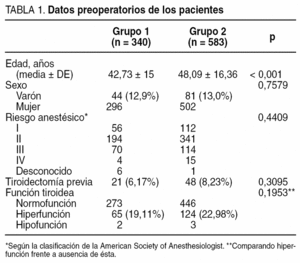
El G1 intervino 340 tiroidectomías y el G2 583. En la tabla 1 se exponen los datos preoperatorios de los pacientes. La edad fue estadísticamente superior en el G2 (p < 0,001). No hubo diferencia en cuanto al sexo, el riesgo anestésico y la función tiroidea (comparando hiperfunción frente a no hiperfunción).
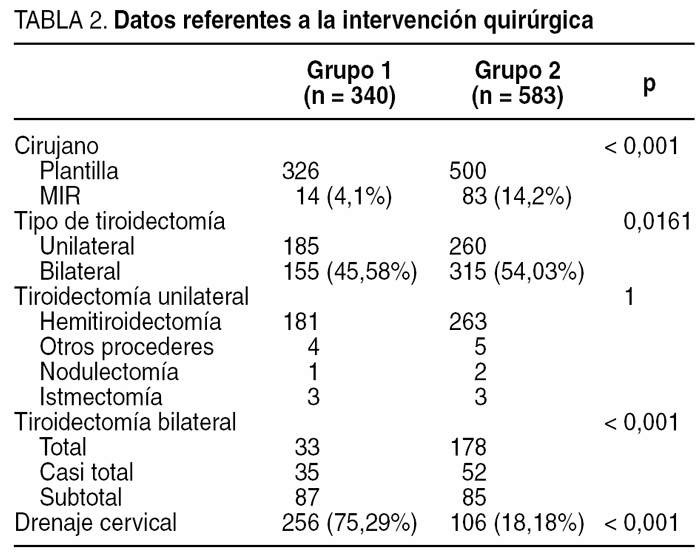
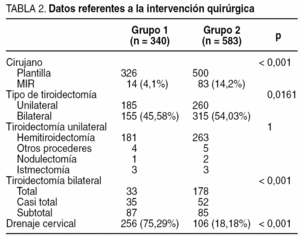
La tabla 2 muestra los datos referentes a la intervención quirúrgica. Los MIR intervinieron a más pacientes con el G2 (14 [4,1%] frente a 83 [14,2%], en el G1 y G2 respectivamente; p < 0,001). Hubo una mayor proporción de tiroidectomías bilaterales en el G2 (p = 0,0161) y dentro de éstas, una mayor tasa de tiroidectomías totales frente a subtotales o casi totales (p < 0,001). En una ocasión se llevaron a cabo procederes de nodulectomía en el G1 para tratar un adenoma folicular de tiroides; los 2 casos del G2 fueron exéresis de nódulos residuales tras tiroidectomías previas, en uno de nódulo intratorácico. Las istmectomías se hicieron, en ambos grupos, para biopsias de nódulos exclusivamente ístmicos, con el fin de descartar malignidad. Se dejaron drenajes en un menor número de pacientes tratados por el G2 (p < 0,001).
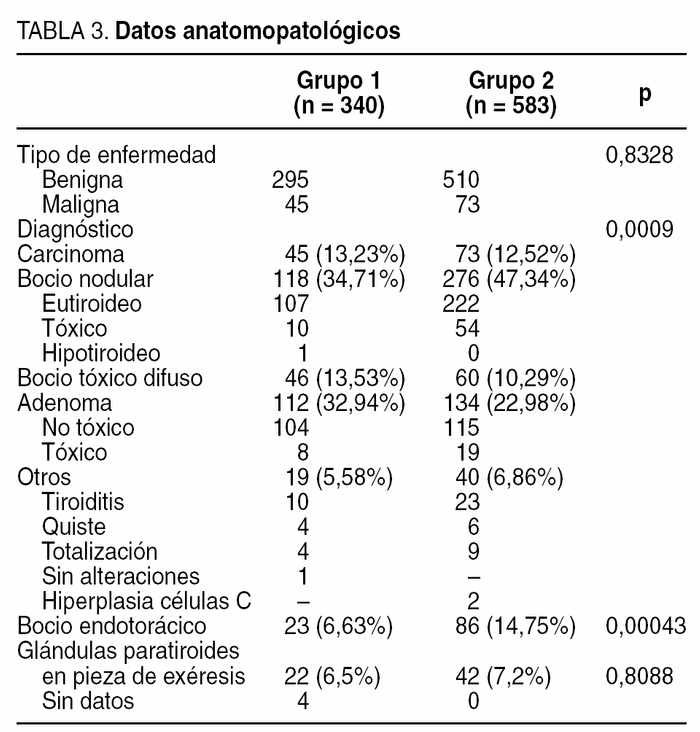
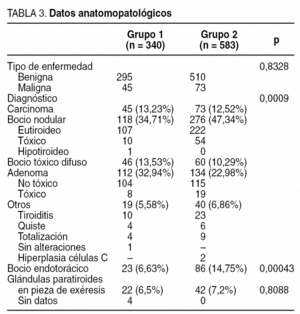
En la tabla 3 se especifican los datos anatomopatológicos. Aunque no hubo diferencias significativas entre enfermedad benigna y maligna, sí las hubo (p = 0,0009) si comparamos los grandes grupos diagnósticos, fundamentalmente porque en el segundo período se intervino a más pacientes con bocio multinodular. También hubo más pacientes con bocio endotorácico (p = 0,004). No se hallaron diferencias estadísticamente significativas entre los grupos respecto a glándulas paratiroides encontradas en la pieza de exéresis.
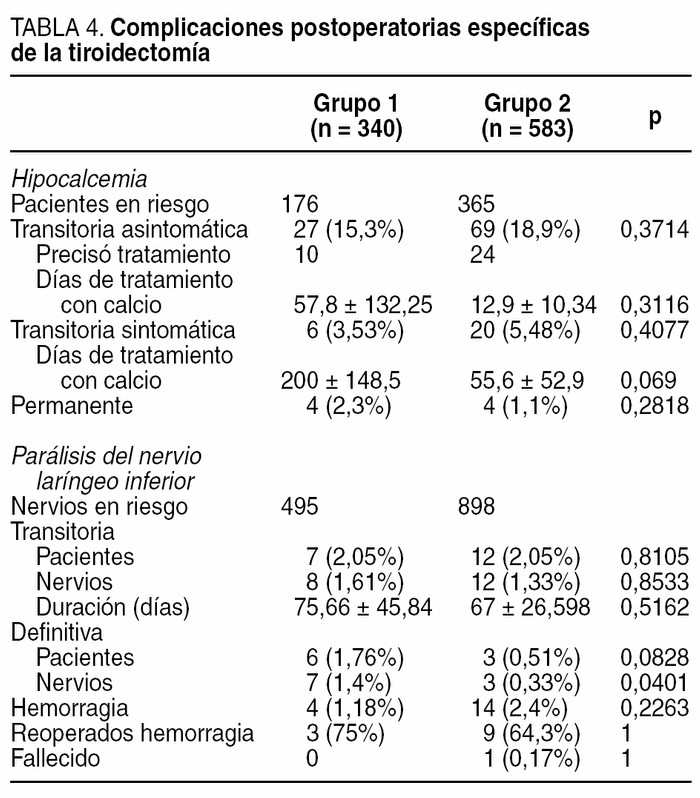
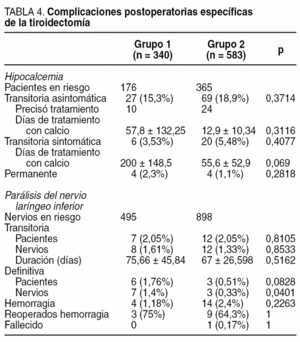
Desde un punto de vista global apareció algún tipo de complicación postoperatoria en 70 (20,6%) pacientes del G1 y 147 (25,1%) del G2, sin diferencias estadísticamente significativas (p = 0,1289); si no tenemos en cuenta la hipocalcemia asintomática que no precisó tratamiento, 43 (12,6%) pacientes del G1 y 79 (13,5%) del G2 tuvieron complicaciones, igualmente sin alcanzar diferencia estadísticamente significativa (p = 0,7716). En la tabla 4 se detallan las complicaciones específicas de la cirugía tiroidea. Si bien no hubo diferencias estadísticas en la hipocalcemia transitoria (asintomática o no) sí fue menor el número de días de tratamiento con calcio en los pacientes del G2. La tasa de lesión transitoria del NLI fue similar en lo que respecta a pacientes y nervios en riesgo; sin embargo, la parálisis definitiva fue inferior en el G2, diferencia que fue casi significativa en lo que respecta a pacientes y que alcanzó diferencia estadística en lo que respecta a los nervios en riesgo. La tasa de hemorragia cervical fue similar entre los grupos, al igual que las reintervenciones por hemorragia.
Falleció un paciente del G2, una anciana de 93 años con bocio endotorácico de larga evolución y compromiso respiratorio grave, que debía intervenirse por presentar un carcinoma de mama. Se decidió intervenirla de los 2 procesos en el mismo acto operatorio. Pese a que no sufrió complicaciones derivadas de ambas técnicas, falleció al octavo día postoperatorio por insuficiencia respiratoria.
La estancia media postoperatoria fue menor en el G2 (3,76 ± 2,59 frente a 2,02 ± 2,31 días en el G1 y el G2, respectivamente; p < 0,001). Los pacientes con estancia de 1 día o menos fueron 23 (6,76%) en el G1 y 330 (56,6%) en el G2, lo que también alcanzó diferencia estadísticamente significativa (p < 0,001). Durante los últimos 3 años del G2 se operó a 71 (12,8%) pacientes en régimen de cirugía mayor ambulatoria, frente a ninguno en el primer período (p < 0,001).
Discusión
Desde hace más de una década se ha insistido en las ventajas de la superespecialización o, para otros, subespecialización. Este estudio fue emprendido para constatar si, en nuestro medio, la dedicación exclusiva de un grupo de cirujanos a una enfermedad concreta conllevaba cambios en los parámetros de calidad asociados a la tiroidectomía.
Lo primero que nos llamó la atención es que en el segundo período de 7 años se intervino a un 70% más de pacientes que en el primero. Dado que la población que asiste nuestra área hospitalaria no ha variado sustancialmente durante los 14 años del estudio, la explicación a este hecho, aunque no ha sido objeto específico de este estudio, se puede hallar en una mayor confianza del internista o endocrinólogo, lo que ha sido previamente constatado6,9. La única diferencia que hemos encontrado entre los 2 períodos es el incremento de la tiroidectomía por bocio multinodular y, dentro de éstos, los intratorácicos. La indicación quirúrgica en esta afección suele deberse, en su mayoría, a síndrome compresivo, y estas molestias pueden minimizarse para no tener que recomendar la cirugía si no se confía en una baja tasa de complicaciones definitivas.
Los MIR intervinieron a más pacientes con el G2. También se ha constatado10 que en los programas de formación posgraduada, en los que existe un cirujano endocrinológico, los cirujanos en formación operan a un número significativamente mayor de pacientes que en los que éste no existe. La tiroidectomía no tiene por qué conllevar un mayor riesgo de complicaciones cuando los pacientes son intervenidos por cirujanos en formación, siempre que estén ayudados por cirujanos con experiencia5,11.
En nuestro servicio partíamos de cirujanos con experiencia, es decir, todos ellos llevaban una práctica profesional de más de 5 años después de su período de especialización. Sin embargo, pensábamos que una forma de ganar experiencia, aunque no única, era un mayor volumen de casos intervenidos, ya que se ha definido a un cirujano de alto volumen como aquel que realiza de 15 a 20 tiroidectomías anuales6. Así, en el segundo septenio se realizaron más tiroidectomías bilaterales y, dentro de éstas, más tiroidectomías totales; es decir, se tendió hacia una cirugía más agresiva. La indicación de tiroidectomía total frente a subtotal o casi total para tratar los bocios nodulares o los difusos, permanece en controversia. Los inconvenientes de la tiroidectomía total se hallan en una mayor tasa de hipocalcemia12,13, aunque sólo de la transitoria y no de la definitiva. Sin embargo, el riesgo de recidivas, tanto del bocio (19-26%)14,15 como del hipertiroidismo (7,5-10%)16,17 es superior, y las complicaciones específicas de la tiroidectomía son considerablemente mayores en las reintervenciones15,18,19. Por ello, la tiroidectomía total se recomienda con frecuencia creciente en la enfermedad benigna14-16,18,20, incluyendo entre sus ventajas un mejor tratamiento y seguimiento del cáncer insospechado asociado a estos procesos21,22. Hay una fuerte evidencia de que con la mayor experiencia se tiende a una tasa mayor de la tiroidectomía total frente a la subtotal6-8,14,18,23,24 sin mayor tasa de complicaciones, como ha ocurrido en nuestro caso: la tasa de hipocalcemia transitoria o permanente no mostró diferencias, pero la necesidad de tratamiento con calcio fue superior en el G1, lo que para el caso de hipocalcemia sintomática casi alcanza diferencia estadísticamente significativa. Las lesiones temporales del NLI no han sido diferentes en los 2 períodos de nuestro estudio, pero sí ha habido un descenso significativo de las definitivas. Este hecho, también observado en otros estudios6,7, puede deberse a una mayor experiencia en la disección del nervio. Actualmente disecamos sistemáticamente el NLI en todo su trayecto cervical. Un estudio reciente sobre más de 27.000 nervios en tiroidectomía por enfermedad benigna25 mostró cómo la disección del NLI mejoró la parálisis temporal y permanente del 3,4 y el 1,1%, respectivamente, cuando no se disecaba, al 2,6 y el 0,4%, respectivamente, con su disección sistemática, lo que coincide con nuestros resultados. La tasa de paratiroidectomía incidental en nuestro estudio está por debajo del 9,1-11% de otras publicaciones26,27.
Así, pese a que los resultados del G1 nos parecen aceptables, la creación de una unidad de cirugía endocrina permitió una cirugía más compleja sin que aumentaran, e incluso disminuyeran, las complicaciones específicas de la cirugía tiroidea.
Las mayores diferencias las hemos encontrado en los parámetros de gestión del proceso. En el segundo período la estancia hospitalaria disminuyó de modo significativo, de forma que más de la mitad de los pacientes estuvieron sólo 1 día postoperatorio en el hospital, pese a tratarse de procederes más complejos y aumentar el número de procederes bilaterales. Creemos que ello se debe a que, con la experiencia, al igual que otros7, hemos adoptado políticas de drenaje selectivo28,29 y métodos de control de la hipocalcemia transitoria con profilaxis con calcio oral, que se han mostrado válidos en otros estudios30-32. La tiroidectomía en régimen de cirugía sin ingreso se debe a una evolución en el concepto de que la necesidad de hospitalización sea imprescindible para la tiroidectomía. También a la práctica de la tiroidectomía bajo anestesia locorregional, bajo estricta selección de los pacientes, que permite una recuperación más rápida31,33 y un inicio temprano de la dieta y la deambulación.
En conclusión, la creación de una unidad de cirugía endocrina permite una gestión más eficiente de la tiroidectomía, debido a una mayor adquisición de experiencia, parece ofrecer mayor confianza a los endocrinólogos, la tasa de tiroidectomías totales es mayor, las complicaciones definitivas son menores, y permite una mejor docencia a los MIR, un menor consumo de recursos y el desarrollo de programas de cirugía mayor ambulatoria para la tiroidectomía.