Una opción de laparostomía contenida (LC) es la «bolsa de Bogotá» (BB). El objetivo de este estudio es comunicar los resultados observados en una serie de pacientes relaparotomizados con LC utilizando la BB, en términos de morbilidad hospitalaria asociada al procedimiento (MHAP).
Material y métodoSerie de casos prospectiva de pacientes relaparotomizados en el Hospital Hernán Henríquez de Temuco, entre 2002 y 2008. La variable resultado fue «desarrollo de MHAP». Otras variables de interés fueron: indicaciones de la LC, tiempo hasta el primer recambio de la BB, periodicidad de las intervenciones quirúrgicas, tiempo hasta la retirada de la BB, tipo de reparación de la pared abdominal, mortalidad hospitalaria y desarrollo de hernia incisional. Se utilizó estadística descriptiva; con cálculo de porcentajes, medidas de tendencia central y dispersión.
ResultadosEn el período de estudio, se utilizó la BB en 86 pacientes (63% eran de género femenino), con una mediana de edad de 53 años. La MHAP fue 38% (infección de sitio operatorio y fístula enterocutánea). La indicación más frecuente de LC fue sepsis intra-abdominal (60%). Las medianas del tiempo hasta el primer recambio de la BB, periodicidad de las intervenciones quirúrgicas y tiempo hasta la retirada de la BB fueron 65 horas, 2 días y 9 días, respectivamente. La reparación de la laparostomía fue con cierre de piel exclusivo, cierre aponeurótico o injerto dermoepidérmico en 50, 39 y 10%, respectivamente. La mortalidad hospitalaria fue 12%. Tras un seguimiento de 48 meses se verificó que el 60% de los pacientes desarrollaron hernia incisional.
ConclusionesLa LC con BB se asocia a una frecuencia considerable de MHAP y complicaciones tardías.
The «Bogota bag» (BB) is one of the options for contained laparostomy (CL). The aim of this study was to report the procedure associated hospital morbidity (PAHM) in patients undergoing relaparotomy followed by a laparostomy using the BB.
Material and methodBetween 2002 and 2008, a prospective series of patients who underwent relaparotomy at the Hospital Hernán Henríquez, Temuco (Chile) was evaluated. The main end point was «development of PAHM». Secondary end points were: indications of the CL, time to first change of the BB, type of abdominal wall repair, hospital mortality and development of ventral hernia. Descriptive statistics were used, with the calculations of percentages and measures of central tendency and dispersion.
ResultsThe BB was used in 86 patients (median age of 53years, 63% female). The PAHM was 38% (surgical-site infection and enterocutaneous fistula). The most frequent indication of CL was intra-abdominal sepsis (60%). The median time until the first change of the BB, the time period between surgical operations, and the time until removal of the BB were 65hours, 2days and 9days, respectively. Laparostomy was repaired exclusively with skin, fascial closure or dermal-epidermal graft in 50, 39 and 10%, respectively. Inhospital mortality was 12%. Sixty percent of the patients developed a ventral hernia within a 48 month follow-up.
ConclusionsCL with a BB is associated with a high rate of PAHM and delayed complications.
La laparostomía contenida (LC) es una técnica quirúrgica que ofrece ventajas en comparación con el cierre abdominal en pacientes que pueden precisar una relapatomía (RL). Entre dichas ventajas estan las siguientes: inspección continua y directa de las vísceras abdominales, fácil acceso a la cavidad peritoneal, drenaje suficiente, descompresión y mejor perfusión; y mejoría de la mecánica pulmonar; por otra parte, evita la lesión de la pared abdominal secundaria a las frecuentes RL. Sin embargo, a su práctica se le ha atribuido morbilidad asociada a la técnica1–3. En el contexto clínico, la RL se puede aplicar bajo el criterio de relaparotomía a demanda (RLD) o relaparotomía programada (RLP).
La LC constituye una opción de RL que se indica como herramienta terapéutica adicional al tratamiento estándar en subgrupos de pacientes con sepsis abdominal, cirugía de control de daños por trauma abdominal y como second-look ante duda de la viabilidad visceral. En estos escenarios, la LC se puede aplicar recurriendo a diferentes alternativas como el simple cierre de la piel utilizando distinto tipo de suturas o inclusive pinzas de campo; la bolsa de Bogotá (BB), las mallas absorbibles y no absorbibles; y la terapia de vacío por aspiración continua (VAC)1–3. Sin embargo, la BB descrita por Borraez en 1984, sigue siendo uno de las alternativas más empleadas, debido a su bajo costo y amplia disponibilidad4,5.
Este manuscrito se escribió siguiendo la pauta de la declaración STROBE para la comunicación de resultados de estudios observacionales6,7.
El objetivo de este estudio es comunicar los resultados observados en una serie de pacientes relaparotomizados a demanda con técnica de LC utilizando la BB, en términos de morbilidad hospitalaria asociada al procedimiento (MHAP).
Material y métodoDiseño del estudioSerie de casos prospectiva.
CentroEl estudio fue realizado en el Servicio de Urgencias del Hospital Hernán Henríquez Aravena de Temuco, en el período enero de 2002 a junio de 2008. El corte del tiempo de seguimiento fue en julio de 2009.
ParticipantesMuestra no-probabilística de casos consecutivos de pacientes relaparotomizados. La totalidad de ellos habían sido intervenidos de urgencia en su primera operación. Se excluyeron pacientes intervenidos por complicaciones sépticas de pancreatitis aguda.
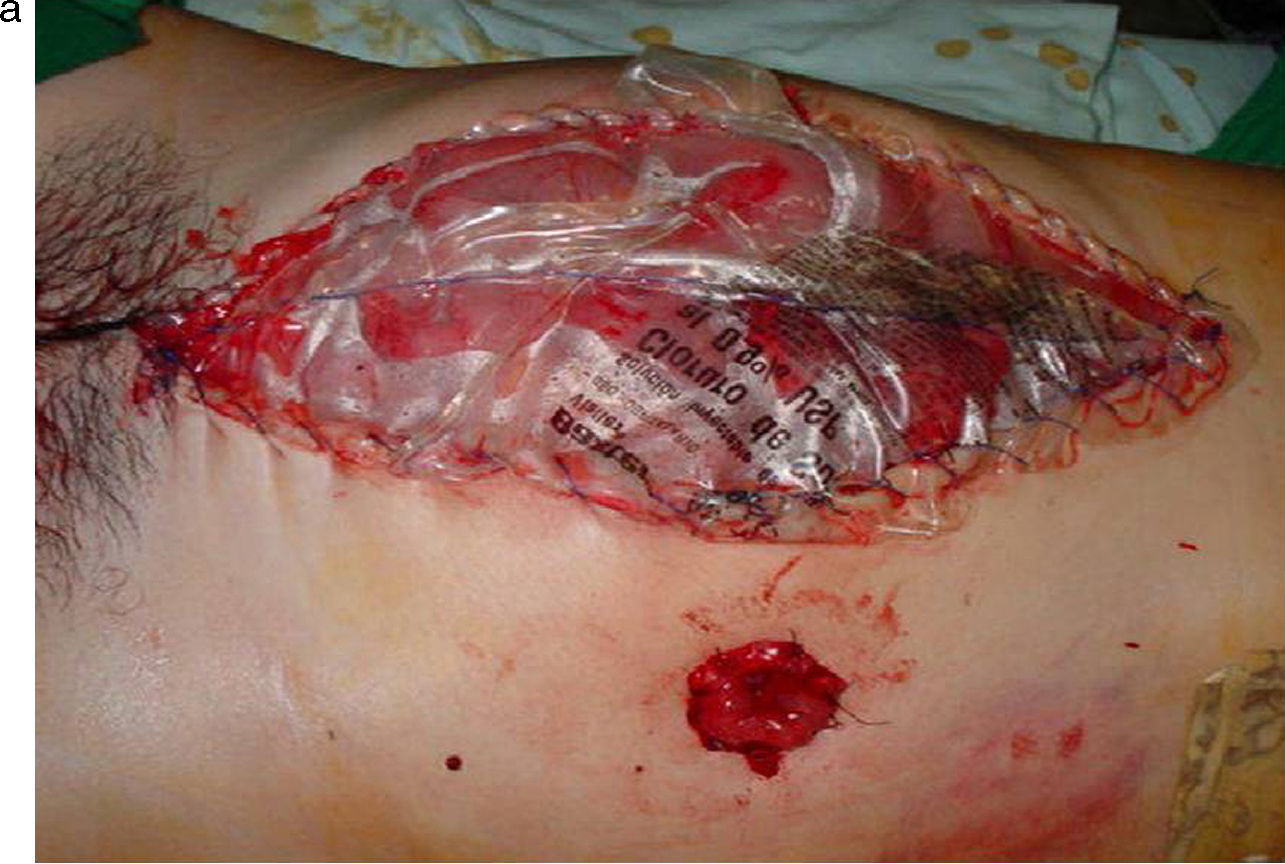
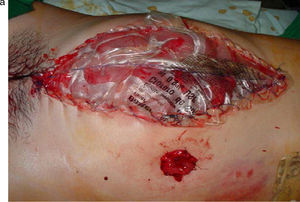
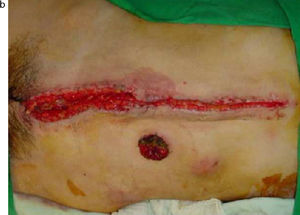
TratamientoDrenaje del foco séptico o control de daños, dejando una LC con una BB para permitir el control de la peritonitis y la descompresión de la presión intra-abdominal. Luego de controlado el proceso infeccioso se cerró la pared abdominal (fig. 1 figs. 1a y 1b). Todos los pacientes tuvieron la asistencia técnica necesaria en la unidad de cuidados intensivos.
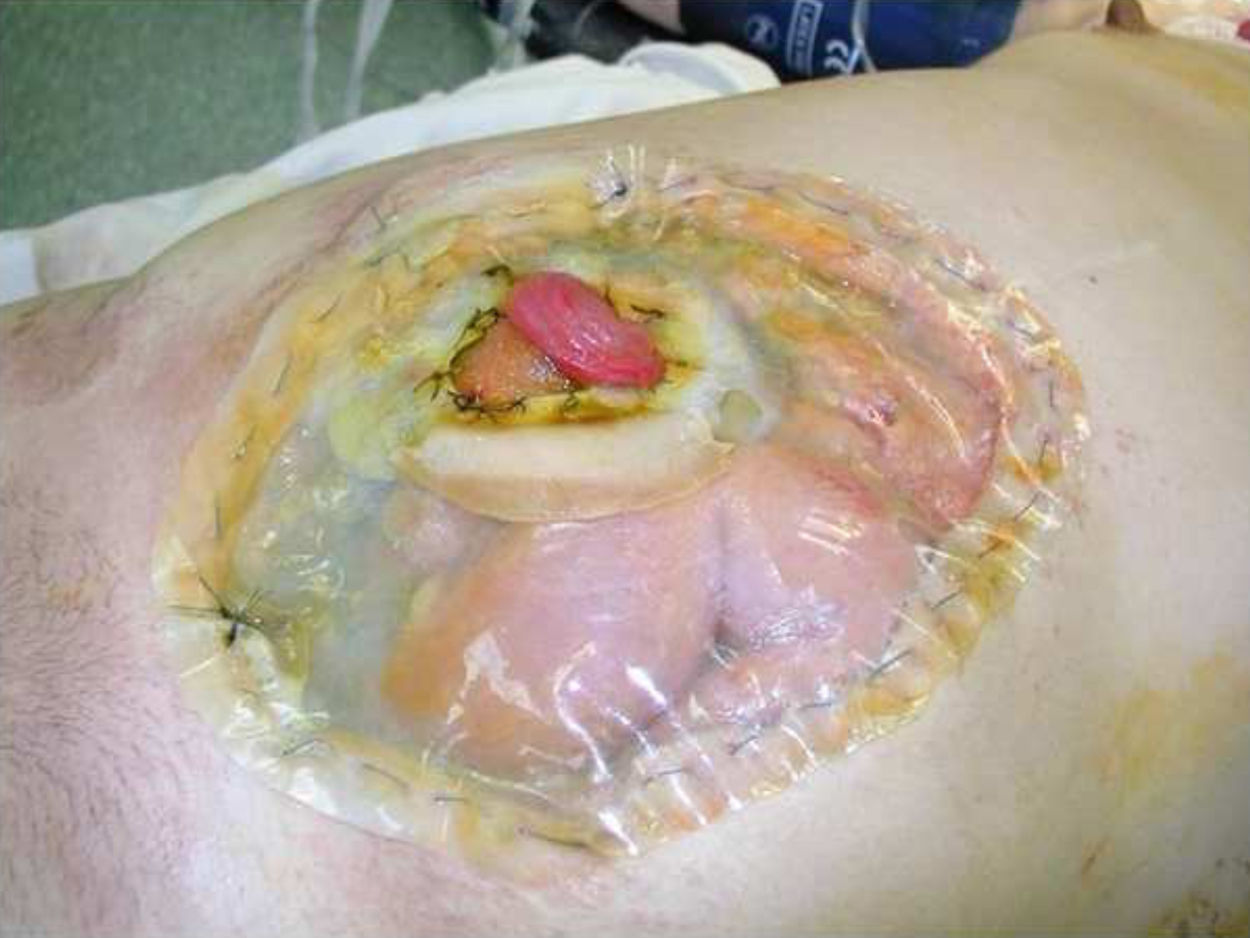
a) Paciente con un cáncer de colon perforado y peritonitis estercorácea secundaria, en el que se realizó una LC con BB. Se aprecia al término de la primera cirugía un abdomen tenso, con edema de asas y una BB suturada a la piel. b) Posterior a una semana de tratamiento y tres aseos quirúrgicos, se logra el cierre total del abdomen, que se observa sin tensión.
Una vez controlado el foco séptico o las lesiones encontradas; y realizada una cuidadosa limpieza de la cavidad peritoneal; se instaló la BB, procedimiento que consistió en dejar dentro del abdomen y cubriendo la totalidad de las vísceras (por debajo del peritoneo parietal), un dispositivo de polietileno obtenido de una bolsa estéril de irrigación de solución salina isotónica; y posteriormente otro dispositivo similar suturado a los bordes libres de la piel con nailon-000 continuo (fig. 1a). Este procedimiento se repitió cada vez que se realizó una reintervención, cambiando los dispositivos antes señalados.
Protocolo de estudioDespués de la laparotomía y la ulterior indicación de LC con BB, los pacientes fueron seguidos durante su estancia hospitalaria; y posteriormente, una vez dados de alta, a través de controles clínicos y de laboratorio en los meses 1, 6, 12, 24 y 36; considerándose un tiempo de seguimiento mínimo de 12 meses.
VariablesLa variable resultado o principal fue «desarrollo de MHAP», medida al menos 12 meses después del cierre del abdomen de los pacientes (esta fue considerada de forma dicotómica, es decir presente o ausente). Otras variables de interés estudiadas fueron: indicaciones de LC, tiempo hasta el primer recambio de la BB, periodicidad de las intervenciones quirúrgicas, tiempo hasta la retirada de la BB, tipo de reparación de la pared abdominal, mortalidad hospitalaria y desarrollo de hernia incisional.
SesgosTanto al momento del reclutamiento como al momento de los controles clínicos, se redujeron los sesgos con un seguimiento completo de los pacientes que componen esta serie. Por otro lado, se realizó una recolección enmascarada de los datos.
Tamaño de la muestraPor tratarse de un estudio observacional y descriptivo no se estimó un tamaño de muestra.
Métodos estadísticosLos datos fueron analizados con un programa Stata 9.0/SE® (StataCorp, College Station, Texas 77845 USA). Después de realizar un análisis exploratorio de los datos, se aplicó estadística descriptiva con cálculo de porcentajes, medidas de tendencia central y de dispersión.
Aspectos éticosSe observaron las guías éticas para investigación en seres humanos y los datos se trataron confidencialmente y se siguieron las normas locales sobre tratamiento de datos clínicos.
FinanciaciónEste estudio no contó con fuentes formales de financiamiento.
ResultadosDurante el período del estudio se aplicó LC con la BB a 86 pacientes, con una mediana de edad de 53 años (25 a 87 años); 54 de los 86 pacientes (62,8%) eran de género femenino.
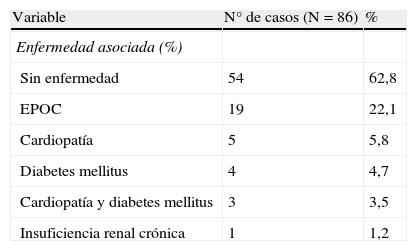
El 37,2% de los pacientes (32 sujetos), padecía alguna enfermedad coexistente. La mediana de la puntuación APACHE II fue de 12 (4-30). Algunas características clínicas de los pacientes se muestran en la tabla 1.
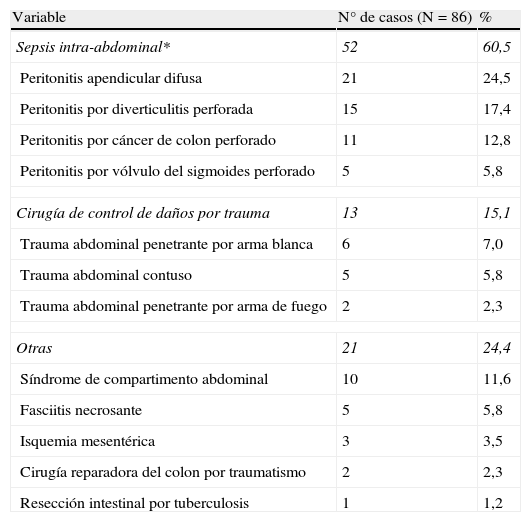
Las indicaciones más frecuentes de LC fueron por colecciones intra-abdominales secundarias a un proceso séptico en 52 casos (60,5%) y por cirugía de control de daños por trauma en 13 casos (15,1%) (tabla 2).
Indicaciones de LC y BB en los pacientes en estudio
| Variable | N° de casos (N=86) | % |
| Sepsis intra-abdominal* | 52 | 60,5 |
| Peritonitis apendicular difusa | 21 | 24,5 |
| Peritonitis por diverticulitis perforada | 15 | 17,4 |
| Peritonitis por cáncer de colon perforado | 11 | 12,8 |
| Peritonitis por vólvulo del sigmoides perforado | 5 | 5,8 |
| Cirugía de control de daños por trauma | 13 | 15,1 |
| Trauma abdominal penetrante por arma blanca | 6 | 7,0 |
| Trauma abdominal contuso | 5 | 5,8 |
| Trauma abdominal penetrante por arma de fuego | 2 | 2,3 |
| Otras | 21 | 24,4 |
| Síndrome de compartimento abdominal | 10 | 11,6 |
| Fasciitis necrosante | 5 | 5,8 |
| Isquemia mesentérica | 3 | 3,5 |
| Cirugía reparadora del colon por traumatismo | 2 | 2,3 |
| Resección intestinal por tuberculosis | 1 | 1,2 |
*A consecuencia de colecciones intra-abdominales producto del fenómeno séptico.
La MHAP fue de 38,4%; siendo la etiología de esta: infección del sitio operatorio superficial en 16 casos (18,6%), profunda en 6 (7,0%) y desarrollo de fístula enterocutánea en 11 (12,8%).
Las medianas del tiempo hasta el primer recambio de la BB, periodicidad de las intervenciones quirúrgicas y tiempo hasta la retirada de la BB fueron de 65 horas (16-144h), 2 días (1-7 días), y 9 días (2-100 días) respectivamente. La mediana de reintervenciones en todos los pacientes fue de 3 (1-7).
El tipo de reparación de la laparostomía fue con cierre de piel exclusivo, cierre aponeurótico e injerto dermoepidérmico en 43 casos (50%), 34 casos (39,5%) y 9 casos (10,5%), respectivamente.
Con una mediana de seguimiento de 48 meses (12-91 meses), se verificó que el 60,5% de los casos desarrolló una hernia incisional.
La mortalidad hospitalaria fue de 10 pacientes (11,6%); todos desarrollaron un fracaso multiorgánico.
DiscusiónEl objetivo de la RLD es practicar una reoperación sólo cuando parece que habrá beneficio; como en aquellas situaciones en las que se verifica un deterioro clínico o falta de mejoría persistente en el tiempo8. No obstante ello, se sabe que tiene como inconveniente el retraso en el diagnóstico y tratamiento de colecciones o complicaciones intra-abdominales9. Sin embargo, se ha descrito que una adecuada selección de los pacientes, por ejemplo con el uso de tomografía computarizada abdominal (TC abdominal), permite prevenir el daño potencial por retraso en la reintervención mediante monitorización adecuada, reduciendo de este modo el número de intervenciones10–12. En este sentido, se debe considerar que los enfermos que recibe a este tipo de procedimientos pueden presentar una insuficiencia renal aguda, situación que limitará tanto la utilización como el rendimiento del TC abdominal al obviar la utilización de medios de contraste, condición que puede hacer desechar la opción de manejar al paciente con el abdomen cerrado para RLD.
La mayor parte de los estudios referentes a RL en sus diversas opciones tienen una serie de limitaciones, tanto técnicas (experiencia del centro, heterogeneidad de los pacientes, estandarización de los procesos, indicación de relaparotomía, tipo de LC, técnica y uso de la BB, etc.) como metodológicas (diseños de bajo nivel de evidencia, criterios de selección de los participantes, tamaños de muestras pequeños, ausencia de control de variables de confusión, etc.). Aún así existe cierta evidencia referente a algunos puntos que vale la pena mencionar:
- 1)
Existe evidencia que apoya el uso de la RLD respecto de la RLP. Una de las primeras experiencias comunicadas corresponde a un estudio de casos y controles publicado por el grupo de estudio de peritonitis de la Sociedad Europea de Infecciones Quirúrgicas, a partir de pacientes con infección intra-abdominal provenientes de 18 hospitales de Austria, Alemania y Suiza; en el que constataron que la RLD era superior a la programada en términos de fracaso multiorgánico postoperatorio y complicaciones infecciosas2 (nivel de evidencia 3b). Posteriormente, en un estudio observacional realizado también en pacientes con peritonitis, se verificó que la supervivencia intrahospitalaria y a los dos años fue superior en pacientes tratados con RLD vs. RLP13 (nivel de evidencia 4). Luego, en un ensayo clínico realizado con pacientes laparotomizados de urgencia por peritonitis secundaria en 7 hospitales de Holanda entre 2001 y 2005, se constató que aquellos pacientes en los que se practicó RLD tuvieron menor porcentaje de reintervenciones, tiempo de estancia hospitalaria y en cuidados intensivos respecto del grupo tratado con RLP, reduciendo de este modo los costes involucrados en un 23%8 (nivel de evidencia 2b). Además, existe una revisión sistemática realizada a partir de estudios observacionales que incluyó un total de 1.266 pacientes adultos con peritonitis secundaria; y que permitió concluir que respecto de la variable mortalidad hospitalaria habría una tendencia a un efecto protector de la RLD respecto de la RLP; sin embargo, la heterogeneidad de los estudios no permitió concluir algo definitivo14 (nivel de evidencia 2b).
- 2)
Por otra parte, existe evidencia que avala la indicación de LC en pacientes con trauma, debido a que minimizaría el riesgo de desarrollar síndrome de compartimento abdominal en la cirugía de control de daños15 (nivel de evidencia 4).
- 3)
Existe además evidencia que sugiere que no hay diferencias significativas entre el uso de mallas y el sistema VAC. En un ensayo clínico con pacientes con peritonitis se verificó que ambas opciones son equivalentes como método de cobertura y cierre de la pared abdominal16 (nivel de evidencia 2b). En esa misma línea, un estudio observacional concluyó que el sistema VAC es eficaz17 (nivel de evidencia 4).
- 4)
Existe alguna evidencia sustentada en series de casos, que apoya el uso de la BB como alternativa a la LC en pacientes con peritonitis secundaria4,5,18 (nivel de evidencia 4). Y en un estudio de cohortes retrospectiva realizado en pacientes laparotomizados de urgencia por trauma abdominal en un centro de trauma I, en el que se compararon sujetos con cierre aponeurótico, con cierre de piel y con BB; se verificó que en aquellos con cierre aponeurótico hubo mayor porcentaje de síndrome de compartimento, distrés respiratorio y fracaso multiorgánico múltiple que en los subgrupos en los que se aplicó cierre de piel y BB15 (nivel de evidencia 4).
- 5)
Se han identificado algunos factores pronósticos como la edad, la puntuación APACHE II, la existencia de hipoalbuminemia, la insuficiencia cardíaca, el síndrome de disfunción orgánica múltiple, una peritonitis de origen colónico y la presencia de síntomas prolongados19. Los trabajos existentes son difícilmente comparables dado que las poblaciones estudiadas son poco homogéneas, incluyendo simultáneamente pacientes con peritonitis sin disfunción multiorgánica, peritonitis graves y pacientes con sepsis; por lo cual no se han obtenido conclusiones definitivas acerca del manejo terapéutico de estos pacientes20 (nivel de evidencia 4).
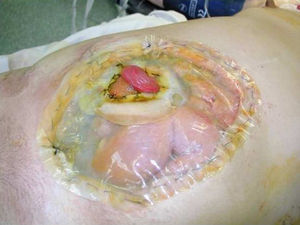
En nuestra experiencia, que un 29,1% de los pacientes tuviese alguna enfermedad coexistente, que la mediana de la puntuación APACHE II fuera de 12, y que las indicaciones más frecuentes de LC fuesen sepsis intra-abdominal y cirugía de control de daños por trauma pueden ser variables asociadas a la elevada MHAP (38,4%); en especial si esta se relaciona fundamentalmente mayoritariamente con complicaciones sépticas (infección del sitio operatorio superficial y profunda). De hecho, debido a la gravedad de algunos pacientes, en tres ocasiones realizamos un «ostomía flotante» que fue madurando directamente en la BB (fig. 2).
Paciente que sufrió un trauma abdominal contuso con múltiples lesiones. Se le realizó cirugía de control de daños que incluyó una LC con BB y una ostomía flotante que maduró directamente en la BB. Una vez optimizados sus parámetros vitales, se reintervino y se anastomosó el intestino ostomizado, evitando así una ostomía formal.
Respecto de la técnica de LC empleada, es importante señalar la utilidad que presenta el dispositivo de polietileno que se deja por debajo del peritoneo parietal; puesto que este reduce la adherencia entre las vísceras y evita la adherencia entre vísceras y peritoneo parietal. En una experiencia inicial, en que sólo utilizamos el dispositivo de polietileno externo (fijado a los bordes libres de la piel), observamos procesos adherenciales de diversa cuantía que determinaban mayor dificultad en el momento de las reintervenciones; incluso al punto de producirse lesiones intestinales con ulterior formación de fístulas. Esto fue lo que generó la necesidad de cambiar la técnica inicialmente utilizada.
Respecto de las indicaciones o criterios utilizados para dejar un abdomen abierto en los pacientes sépticos, es importante hacer hincapié en que se trataba de pacientes con peritonitis aguda avanzada, en los que la fuente de la infección es difícil de erradicar con una sola intervención, es decir, hay exceso de pus y material necrótico diseminado en todo el peritoneo que no se puede extraer en un solo procedimiento. Asimismo, la peritonitis causa edema, que asociado con la reanimación dinámica que requieren estos pacientes, produce aumento de la presión intra-abdominal que puede empeorarse con cierre prematuro de la pared abdominal.
El tiempo al primer recambio de BB, la periodicidad de cirugías el tiempo de retiro de la BB y el número de reintervenciones en todos los pacientes son similares a series previamente publicadas18,21.
Respecto al tipo de reparación de la pared abdominal, en una serie de casos se describió la necesidad de reparar con mallas, con injerto dermoepidérmico e incluso con colgajos músculo cutáneos en un 11, 9 y 9% de los casos respectivamente; y a pesar de ello verificaron un 7% de hernias incisionales18. En otra serie, se recurrió a cierre primario y a la aplicación de malla de polyglactin en espera de la granulación y eventual injerto dermoepidérmico en un 55,4 y 22,3% respectivamente17.
En este escenario, la elevada prevalencia de hernia incisional verificada en nuestra experiencia (60,5%) se puede explicar por una parte, porque no fue posible cerrar aponeurosis, aplicar mallas ni realizar colgajos; y por otra, dado el extenso tiempo de seguimiento y a la prolijidad con que se siguió a la totalidad de los pacientes.
La mortalidad observada es baja comparada con la de otras series previamente publicada (11,6% vs. 21% a 33%8,13,17–19,22). Sin embargo, en un estudio de casos y controles en el que se comparó la mortalidad entre pacientes sometidos a RLD vs. RLP, se evidenció que el grupo de sujetos tratados con RLD fue de 13%2, lo que es similar a nuestros hallazgos.
Debido a que se trata de un estudio observacional descriptivo, no se realizó un ajuste estadístico por potenciales variables de confusión.
Finalmente, podemos concluir señalando que la RLD con LC con BB tiene indicaciones precisas y su uso se asocia a una frecuencia considerable de MHAP y complicaciones tardías; que deben ser consideradas en el contexto del tipo de pacientes en los que se indica; así como también tomadas en cuenta al momento de indicarla, ya que en esta decisión existe un criterio quirúrgico, en el cual la experiencia del cirujano y los recursos disponibles en el centro quirúrgico pueden jugar un rol fundamental en la toma de decisiones. A la luz de la evidencia actual, la RLD se presenta como la mejor alternativa terapéutica en pacientes que requerirán de una RL y en la decisión de mantener el abdomen abierto o cerrado se deben considerar factores particulares de caso a caso. La morbilidad de esta serie es similar a la reportada en la literatura.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.