Se analiza la relación entre la concentración intraoperatoria de parathormona (IOPTH) y la evolución a largo plazo de pacientes intervenidos por hiperparatiroidismo primario (HPTP).
Pacientes y métodosEstudio prospectivo observacional que incluye 120 pacientes. Se realizaron tres determinaciones de PTH en sangre: basal, en el momento de localizar la glándula patológica y a los 10 minutos tras su extirpación. Se determinaron las concentraciones de calcio, PTH y vitamina D (25-OH-D3) durante el seguimiento.
ResultadosEn 96 (80%) pacientes se observó disminución de IOPTH > 50% y el valor postextirpación volvió al rango normal (Grupo I), en 18 (15%) disminución > 50% pero el valor final se mantuvo superior al nivel normal (Grupo II) y en 6 (5%) la disminución fue<50% (Grupo III). Durante el seguimiento se detectó HPTP persistente en 6 pacientes (5%): uno en el Grupo I (1%), 3 (16,7%) en el II y 2 (33,3%) en el III (p<0,001). El riesgo de HPTP persistente fue superior en el Grupo II (odds ratio: 19; IC95%: 1,85-194) y en el III (odds ratio: 47; IC95%: 3,53-639). No se observaron casos de HPTP recidivado. Se detectó calcemia normal con PTH elevada en 20 pacientes del el Grupo I (20,8%), 11 (61,1%) en el II y 3 (50%) en el III (p<0,001). Estos pacientes presentaron menor concentración de vitamina D postoperatoria (17 ng/ml, rango: 24; frente a 28 ng/ml, rango: 21) (p=0,008) y mayor frecuencia de hipovitaminosis D (70,6% frente a 26,2%) (p>0,001).
ConclusionEl riesgo de persistencia del HPTP es superior cuando la IOPTH disminuye más del 50% pero se mantiene en niveles elevados.
The relationship between the intra-operative concentration of parathyroid hormone (IOPTH) and the long-term outcome of patients intervened due to primary hyperparathyroidism (PHPT).
Patients and methodsA prospective observational study was performed with 120 patients. Three determinations were made of PTH in blood: baseline, when the diseases gland was located, and 10minutes after its extirpation. The calcium, PTH and vitamin D (25-OH-D3) levels were measured during follow up.
ResultsA decrease in IOPTH > 50% was observed in 96 (80%) patients, and the post-extirpation value returned to the normal range (Group I), in 18 (15%) a decrease of > 50% but the final value remained higher than normal (Group II) and in 6 (5%) the decrease was<50% (Group III). Persistent PHPT was detected during follow up in 6 patients (5%): one in Group I (1%), 3 (16.7%) in II and 2 (33.3%) in group III (P<.001). The risk of persistent PHPT was higher in Group II (odds ratio: 19; 95% CI: 1.85-194) and in Group III (odds ratio: 47; 95% CI: 3.53-639). There were no cases of recurrent PHPT. A normal calcium with an increased PTH was detected in 20 patients of Group I (20.8%), 11 (61.1%) in II and 3 (50%) in III (P<.001). These patients had a lower concentration of post-operative vitamin D (17 ng/ml, range: 24; compared to 28 ng/ml, range: 21) (P=.008) and higher frequency of hypovitaminosis D (70.6% compared to 26.2%) (P>.001).
ConclusionThe risk of persistent PHPT is higher when the IOPTH decreases more than 50% but still remains high.
En la última década se ha extendido el uso de la monitorización intraoperatoria de la parathormona (IOPTH) en el tratamiento quirúrgico hiperparatiroidismo primario (HPTP). La vida media de esta hormona es de 5 minutos, por lo que la curva trazada por el nivel de PTH durante la intervención, permite conocer la cuantía de la extirpación del tejido hiperfuncionante1–6.
Desde la introducción de esta prueba ha habido discrepancias sobre su utilización. La IOPTH proporciona un parámetro funcional, no morfológico. Permite determinar el momento en que cesa la secreción anómala de PTH como consecuencia de la extirpación de la glándula hiperfuncionante. Sin embargo, no permite identificar aquellas glándulas que tengan aumento de tamaño patológico pero que en el momento de la intervención no son hipersecretantes7,8. Por otra parte, el desarrollo de la técnica no es uniforme, hay variaciones en la programación de las muestras y en el criterio de éxito terapéutico. El grupo de la Universidad de Miami ha descrito que los mejores resultados clínicos se obtienen cuando la IOPTH, en la muestra extraída a los 10 minutos tras la extirpación de la glándula patológica, disminuye más de un 50% con respecto a las tomas previas2,3,9–12. En esas circunstancias se consigue normalizar la calcemia a los 6 meses en el 95-98% de los enfermos, con una incidencia baja de falsos positivos (1%) y falsos negativos (2,6%). Sin embargo, otros autores consideran necesario recuperar el rango de valores normales, ya que en caso contrario, se mantiene elevado el riesgo de recidiva5,8,13,14.
El objetivo de este trabajo es analizar la relación entre IOPTH y evolución a largo plazo en pacientes intervenidos por HPTP. Se han comparado los resultados obtenidos en aquellos pacientes en los que la concentración de PTH disminuyó más de un 50% y además se encontraba en el rango de normalidad, con aquellos otros en los que la concentración de PTH disminuyó más del 50% pero permaneció por encima del límite normal.
Pacientes y métodoSe analizan los resultados obtenidos en 120 pacientes intervenidos por HPTP. Estos casos se seleccionaron entre los 176 enfermos con HPTP que fueron intervenidos consecutivamente en nuestro centro entre enero de 2002 y enero de 2010. Se incluyeron los pacientes con seguimiento superior a 6 meses y en los que se realizó medición intraoperatoria de PTH. No se incluyeron en el estudio tres enfermos con neoplasia endocrina múltiple familiar y 53 en los que no se determinó la IOPTH.
La serie constaba de 95 mujeres (79,2%) y 25 hombres (20,8%), con una edad media de 56 años (límites: 36 y 78). En 105 (87,5%) pacientes se trató de adenoma único y en 15 (12,5%) de enfermedad multiglandular. En 111 (92,5%) era la primera intervención quirúrgica y en 9 (7,5%) reintervención por persistencia del HPTP. En 64 pacientes se realizó cervicotomía con exploración bilateral, en 53 acceso selectivo (en 9 se amplió a exploración bilateral) y en tres esternotomía.
Protocolo de estudioAntes de la intervención se determinaron en sangre las concentraciones de calcio, PTH y vitamina D (25-OH-D3). Durante la intervención se obtuvieron tres muestras de sangre periférica. La primera al realizar la incisión quirúrgica, la segunda al identificar la glándula patológica y, la tercera, 10 minutos tras la extirpación. Para la determinación de la PTH intraoperatoria se empleó un test rápido basado en un kit comercial (Immulite Turbo Intact PTH, Siemens Healthcare Diagnostic, IL, USA) que utiliza una técnica de inmuno-quimioluminiscencia. Los valores normales de PTH oscilan entre 10-65 pg/ml. La vitamina D fue analizada mediante un método de electro inmuno-quimioluminiscencia (LiaisonR, DiaSorin, Saluggia, Italia). El límite inferior de normalidad es 20 ng/ml. Los pacientes fueron seguidos en consultas externas. Se determinaron las concentraciones en suero de PTH, calcio, vitamina D a los dos y 6 meses de la intervención y posteriormente cada año.
La prueba IOPTH se consideró positiva cuando la concentración de PTH en la muestra post-extirpación disminuyó más del 50% con relación a la más elevada de las dos muestras previas. En caso de no alcanzarse esa disminución se consideró que no se había extirpado todo el tejido hiperfuncionante y se continuó la exploración quirúrgica. Se consideró evolución postoperatoria satisfactoria cuando se normalizó la calcemia a los 6 meses de la intervención. Se consideró persistencia cuando se mantuvo la hipercalcemia y la elevación de PTH a los 6 meses. Se definió como recurrencia la reaparición de hipercalcemia junto con elevación de PTH tras un periodo de normocalcemia superior a 6 meses.
Los datos clínicos y analíticos de estos enfermos fueron recogidos de forma prospectiva y archivados en una base de datos. Para este estudio, los pacientes fueron divididos en tres grupos, según el grado de disminución de la PTH en la muestra post-extirpación: Grupo I (disminución de la concentración de PTH superior al 50% y valor en el rango de normalidad), Grupo II (disminución superior al 50%, aunque con valor superior al rango de normalidad), Grupo III (disminución menor del 50%).
Análisis estadísticoLas variables continuas se presentan por su mediana y rango intercuartílico. Para las variables categóricas se emplean el número de observaciones y porcentajes. Se calculó la frecuencia de HPTP persistente en cada grupo. Los valores de PTH y vitamina D no se ajustaron a una distribución normal (prueba de Kolmogorov), por lo que para comparar los resultados entre los tres grupos de pacientes se aplicaron test no paramétricos de contraste de hipótesis (Mann-Whitney, Kruskal-Wallis) y chi cuadrado para variables categorizadas. Se estudió el rendimiento de IOPTH como indicador de evolución postoperatoria favorable mediante los parámetros de sensibilidad, especificidad y valores predictivos. El riesgo de persistencia se determinó mediante odds ratio. Para el análisis estadístico se utilizó el software SPSS 15.0 para Windows (SPSS Inc, Chicago, USA). Los valores de p inferiores a 0,05 se consideraron estadisticamente significativos.
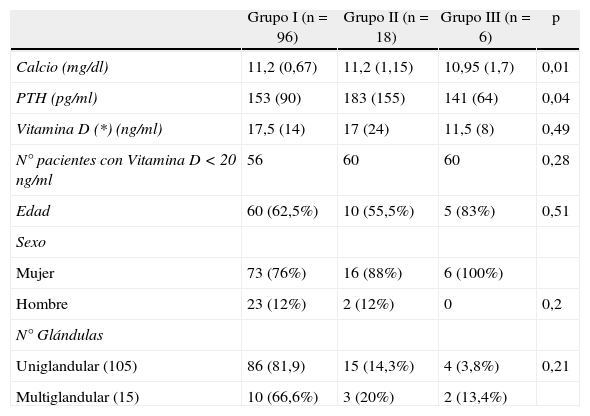
ResultadosSegún la evolución de IOPTH, 96 pacientes (80%) se encuadraron en el Grupo I, 18 (15%) en el Grupo II y 6 (5%) en el Grupo III. En la tabla 1 se muestran los datos clínicos y analíticos preoperatorios. En los tres grupos la concentración media de vitamina D era inferior al valor normal (20 ng/ml). La concentración preoperatoria de PTH era significativamente más elevada en pacientes con niveles bajos de vitamina D (217 pg/ml, rango: 81) que en pacientes con vitamina D normal (139 pg/ml, rango 96) (p=0,029).
Datos clínicos y analíticos preoperatorios clasificados según la evolución de la concentración intraoperatoria de parathormona
| Grupo I (n=96) | Grupo II (n=18) | Grupo III (n=6) | p | |
| Calcio (mg/dl) | 11,2 (0,67) | 11,2 (1,15) | 10,95 (1,7) | 0,01 |
| PTH (pg/ml) | 153 (90) | 183 (155) | 141 (64) | 0,04 |
| Vitamina D (*) (ng/ml) | 17,5 (14) | 17 (24) | 11,5 (8) | 0,49 |
| N° pacientes con Vitamina D < 20 ng/ml | 56 | 60 | 60 | 0,28 |
| Edad | 60 (62,5%) | 10 (55,5%) | 5 (83%) | 0,51 |
| Sexo | ||||
| Mujer | 73 (76%) | 16 (88%) | 6 (100%) | |
| Hombre | 23 (12%) | 2 (12%) | 0 | 0,2 |
| N° Glándulas | ||||
| Uniglandular (105) | 86 (81,9) | 15 (14,3%) | 4 (3,8%) | 0,21 |
| Multiglandular (15) | 10 (66,6%) | 3 (20%) | 2 (13,4%) |
Mediana (rango intercuartílico).
*25-OH-D3.
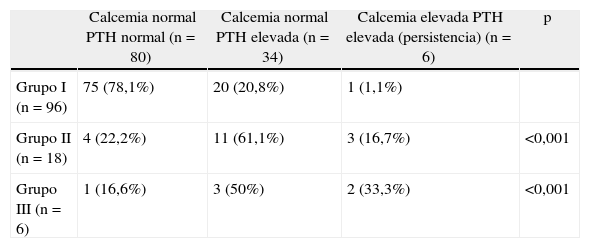
El seguimiento medio postoperatorio fue 42 meses (rango: 6-103). Durante este periodo, las concentraciones de calcio y PTH volvieron a niveles normales en 80 enfermos (66,6%); se normalizó la calcemia pero la PTH se mantuvo elevada en 34 (28%); y persistió el hiperparatiroidismo con hipercalcemia y PTH elevada en 6 (5%) (tabla 2). No identificamos casos de hiperparatiroidismo recidivado.
Relación entre la concentración intraoperatoria de parathormona y la evolución postoperatoria
| Calcemia normal PTH normal (n=80) | Calcemia normal PTH elevada (n=34) | Calcemia elevada PTH elevada (persistencia) (n=6) | p | |
| Grupo I (n=96) | 75 (78,1%) | 20 (20,8%) | 1 (1,1%) | |
| Grupo II (n=18) | 4 (22,2%) | 11 (61,1%) | 3 (16,7%) | <0,001 |
| Grupo III (n=6) | 1 (16,6%) | 3 (50%) | 2 (33,3%) | <0,001 |
Prueba de chi-cuadrado.
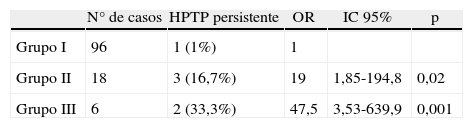
Cuando analizamos la relación entre IOPTH y evolución postoperatoria, el grupo I presentó un mayor número de pacientes en los que se normalizaron los niveles de calcio y PTH (75 casos) (78%) (p<0,001) (tabla 2). En el grupo II se detectó, con mayor frecuencia que en los otros grupos, calcemia normal manteniendo niveles elevados de PTH (11 pacientes) (61,1%) (p<0,001). La incidencia de HPTP persistente fue 1 (1%) paciente en el Grupo I, tres (16,7%) en el II y dos (33,3%) en el III. El riesgo de HPTP persistente fue superior en el Grupo II (odds ratio: 19; IC 95%: 1,8-194,8) y en el Grupo III (odds ratio: 47,5; IC 95%: 3,5-639) (tabla 3).
Riesgo de persistencia del hiperparatiroidismo primario según la concentración final de parathormona
| N° de casos | HPTP persistente | OR | IC 95% | p | |
| Grupo I | 96 | 1 (1%) | 1 | ||
| Grupo II | 18 | 3 (16,7%) | 19 | 1,85-194,8 | 0,02 |
| Grupo III | 6 | 2 (33,3%) | 47,5 | 3,53-639,9 | 0,001 |
IC 95%: intervalo de confianza del 95%; OR: odds ratio.
Entre los 9 casos operados por HPTP persistente, dos habían sido diagnosticados de adenoma mediastínico y la vía de acceso quirúrgico fue una esternotomía media. En 7 casos la localización era cervical. En un de los pacientes con adenoma mediastínico la IOPTH disminuyó menos de 50%. Tras la intervención mantuvo calcemia y PTH elevadas. Posteriormente, se detectó un nuevo adenoma cervical, en localización inferior derecha, por lo que fue reintervenido. En 6 pacientes la IOPTH disminuyó más del 50% y recuperó niveles normales. Tras la intervención todos ellos presentaron calcemia y PTH normales. En dos casos la IOPTH disminuyó más del 50% pero sin volver al rango de normalidad; tras la intervención mostraron calcemia normal y uno de ellos elevación transitoria de PTH.
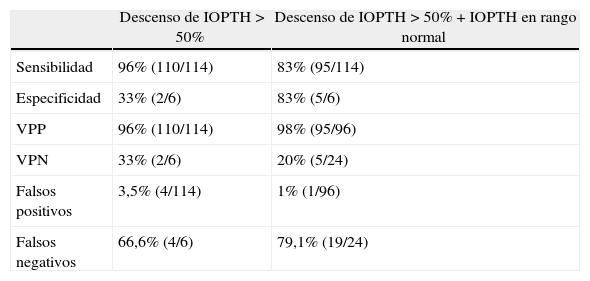
El rendimiento del IOPTH para predecir el desarrollo de normocalcemia en el periodo postoperatorio se muestra en la tabla 4. La sensibilidad fue 96% y la especificidad 33%. Hubo 4 falsos positivos y 4 falsos negativos. La sensibilidad entre los 105 casos de enfermedad uniglandular del 98%, con un falso positivo y 4 falsos negativos. La sensibilidad entre los 15 casos de enfermedad multiglandular fue del 83%, con 3 falsos positivos y ningún falso negativo. Si se hubiera considerado el test positivo cuando IOPTH hubiese disminuido más del 50% y el nivel final se encontrase en el rango de normalidad, el rendimiento de IOPT habría sido: sensibilidad del 83% y especificidad del 83%, con un falso positivo y 19 falsos negativos (tabla 4).
Valor pronóstico del test de la concentración intraoperatoria de parathormona sobre la evolución de la calcemia Criterio de positividad
| Descenso de IOPTH > 50% | Descenso de IOPTH > 50% + IOPTH en rango normal | |
| Sensibilidad | 96% (110/114) | 83% (95/114) |
| Especificidad | 33% (2/6) | 83% (5/6) |
| VPP | 96% (110/114) | 98% (95/96) |
| VPN | 33% (2/6) | 20% (5/24) |
| Falsos positivos | 3,5% (4/114) | 1% (1/96) |
| Falsos negativos | 66,6% (4/6) | 79,1% (19/24) |
VPN: valor predictivo negativo; VPP: valor predictivo positivo.
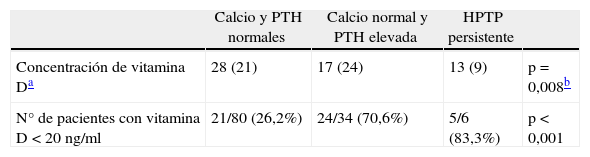
Durante el postoperatorio 50 (41,6%) pacientes presentaron baja concentración de vitamina D. Los pacientes que desarrollaron calcemia normal con PTH elevada presentaron menor concentración de vitamina D postoperatoria (17 ng/ml; rango: 24) (p=0,008) y mayor frecuencia de hipovitaminosis D (70,6%) (p<0,001) (tabla 5).
Concentración de vitamina D en el postoperatorio clasificada según la evolución del hiperparatiroidismo
| Calcio y PTH normales | Calcio normal y PTH elevada | HPTP persistente | ||
| Concentración de vitamina Da | 28 (21) | 17 (24) | 13 (9) | p=0,008b |
| N° de pacientes con vitamina D<20 ng/ml | 21/80 (26,2%) | 24/34 (70,6%) | 5/6 (83,3%) | p<0,001 |
Vitamina D (25-OH-D3): ng/ml.
El objetivo del tratamiento del HPTP es normalizar los niveles de calcio y, para ello, es necesario la extirpación del tejido hiperfuncionante (en el 85% de los casos se debe a adenoma solitario). La aparición de las técnicas de localización como la ecografía, la gammagrafía y la IOPTH han permitido realizar el tratamiento quirúrgico con mayor seguridad9,10.
Los resultados obtenidos en nuestro estudio demuestran que existe relación entre la concentración final de PTH y la evolución postoperatoria. La frecuencia de HPTP persistente es significativamente menor cuando la IOPTH disminuye más del 50% y, además, su valor vuelve al rango de normalidad. Tras la intervención, en el 78% de estos pacientes, se normalizó la calcemia y la frecuencia de HPTP persistente fue únicamente del 1%. Por el contrario, aquellos otros en los que la IOPTH disminuyó más del 50%, pero mantenían niveles superiores a lo normal, presentaron una frecuencia elevada de HPTP persistente (16,7%) y el riesgo de persistencia fue 19 veces mayor (IC 95%: 1,8-194). Aunque el número de pacientes de nuestra serie es pequeño y, los intervalos de confianza son amplios, la existencia de significación estadística destaca la fuerza de la relación. En principio, este dato es un argumento a favor de la necesidad de que la IOPTH disminuya hasta niveles normales. Parece que el valor final de la IOPTH es mejor factor predictivo de la evolución postoperatoria tras la paratiroidectomía que el tanto por ciento de disminución.
No hay acuerdo sobre la relación entre la evolución a largo plazo del HPTP y el nivel de IOPTH post-resección. En un trabajo reciente de Carneiro-Pla et al15 con 341 pacientes, el porcentaje de HPTP persistente fue similar en el grupo en el que la IOPTH disminuyó más de 50% y se situó en el rango de valores normales (2% de HPTP persistente) y en el grupo en el que la IOPTH disminuyó pero no recuperó la normalidad (2,5% de HPTP persistente). Por contra, hay varias publicaciones que, al igual que en nuestro estudio, han encontrado mayor incidencia de HPTP persistente entre los pacientes que no recuperan valores normales de IOPTH13,14,16. Estos autores recomiendan revisar el criterio de interpretación de la IOPTH, de modo que la PTH a los 10 minutos tras la resección del adenoma, debería volver al rango de normalidad.
Se han descrito varios criterios para interpretar la curva de IOPTH. El de Miami considera éxito quirúrgico cuando la PTH, a los 10 minutos de la extracción del adenoma, disminuye más de 50% con relación al valor más elevado de las tomas previas (incisión o pre-escisión)12. La segunda toma, al identificar la glándula patológica y previamente a su extracción, pretende evitar la interferencia de teóricos picos de concentración de PTH producidos durante la manipulación del adenoma, que pueden prolongar la curva de disminución de IOPTH. El criterio de Viena exige la disminución de IOPTH post-extirpación superior al 50% respecto a la muestra basal17. El criterio de Roma exige la reducción del 50% del valor la IOPTH y además, la vuelta al rango de valores normales18. Carneiro-Pla12 comparó los resultados obtenidos con seis definiciones de curación en 341 pacientes. Los mejores resultados se obtuvieron con el criterio de Miami, ya que predijo correctamente la evolución postoperatoria de la calcemia en 329 pacientes y falló únicamente en 12 casos (3 falsos positivos y 9 falsos negativos). Con los otros criterios, dos de los 3 falsos positivos se hubieran prevenido, pero la incidencia de falsos negativos se hubiera incrementado entre 6% y 24%. Riss et al17 compararon tres criterios en 310 pacientes. La sensibilidad con los de Viena y Miami (92 y 98%, respectivamente) fue superior a la obtenida con el criterio que exige la vuelta a la normalidad (70%). Este último y el de Viena proporcionaron mayor especificidad (89%), aunque con un mayor número de falsos negativos. Otros dos estudios recientes han obtenido resultados similares18,19. Nosotros hemos encontrado que el criterio de reducción de IOPTH superior a 50% y vuelta al rango de valores normales, proporciona mejores resultados predictivos globales y mayor especificidad, aunque incrementa considerablemente el número de falsos negativos.
En 4 de los 6 casos que desarrollaron persistencia del HPTP, la IOPTH presentó resultado falso positivo. En los cuatro casos la IOPTH se había reducido más de un 50% y en uno de ellos lo hizo, además, por debajo del nivel normal. En el periodo postoperatorio volvieron a presentar hipercalcemia con PTH elevada. Los cuatro pacientes fueron reintervenidos, en tres se detectó adenoma doble y en uno afectación de las cuatro glándulas. Es decir, el test falló en cuatro de los 15 casos de afectación multiglandular. Estos datos concuerdan con publicaciones previas que indican que la rentabilidad del test disminuye en caso de enfermedad multiglandular7,20–22.
No disponemos de los datos analíticos previos de los 9 enfermos intervenidos por adenoma persistente. Habría sido interesante comparar la IOPTH de la primera intervención con la determinación en la reintervención.
La vitamina D tiene un papel destacado en el metabolismo del calcio y en la regulación de la PTH. Por este motivo hemos querido determinar paralelamente los tres factores. Los resultados indican que la solución para la interpretación de la IOPTH no puede ser tan lineal como cambiar el nivel de corte y exigir que la IOPTH disminuya hasta recuperar valores normales. Se debe tener en cuenta el nivel de vitamina D. En el grupo de pacientes en los que la IOPTH disminuyó más del 50%, sin recuperar el rango de normalidad, tras la intervención, además de desarrollar con mayor frecuencia HPTP persistente, también desarrollaron con mayor frecuencia calcemia normal con PTH elevada (HPTH). Estos pacientes presentaron menor concentración de vitamina D y mayor frecuencia de hipovitaminosis D. La PTH se normalizó tras seguir un tratamiento con vitamina D en el postoperatorio y ahora estos enfermos se encuentran curados. Si hubiésemos seguido en estos enfermos, la indicación de reanudar la exploración quirúrgica, en busca de una supuesta glándula patológica, que no existía en la realidad, seguramente habríamos prolongado la disección cervical sin encontrar hallazgos patológicos destacados y habríamos producido una morbilidad significativa. Probablemente hay que modificar el protocolo de IOPTH para incluir como objetivos el descenso del 50% y la vuelta a los valores normales. Pero, además debemos tratar con vitamina D a los pacientes en los que se detecte baja concentración de vitamina D.
Se ha discutido sobre el significado clínico de HPTH en pacientes intervenidos por hiperparatiroidismo. En nuestra serie se detectó en el 28% de los pacientes, más frecuentemente en el Grupo I (61%), que en el Grupo I (20,8%) (p=0,001). En otras publicaciones se ha detectado en el 10-30% de los casos5,9,12,15,16. Algunos autores consideran que se trata de un HPTP persistente leve y asintomático13,14. En nuestra serie no ha habido ningún caso de HPTP recidivado en estos enfermos, por lo que no podemos confirmar que exista esa asociación. Por contra, sí hemos encontrado relación con déficit de vitamina D. La asociación entre hipovitaminosis D e HPTP tiene claras implicaciones clínicas. Se sabe que la gravedad y la sintomatología del HPTP son mayores en pacientes con el déficit de vitamina D23–25. También, la prevalencia de hipovitaminosis D es mayor en pacientes con HPTP que en la población general23–25. EL HPTP causa déficit de Vitamina D por consumo y la hipovitaminosis D causa HPT secundario25).
En conclusión, los pacientes en los que la IOPTH disminuye más del 50%, pero se mantiene elevada, presentan mayor riesgo de persistencia del HPTP. Además en este grupo es frecuente la aparición de normocalcemia con PTH elevada, que se asocia con hipovitaminosis D.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.