Las lesiones biliares en la era laparoscópica tienen una incidencia en las colecistectomías practicadas menor del 1%1 y una de las principales causas de lesión son las variantes anatómicas biliares, relativamente frecuentes. Las anomalías de los segmentos hepáticos derechos representan un 20% de las variantes anatómicas biliares. Se considera que el conducto biliar es aberrante cuando el drenaje de un sector o segmento hepático no presenta comunicación con el resto del árbol biliar intrahepático; supone sólo un 2% de las malformaciones congénitas del árbol biliar y es la anomalía más importante y trascendente de las lesiones iatrogénicas biliares por colecistectomía laparoscópica, por cuanto su ligadura o sección implica una complicación seria y de muy difícil diagnóstico que exige una reconstrucción quirúrgica compleja.
Las lesiones biliares iatrogénicas que Bistmuth2 considera en el tipo V y Strasberg et al3 de tipo E1-4 son la lesión de la desembocadura anómala del árbol biliar derecho, generalmente del conducto derecho común, y en ocasiones del sectorial posterior VI-VII.
Son anecdóticos los casos de lesiones de conductos aberrantes. Una reciente búsqueda de la bibliografía reveló solamente 5 casos de lesiones de un conducto aberrante tras colecistectomías laparoscópicas4, generalmente sectoriales derechos posteriores (segmentos VI-VII)5-7. Sin embargo, no hemos encontrado ninguna descripción en la literatura revisada sobre la lesión de la anomalía del sector anterior (V-VIII) hepático aberrante e independiente. Se presenta el caso clínico de un paciente recientemente tratado en nuestro servicio por lesión iatrogénica del conducto aberrante sectorial derecho anterior (segmentos V-VIII), con las dificultades encontradas en su diagnóstico y tratamiento.
Varón de 79 años de edad que, tras colecistectomía laparoscópica programada reconvertida por dificultades anatómicas, el primer día del postoperatorio presenta fístula biliar externa por drenaje ambiental.
En las pruebas de imagen practicadas, algunas de ellas repetidas incluso dos veces (ecografía, tomografía computarizada [TC], TC con drenaje pigtaildel biloma, colangiorresonancia magnética, ERCP diagnóstica y posterior ERCP con colocación incluso de endoprótesis biliar de 7 cm y 10 Fr), no se pudo demostrar la causa de la fístula biliar persistente, presentando la integridad aparente de la vía biliar hepática y extrahepática, con características anatómicas y funcionales normales. La analítica demostraba: alaninaminotransferasa, 109 U/l (7-40 U/l); aspartato aminotransferasa, 98 U/l (7-40 U/l); GGT, 120 U/l (7-40 U/l); fosfatasa alcalina, 262 U/l (7-40 U/l), y bilirrubina total, 1,8 mg/dl (0,2-1,3 mg/dl).
La persistencia de la fístula biliar externa, con un dé-bito de 200-400 ml diarios, hizo sospechar que nos encontrábamos ante un conducto aberrante, por lo que se decidió su intervención 45 días después de la colecistectomía inicial. Se solicitó nuestra colaboración intraoperatoria, ante las dificultades encontradas en la identificación y la interpretación de los hallazgos del campo operatorio en el hilio biliar.
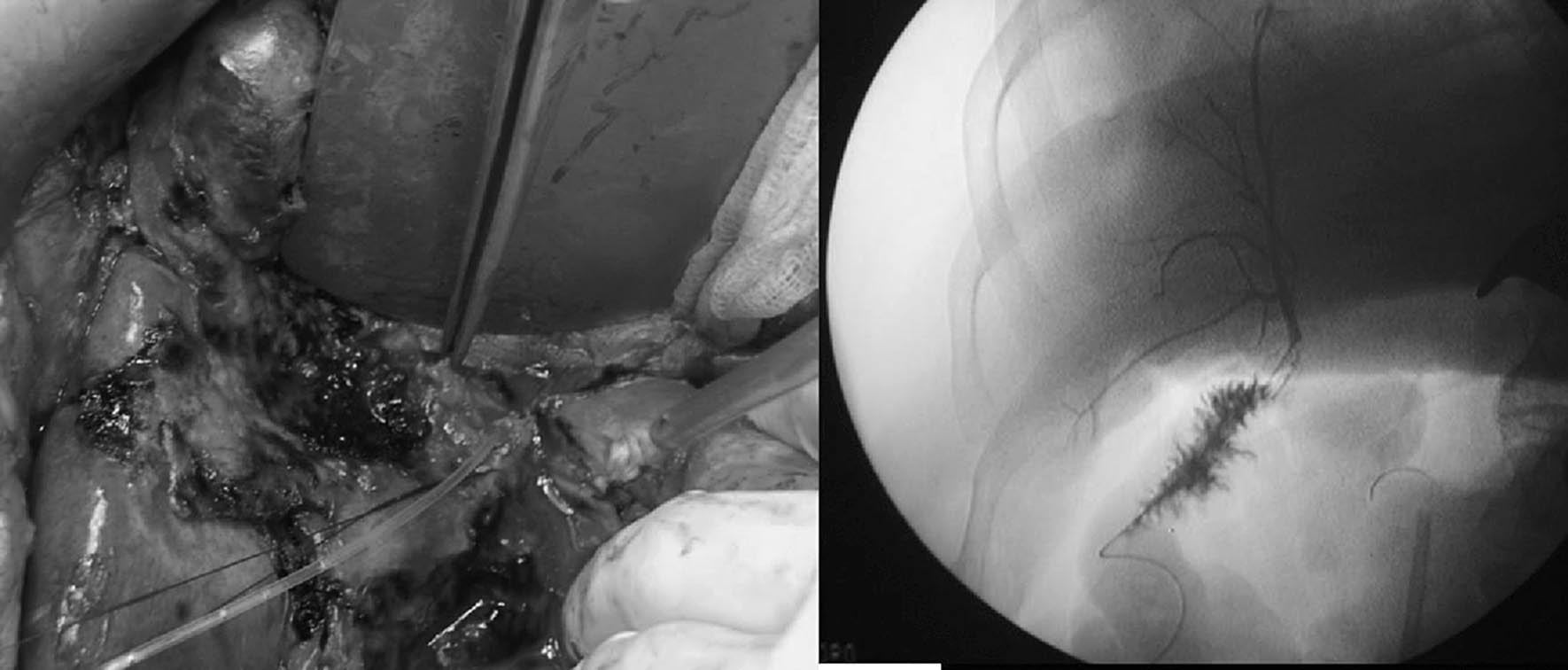
Solo la práctica de una colangiografía intraoperatoria a través de la boquilla de la fístula biliar yuxtahiliar demostró que la lesión estaba originada en un conducto aberrante del sectorial anterior derecho independiente (segmentos V-VIII), sin relación alguna con el resto del árbol biliar intrahepático (fig. 1). Se confirmó la sospecha diagnóstica, lo que posibilitó el tratamiento adecuado de la lesión mediante una colangioloyeyunostomía con asa en Y de Roux con tutor transanastomótico.
Fig.1.Práctica de la colangiografía intraoperatoria a través de la boquilla de la fístula biliar yuxtahiliar, que demostró que la lesión estaba originada en un conducto aberrante del sectorial anterior derecho independiente (segmentos V-VIII), sin relación alguna con el resto del árbol biliar intrahepático.Nótese la endoprótesis biliar en el conducto principal.
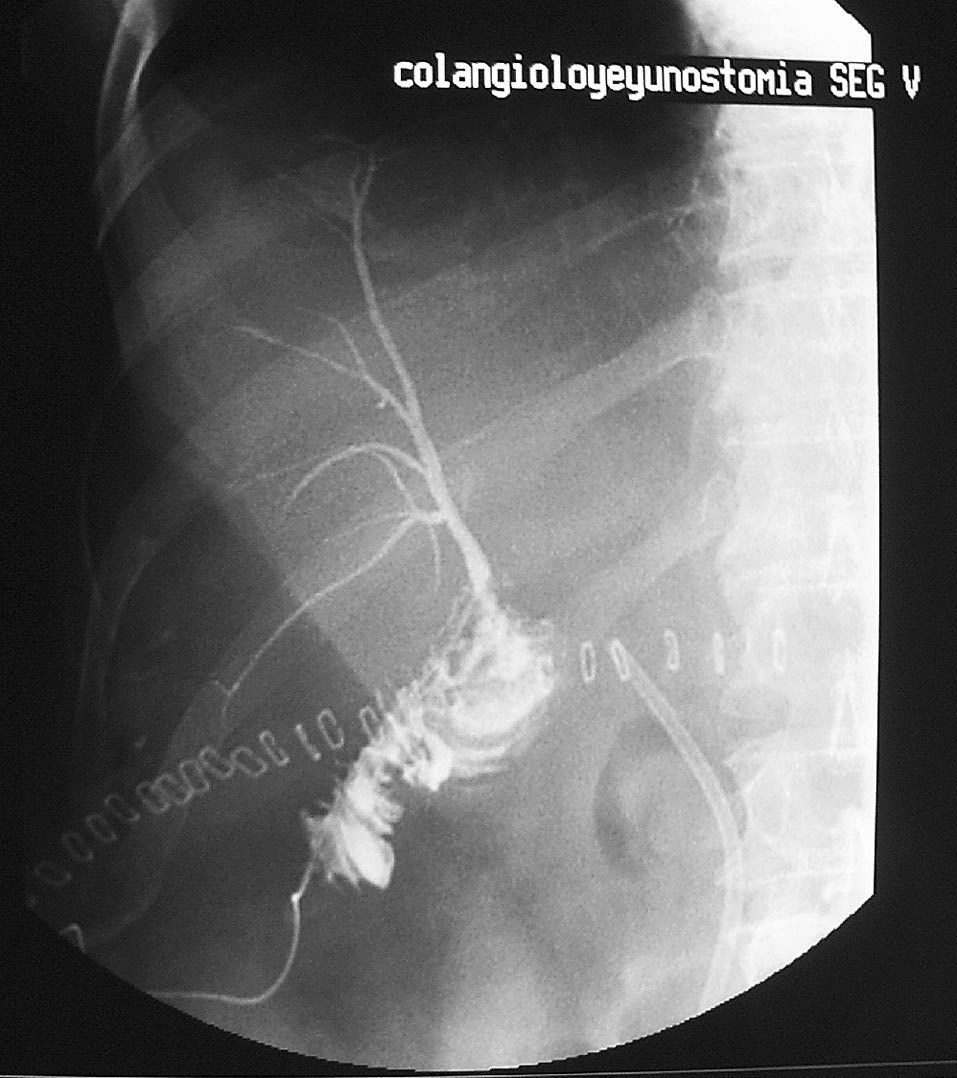
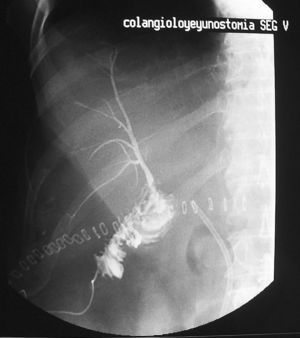
La colangiografía transcatéter realizada el séptimo día postoperatorio (fig. 2) mostró la normalidad absoluta de la anastomosis y ausencia de fugas, con lo que se pudo dar el alta al paciente. El tutor transanastomótico se retiró al mes de la cirugía tras un segundo control colangiográfico. En los controles anuales el paciente mantiene una total normalidad de las pruebas analíticas.
Fig. 2. Control postoperatorio mediante colangiografía transcatéter, con normalidad absoluta y total funcionalidad de la anastomosis practicada.Nótese la endoprótesis biliar en el colédoco.
Un conducto aberrante sectorial posterior derecho se presenta en un 4,8-9% de la población8. Sin embargo, sorprende que en la casuística de lesiones biliares laparoscópicas más importante del mundo, del grupo del Johns Hopkins9, solamente en 12 de 200 casos se debió a un conducto aberrante. Contrariamente a lo que algunos autores dicen sobre la poca trascendencia de la ligadura o sección de un conducto aberrante si se considera que sólo drena una porción relativamente pequeña del hígado, su ligadura puede resultar inocua clínicamente8, nuestro paciente pone de manifiesto la trascendencia clínica por la fístula persistente, la dificultad diagnóstica y su retraso terapéutico. La utilización de la ERCP en la evaluación postoperatoria diagnóstica y terapeútica de una fuga biliar es aceptada de forma general. La presencia de una ERCP “normal” en el estudio de un bilioma o una fuga biliar debe hacer sospechar de un conducto aberrante independiente que origina la fuga mantenida. En nuestro caso, que se tratara de un conducto aberrante totalmente independiente del árbol biliar intrahepático hizo que no se rellenaran los segmentos dependientes del ducto aberrante lesionado y no se manifestara ninguna fuga. Solamente la colangiografía intraoperatoria puso de manifiesto un sector independiente y la integridad del resto del árbol biliar hepático y extrahepático, con lo que se pudo reconstruir la anatomía completa del árbol biliar del paciente.
Las dificultades técnicas de la solución quirúrgica se ponen de manifiesto por un conducto de apenas unos milímetros, no dilatado y con reacción inflamatoria local. Muchos grupos han sufrido dehiscencias de la sutura hepática o colangioloyeyunostomía realizadas con fístulas externas persistentes5,7, que se tradujeron en estenosis de la derivación6,7 hepatobiliar y finalmente obligaron a soluciones intervencionistas.
La experiencia y el buen hacer del cirujano que atiende la lesión determinan el futuro del paciente. El objetivo inicial del tratamiento de las lesiones biliares es reducir la sepsis y la fístula biliar. Sólo el conocimiento de las variantes congénitas biliares aberrantes y de una posible lesión del sectorial anterior (V-VIII) aberrante e independiente hizo intuir esta posibilidad en el diagnóstico diferencial preoperatorio y peroperatorio y posibilitó su solución definitiva. Todas las lesiones iatrogénicas de la vía biliar exigen que su tratamiento lo realice personal con conocimiento pleno de las variantes anatómicas biliares y de los posibles tipos de lesión iatrogénica, y es imprescindible una colangiografía intraoperatoria que confirme el mapa real del árbol biliar intrahepático. La solución técnica del problema exige refrescar bordes, una plastia de ampliación anastomótica cuando sea preciso, y en nuestra experiencia un tutor temporal de la anastomosis ayuda al control postoperatorio.
Correpondencia: Dr. D.A. Gómez Portilla. Landázuri, 1; 6.o izq. 01008 Vitoria. Álava. España. Correo electrónico: agomezpor@teleline.es
Manuscrito recibido el 8-10-2007 y aceptado el 28-11-2007.