El objetivo de este trabajo es mostrar a la comunidad quirúrgica una nueva técnica para el tratamiento de eventraciones complejas y catastróficas desarrollada en este equipo: separación anatómica de componentes (SAC) modificada por Carbonell-Bonafé.
Material y métodoSe trató a 100 pacientes con eventración compleja. Se documentó tamaño, contenido y reductibilidad de la eventración (tomografía computarizada preoperatoria), recidivas y técnicas de cierre previas, talla y peso, alteraciones tróficas de la piel y necesidad de neumoperitoneo preoperatorio. Se operó siguiendo un protocolo homogéneo, con medida de presión intraabdominal antes, durante y tras la intervención. Se evaluó al paciente en consulta a los 15 y 30 días, mensualmente durante 3 meses, al sexto mes y anualmente hasta 5 años.
ResultadosEntre enero de 2003 y mayo de 2008 se intervino a 100 pacientes consecutivos. En el postoperatorio inmediato se tuvo un 12% de seromas, un 8% de isquemia parcial de bordes de la herida y un fallecimiento debido a fallo multiorgánico; en el postoperatorio tardío se tuvo un 6% de algias transitorias en los puntos de anclaje óseo. Los pacientes reanudaron su actividad habitual en una media de 2 meses con gran mejoría en su calidad de vida. No se han encontrado recidivas hasta la fecha.
ConclusionesLa técnica SAC que esta Unidad ha modificado es un excelente recurso en el tratamiento de grandes eventraciones: garantiza el éxito del cierre con poca morbilidad y, además, reconstruye la biomecánica de la pared abdominal.
Our goal is to show the surgical community a new technique developed by our team for treating complex and catastrophic ventral hernias: Separation of Anatomical Component (SAC) amended by Carbonell–Bonafé.
Materials and methodsA total of 100 patients with complex incisional hernias have been treated. The size, content and reducibility of ventral hernia (preoperative CT scan), recurrences and pre-closure techniques, height and weight, trophic skin alterations and need for preoperative pneumoperitoneum were all documented. The operation was performed following a standardised protocol; intra-abdominal pressure (IAP) was measured before, during and after the intervention. Patients were evaluated in the clinic at 15 and 30 days, monthly for 3 months, at sixth months and annually for up to 5 years.
ResultsA total of 100 consecutive patients were operated on between January 2003 and May 2008. In the immediate post-surgical period there were 12% seromas, 8% of partial-ischaemia on the edges of the wound and 1 death due to multi-organ failure. In the later period, 6% had transitional pain in bone anchorage points. They resumed their normal activities after an average of 2 months, with great improvement in their quality of life. There have been no recurrences to date.
ConclusionsThe SAC technique, as modified by our Unit, is an excellent resource in managing large ventral hernias: successfully closing with low morbidity, as well as reconstructing the biomechanics of the abdominal wall.
« Jamás se descubriría nada si nos considerásemos satisfechos con las cosas descubiertas ». Séneca (Córdoba, España. 4 a.C. – 65 d.C.)
IntroducciónLa eventración compleja, que incluye la de gran tamaño, la recidivada, la incarcerada con «pérdida del derecho al domicilio» y la denominada catastrófica, es un desafío para los cirujanos de pared. El grupo de esta Unidad define a las grandes eventraciones con defectos mayores de 12cm como «eventración catastrófica». Para su reparación se han utilizado diversas técnicas quirúrgicas1,2,3,4,5,6,7,8,9,10,11, desde el cierre simple con suturas hasta la utilización de mioplastias12, colgajos musculares o empleo de prótesis sintéticas, sin que haya en la actualidad consenso entre los cirujanos ni pruebas científicas suficientes para elegir la técnica adecuada a cada proceso. Se conoce, no obstante, que las reparaciones con malla de sustitución o de refuerzo van a condicionar un menor índice de recidiva, aunque algunos autores han discutido esto13.
Hay un grupo especial en estas eventraciones catastróficas, constituido por pacientes obesos, hepatópatas, trasplantados de órganos, diabéticos evolucionados, broncópatas, neoplásicos, cardiópatas crónicos, con varias recidivas de la eventración, con trastornos tróficos de la piel y en muchas ocasiones pérdida del derecho al domicilio del contenido del saco eventrado, que plantean una verdadera duda para el cirujano de pared.
Como se sabe, la tensión en el cierre y, por tanto, en la línea de sutura condiciona la recidiva, y la colocación de una malla de refuerzo por encima no es solución para evitarla si por debajo de ésta vuelve a fallar; los cirujanos buscan liberar esa tensión14. Fue Wolfer15 el primero que, en 1892, utilizó exitosamente una incisión relajante en la aponeurosis para evitarla y para que llegara mejor el tendón conjunto al ligamento inguinal cuando reparaba una hernia inguinal; por esto, muchos cirujanos han utilizado incisiones relajantes en las aponeurosis de la pared abdominal al reparar eventraciones, sin conseguir éxitos a largo plazo. Pero ha sido Ramírez13 quien en 1990 comunica en el Plastic and Reconstructive Surgery su método para el cierre de los defectos de la cavidad abdominal: la «separación anatómica de componentes» (SAC), con la que consigue avances de los bordes del defecto eventrante de 4 a 6cm por cada lado, cierra así con menor tensión y comunica buenos resultados.
Al haber conocido esta técnica, el presente grupo de trabajo (después de practicarla como la describe el autor, sin utilizar prótesis) las ha introducido, añadiendo además nuevas inserciones musculares de los colgajos del oblicuo mayor, como se describirá más adelante.
Material y métodosSe realiza un estudio prospectivo longitudinal, en el que se incluyen todos los pacientes a los que se les ha realizado le técnica de SAC modificada desde enero del año 2003 hasta diciembre del año 2007.
Selección de pacientesLa indicación principal son las eventraciones de línea media infraumbilicales o supraumbilicales, con un diámetro transversal mayor de 10cm.
Siempre que haya tensión en la línea de sutura en una eventración primaria.
Eventraciones recidivadas en línea media.
Eventraciones laterales, con gran defecto y tensión de cierre.
Eventraciones con pérdida de derecho a domicilio.
Eventraciones medias con hernias parostomales concomitantes (de estomas temporales o definitivos).
Todos los pacientes son pesados y tallados (altura, perímetro abdominal) antes (en el momento de la inclusión en la lista de espera) y después de la cirugía (en el sexto mes postoperatorio). Los especialistas los instruyen en hacer fisioterapia respiratoria, lo que mejora la capacidad ventilatoria que se verá afectada en el postoperatorio.
Por la cronicidad de la eventración, las recidivas con cicatrices previas o los colgajos dérmicos, muchos de estos pacientes necesitan un tratamiento de su piel antes de que se realice la intervención, ya que presentan ulceraciones por isquemia, infecciones por hongos de los pliegues, etc.; las lesiones observadas se tratan con cremas hidratantes o pomadas fungicidas tópicas. El día antes de la intervención, el enfermo debe ducharse y lavar concienzudamente la piel con un jabón del tipo povidona yodada.
Un gran número de casos presenta sobrepeso u obesidad; a muchos de estos pacientes se los ha rechazado para técnicas de cirugía bariátrica por la edad u otras consideraciones, y acuden a esta consulta con obesidad de índice de masa corporal (IMC) por encima de 45. Por eso, la colaboración de un dietista-endocrinólogo que ayude a perder peso y a bajar el IMC es importante. Se intenta hacerlo ambulatoriamente pero, en ocasiones, se precisa ingreso preoperatorio para un mejor control.
En otros casos se hace necesaria la aplicación de un neumoperitoneo previo, tal y como lo describió en 1946 el cirujano argentino Goñi Moreno4,5, con el fin de conseguir más espacio en la cavidad abdominal para realojar sin complicaciones el contenido del saco, que es intestinal casi siempre y que se debe evitar resecar, si es posible. Este procedimiento ha resultado altamente eficaz en pacientes donde parecía imposible la reintegración del contenido herniario. Han sido un total de 6 casos de eventración catastrófica, con insuflación —a demanda— de hasta 30l de aire, con un mes como máximo de tratamiento; se ha medido la presión intraabdominal (PIA) y se han practicado oximetrías, gasometrías y controles electrocardiográficos periódicamente. Aunque inicialmente todo el proceso era hospitalario, se ha conseguido que en los últimos casos se controle al paciente a través de la Unidad de Hospitalización Domiciliaria y que reingrese apenas de 24 a 48h antes de la intervención quirúrgica.
En el estudio previo, además del estandarizado que incluye análisis completos con coagulación, electrocardiograma, pruebas funcionales respiratorias y radiografía de tórax, el protocolo de esta Unidad incluye una tomografía computarizada abdominopélvica, con especial interés en el estudio de la pared abdominal, por lo que se hace «dinámica» —con maniobra de Valsalva—. Así, se miden exactamente los diámetros de la eventración, su contenido, la distensibilidad o elasticidad de la musculatura abdominal, y puede establecerse un cálculo teórico de espacios disponibles.
La noche anterior a la intervención se administra profilaxis tromboembólica, que se prolonga los 15 primeros días postoperatorios; asimismo, los pacientes son portadores del sistema Arterio-Venous Impulse (AVI)16 (profilaxis de tromboembolismo) desde el día previo, durante la intervención y en el postoperatorio inmediato.
La colaboración del anestesista va a ser fundamental para el tratamiento eficiente de las mediciones de la PIA17, generalmente con sonda uretral, antes (en el momento del sondaje), durante (en el momento del cierre de la pared) y al final de la intervención,, y controlar que siempre se mantenga por debajo de 12mmHg.
Descripción de la técnicaNivel 1. Defectos grandes (10 a 15cm), en los que la desinserción y liberación de los músculos oblicuos mayores de ambos lados es suficiente para conseguir el cierre del defecto sin tensión.
Nivel 2. Defectos generalmente mayores de 15cm, en los que no basta el avance conseguido con la primera liberación del músculo oblicuo en ambos lados y se hace necesaria la liberación en su cara posterior de ambos músculos rectos.
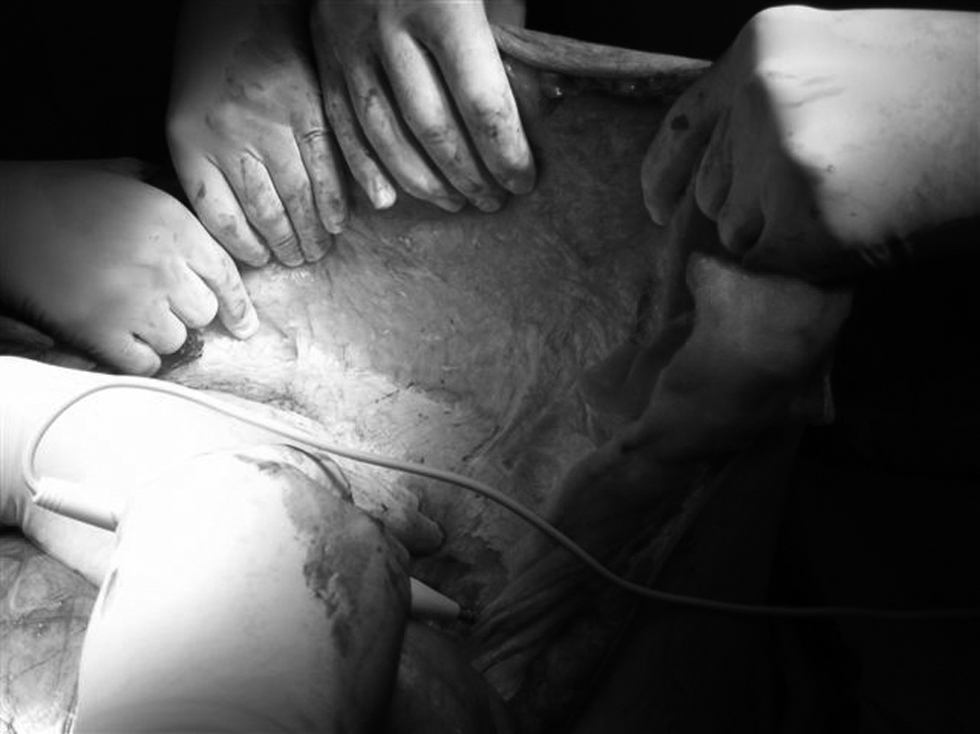
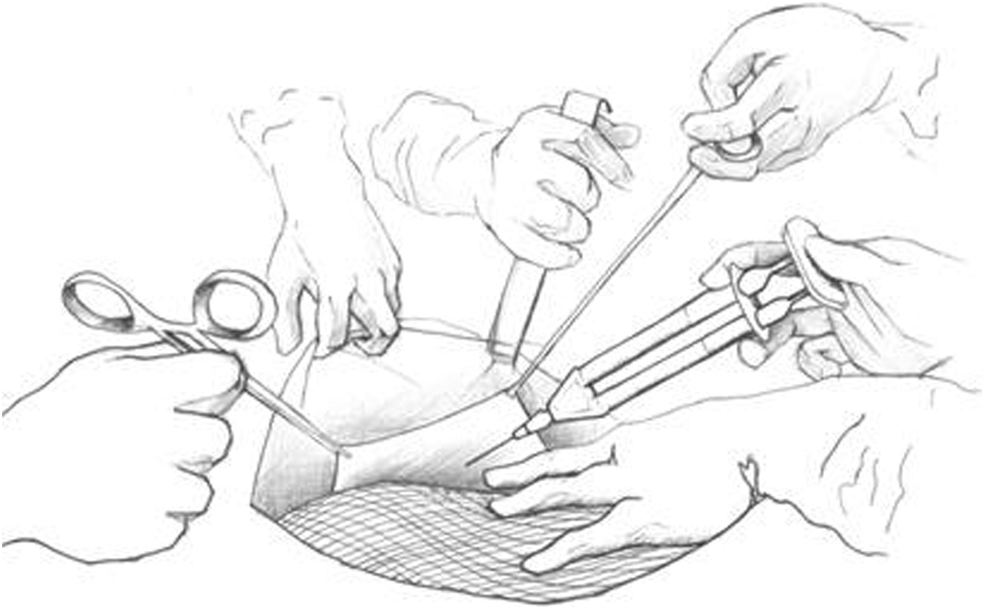
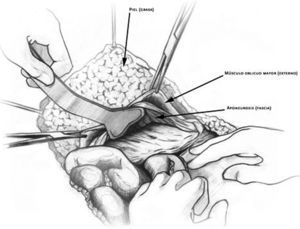
Se inicia la reparación resecando los segmentos de piel afectados. Se continúa hasta conseguir 2 colgajos de piel y celular subcutáneo hasta la altura de la línea axilar externa; se deja muy disecada la aponeurosis sana en ambos lados. En este paso es importante conocer la vascularización de la piel y el tejido celular subcutáneo, y procurar no ligar los vasos en el tronco para no producir isquemias posteriores de la piel. Se hace muy bien al alternar el corte y la coagulación del electrobisturí que el cirujano desliza inmediatamente por encima de la aponeurosis, mientras los cirujanos ayudantes tiran de la piel perpendicularmente a la herida central, la agarran con unas pinzas de Allis o con sus manos y aplican unas compresas en los bordes; la maniobra es sencilla y facilita la disección (figura 1).
Figura 1. Disección del tejido celular subcutáneo de la aponeurosis. Los cirujanos ayudantes tiran de la piel perpendicularmente a la herida central, la agarran con unas pinzas de Allis o con sus manos, y aplican unas compresas en los bordes.
Si hay prótesis previas por tratarse de una eventración recidivada, necesariamente hay que extirparlas y dejar la aponeurosis limpia.
Una vez descubierta la aponeurosis sana, se inicia la disección del saco hasta su cuello. Es importante no abrirlo, circunstancia que permite una mejor disección de las estructuras y una limpieza de toda la aponeurosis anterior del recto y del músculo oblicuo mayor. Es importante dejar en los colgajos de la piel un buen tejido celular subcutáneo que asegure el «almohadillado» y la parca vascularización que llega a la piel.
Con el campo quirúrgico limpio y una hemostasia adecuada, muchas veces con pequeñas ligaduras o puntos transfixivos, se procederá a la abertura del saco herniario en toda su extensión, se liberarán todas las adherencias de éste a las asas o de éstas al peritoneo, con lo que se dejará la cavidad libre para que no se tenga ninguna fuerza por fijación que impida el cierre. Se comprobará que los bordes llegan sin tensión para el cierre y sólo en ese momento, si es así, se resecará el saco a la altura de los bordes de la apertura de la pared.
Abierto y liberado el abdomen, con el epiplón mayor en su sitio, se coge con la mano izquierda el borde de la herida que se tiene enfrente, abarcando toda la pared muscular. El colgajo de piel y celular subcutáneo está elevado por el ayudante; con la mano derecha se tirará de la pared hacia sí y con la izquierda se palpará la línea de inserción (se palpa muy bien al practicar esta maniobra de atracción al centro) del oblicuo mayor; se coge el bisturí eléctrico, con la mano derecha tras soltar la presión se marcará la línea de sección; si el sitio es el adecuado se verá que no hay fibras musculares y que se puede introducir el dedo índice a través de esa pequeña incisión en un espacio avascular que se irá disecando con la punta de éste de manera roma, tanto hacia arriba, hacia las costillas, como hacia abajo en el pubis. La sección con el bisturí eléctrico sobre el dorso del dedo es fácil y se tiene que hacer muy pegado a la inserción en la cara externa del músculo recto.
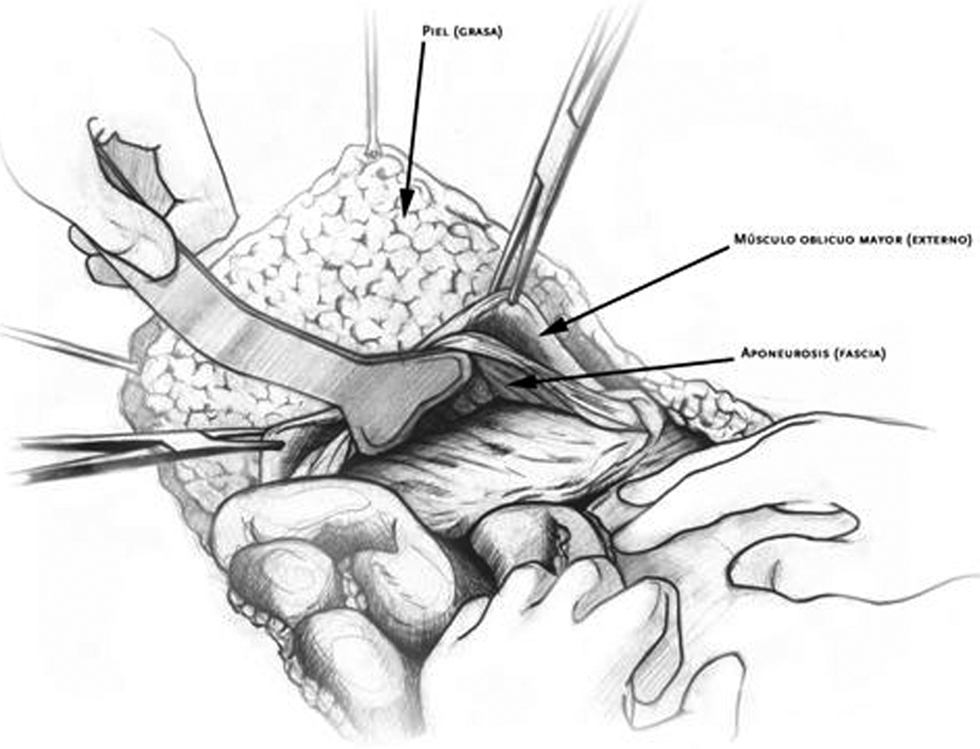
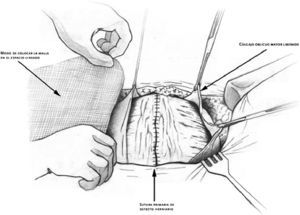
Así, se diseca la línea semilunar en el punto donde se inserta el músculo oblicuo mayor a la aponeurosis del recto, se incide en ella y se lo desinserta; se consigue así un colgajo de ese músculo desde las costillas a la región inguinal y pubis. Esta maniobra tal y como la describe Ramírez consigue un avance de unos centímetros de los músculos rectos a la línea media que, sumados a los contralaterales, es decir, haciendo la maniobra en las 2 partes, en la mayoría de los casos consiguen que se cierre la brecha abdominal sin tensión. (figura 2).
Figura 2. Separación del músculo oblicuo mayor de la aponeurosis del recto, mediante la que se consigue el colgajo muscular bajo el que se colocará la prótesis.
En ese momento, con unos puntos provisionales o con pinzas de Kocher se simulará un cierre de la cavidad y el anestesista medirá la PIA, en condiciones de inspiración anestésica forzada y en condiciones basales; si es adecuada, se cerrará con una o 2 suturas continuas con material reabsorbible, tipo Dexon-loop. El cierre debe practicarse sin tensión en la línea de sutura, ya que es sobradamente conocida desde los trabajos, entre otros, de Lichtenstein18 la importancia de esta circunstancia en relación con la recidiva debida al fallo de nuevo a esa altura, isquémico, por la tirantez que debe soportar.
En el caso de que continuara habiendo tensión o PIA elevada, se disecará la aponeurosis posterior de ambos músculos rectos para soltarlos y así conseguir el nivel ii . Si a pesar de esto hay hiperpresión abdominal, antes de seccionar el saco se lo plicará sobre sí mismo, como si fuera un cierre a lo Mayo, es decir, cruzándolo con 2 líneas de sutura para dejar separación de los bordes y conseguir una PIA normal. Posteriormente, al colocar una malla por encima del peritoneo, alojada por debajo de los músculos rectos y otra malla por encima colocada por debajo de los 2 colgajos del oblicuo mayor, se conseguirá una reparación efectiva, sin tensión y sin síndrome de hiperpresión abdominal postoperatorio.
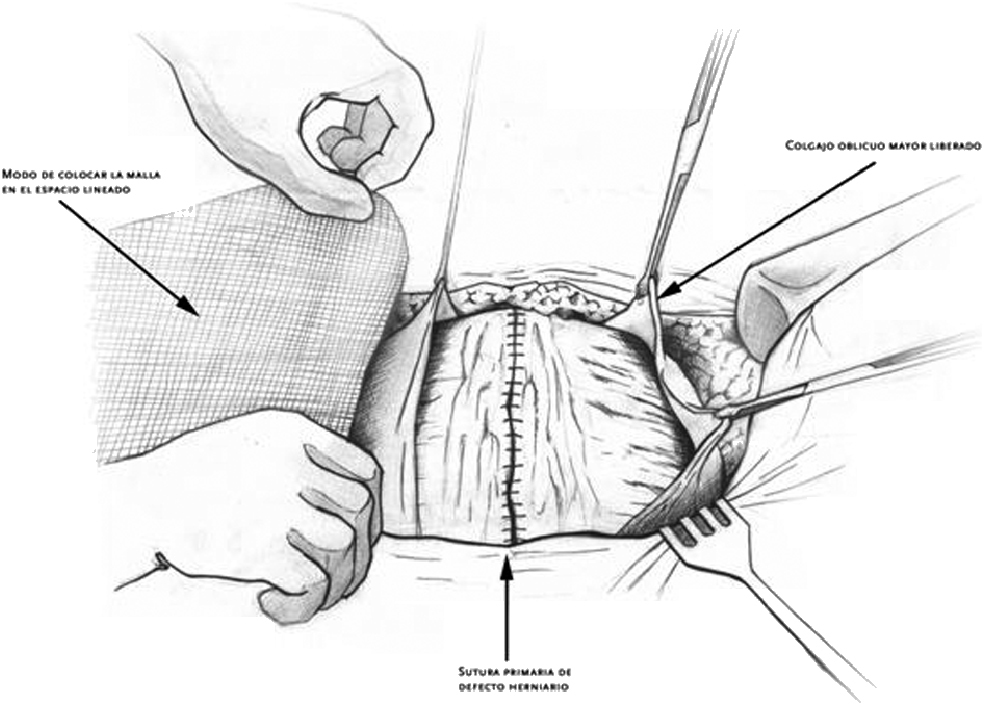
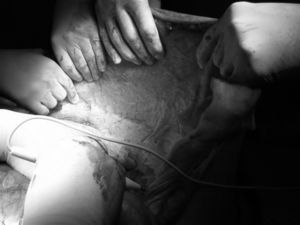
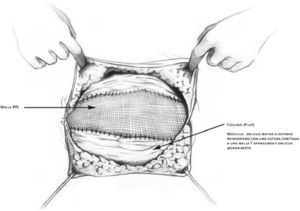
Si se trata de un nivel i , una vez cerrada la cavidad, con los 2 colgajos musculares del oblicuo mayor disecados, se mide el espacio y se coloca una malla, casi siempre de 30 × 30cm (figura 3,figura 4), a la que se le da forma elíptica o romboidal con los extremos en la apófisis xifoides y pubis, y que se fija con grapas helicoidales o puntos trasnsfixivos al ángulo interno de esos colgajos, a los rebordes costales, al pubis, con algún punto en la cara anterior de la pared, sin fijarla demasiado. La prótesis (siempre de polipropileno) quedará alojada por debajo de los colgajos musculares en sus extremos laterales y en su centro, apoyada sobre el cierre aponeurótico. Es conveniente no dejarla muy ajustada porque se sabe, tras los trabajos de Amid19, que tras la cicatrización se retrae un 20%, y puede producir problemas.
Figura 3. Una vez que los colgajos musculares del oblicuo mayor se han disecado, se mide el espacio y se coloca una malla.
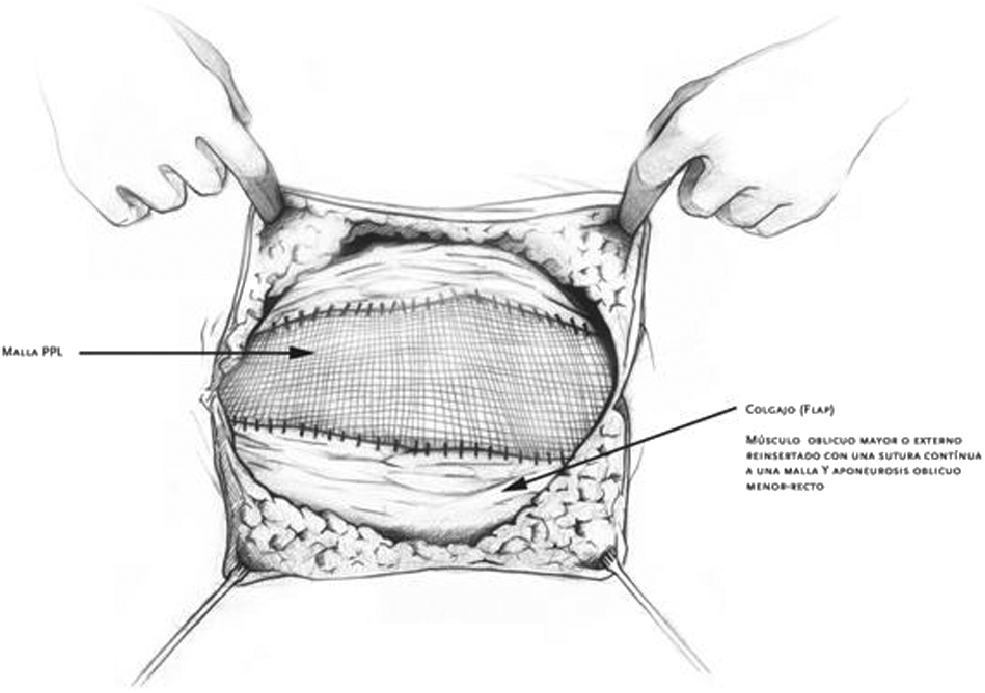
Figura 4. Reinserción de los músculos oblicuos mayores, sobre la malla, el oblicuo menor y transverso con una sutura continua o puntos sueltos.
Sólo queda reinsertar sobre la malla los músculos oblicuos mayores (que tienen vascularización de dentro afuera y, por tanto, nunca se necrosarán) y el oblicuo menor y transverso con una sutura continua o puntos sueltos: esta nueva inserción es más hacia fuera, más lateral que en su posición original. Así, se mantendrá la fisiología de la pared abdominal. La reparación está finalizada. (figura 4).
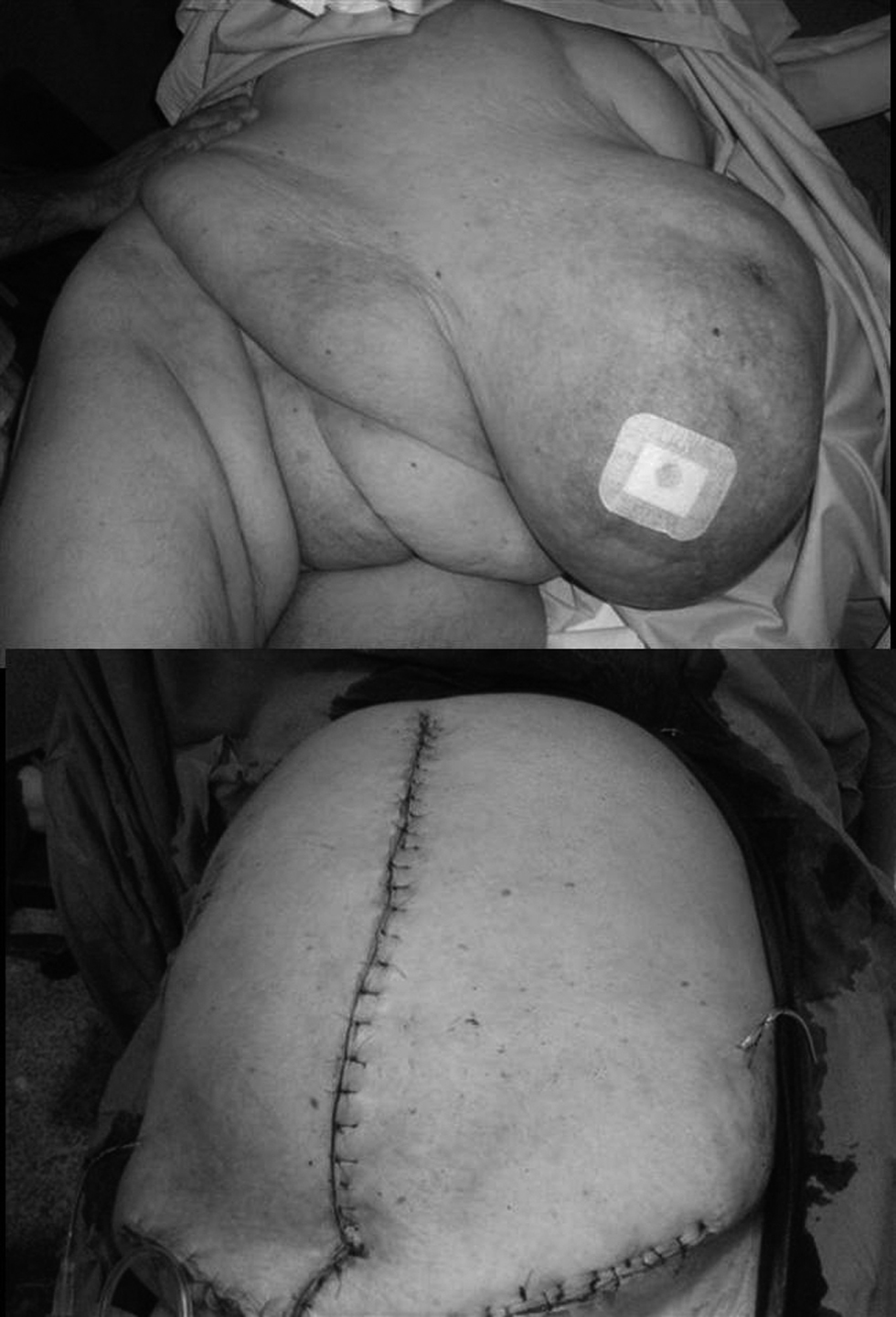
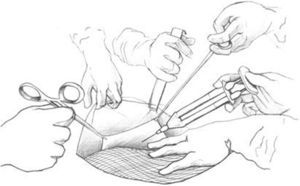
El último paso será colocar 2 drenajes aspirativos (uno en cada fosa ilíaca), cerrar el tejido celular subcutáneo con puntos que además cojan la prótesis para no dejar espacios muertos y, si se prefiere, se puede previamente rociar en forma de nebulizador o spray con fibrina20 toda la zona cruenta; así se conseguirá una mejor hemostasia con la cola biológica que pegará la prótesis a la aponeurosis y al celular subcutáneo (figura 5), y evitará seromas, hematomas y otras complicaciones infecciosas como su consecuencia. Este grupo prefiere cerrar la piel con puntos sueltos, con material monofilar, y no colocar grapas pues abarcan poco tejido (figura 6). Un ejemplo de resultado postoperatorio puede verse en la figura 7.
Figura 5. Se empapó con cola biológica la prótesis, se dejó caer el tejido celular subcutáneo a la prótesis, con lo que se realizó una pequeña presión para facilitar la compactación de ambas y conseguir una mejor hemostasia.
Figura 6. Cerrado de la piel con puntos sueltos con material monofilar.
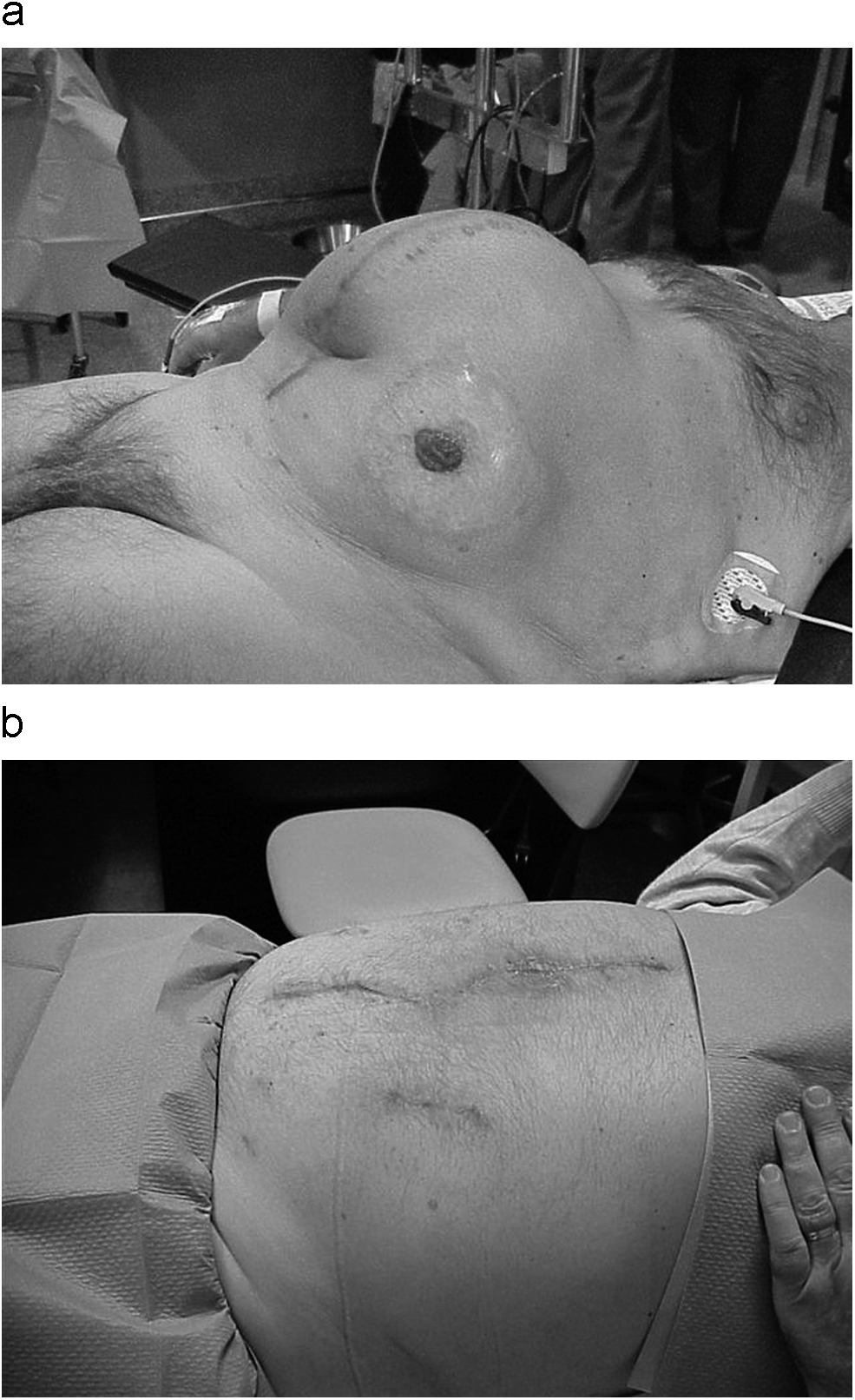
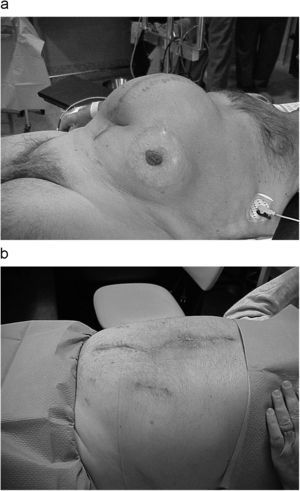
Figura 7. Visión previa (a) y resultados a los 3 meses (b).
Experiencia y resultadosSe resumen esquemáticamente en la tabla 1:
Tabla 1. Resumen de datos
| Demográfico | Enero 2003-diciembre 2007: 100 casos | |
| (63% mujeres, 37% varones)♂ edad media: 58 años | ||
| Localización | 90 línea media, 4 pararrectal, 4 mixtas (media más hernia paraestomal) | |
| Tamaño | 82% (10 a 15cm), 14% (>15cm), 4% (pérdida derecho a domicilio) | |
| Cirugía previa | el 30% bariátrica, el 25% ginecológica, el 25% de colon, el 20% otros (hernia umbilical, EII, vascular, etc.) | |
| Técnica | Técnica estándar como se describe: con reducción progresiva del tiempo medio operatorio (155 min en los 50 primeros casos, 130 min actualmente) | |
| Morbilidad | Precoz | Tardía |
| el 12% seroma, el 8% isquemia bordes cutáneos | el 6% dolor en puntos de fijación ósea que mejoran con el tiempo | |
| Mortalidad | un paciente | |
| Revisiones | Grado de satisfacción: muy bueno | |
| Reincorporación a la actividad habitual: media de 2 meses | ||
| No hubo recidivas hasta la fecha. |
Hubo un fallecimiento de una paciente mayor, con enfermedad crónica pulmonar previa, una gran eventración catastrófica con trastornos tróficos de la piel y pérdida del derecho al domicilio, que falleció en la Unidad de Reanimación por fallo multiorgánico en el quinto día posquirúrgico. Fue la sexta paciente de la serie; a partir de este caso, se planteó en esta Unidad el uso de neumoperitoneo preoperatorio para casos catastróficos o de deterioro previo de la función cardiorrespiratoria4,5,6,8.
Hasta el momento actual no se han observado recidivas en los pacientes intervenidos, aunque prudentemente hay que dejar pasar un tiempo de seguimiento hasta los 5 años de la intervención.
Es muy importante que los operados mantengan un adecuado peso y practiquen ejercicio físico aeróbico regularmente. Se ha aconsejado el uso de una faja abdominal suave y regulable en la presión durante los 3 primeros meses del postoperatorio, que gradualmente se irá aflojando hasta retirarse definitivamente.
DiscusiónLa eventración catastrófica es un desafío para los cirujanos de pared. Su distinta presentación y localización, junto con el desinterés de la comunidad quirúrgica hacia «la carrocería del abdomen», hace que en la actualidad se desconozcan los resultados de su tratamiento con pruebas suficientes; por el tipo de complejidad y extensión no es subsidiaria de técnicas laparoscópicas. Cabe suponer que el índice de recidiva va a ser menor con el empleo de prótesis, pero se insiste en que no hay estudios fiables que lo ratifiquen.
Un factor importante y demostrado es la tensión a la altura de la línea de sutura como causa de la recidiva. La técnica de esta Unidad no sólo consigue, siguiendo los principios de la técnica que describe Ramírez, disminuir esa tensión en los 2 niveles descritos, sino que proporciona un refuerzo fascial, con la colocación de grandes prótesis parcial o totalmente submusculares. Ésta es una idea novedosa, que modifica la técnica de Ramírez (cuando Ramírez describe su técnica original no utiliza prótesis; en sus últimas publicaciones ya describe la utilización de alguna prótesis parcial, situación muy alejada del concepto aquí presentado).
Este grupo considera que la técnica aquí descrita es una nueva aportación a la comunidad quirúrgica y una muy buena opción para el tratamiento de esta compleja enfermedad, ya que conserva la anatomía y fisiología de la pared abdominal, y refuerza su biomecánica. Además, se han constatado el bienestar y la excelente acogida en los pacientes operados; asimismo, no se han encontrado recidivas. Hasta donde los autores conocen, no se puede comparar este grupo con otro, dada la heterogeneidad de las presentaciones, y sólo se han limitado a mostrar el propio proceder.