Las fístulas enteroatmosféricas (FEA) constituyen un subgrupo de fístulas enterocutáneas (FEC) en pacientes con laparostomía o abdomen abierto. Se caracterizan por ser superficiales, de alto débito y rodeadas de vísceras o tejido de granulación1–4. Estos factores pueden condicionar una situación de desequilibrio metabólico e hidroelectrolítico, sepsis y desnutrición severa.
La actitud conservadora del síndrome de intestino corto funcional asociado a una fístula yeyunal completa, mediante la reintroducción del débito fistuloso proximal a través de la yeyunostomía distal permite obtener buenos resultados. En el abordaje fisiológico que proponemos, combinamos esta reintroducción del débito con nutrición artificial vía enteral, lo que supone una mejoría del estado nutricional, una reducción de las comorbilidades y una mayor recuperación de la mucosa intestinal, hechos que facilitarán finalmente el cierre quirúrgico de la FEA.
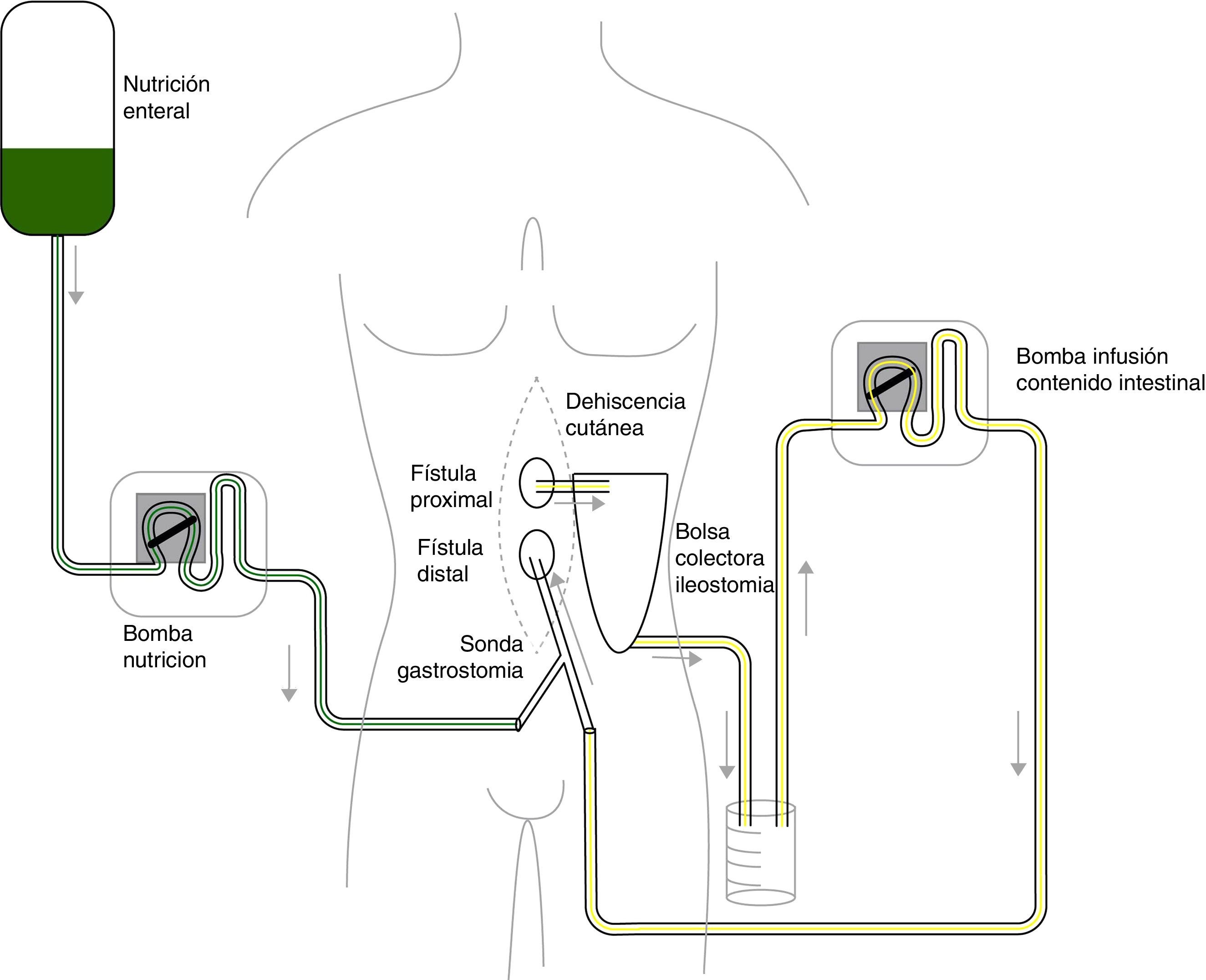
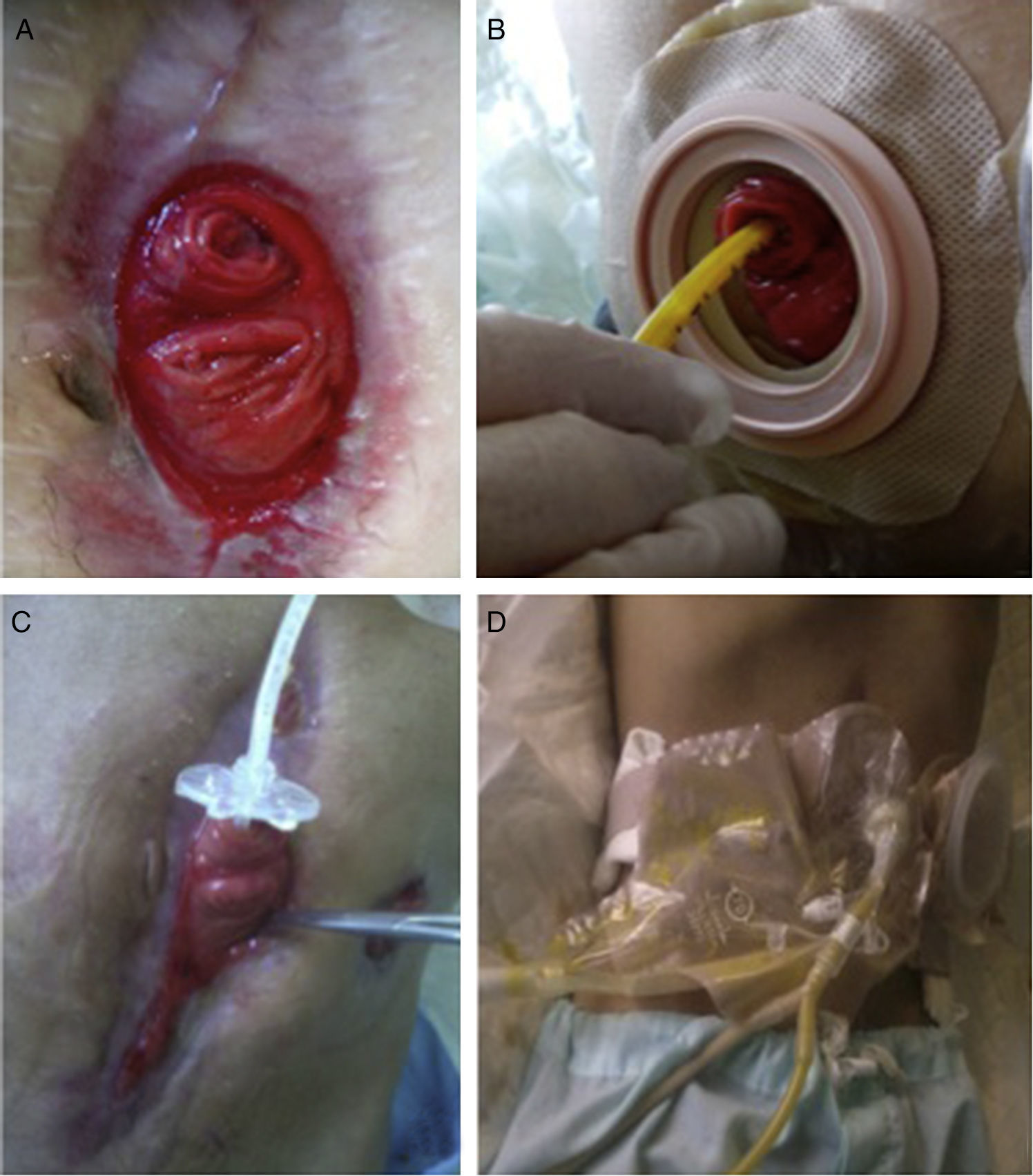
Presentamos el caso de un varón de 19 años con enfermedad de Crohn (EC) de 11 años de evolución penetrante/estenosante, con afectación perianal y enfermedad ileocecal, con colostomía terminal por estenosis severa de sigma desde hace 3 años. Había presentado pancolitis e ileítis extensa corticodependiente, refractaria a varias líneas de tratamiento biológico y con tratamiento actual con ustekinumab con respuesta clínica, radiológica y endoscópica favorable, persistiendo cambios estenóticos a nivel ileal. Ingresa por cuadro de dolor abdominal secundario a estenosis ileal y reactivación de su EC. Durante el ingreso presenta cuadro de obstrucción intestinal que requiere cirugía urgente, con resección ileocecal tras adhesiolisis laboriosa. El 10.° día del postoperatorio se reinterviene por fuga intestinal, objetivándose un abdomen catastrófico con afectación de múltiples asas, por lo que se optó por una cirugía de control de daños y laparostomía asistida con terapia de presión negativa para revisión quirúrgica posterior o «second look». En el postoperatorio se evidenció persistencia de una fístula completa de alto débito con asa aferente y eferente a nivel yeyunal proximal, que condicionaba una situación de síndrome de intestino corto funcional. Inicialmente, se inició soporte nutricional parenteral, pero en su evolución se constató un empeoramiento de la función hepática, con citólisis de etiología multifactorial (ayuno, infección, NP total, fármacos). Ante la situación de importante desnutrición (41kg, IMC: 15,74kg/m2) y comorbilidad asociada al uso de nutrición parenteral, consideramos la optimización de los aportes nutricionales por vía enteral mediante un modelo fisiológico, utilizando infusión continua del producto nutricional y el débito recogido del orificio fistuloso, a través de 2 bombas simultáneas y conectadas en Y (fig. 1). En primer lugar, para recoger el débito proximal en una laparostomía con terapia asistida por vacío, se aislaron los orificios fistulosos mediante discos moldeables, pasta y bolsa de ileostomía conectada a un sistema de drenaje cerrado. Para la administración de la nutrición enteral (NE) y el débito del orificio fistuloso proximal utilizamos una sonda de gastrostomía de 24F en el orificio fistuloso distal, atravesando la bolsa de ileostomía. Con el objeto de minimizar las fugas utilizamos un cono adaptador con adhesivo. Consideramos recomendable rellenar el balón de la sonda de gastrostomía por encima del valor indicado, en nuestro caso 2cc, para asegurar su estanqueidad (precisa su adaptación al estado del yeyuno y a su calibre) (figs. 2A-D). A las 6 semanas de tratamiento, se objetivó una normalización de la función hepatobiliar y una mejoría de los parámetros nutricionales (52kg (IMC: 19,42kg/m2). Tras 4 meses se alcanzó un estado nutricional adecuado para la realización de la cirugía programada, procediéndose a la resección del asa yeyunal fistulizada y anastomosis primaria término-terminal manual y reconstrucción de la pared abdominal con malla biológica con colágeno de origen animal. Actualmente el paciente se encuentra en seguimiento en consultas externas con una muy buena evolución clínica y nutricional con dieta ordinaria.
El tratamiento nutricional es una parte esencial en el manejo de las FEC, debido al rápido e inevitable catabolismo proteico5,6. Lamentablemente no existen estudios clínicos aleatorizados controlados sobre su manejo de manera integral, lo que limita el establecimiento de estrategias específicas de soporte nutricional. Sin embargo, es claro que el abordaje de estos pacientes requiere de cirujanos especializados apoyados un equipo multidisciplinar (EMD) habituado en el tratamiento de casos complejos7. En España, la implementación de estas unidades multidisciplinares es lenta, siendo la nuestra la primera en nuestra comunidad.
En las FEA nos encontramos ante las dificultades anatómicas secundarias a un abdomen abierto3. Este sistema para infusión continua del débito fistuloso proximal mediante sonda de gastrostomía, solventa los problemas derivados de una mala fijación de otras sondas al asa eferente. Nuestra experiencia señala que pueden ser necesarias pequeñas variaciones en la colocación de los dispositivos, dependiendo de la situación anatómica de la fístula, así como una revisión periódica para evitar complicaciones secundarias al decúbito provocado por el balón.
Esta reintroducción continua produce una máxima optimización del soporte NE y permite disminuir o suspender la nutrición parenteral (NP), clásicamente más utilizada8. Esto condiciona una reducción de las complicaciones secundarias a la NP prolongada, como la mejoría de la función hepatobiliar y la disminución del riesgo de sepsis asociada a catéter venoso central, así como facilita la recuperación del trofismo intestinal, cumpliendo con el objetivo principal de aportar un alto nivel de energía y nutrientes9,10. Todo ello determina una optimización del estado nutricional que asegurará mejores resultados en el tratamiento quirúrgico definitivo de cierre de la fistula yeyunal.
FinanciaciónNo ha habido fuentes de financiación para la realización del presente trabajo.
Conflicto de interesesLos autores declaran que no existe conflicto de intereses con relación al presente trabajo.
Agradecer al resto de miembros del Grupo de Trabajo de Enfermedad Inflamatoria Intestinal del Complexo Hospitalario Universitario de Ferrol por su ayuda en este caso.
Presentado como comunicación oral en la XX Reunión Nacional de Cirugía, Granada, 21-23 octubre 2015.