La presencia de tejido pancreático en posición aberrante, sin comunicación a través de vasos ni conductos con el páncreas normal, se define como páncreas ectópico1. En la revisión de la literatura solo existen unos 28 casos publicados de su aparición en la vesícula biliar2,3. En las investigaciones de la Clínica Mayo de un total de 212 de los casos con tejido pancreático ectópico, la vesícula se vio afectada tan solo en uno de ellos. A continuación exponemos un caso confirmado histológicamente tras la realización de una colecistectomía laparoscópica.
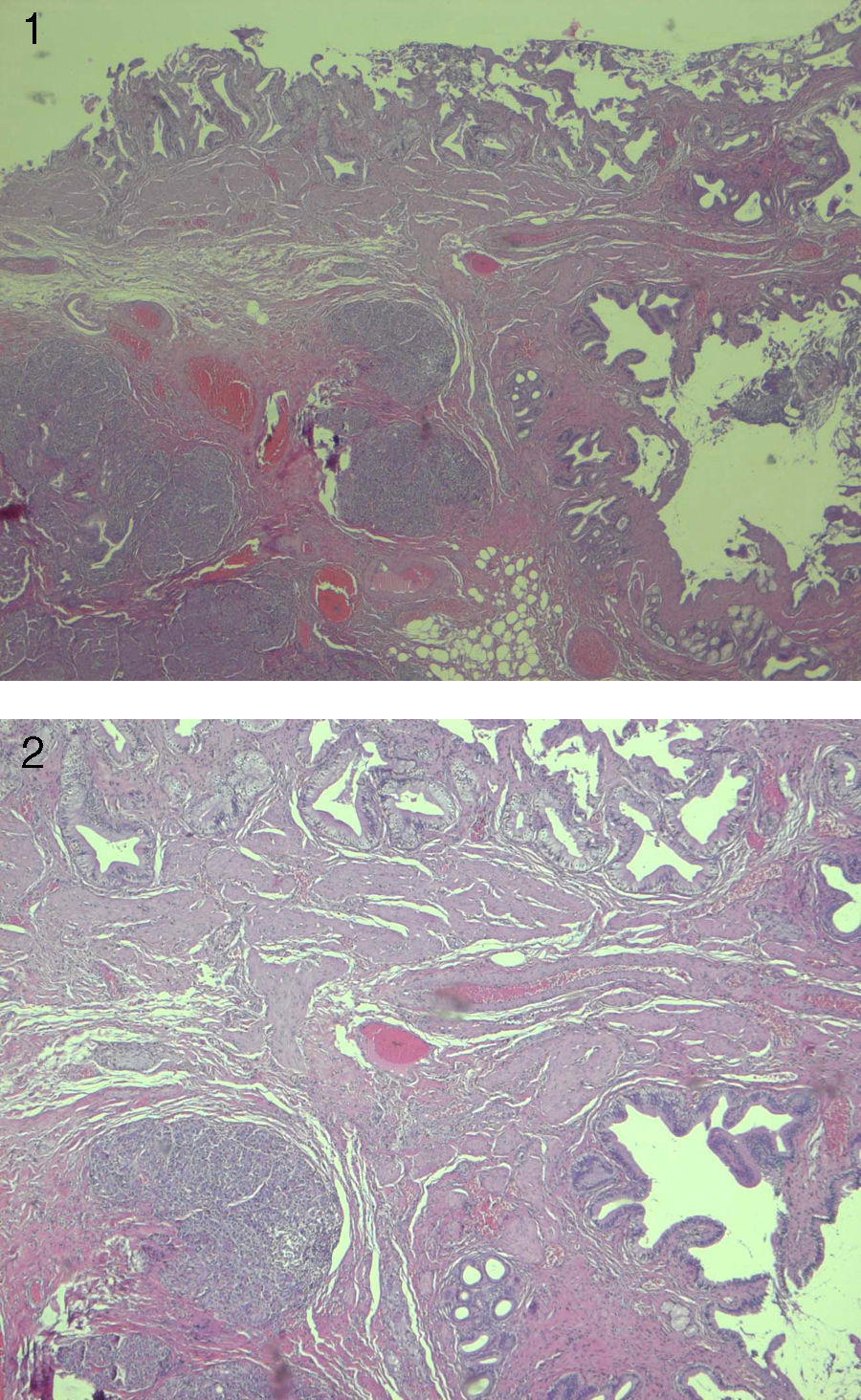
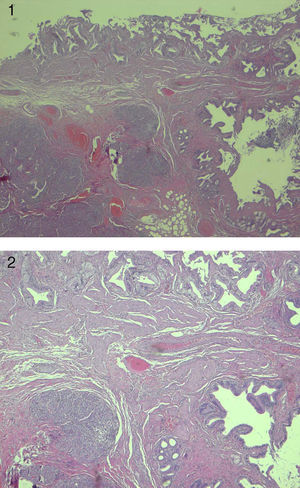
Paciente varón de 36 años que acude a Consultas Externas del Servicio de Cirugía General por dispepsia y cólicos biliares de repetición. Se realiza analítica completa donde destaca una GGT de 71 IU/L y una GPT de 44 IU/L. Resto de parámetros dentro de la normalidad. Como pruebas complementarias se realiza ecografía abdominal que es informada como vesícula de grosor parietal normal identificándose al menos una pequeña litiasis en su interior. Vía biliar intra- y extrahepática no dilatadas y sin litiasis. Es diagnosticado de colelitiasis y se realiza colecistectomía laparoscópica reglada. Es dado de alta a las 24 horas sin indicencias. En el informe anatomopatológico la descripción macroscópica: pieza de colecistectomía de 9×2cm, que presenta un grosor de pared de 0,1cm. A su apertura la mucosa es de coloración verde- aterciopelada (figs. 1 y 2). El diagnóstico es de colelitiasis y páncreas ectópico a nivel de cuello vesical.
El primer caso de páncreas ectópico fue descrito por Jean Schultz en 1729, pero no fue hasta 1859 cuando Klob proporcionó la confirmación histológica4. Tras el páncreas divisum se considera la anomalía más común1.
Su incidencia en el tracto gastrointestinal es del 2%. Es de dos a cinco veces más común en hombres que en mujeres y un 50% de los casos aparecen entre la 4.° y 6.° décadas de la vida2,5. Su localización es variable predominando en la curvadura mayor y región prepilórica del estómago (25-35%) así como en la segunda porción duodenal (25-30%). Otras localizaciones menos frecuentes son el yeyuno, divertículo de Meckel, mesenterio e incluso se han descrito casos de su presencia en el mediastino5,6.
Existen dos teorías que tratan de explicar su aparición desde el punto de vista embriológico. La primera defiende la diferenciación anómala de células epiteliales pluripotenciales del revestimiento endodérmico del tubo digestivo primitivo dando lugar a la formación de tejido pancreático en estas localizaciones. La segunda teoría es que algunas células de la yema pancreática pueden migrar y localizarse en una región diferente2,5.
El tejido pancreático ectópico es generalmente intramural, constituyendo el 75% de los casos la localización submucosa. Se presenta generalmente como un nódulo único, firme y redondo de dimensiones variables desde milímetros a cinco centímetros. Aunque por lo general es una anomalía asintomática, puede ser clínicamente evidente cuando se complica por los cambios patológicos como inflamación, sangrado, obstrucción, y la transformación maligna apareciendo entonces signos inespecíficos. Los más frecuentes son el dolor epigástrico (77%), distensión abdominal y náuseas (30%), melenas (24%),y vómitos (18%)5–7. Los factores más importantes que determinan la presencia de síntomas son el tamaño mayor de 1,5cm y la relación con la superficie de la mucosa4.
Es común la coexistencia con enfermedades tales como colelitiasis, pólipos o pancreatitis y con anomalías anatómicas de la vía biliar5,6,8.
El diagnóstico preoperatorio puede ser extremadamente difícil debido a la clínica inespecífica y su localización submucosa. La ecografía endoscópica se ha convertido en el mejor método la evaluación de las lesiones submucosas. La TAC con contraste puede ayudar en el diagnóstico y proporcionar información en relación con la resección quirúrgica. Sin embargo, el diagnóstico definitivo es histológico. Tenemos que tener en cuenta,además que en el caso de la vesícula ninguna de estas pruebas complementarias es útil5,6,8.
La degeneración maligna es excepcional, y se produce fundamentalmente cuando se localiza en estómago9. El tratamiento de elección es la resección completa1,5,6. En aquellos casos en los que se localiza en estómago se han realizado con éxito ablaciones endoscópicas10. En nuestro caso consideramos que la colecistectomía constituye el tratamiento correcto. La recurrencia de tejido pancreático aberrante nunca ha sido descrita en la literatura.