Introducción
La obesidad es el factor de riesgo más importante, tanto para la dehiscencia esternal como para la infecciones superficiales y profundas de la esternotomía media, principal vía de acceso quirúrgico en cirugía cardíaca1. Además, el sobrepeso suele asociarse a otros factores de riesgo, como la diabetes mellitus o la insuficiencia respiratoria preoperatoria, incrementando así la incidencia y el carácter insidioso de las complicaciones esternales. Por otra parte, el número de pacientes obesos intervenidos por cualquier tipo de cirugía cardíaca se incrementa cada año en los países desarrollados y alcanza proporciones consideradas como epidémicas en Estados Unidos2.
En el presente estudio se evalúa de forma prospectiva la rentabilidad clínica del uso profiláctico del refuerzo esternal de tipo Robicsek en pacientes con alto riesgo de complicaciones esternales.
Pacientes y método
Se realizó un estudio observacional y prospectivo en 290 pacientes consecutivos intervenidos de cirugía cardíaca mayor en nuestro centro, cuya edad media era de 65,1 ± 11,3 años (rango, 21-81 años); la vía de acceso quirúrgico empleado en todos ellos fue la esternotomía media. Dentro de este grupo se seleccionó a los pacientes que presentaban alto riesgo de dehiscencia esternal, tanto infecciosa como no infecciosa, según la presencia de alguno de estos dos criterios principales: índice de masa corporal (IMC) >= 30 y/u osteoporosis esternal severa.
En el estudio se incluyó a 105 pacientes (36,2% del total de casos), 54 varones y 51 mujeres, con edad de 67,7 ± 9,1 años (rango, 37-80) y cuyo IMC era de 31,8 ± 4,1 (rango, 19-50). Otros factores de riesgo de complicaciones esternales, como la diabetes mellitus, se hallaba en 34 pacientes (32%), la ventilación mecánica preoperatoria en 10 (9,5%) y la enfermedad pulmonar obstructiva crónica en 10 casos (9,5%). De ellos, la cardiopatía isquémica era el diagnóstico principal en 54 pacientes, la valvulopatía mitral o aórtica en 46 y otros diagnósticos en 5 casos; todas las intervenciones se realizaron mediante esternotomía media y circulación extracorpórea (CEC), excepto en 1 paciente en el que se empleó la revascularización coronaria sin CEC. La indicación de refuerzo de tipo Robicsek profiláctico se basó en el IMC >= 30 en 80 pacientes y en otros factores, como la osteoporosis severa, la presencia de enfermedad pulmonar obstructiva crónica o el uso de doble arteria mamaria en 25 casos.
Fig. 1. Diagrama esquemático de la técnica de refuerzo esternal tipo Robicsek aplicada de forma profiláctica a los pacientes del grupo de riesgo alto.
Técnica quirúrgica
El cierre esternal de todos los casos seleccionados incluyó el empleo del refuerzo profiláctico de tipo Robicsek, consistente en la aplicación de sutura esternal (Myowire IITM, Medical Corp., NJ) en sentido longitudinal a través de los espacios intercostales, en la cual se apoyan el resto de ágrafes de sentido transverso, que incluían 2 alambres simples en manubrio, 3-4 dobles periesternales con aguja roma en el cuerpo y uno simple en la unión xifoesternal (figs. 1 y 2). El refuerzo se llevó a cabo antes de la heparinización e instauración de CEC en los pacientes no coronarios para minimizar el grado de traumatización esternal que origina el separador y evitar problemas de sangrado óseo durante la intervención. En los pacientes coronarios, la técnica de refuerzo no se realizó antes de instaurar la CEC sino al finalizarla, para facilitar la exposición de la arteria mamaria interna y disminuir el riesgo de dañarla con el alambre.
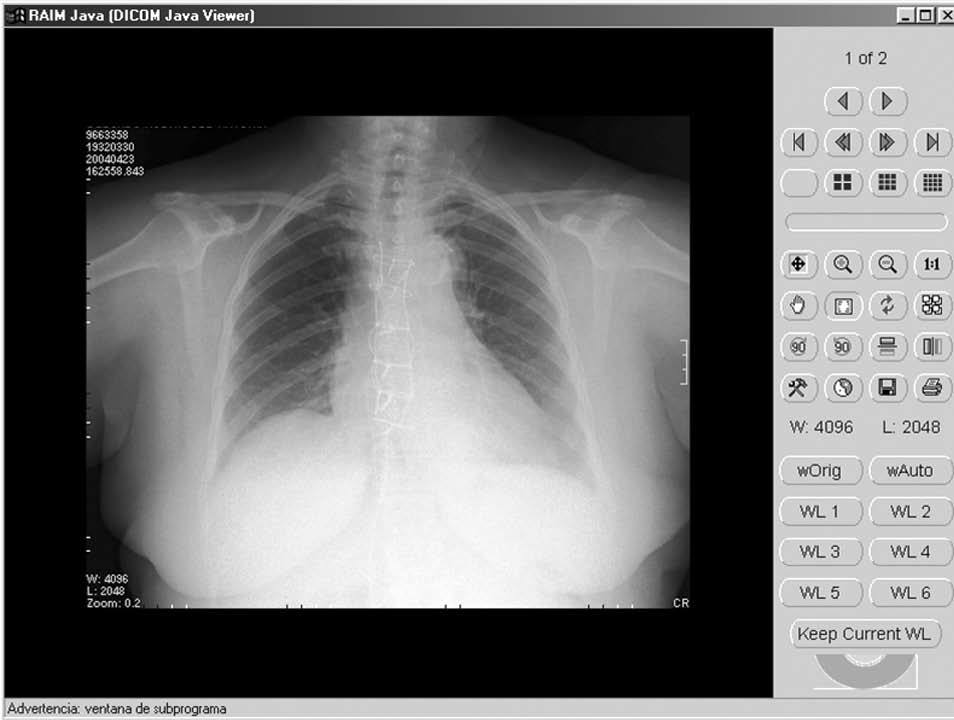
Fig. 2. Imagen radiológica del cierre profiláctico con refuerzo en paciente intervenida de cirugía coronaria y con índice de masa corporal de 31.
Resultados
La mortalidad observada en el grupo con refuerzo de tipo Robicsek profiláctico fue del 6,6%, y la la mortalidad esperada según el sistema predictivo Euroscore fue del 7,8%. No hubo reintervenciones por sangrado ni otras complicaciones asociadas con la técnica de refuerzo.
No hubo dehiscencias esternales no infecciosas en el grupo de pacientes tratados con refuerzo profiláctico, a pesar de los factores de riesgo preoperatorios presentes en ellos; sólo se produjo un caso de dehiscencia esternal (1,7%), correspondiente a un paciente coronario con enfermedad pulmonar obstructiva crónica que presentó una mediastinitis con afección esternal. Como parte de su tratamiento requirió, además de antibioterapia intravenosa intensiva, el desbridamiento quirúrgico con extracción del material de sutura esternal y, posteriormente, la estabilización y cicatrización de herida asistida mediante terapia VAC (cierre asistido por vacío), con buena evolución postoperatoria. Por otra parte, se hallaron 9 casos (8,5%) de infección superficial de la herida sin afección ni inestabilidad del plano esternal; todos ellos tuvieron una respuesta adecuada al tratamiento antibiótico asociado con desbridamiento quirúrgico selectivo.
Discusión
La dehiscencia esternal supone una complicación grave en cirugía cardiotorácica que incrementa tanto la morbilidad (dolor, malestar y alteraciones ventilatorias mecánicas) como la mortalidad, debido fundamentalmente a su asociación con procesos como la mediastinitis o las infecciones respiratorias.
La obesidad se considera, quizá, el más importante de los factores de riesgo de dehiscencia esternal, infecciosa o no, identificados hasta el momento3 y, además, es bien conocido como elemento que incrementa las posibilidades de complicación en cualquier tipo de intervención quirúrgica. En estudios previos, la incidencia de complicaciones esternales en pacientes sometidos a cirugía mediante estereotomía media oscila entre 1-8% según las series4. Por otra parte, la prevalencia de obesidad en los pacientes que requieren cirugía cardíaca es cada vez mayor, alcanzando en la población en estudio hasta el 20,6% de todos los casos. Se impone, por tanto, la necesidad de aplicar técnicas que reduzcan en lo posible las complicaciones esternales inducidas por el sobrepeso en nuestros pacientes.
El mecanismo más frecuente desencadenante de la dehiscencia no infecciosa es la polifractura del cuerpo esternal producida por el propio alambre de sutura, mientras que la rotura del propio material de cierre es menos habitual. Por ello, se han descrito en las últimas décadas varios tipos diferentes de cierre esternal en un intento de hallar un método ideal de aproximación que evite la tan temida dehiscencia. Los últimos estudios biomecánicos parecen indicar que hay mayor estabilidad y resistencia esternal a las fuerzas de tracción laterales cuando el cierre empleado consta de ágrafes periesternales que cuando la sutura es transesternal5,6. Estas fuerzas de tracción son mayores en los pacientes de mayor sobrepeso y en los que tienen un mayor número de episodios de tos7,8.
La técnica empleada en nuestro estudio, descrita por F. Robicsek et al9 en 1977, presenta varias ventajas sobre otros tipos de cierre: proporciona un refuerzo en sentido lateral al esternón, disminuye el contacto de la médula ósea con el metal al apoyar las suturas transversas en la longitudinal y permite una distribución de la presión más uniforme a lo largo de toda la longitud del hueso; todo ello contribuye a minimizar el riesgo de fractura del cuerpo esternal, principal mecanismo de la dehiscencia no infecciosa. Su principal inconveniente es el riesgo de sangrado por perforación de la arteria o vena mamarias y sus ramas. En nuestra serie no se han producido reoperaciones por sangrado como consecuencia de la aplicación de la técnica, aunque recomendamos el uso de la aguja roma en la sutura periesternal para evitar en lo posible este efecto adverso. Asimismo, creemos beneficiosa la aplicación del refuerzo lateral antes de la heparinización y entrada en CEC en los pacientes no coronarios, ya que se proporciona una cierta protección al esternón frente al traumatismo que origina el retractor y se disminuye en alguna medida el riesgo de sangrado.
En resumen, el refuerzo lateral de tipo Robicsek aplicado de forma profiláctica disminuye el riesgo de dehiscencia esternal no infecciosa en los pacientes de alto riesgo y creemos indicado su uso en los pacientes obesos (IMC >= 30) o con osteoporosis severa.