Introducción
Las hernias lumbares son defectos infrecuentes de pared abdominal posterior localizados entre la duodécima costilla y la cresta ilíaca. Para el tratamiento quirúrgico de estas hernias se han descrito muchas técnicas, pero todavía no hay una que pueda ser recomendada por múltiples razones: la rareza de su presentación, la dificultad para definir los márgenes del defecto, la participación de un límite óseo, la frecuente pérdida de sustancia, la debilidad de los tejidos adyacentes, la parálisis de los músculos y la falta de suficiente experiencia de los cirujanos1-3 . El propósito de este estudio es comparar la reparación protésica de la hernia lumbar secundaria en función de su vía de abordaje: abierta o laparoscópica.
Pacientes y método
Pacientes
Se trata de un estudio prospectivo, analítico, longitudinal no aleatorizado, realizado entre enero de 1997 y enero de 2003, en el que se incluye a 16 pacientes diagnosticados de hernia lumbar. El diagnóstico ha sido clínico, pero siempre se ha solicitado una evaluación tomográfica (TC) preoperatoria para valorar la extensión del defecto, el estado de la musculatura posterior y el contenido visceral del saco. Se excluyó del estudio a los pacientes que precisaron una cirugía urgente, los que presentaban un alto riesgo anestésico (ASA IV), neoplasia, infección aguda y los mentalmente incompetentes. Todos los pacientes fueron informados debidamente de su proceso y, tras obtener el adecuado consentimiento, fueron incluidos en el protocolo de estudio. Los pacientes se dividieron en 2 grupos en función de la vía de abordaje: por vía laparoscópica (n = 9) y por vía abierta (n = 7). La asignación a cada grupo no fue aleatorizada por motivos de organización hospitalaria, y se realizó en función de la adjudicación del cirujano responsable del paciente durante la primera visita.
Técnica quirúrgica
1. Vía laparoscópica: bajo anestesia general y con el paciente en decúbito lateral, se colocan 3 trocares a lo largo de la línea media: 2 de 10 mm y 1 de 5 mm (subxifoideo, periumbilical y suprapubiano), variables en función del tamaño y la localización de la hernia. Se visualiza el defecto y se extrae su contenido, habitualmente colon. Siempre se moviliza el colon lo necesario para conseguir un margen de pared abdominal posterior adecuado. Se valora el tipo de hernia y se definen los bordes del defecto. Después se introduce una malla bilaminar referenciada con 4 puntos y cuyo tamaño solapa el defecto 5 cm en todas las direcciones (Parietex composite® , Sofradim, Villefranche sur Saone, Francia). Se extraen los puntos de referencia transabdominales con una aguja atrapasuturas (Gore suture passer instrument, Gore-Tex® ) hasta situarla correctamente extendida, y se fija con sutura reabsorbible (Pariefix® , Sofradim, Villefranche sur Saone, Francia) a los márgenes musculares y con sutura helicoidal al margen óseo (las superiores a la duodécima costilla y las inferiores a la cresta ilíaca). No se realiza ningún cierre del peritoneo. Se retiran los trocares bajo visión directa, se cortan los hilos de referencia sin anudar y se vacía el neumoperitoneo.
2. Reparación protésica abierta: todas las reparaciones lumbares abiertas se realizan también con anestesia general y mediante la colocación de una prótesis preperitoneal de polipropileno. Mediante una incisión sobre el defecto herniario, se diseca el saco y se identifican sus márgenes. Se coloca una malla que solapa el defecto más de 2 cm en todos sus lados y se fija con puntos de sutura irreabsorbible. Se deja un drenaje (dependiendo de la cantidad de tejido disecado y del espacio muerto resultante) antes del cierre de la herida.
Seguimiento
Todos los pacientes eran incluidos en un protocolo de seguimiento y revisados en la consulta de la unidad de pared abdominal a la semana, al mes, a los 6 meses y cada año. Los parámetros evaluados fueron: a) clínicos: edad, sexo, enfermedades asociadas, cirugía previa y tipo de hernia; b) datos hospitalarios: complicaciones intraoperatorias (hemorragias, lesiones intestinales) y postoperatorias, como seromas (definido clínicamente como una colección líquida que persiste más de 4 semanas o causa molestias locales), hematomas, infección, dolor, etc., tiempo quirúrgico y estancia hospitalaria; c) datos relativos al bienestar del paciente: consumo de analgésicos y retorno a su actividad habitual (conducir, pasear en bicicleta o en motocicleta, ir de compras o hacer las tareas del hogar libre de dolor), y d) recurrencias (signos clínicos confirmados mediante TC). El seguimiento medio (100%) ha sido de 28 meses (mediana 32; rango, 12-50 meses).
Análisis económico
Se ha realizado un estudio básico del coste hospitalario del proceso (hernia lumbar) según su tratamiento, para lo que se han utilizado los datos informáticos facilitados por el hospital. Se han revisado todos los gastos generados por cada paciente en su respectivo ingreso hospitalario. Los gastos se han agrupado en 3 grandes categorías: a) hospitalización (personal, costes de funcionamiento, materiales y farmacia, radiología, servicios intermedios, estructura, estancia y otros); b) prótesis, y c) quirófano (anestesia y reanimación, minutos de quirófano por número de cirujanos, minutos de quirófano y material laparoscópico). El coste final se ha calculado añadiendo los gastos generados por los reingresos y las recidivas.
Análisis estadístico
Los pacientes han sido analizados en función de su tratamiento quirúrgico. Para la descripción de variables cuantitativas se emplearon la media y la desviación típica, y para las variables cualitativas, la proporción y su intervalo de confianza. Para el estudio de la normalidad de las variables cuantitativas se empleó el test de Kolmogorov-Smirnof. Para la comparación de medias cuando la variable cuantitativa no seguía una distribución normal se empleó el test de la U de Mann-Whitney; el test de la t de Student se utilizó para las variables cuantitativas con datos de distribución normal e igual varianza entre los 2 grupos. El test de la χ2 con corrección exacta de Fisher se empleó para el análisis de datos cualitativos. Se han considerado estadísticamente significativos los valores de p < 0,05. Todos los cálculos se han realizado mediante el programa estadístico SigmaStat (Jandel Scientific, Carlsbad, CA, Estados Unidos).
Resultados
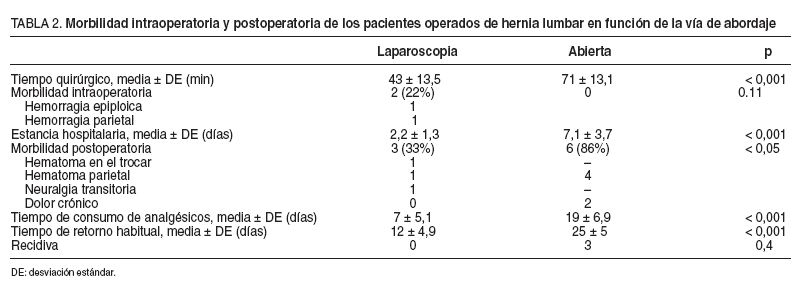
Las características de los pacientes y su comparación se muestran en la tabla 1. Etiológicamente, sólo un paciente tenía una hernia lumbar traumática (accidente de tráfico); el resto presentaba hernias postoperatorias incisionales. No se observaron diferencias entre ambos grupos en función de la edad, los antecedentes, la localización y el tipo de hernia, aunque el tamaño de los defectos operados por laparoscopia fue menor (p < 0,05). Sólo se registraron complicaciones intraoperatorias en el grupo de abordaje laparoscópico: 2 casos de hemorragia, 1 por lesión del epiplón que precisó hemostasia con clip y 1 por lesión de la arteria epigástrica inferior durante la fijación de la malla que causó un pequeño hematoma en la interfase malla-pared posterior, ambos sin repercusión durante el postoperatorio. La morbilidad postoperatoria fue significativamente mayor en el abordaje abierto (p = 0,04), al igual que el tiempo operatorio medio (p < 0,001). El tratamiento de 3 de los pacientes del grupo laparoscópico fue completado en régimen de cirugía mayor ambulatoria, y 6 fueron ingresados, con una estancia media de 2,2 días, frente a 7,1 días en el grupo abierto (p < 0,001). El tiempo de retorno a la actividad habitual y el consumo medio de analgésicos fue significativamente menor en el grupo laparoscópico (p < 0,001). No hemos detectado recidivas durante un seguimiento de 1-4 años en el grupo laparoscópico, mientras que en la reparación abierta hemos detectado 3 recidivas (p = 0,4) (tabla 2).
TABLA 1. Características de los pacientes diagnosticados de hernia lumbar en función de la vía de abordaje
TABLA 2. Morbilidad intraoperatoria y postoperatoria de los pacientes operados de hernia lumbar en función de la vía de abordaje Laparoscopia Abierta p
El coste total del proceso (considerado como episodio hospitalario) no presentó diferencias estadísticas en función de su forma de tratamiento. El mayor gasto del grupo laparoscópico en quirófano y prótesis parece ser compensado por el menor gasto en hospitalización (tabla 3). Pero si consideramos el coste final añadiendo los gastos causados por un reingreso en cada grupo (para drenaje del seroma en el grupo laparoscópico y para curas locales de una herida infectada en el abierto) y las 3 recidivas detectadas (en el grupo abierto), el nuevo gasto sí que presenta diferencias estadísticamente significativas entre las 2 formas de abordaje (p < 0,01).
TABLA 3. Análisis del coste de la reparación laparoscópica o abierta de las hernias lumbares *
Discusión
La vía laparoscópica para la reparación de las hernias ventrales ha mostrado su eficacia, y la técnica se ha desarrollado y difundido a otros defectos de la pared abdo-minal4-7 . Las hernias lumbares son raras y poco conocidas. En la bibliografía se han publicado muy pocos trabajos específicos sobre esta variedad de hernia y en los libros de la especialidad apenas se le dedican unos breves comentarios2,8,9 . Las hernias secundarias a traumatismos o cirugía son las más frecuentes y, en nuestra experiencia, la cirugía renal es el antecedente predominante. La pared abdominal posterior es difícil de abordar por muchos factores, entre otros: la ausencia de una clara definición de sus planos musculoaponeuróticos (a diferencia de las hernias de línea media), la presencia de un límite óseo, tanto para la disección como para el adecuado solapamiento y fijación de la malla, la debilidad de los tejidos adyacentes, etc. A pesar de todo ello, en muchos hospitales de nuestro país, el mismo urólogo repara las hernias lumbares de sus pacientes sin poseer unos conocimientos ni una formación específicas sobre la cirugía actual de la pared abdominal y sus adelantos tecnológicos. En nuestro centro, la creación de una unidad de pared abdominal y la buena relación y fluidez entre ambos servicios (alto número de interconsultas anuales) han hecho posible que muchos pacientes sean evaluados conjuntamente y se beneficien de una cirugía electiva personalizada. Todas las técnicas clásicas descritas para reparar estos defectos (cierre simple, imbricación de fascia transversal, reconstrucciones plásticas con colgajos musculares o actualmente con prótesis) precisan una gran incisión para exponer adecuadamente el área débil, una extensa disección de planos musculoaponeuróticos y óseos, y múltiples suturas para reparar el defecto1 .En esta localización, el abordaje laparoscópico parece ofrecernos algunas ventajas para reparar estos grandes defectos: identifica toda el área lumbar, valora de forma precisa el tipo de hernia, realiza una completa reconstrucción del área y nos permite colocar una malla con un gran solapamiento que sobrepasa los límites del defecto, incluso el óseo. Además, la vía laparoscópica permite reparar el defecto en el plano más profundo de la pared abdominal posterior, acercándose más a los conceptos de Stoppa. Arca et al1 , Heniford et al10 y Bickel et al11 aconsejan este método de reparación como el de elección para reparar las hernias lumbares por su sencillez, seguridad y rápida recuperación.
Nuestros resultados muestran que el abordaje mínima-mente invasivo, a pesar que se ha utilizado en defectos de gran tamaño, apenas presenta morbilidad, permite realizar la técnica con un ingreso medio de 2 días y, en ocasiones, se puede dar de alta al paciente sin ingreso hospitalario. Estos hallazgos contrastan con los obtenidos por el abordaje anterior, que supone un ingreso prolongado para control de los drenajes, la herida, el dolor, etc. De igual forma, la pequeña agresión quirúrgica de este proceso favorece un retorno precoz a las actividades habituales, igual que se ha demostrado en el caso de su aplicación a otras hernias de la pared abdominal12,13 . Por todo ello, parece que el abordaje laparoscópico permite reparar las hernias lumbares adquiridas con un coste similar al de la técnica abierta; asimismo, ofrece algunas ventajas, tanto para el hospital (baja estancia hospitalaria e incluso cirugía sin ingreso y liberación de camas hospitalarias) como para el paciente (bajo dolor postoperatorio, consumo de analgésicos y retorno precoz a su actividad diaria). En conclusión, la vía laparoscópica en nuestro estudio puede ser empleada en la reparación de las hernias lumbares con una mayor eficacia y rentabilidad que la vía abierta tradicional, y con el mismo coste.
Correspondencia: Dr. A. Moreno Egea . Servicio de Cirugía General. Hospital J.M. Morales Meseguer. Murcia. Avda. Primo de Rivera, 7, 5.º D. 30008. Murcia. España. Correo electrónico: moreno-egea@ono.es
Manuscrito recibido el 5-1-2004 y aceptado el 8-11-2004.