Introducción. El propósito de este estudio es valorar el tratamiento de los rectoceles sintomáticos, en un grupo seleccionado de pacientes, mediante una técnica diseñada personalmente, en función de su etiología (fallo de la fascia de Denonvilliers), y con la colocación de una malla de Marlex.
Pacientes y métodos. Se seleccionaron exclusivamente 12 pacientes en las cuales existía una historia de estreñimiento grave y que, además del uso diario de laxantes, recurrían a la digitación como única solución para la evacuación rectal. Se realizó un abordaje quirúrgico perineal transvaginal, colocándose una malla de Marlex anclada sobre la fascia de Denonvilliers y posteriormente una colpectomía romboidal posterior de la pared redundante.
Resultados. Todas las pacientes notaron una mejoría inmediata de los síntomas con una evacuación sin necesidad de digitación, a la vez que desapareció el prolapso vaginal posterior. La rectificación del rectocele fue perfecta y se normalizaron los parámetros anatómicos, fisiológicos y radiológicos.
Conclusiones. La perineorrafia protésica transvaginal mejora de forma definitiva los síntomas del rectocele de gran tamaño, tratando a la vez los dos parámetros anatomoclínicos, de distensión rectal anterior y prolapso vaginal posterior.
Introducción
El tabique rectovaginal está formado por una estructura fuerte y fibrosa, que es la fascia de Denonvilliers, y que se extiende desde las estructuras de soporte ligamentoso del útero y parte alta de la vagina hasta el cuerpo perineal1,2. Esta estructura participa en la defecación, previniendo la herniación o prolapso del recto hacia la vagina. En las pacientes con antecedentes de multiparidad, partos prolongados o distócicos y que no han realizado rehabilitación perineal, dicha fascia se debilita de forma progresiva, ocasionando una diastasis mayor de los haces laterales del músculo puborrectal3, a la vez que va perdiendo su fuerte estructura, lo que provoca el hecho de que durante la fase de llenado rectal (straining) y en la de vaciamiento rectal (squeezing), la pared anterior del recto se distienda al máximo, sin tener el fuerte soporte que supone la fascia de Denonvilliers. Los esfuerzos defecatorios van progresivamente distendiendo y debilitando la fascia, y ocasionando un prolapso y estreñimiento mayores.
La clínica de estreñimiento grave generalmente se corresponde con los grados mayores de rectocele, en los cuales éste se prolapsa hasta el introito vaginal (grado II), o incluso lo sobrepasa con el esfuerzo abdominal (grado III).
En nuestro estudio y diseño quirúrgico partimos del hecho y la experiencia personal previa de que en las pacientes con rectocele de grados II y III, los haces del músculo puborrectal son unas delgadas y atróficas estructuras musculares, que ofrecen muy poco o ningún apoyo estructural para la reparación del rectocele. Extrapolado este hecho con otros tipos de hernias de la pared abdominal, es obvio que los materiales protésicos deben desempeñar un papel relevante en las reparaciones del periné y suelo pélvico.
Otro punto importante de la vía perineal transvaginal frente a la vía transanal y perineal es el hecho de que dichos abordajes sólo contemplan la rectificación del rectocele sin tratar la pared vaginal posterior, quedando de esta forma una redundancia vaginal que ocasiona a la paciente unas molestias importantes y la posibilidad de necesitar posteriormente una intervención de colpectomía posterior.
Pacientes y métodos
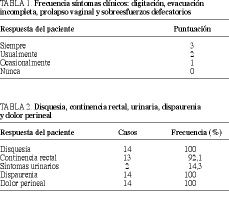
Se estudiaron 14 mujeres con rectocele sintomático, de grados II y III y en las cuales se usaba la digitación como maniobra defecatoria, excluyéndose aquellas pacientes con rectocele pero sin clínica de estreñimiento grave. En todas ellas existía una larga historia de evacuación incompleta y toma de laxantes que no solucionaban el estreñimiento. Las pacientes fueron estudiadas prospectivamente con respecto a la frecuencia de esfuerzos defecatorios, frecuencia de digitación y tipo, evacuación incompleta, etc., mediante un sistema de puntuación (tabla 1). De igual forma, fueron estudiados los siguientes parámetros: frecuencia de deposición y consistencia, disquesia, continencia, síntomas urinarios, dispaurenia y dolor perineal (tabla 2)
La media de edad fue de 55 años (rango, 48-62 años), y en 5 pacientes se había realizado una histerectomía años atrás. Se excluyeron del estudio las pacientes con prolapso vaginal y/o uterino o cistocele avanzado.
Fisiología anorrectal
La fisiología anorrectal se estudió mediante una técnica estándar4, antes y después de la cirugía. La sensibilidad anal y rectal fueron medidas de igual forma5. En caso de anismo (imposibilidad de relajación del esfínter anal externo al paso de un balón relleno de agua y registrado mediante unos electrodos de superficie), se remitió a las pacientes para tratamiento con biofeedback6,7.
Proctografía de evacuación
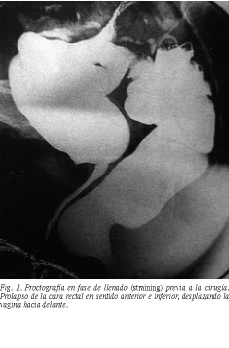
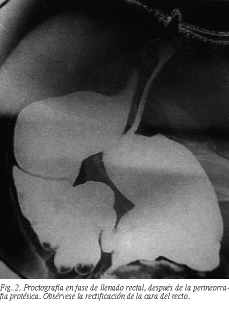
Se valoraron los resultados proctográficos de las pacientes pre y postoperatoriamente (figs. 1 y 2). En este estudio valoramos la profundidad del rectocele, así como la posibilidad de asociación con enterocele, prolapso rectal oculto o descenso perineal8.
Intervención quirúrgica
La reparación del rectocele fue efectuada en todos los casos por un cirujano. Se realizó una preparación mecánica preoperatoria del colon, y se utilizaron antibióticos de amplio espectro de forma profiláctica. Las pacientes fueron colocadas en posición de litotomía y la anestesia se instauró por vía raquídea. Se realizó una incisión perineal longitudinal, en dirección a fondo de saco vaginal, posterior, levantando toda la pared posterior vaginal, y a continuación una colpectomía romboidal poste rior de la vagina redundante. Se localizaron los haces laterales del músculo puborrectal y se valoraron su grosor y consistencia. Posteriormente se colocó una malla de Marlex (polipropileno, CR Bard Inc., Billerica, MA) sobre la fascia de Denonvilliers, plicando la misma sobre la fascia con material reabsorbible, de forma que al final de la colocación queda rectificado totalmente el rectocele. Posteriormente se realizó una levatorplastia anterior en un 50% de los casos, aquellos en los que la levatorplastia anterior era posible, sin que su aproximación y sutura ocasionara la rotura de los mismos. Se finalizó la intervención mediante el cierre de la pared vaginal posterior. Se mantuvo a las pacientes con laxantes durante 15 días para evitar grandes esfuerzos defecatorios, hasta que la malla estuviera integrada. Posteriormente se les aconsejó que realizaran una dieta normal.
Resultados
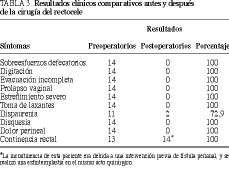
Todas las pacientes notaron una mejoría absoluta de los síntomas, no necesitando la digitación en ningún caso. Los sobreesfuerzos defecatorios, la sensación de evacuación incompleta, estreñimiento grave, dolor hipogástrico/perineal, disquesia y la ocupación vaginal desaparecieron (tabla 3). Seis pacientes con estreñimiento habitual de larga evolución (desde antes de su historial obstétrico) mantuvieron un estreñimiento menor, que se controló con dieta y muy ocasionalmente con laxantes. La dispaurenia, que se presentaba en 11 pacientes del total, se mantuvo en 2 casos. La incontinencia rectal severa de una paciente (grado C3 de Pescatori), de causa operatoria, se trató quirúrgicamente en la misma intervención, mediante una esfinteroplastia por sobrecruzamiento. En la colposcopia se evidenció una rectificación absoluta del rectocele y los estudios proctográficos demostraron una rectificación total del tabique rectovaginal.
La tolerancia a la malla de polipropileno fue perfecta y sólo en un caso hubo que resecar una pequeña zona de Marlex por un pequeño absceso que se controló con tratamiento conservador, reintegrándose la malla en su totalidad.
Discusión
El rectocele es una enfermedad relativamente común y en general, sobre todo en los casos evolucionados (grados II y III), se acompaña de problemas defecatorios por atrapamiento. Dentro del mecanismo etiopatogénico, los partos prolongados, la multiparidad y los partos distócicos parecen desempeñar un papel muy importante, bien por traumatismo obstétrico y/o por asociarse a esfuerzos continuos defecatorios. El aumento del síndrome de periné descendido en estas pacientes3-9 puede relacionarse con una neuropatía por tracción continua a consecuencia de dichos esfuerzos defecatorios.
En este sentido, la mayoría de los autores aconsejan que los rectoceles de dos o más cm deben ser tratados quirúrgicamente, principalmente en aquellas pacientes que usan la digitación8,10, pues no siempre se correlaciona el tamaño del rectocele con la sintomatología de estreñimiento grave11.
El fallo de soporte del tabique rectovaginal ocasiona que se desarrolle el rectocele y, dado que este tabique está formado casi exclusivamente por la fascia de Denonvilliers, es obvio el hecho de que todos los tratamientos del rectocele deben de ir encaminados a mejorarlo. Por otra parte, hemos observado que a mayores grados de rectocele, los haces laterales del músculo puborrectal están más separados, a la vez que tienen mayor atrofia. En este sentido, hemos tratado a la mitad de las pacientes con una levatorplastia anterior, sin encontrar diferencias en cuanto a los resultados con aquellas en las que no se realizó. Podría deducirse (aunque convendría aumentar la casuística) que el papel preponderante en el desarrollo del rectocele es el fallo de la fascia de Denonvilliers, si no de forma exclusiva, sí de manera preferente.
Es aconsejable el estudio ultrasónico endoanal en aquellas pacientes en las que existe una historia de estreñimiento pertinaz y que han desarrollado una incontinencia después de actuaciones quirúrgicas de enfermedad anorrectal. En un caso intervenido existía una sección esfintérica total con incontinencia grave, que hubo que reparar en el mismo acto quirúrgico que el rectocele. Por tanto, es importante documentar la historia clínica de las pacientes con el fin de efectuar un tratamiento global coloproctológico.
Consideramos de especial relevancia el conocimiento de las estructuras rectovaginales para el adecuado enfoque quirúrgico de estas pacientes. En este sentido, queremos reseñar el hecho de que la fascia de Denonvilliers desempeña un papel muy importante en el desarrollo y corrección del rectocele11,12. Algunos proctólogos tratan esta afección, mediante una vía transanal y, después de resecar un tramo de mucosa rectal, realizan una plicatura de la pared rectal14 (Delorme parcial). Los ginecólogos tratan esta enfermedad mediante una resección de la pared posterior vaginal, asociada generalmente a una levatorplastia anterior15. Nos parece importante reseñar los dos recientes trabajos realizados y publicados12,13, en los cuales se trata el rectocele con malla de Marlex, pero ésta se introduce por vía perineal (interrectovaginal), sin sujetarla con puntos y sin resecar la pared posterior vaginal. Los resultados de este grupo de trabajo parecen haber mejorado los resultados del tratamiento del rectocele, pero nos cuesta trabajo entender que una malla no fijada pueda integrarse en la posición adecuada de rectificación del tabique rectovaginal, con los esfuerzos defecatorios diarios; por otra parte, la vagina redundante no se extirpa.
Finalmente, consideramos haber demostrado que la vía perineal, transvaginal y posterior perineorrafia protésica, asociada o no a levatorplastia anterior más colpectomía posterior romboidal nos aporta la posibilidad de tratar de forma integral el rectocele, y así lo demuestran nuestros resultados.