Introducción
Las hemorroides son un prolapso variable de las estructuras anatómicas vasculoelásticas normales que almohadillan el canal anal. Las alternativas a la cirugía como la esclerosis, la ligadura con bandas elásticas, la crioterapia o la fotocoagulación no han demostrado su superioridad sobre el tratamiento quirúrgico1. Las técnicas quirúrgicas más frecuentemente utilizadas (Milligan-Morgan o Ferguson) tienen como objetivo extirpar los paquetes hemorroidales y están gravadas de dolor postoperatorio importante y heridas quirúrgicas que precisan de cuidados específicos. Basados en estas dos circunstancias, muchos pacientes y equipos quirúrgicos han venido rechazando su práctica en régimen ambulatorio, sobre todo en las gradaciones III y IV. El desarrollo de la técnica de la anopexia grapada y sus mejores resultados en comparación con las técnicas de hemorroidectomías clásicas, en cuanto a dolor postoperatorio y recuperación2, hacen de ésta una alternativa idónea para el tratamiento ambulatorio de esta afección.
Objetivo
Evaluación prospectiva de los resultados de la anopexia grapada, o técnica de Longo, en el tratamiento de las hemorroides de grados III-IV (con prolapso reducible manualmente o persistente de la mucosa rectal) en régimen estrictamente ambulatorio.
Material y método
Estudio prospectivo y descriptivo que incluye a 85 pacientes consecutivos afectos de hemorroides de grados III-IV, tratados de forma ambulatoria mediante la técnica de Longo o anopexia grapada con PPH01 (Procedimiento para Prolapso y Hemorroides; Ethicon Endosurgery, Cincinnati, Estados Unidos) en el Servicio de Cirugía Mayor Ambulatoria (CMA) del Consorcio Hospital General Universitario de Valencia, entre junio de 2001 y diciembre de 2005 (55 meses). El servicio de CMA es autónomo e integrado en el centro hospitalario.
Se incluyó en el estudio a los pacientes con hemorroides de grados III-IV sintomáticas, con grados ASA I y II, que cumplieron los criterios básicos de selección para la práctica de cirugía ambulatoria3. Se excluyó a los pacientes con sobrepeso ≥ 30% del peso ideal, presos, drogodependientes y psiquiátricos.
Se realizó exploración física detallada y analítica sanguínea (hemograma, coagulación, bioquímica), en todos los casos. Se practicó rectoscopia y/o colonoscopia sólo en la población de riesgo, siguiendo las recomendaciones de la Guía Clínica de la Asociación Española de Cirujanos4, y radiología torácica y electrocardiografía únicamente en los pacientes con antecedentes de afección cardíaca y en mayores de 40 años. Los pacientes acudieron al servicio de CMA la mañana de la intervención, acompañados por un adulto. No hubo preparación del recto con enemas de limpieza.
Técnica anestésica: anestesia intradural caudal, o en silla de montar, con lidocaína hiperbárica al 3%. Técnica quirúrgica: posición de litotomía. Se empleó el equipo PPH01. Tras la exploración del canal anal, se introdujo el dilatador-separador anal del set, fijando los cuatro puntos cardinales de su diámetro externo a la región perianal. Con la ayuda del separador fenestrado, se confeccionó una sutura en bolsa de tabaco a unos 4 cm de la línea pectínea, mediante Tycron® 2/0 reabsorbible. Se introdujo el cabezal sobrepasando la sutura, que se ató entre éste y el yunque; a continuación se realizó la mucosectomía dejando la pistola en posición de cerrado durante unos 3 min con objetivo hemostático y practicando un control meticuloso de la hemostasia de la línea de grapado; se resolvió cualquier zona sangrante con puntos de sutura reabsorbible. No se colocó ningún método compresivo endoanal.
Tras la cirugía, los pacientes fueron conducidos a la unidad de recuperación postanestésica (URPA). Cuando normalizaron sus funciones básicas, fueron trasladados a la sala de readaptación al medio, o URPAII, donde esperaron junto al acompañante el tiempo necesario hasta el alta, momento en que se les ofreció de nuevo información verbal y escrita sobre las instrucciones que seguir durante el postoperatorio domiciliario y una bolsa con el tratamiento: metamizol magnésico 500 mg y paracetamol 1 g alternados cada 4 h, y tramadol 100 mg como analgesia de rescate.
Todos fueron controlados telefónicamente el día de la intervención y a las 24 h, y fueron revisados en consultas externas a los 8 días, 1 mes y 3 meses, para evaluar el grado subjetivo de dolor, considerando la presencia de dolor como complicación no deseable y diferenciándolo según fuera controlable con analgesia sin opiáceos o con opiáceos, así como sangrado, la presencia o ausencia de nódulos hemorroidales residuales, colgajos cutáneos, prolapsos y estenosis o incontinencia (mediante la escala de la Cleveland Clinic-Florida5, con un rango de 0 [continencia] a 20 puntos [máxima incontinencia]). Se valoró posteriormente la pieza de anatomía patológica revisando que hubiera o no fibras musculares en el anillo de sección, ya que su presencia se ha relacionado con un incremento del dolor postoperatorio y de estenosis anal6.
Se consideró criterios de ingreso del paciente la hemorragia persistente con afección clinicoanalítica, el dolor postoperatorio no controlable con analgesia oral y toda complicación médica derivada de la cirugía. Como criterios de reintervención se consideró la persistencia del prolapso mucoso o de nódulos hemorroidales y la hemorragia rectal activa.
Los datos fueron recogidos y analizados de forma prospectiva mediante una base de datos Excel.
Resultados
La distribución por sexos fue un 39% de mujeres y un 61% de varones, con una media de edad de 47,6 años. Según la clasificación ASA, el 64,7% fue de grado I y el 35,3%, de grado II. El 85,9% de los pacientes (73/85) presentaron hemorroides de grado IV, y el 14,1% (12/85), grado III. El tiempo medio quirúrgico fue de 29,81 ± 12 min y la media de estancia hospitalaria, de 168,88 ± 88 min.
Intraoperatoriamente se presentaron 16 (18,8%) hemorragias de la línea de grapado y 5 (5,9%) hemorragias por desgarro mucoso, aparentemente por fallo de la grapadora (2 secciones y 3 suturas incompletas), que se solventaron con suturas hemostáticas con material reabsorbible, y 1 (1,2%) sección incompleta del anillo mucoso, que no precisó de gesto quirúrgico añadido ni tuvo ninguna repercusión clínica ni estética. Estas últimas complicaciones ocurrieron en la primera etapa de introducción de la técnica en nuestro servicio. De los pacientes que presentaron sangrado por desgarro de la mucosa, 3 (3,53%) precisaron ingreso para control evolutivo por descenso del hematocrito y la hemoglobina, y fueron dados de alta a las 24 h. No se produjo ninguna otra complicación intraoperatoria. Así pues, el 96,47% fue dado de alta satisfactoriamente tras un tiempo medio de estancia de 170 min.
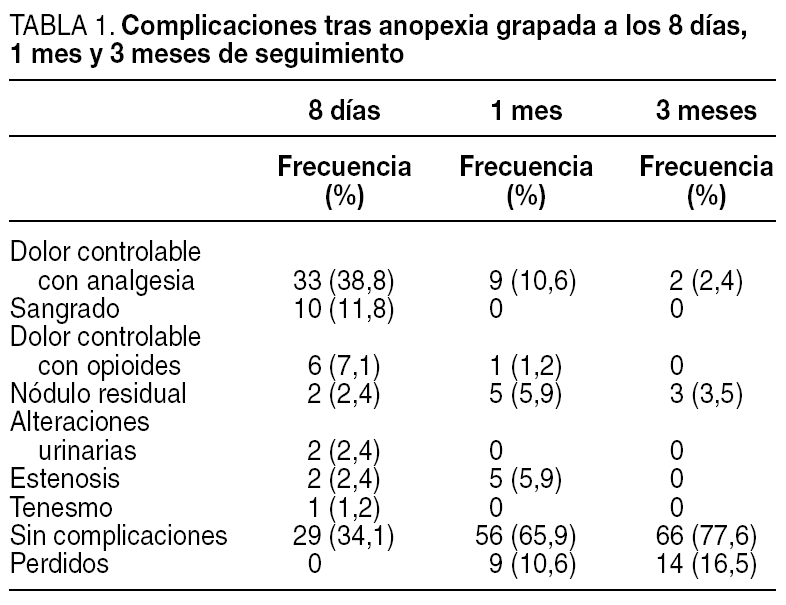
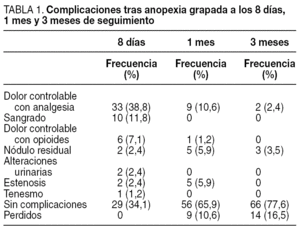
Las complicaciones detectadas durante el seguimiento a los 8 días, 1 mes y 3 meses aparecen reflejadas en la tabla 1.
Durante los primeros 8 días, la complicación más frecuente fue el dolor, que se dio en 39 (45,9%) pacientes, pero en la mayoría (33/39) fue controlable con analgesia no opioide y sólo en 6 casos se requirió analgesia con opiáceos; uno de ellos debió ingresar durante 24 h para tratamiento analgésico intravenoso. El sangrado fue la siguiente en frecuencia y estuvo presente en 10 (11,8%) pacientes; 5 de ellos refirieron con la defecación un sangrado leve que cedió con el paso de los días, y los otros 5 requirieron ingreso tras revisión quirúrgica y fueron dados de alta entre las 24-48 h; 2 pacientes presentaron molestias urinarias que no requirieron sonda vesical y otros 2, cierto grado de estenosis por edema de la mucosa. Durante los primeros 8 días, el 34,1% de los pacientes no presentaron ningún tipo de complicación. En total necesitaron ingreso 9 (10,6%) pacientes, 3 por hemorragia intraoperatoria, 5 por hemorragia postoperatoria y 1 por dolor intenso no controlable con analgésicos orales.
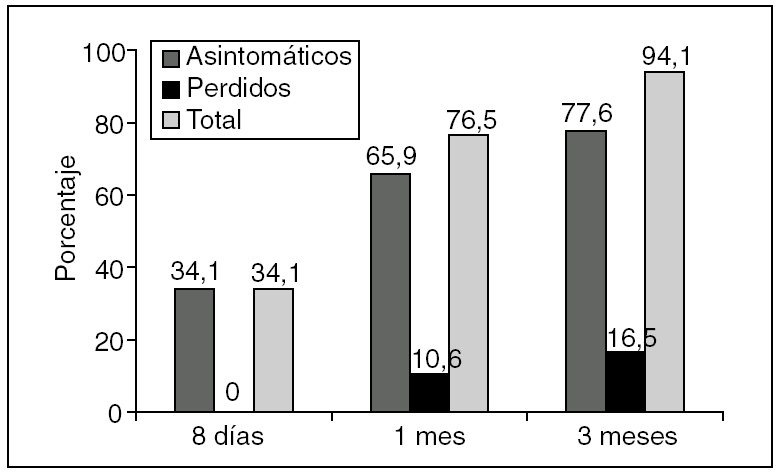
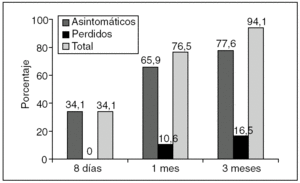
Al mes, la morbilidad más frecuente fue la persistencia del dolor en 10 (11,2%) pacientes, algún nódulo residual en 5 (5,9%) y la estenosis en otros 5 (5,9%), uno de los cuales requirió dilataciones instrumentales con tallos de Hegar; en los demás pacientes se resolvió espontáneamente. El porcentaje de pacientes asintomáticos al mes de la cirugía fue del 65,9%, y ascendió al 77,6% a los 3 meses, con 14 (16,5%) pacientes perdidos durante el seguimiento (fig. 1).
Fig. 1. Porcentaje de pacientes asintomáticos durante el seguimiento.
Se evaluó que hubiera incontinencia o no. Al mes, el 96,5% de los pacientes no refirieron incontinencia de gases o heces. Sólo 2 pacientes presentaron cierto grado de incontinencia, uno de ellos de gases y otro de heces líquidas. Ambos estaban asintomáticos a los 3 meses. A la revisión de las piezas de anatomía patológica, en ninguna de ellas se evidenciaron fibras musculares submucosas.
En 7 (8,2%) pacientes fue necesaria una nueva intervención quirúrgica. Se realizó la exéresis de un nódulo residual externo en 4 pacientes (3 asintomáticos que se resecaron a petición de los pacientes y 1 trombosado) y una nueva anupexia de Longo en 3 de las pacientes que sufrieron los desgarros mucosos por persistencia del prolapso y de la clínica hemorroidal.
Discusión
La anopexia grapada propuesta por Longo7 en 1998, al incidir directamente en el concepto fisiopatológico, no extirpa los paquetes hemorroidales, sino que tiene por objetivo recuperar su posición normal en el canal anal. A su vez, anula las heridas externas y reduce el grado de dolor postoperatorio al realizarse la resección en una zona con menos inervación nociceptiva. Así parecen demostrarlo los resultados de varios estudios aleatorizados que comparan la hemorroidectomía clásica y la anopexia grapada8-10, en los que se ha puesto en evidencia un menor requerimiento de analgesia postoperatoria y una vuelta a la vida laboral más rápida con la técnica de Longo. Nos parecieron éstos argumentos suficientes sobre los que apoyar la propuesta de que la anopexia grapada es una técnica apropiada para tratar a los pacientes con hemorroides III-IV sintomáticas sin necesidad de ingreso hospitalario.
En nuestra serie, la complicación precoz más frecuente ha sido la hemorragia de la línea de grapado, que se ha presentado en un 18,8% de los casos, o por desgarro mucoso, que lo hizo en un 5,9% (en total, el 24,7%). La línea de grapado que se consigue con esta técnica no es perfectamente hemostática, por lo que es imprescindible una correcta hemostasia intraoperatoria para evitar posteriores sangrados. La incidencia de esta complicación varía en la literatura entre el 2%11 y el 12,5%12, y en la mayoría de los estudios se cuentan las hemorragias importantes de difícil control. Creemos que nuestro porcentaje es mayor porque hemos contabilizado todo sangrado de la línea de grapado o de la mucosa que requiriese puntos hemostáticos, independientemente de su intensidad. Los desgarros de la mucosa sólo se produjeron durante los primeros casos tras la implantación de la técnica, probablemente por fallo de la grapadora y del cirujano. El sangrado es la complicación que conlleva un mayor número de ingresos no programados tras la cirugía2, cifra que en nuestra serie alcanzó el 9%.
El dolor postoperatorio, uno de los aspectos más temidos por el enfermo y que más limita al equipo quirúrgico ambulatorio, parece verse reducido con esta técnica y precisa menos analgesia2,8-10,12-14. Incluimos el dolor como complicación, pero no de la cirugía en sí, sino como "complicación" del sistema organizativo de la CMA, en el que el dolor postoperatorio es causa de ingresos no programados o reingresos, aspectos que conforman uno de los más importantes indicadores de calidad en cirugía sin ingreso. El control del dolor de forma ambulatoria ha sido satisfactorio en la mayoría de los casos. En nuestra serie sólo el 38,8% de los pacientes necesitaron analgesia ocasional, relacionado en la mayoría de los casos con la defecación. Este porcentaje disminuye con el tiempo desde la cirugía14. Sólo 6 pacientes manifestaron a los 8 días que habían necesitado de forma ocasional la toma de tramadol. La correcta confección de la bolsa de tabaco rectal alejada del anodermo entre 4-6 cm parece ser uno de los factores determinantes del mejor control postoperatorio del dolor15. Una correcta información preoperatoria del tratamiento analgésico postoperatorio y de la posibilidad de contacto telefónico en cualquier momento disminuye la ansiedad y la percepción subjetiva de dolor en los primeros días tras la cirugía. No incluir fibras musculares durante la sutura en bolsa de tabaco, la sección mucosa y el posterior grapado reducen la intensidad del dolor postoperatorio6.
El hecho de ser ésta una técnica de implantación relativamente reciente hace que no tengamos resultados a largo plazo para confirmar la durabilidad del tratamiento. Sin embargo, los resultados actuales a corto-medio plazo son alentadores en cuanto a recidiva y con un grado de satisfacción importante. La presencia de nódulos residuales o recidiva del prolapso se sitúa en torno al 7-8%14,16. En nuestra serie, 7 (8,2%) pacientes necesitaron una segunda intervención (en 3 una nueva anopexia grapada y en 4 la exéresis de un nódulo residual) también en régimen ambulatorio. La tasa de reintervenciones a tan corto plazo de nuestra serie parece deberse al seguimiento exhaustivo que realizamos (día de la intervención, a las 24 h, 1 semana, 1 mes y 3 meses) y, por tanto, al cribado más precoz de los resultados insatisfactorios, así como a no excluir a los primeros pacientes operados, es decir, los correspondientes a la curva de aprendizaje. La tasa de reingresos de los pacientes ambulatorios intervenidos mediante esta técnica es del 5-10%2,17. En el trabajo de Beattie et al2, en una serie de 168 pacientes consecutivos, presentan una tasa de ingresos no programados el mismo día de la cirugía de 12,7% debido a sangrado y a dolor en su mayoría, y un porcentaje de reingresos tras ser dados de alta de un 5%, en este caso debido a dolor y a retención urinaria. En nuestro caso cabe destacar una tasa de ingresos no programados el día de la cirugía del 3,53%, por lo que en el 96,47% de los casos la intervención de forma ambulatoria fue satisfactoria. Cabe preguntarse si estas complicaciones se hubieran evitado sólo por el hecho de que los pacientes estuvieran ingresados. Así, Guy et al17, comparando los resultados de la anopexia entre los pacientes ambulatorios y los ingresados, presentan una tasa de reingresos similares (aproximadamente del 10%), la causa más frecuente de reingreso fue el sangrado, pero encuentran diferencias en cuanto al tiempo de ingreso hospitalario y el coste económico, mayor en los pacientes no ambulatorios, sin evidenciar diferencias significativas en cuanto a morbimortalidad-reingresos inesperados.
Creemos que la anopexia grapada o técnica de Longo es un procedimiento útil como tratamiento de las hemorroides sintomáticas de grados III-IV en régimen ambulatorio. Aunque es un procedimiento técnicamente sencillo y con una curva de aprendizaje corta, no está exento de complicaciones. Creemos que una adecuada selección de los pacientes, una correcta información preoperatoria del procedimiento quirúrgico y de las posibles complicaciones y su manejo y un seguimiento estricto del postoperatorio son indispensables para el manejo ambulatorio de esta afección.
Correspondencia: Dr. A. García Fadrique.
Emilio Lluch, 13-5. 46014 Valencia. España.
Correo electrónico: fadrique83@hotmail.com
Manuscrito recibido el 8-5-2006 y aceptado el 15-11-2006.