La proporción de pacientes añosos está creciendo rápidamente. Conocer los verdaderos resultados de la cirugía pancreática en este grupo etario ayudaría para la toma de decisiones terapéuticas. El objetivo es evaluar los resultados quirúrgicos de resecciones pancreáticas en pacientes mayores de 70 años.
MétodosEstudio retrospectivo que incluye a pacientes tratados mediante resección pancreática en el período 2009-2014. Se dividió la muestra en 2 grupos. G1: pacientes menores de 70 años y G2: pacientes mayores de 70 años. Se compararon los resultados quirúrgicos en ambos grupos.
ResultadosSe realizaron 73 resecciones pancreáticas; 51 (70%) pacientes pertenecieron al G1 y 22 (30%) al G2. No hubo diferencias significativas entre G1 y G2 en cuanto al tiempo operatorio ni a los días de internación. Tampoco se obtuvo diferencia significativa en incidencia de retardo del vaciamiento gástrico, fístula pancreática ni fístula biliar. La mortalidad global de la serie fue del 4,1%: del 2% en G1 y del 13,6% en G2 (p: 0,04). Al realizar un subanálisis en G2, la mortalidad en este grupo ocurrió únicamente en pacientes con comorbilidades significativas con ASA ≥ 3 (p: 0,004). Ambos grupos con enfermedad maligna presentaron similar sobrevida global y libre de enfermedad.
ConclusionesLa edad no debería ser un factor limitante para realizar resecciones pancreáticas. Los pacientes añosos presentan similares resultados quirúrgicos, y su mortalidad perioperatoria aumentada se debería a la presencia de comorbilidades importantes asociadas, y no a la edad como variable independiente.
The proportion of elderly patients is growing rapidly. Knowing the results of pancreatic surgery in this group of patients would help surgeons to make therapeutic decisions. The objective is to evaluate the surgical outcomes of pancreatic resections in patients over 70 years.
MethodsRetrospective study including patients undergoing pancreatic resection during the period 2009-2014. The sample was divided into 2 groups. G1: Patients under 70 years and G2: Patients older than 70 years. Surgical results between the 2 groups were evaluated.
ResultsSeventy three pancreatic resections were performed, 51 (70%) patients belonged to G1 and 22 (30%) to G2. There were no significant differences between G1 and G2 in terms of operative time and hospitalization days. No significant difference was obtained in the incidence of delayed gastric emptying, pancreatic fistula or biliary fistula. The overall mortality in the series was 4.1% showing difference between both groups, with 2% in G1 and 13.6% in G2 (P=.04). When a sub-analysis in G2 was made, mortality in this group occurred only in patients with significant comorbidities with ASA ≥ 3 (P=.004). Both groups with oncologic disease had similar overall survival and disease-free survival.
ConclusionsAge should not be a limiting factor for pancreatic resections. The elderly have similar results as younger patients and their increased perioperative mortality is due to the presence of important associated comorbidities rather than age as an independent risk factor.
El cáncer de páncreas es la cuarta causa de mortalidad relacionada con cáncer en Estados Unidos, con una sobrevida a los 5 años de alrededor del 5%, que refleja la naturaleza agresiva de la enfermedad1. A pesar de los avances en las terapias oncológicas y del empleo de esquemas de neoadyuvancia y adyuvancia, la resección completa (R0) es la única posibilidad de cura en estos pacientes. Lamentablemente, la mayoría de los pacientes son considerados irresecables al momento del diagnóstico debido a la existencia de metástasis a distancia o enfermedad localmente avanzada2.
La cirugía pancreática ha presentado históricamente elevada morbimortalidad perioperatoria3. Con el avance en la técnica quirúrgica y los cuidados postoperatorios en las últimas décadas, los resultados quirúrgicos han mejorado sustancialmente, llegando a valores de mortalidad perioperatoria inferiores al 2% en centros de alto volumen. Sin embargo, la morbilidad operatoria en cirugía pancreática permanece elevada: del 30 al 40% en la mayoría de los centros4.
Debido a los cambios demográficos en las últimas décadas, la proporción de población añosa ha aumentado considerablemente. Se espera que para el 2025 el 20% de la población americana sea mayor de 65 años, en comparación con un 12% actual5. Debido a que la incidencia de enfermedades oncológicas aumenta con la edad, el número de pacientes añosos con diagnóstico de cáncer de páncreas aumentará en los próximos años.
El número creciente de pacientes con edad avanzada y enfermedad pancreática genera un dilema en muchos especialistas que podrían vacilar en cuanto al tratamiento de estos pacientes en comparación con la población más joven, debido a factores como el estado funcional de los pacientes, comorbilidades asociadas y la propia historia natural de la enfermedad.
Varios estudios han descrito los resultados de la cirugía pancreática en pacientes añosos, aunque las conclusiones han sido diversas e inconsistentes. La mayoría de los estudios reporta una diferencia significativa en cuanto a la morbilidad en contra de la población añosa6–8. Al analizar la mortalidad, algunos estudios muestran que no hay diferencia9, mientras que otros sostienen que la mortalidad es mayor en pacientes con edad avanzada10.
El objetivo de este estudio es analizar los resultados quirúrgicos de la cirugía pancreática en la población añosa a fin de poder determinar si el tratamiento quirúrgico de estos pacientes es eficaz.
MétodosSe realizó un análisis retrospectivo sobre una base de datos creada de forma prospectiva que incluía una serie consecutiva de pacientes tratados mediante resección pancreática en un período de 5 años (2009-2014) en un centro de referencia.
Se dividió la muestra en 2 grupos según los pacientes fueran menores o mayores de 70 años (G1: menores de 70 años y G2: mayores de 70 años). Se compararon variables demográficas, presentación clínica, tipo de cirugía realizada, resultados quirúrgicos y anatomía patológica de ambos grupos. Además, se realizó un subanálisis en aquellos pacientes con adenocarcinoma, comparando los resultados oncológicos entre los 2 grupos.
La morbilidad preoperatoria de los pacientes se categorizó utilizando el American Society of Anesthesiologists (ASA) score: I paciente saludable, II enfermedad sistémica leve, III enfermedad sistémica grave, IV enfermedad sistémica grave e incapacitante y V paciente terminal.
Las cirugías fueron todas realizadas por los especialistas de la Sección de Cirugía Hepatobiliopancreática y las piezas quirúrgicas fueron analizadas por el mismo patólogo, que determinó los márgenes quirúrgicos y la estadificación anatomopatológica.
La mortalidad perioperatoria fue definida como aquella durante la internación o bien dentro de los 30 días postoperatorios. Las complicaciones específicas incluidas en el estudio fueron: fístula pancreática, retardo del vaciamiento gástrico y fístula biliar. Tanto para el diagnóstico y clasificación de la fístula pancreática como para el retardo del vaciamiento se utilizaron las pautas del International Study Group on Pancreatic Surgery (ISGPS).
Análisis estadísticoEl análisis estadístico fue realizado utilizando el Statistical Package for the Social Sciences software (SPSS v 22). Las variables categóricas fueron comparadas mediante el test de chi2 (Fisher's exact test) y las continuas con el test t de Student. Las curvas de sobrevida fueron desarrolladas utilizando el método de Kaplan-Meier y las diferencias en las sobrevidas a largo plazo de ambos grupos se compararon utilizando el log-rank test. Se consideraron las p<0,05 como significativas.
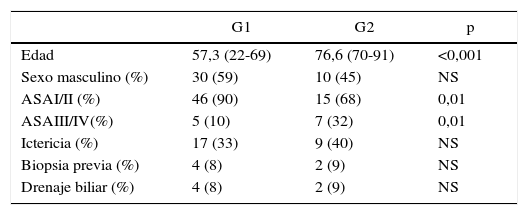
ResultadosEn el período de estudio se realizaron 73 resecciones pancreáticas, 51 (70%) pacientes pertenecieron al G1 de menores de 70 años y 22 (30%) al G2 de mayores de 70 años. La edad promedio del G1 fue de 57,2 (22-69) y la del G2 de 76,6 (70-91) años (p<0,001). No hubo diferencias significativas en cuanto a la presentación clínica, biopsia previa o necesidad de drenaje biliar preoperatorio. Los pacientes del G2 presentaron mayor cantidad de comorbilidades, representada por un mayor puntaje de ASA, frente a los del G1 (ASA III/IV 32 vs. 10% respectivamente) (p: 0,01) (tabla 1).
Variables demográficas y clínicas de los pacientes
| G1 | G2 | p | |
|---|---|---|---|
| Edad | 57,3 (22-69) | 76,6 (70-91) | <0,001 |
| Sexo masculino (%) | 30 (59) | 10 (45) | NS |
| ASAI/II (%) | 46 (90) | 15 (68) | 0,01 |
| ASAIII/IV(%) | 5 (10) | 7 (32) | 0,01 |
| Ictericia (%) | 17 (33) | 9 (40) | NS |
| Biopsia previa (%) | 4 (8) | 2 (9) | NS |
| Drenaje biliar (%) | 4 (8) | 2 (9) | NS |
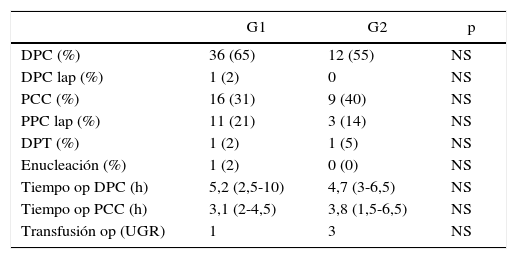
Las cirugías realizadas en G1 y G2 no mostraron diferencias significativas: duodenopancreatectomía cefálica (DPC) 65 vs. 55%, pancreatectomía corporocaudal 31 vs. 40%, duodenopancreatectomía total 2 vs. 5% y en el G1 se realizó una enucleación (2%). Tampoco hubo diferencias significativas en cuanto al tiempo operatorio entre G1 y G2 en DPC (5,2 vs. 4,7h) y en pancreatectomía corporocaudal (3,1 vs. 3,8h) ni en el empleo de transfusiones sanguíneas intraoperatorias (1 vs. 3 UGR) (tabla 2).
Variables quirúrgicas de los pacientes
| G1 | G2 | p | |
|---|---|---|---|
| DPC (%) | 36 (65) | 12 (55) | NS |
| DPC lap (%) | 1 (2) | 0 | NS |
| PCC (%) | 16 (31) | 9 (40) | NS |
| PPC lap (%) | 11 (21) | 3 (14) | NS |
| DPT (%) | 1 (2) | 1 (5) | NS |
| Enucleación (%) | 1 (2) | 0 (0) | NS |
| Tiempo op DPC (h) | 5,2 (2,5-10) | 4,7 (3-6,5) | NS |
| Tiempo op PCC (h) | 3,1 (2-4,5) | 3,8 (1,5-6,5) | NS |
| Transfusión op (UGR) | 1 | 3 | NS |
DPC: duodenopancreatectomía cefálica; DPT: duodenopancreatectomía total; PCC: pancreatectomía corporocaudal; UGR: unidades de glóbulos rojos.
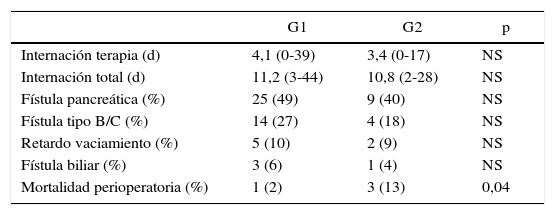
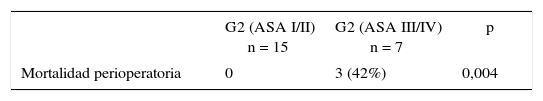
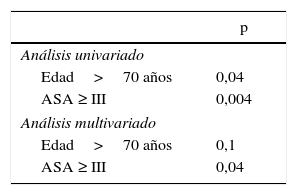
No se encontraron diferencias significativas entre G1 y G2 comparando los días de internación tanto en unidad cerrada (4,1 vs. 3,4 días) como en los días de internación total (11,2 vs. 10,8 días) ni tampoco en la incidencia de complicaciones postoperatorias. Presentaron fístula pancreática tipo B o C el 27,4% en G1 y el 18,1% en G2; retardo del vaciamiento gástrico, el 10% en G1 y el 9% en G2; y fístula biliar, el 6% en G1 y el 4% en G2. La mortalidad perioperatoria mostró diferencias entre ambos grupos, siendo del 2% en G1 y del 13% en G2 (p: 0,04) (tabla 3). Sin embargo, al realizar un subanálisis de los pacientes en G2, todos los pacientes con mortalidad presentaban comorbilidades importantes asociadas (ASA III/IV) mientras que ningún paciente del G2 con ASA I/II presentó mortalidad (p: 0,004) (tabla 4). Es decir, que si bien en el análisis univariado tanto la edad mayor de 70 años como un ASA score ≥ iii se relacionan con mortalidad perioperatoria, al realizar un análisis multivariado, solo el ASA preoperatorio se relaciona con este resultado adverso (tabla 5).
Resultados quirúrgicos de los pacientes
| G1 | G2 | p | |
|---|---|---|---|
| Internación terapia (d) | 4,1 (0-39) | 3,4 (0-17) | NS |
| Internación total (d) | 11,2 (3-44) | 10,8 (2-28) | NS |
| Fístula pancreática (%) | 25 (49) | 9 (40) | NS |
| Fístula tipo B/C (%) | 14 (27) | 4 (18) | NS |
| Retardo vaciamiento (%) | 5 (10) | 2 (9) | NS |
| Fístula biliar (%) | 3 (6) | 1 (4) | NS |
| Mortalidad perioperatoria (%) | 1 (2) | 3 (13) | 0,04 |
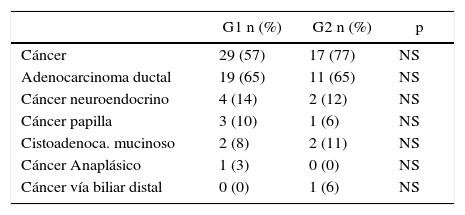
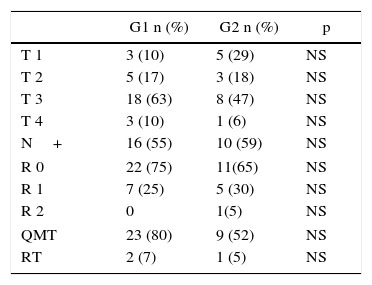
En cuanto a la histopatología, se observó mayor cantidad de cáncer en G2 (77%) que en G1 (57%), aunque esta diferencia no fue estadísticamente significativa. Las diversas variantes de neoplasias malignas fueron homogéneas en ambos grupos (tabla 6). También fueron similares los estadios tumorales y los márgenes quirúrgicos. Si bien menor cantidad de los pacientes pertenecientes a G2 recibieron adyuvancia, esta diferencia tampoco llegó a ser significativa (tabla 7).
Diagnósticos histopatológicos malignos en ambos grupos
| G1 n (%) | G2 n (%) | p | |
|---|---|---|---|
| Cáncer | 29 (57) | 17 (77) | NS |
| Adenocarcinoma ductal | 19 (65) | 11 (65) | NS |
| Cáncer neuroendocrino | 4 (14) | 2 (12) | NS |
| Cáncer papilla | 3 (10) | 1 (6) | NS |
| Cistoadenoca. mucinoso | 2 (8) | 2 (11) | NS |
| Cáncer Anaplásico | 1 (3) | 0 (0) | NS |
| Cáncer vía biliar distal | 0 (0) | 1 (6) | NS |
Estadios tumorales, márgenes de resección y terapia adyuvante en ambos grupos
| G1 n (%) | G2 n (%) | p | |
|---|---|---|---|
| T 1 | 3 (10) | 5 (29) | NS |
| T 2 | 5 (17) | 3 (18) | NS |
| T 3 | 18 (63) | 8 (47) | NS |
| T 4 | 3 (10) | 1 (6) | NS |
| N+ | 16 (55) | 10 (59) | NS |
| R 0 | 22 (75) | 11(65) | NS |
| R 1 | 7 (25) | 5 (30) | NS |
| R 2 | 0 | 1(5) | NS |
| QMT | 23 (80) | 9 (52) | NS |
| RT | 2 (7) | 1 (5) | NS |
QMT: quimioterapia; RT: radioterapia.
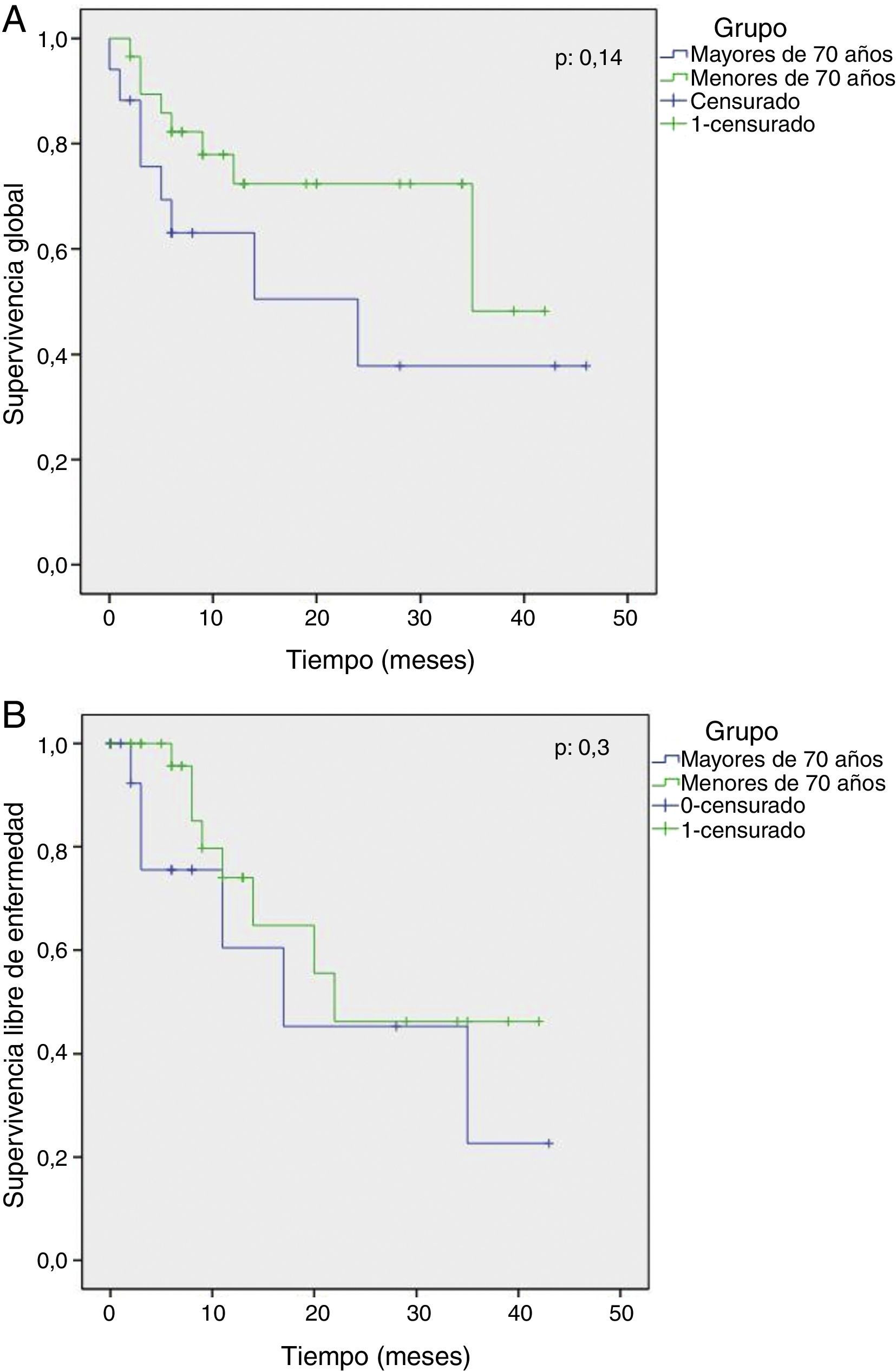
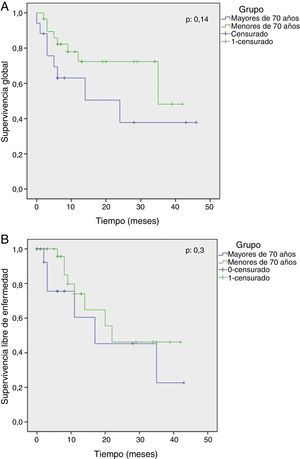
Con un seguimiento promedio de 14 meses (6-46) en los pacientes con adenocarcinoma, las curvas de Kaplan-Meier reflejan una mediana de sobrevida global de los pacientes de G1 de 30,4 meses (95% IC: 23-36) en comparación con G2 de 23,3 meses (95% IC 12-33) (p: 0,14) y una mediana de sobrevida libre de enfermedad en G1 de 26,8 meses (95% IC 19-34) y en G2 de 22,5 meses (95% IC: 11-33) (p: 0,3) (fig. 1 A y B).
DiscusiónLa elevada morbilidad quirúrgica de la cirugía pancreática y la conocida historia natural de la enfermedad pancreática maligna suele generar un dilema tanto en los pacientes como en los cirujanos en cuanto al tratamiento a realizar en pacientes con edad avanzada. Varios estudios describen que muchas decisiones terapéuticas se toman a partir de la edad del paciente, provocando que muchos pacientes añosos reciban tratamientos quirúrgicos menos agresivos así como también menor tratamiento sistémico adyuvante. Es decir, en muchas situaciones la edad del paciente es un factor determinante para negar una cirugía incluso en aquellos con enfermedad quirúrgicamente resecable, conllevando peores resultados oncológicos en pacientes con edad avanzada11–13.
La población añosa irá aumentando con el devenir del tiempo debido a cambios demográficos, y con ellos aumentará también el número de pacientes añosos con enfermedad quirúrgica pancreática. En la actualidad, en EE. UU. la mayoría de los cánceres de páncreas se diagnostican en pacientes con edades entre 75 y 84 años, siendo la edad media al diagnóstico de 71 años14. De hecho, la proporción de pacientes añosos tratados mediante cirugía pancreática ha aumentado en los últimos años en la mayoría de los centros de referencia. Sohn et al.10 en el Johns Hopkins Hospital muestran un aumento en el número de pacientes octogenarios tratados mediante DPC. Era del 2% en la década de 1980 y llegó al 9% en 1996. En nuestro servicio, también hemos podido notar un aumento de pacientes con edad avanzada con el correr de los años, llegando a tener un 30% de pacientes mayores a 70 años en la totalidad de las cirugías pancreáticas en el período 2009-2014. Es por ello que conocer los verdaderos resultados quirúrgicos y oncológicos en estos pacientes ayudará a la toma de decisiones terapéuticas en un grupo de enfermos cada vez mayor.
En cuanto a los resultados quirúrgicos, varios estudios han descrito peores resultados de morbimortalidad en pacientes añosos. Bathe et al.15 muestran una mayor mortalidad perioperatoria (dentro de los 30 días postoperatorios) en los pacientes mayores de 75 años, mientras que Rial et al.16 describen que la edad es un factor de riesgo independiente de mayor morbimortalidad en cirugía pancreática. En nuestra serie, no observamos diferencias significativas en el índice de complicaciones entre ambos grupos de pacientes, con similares incidencias de fístula pancreática, retardo del vaciamiento y fístula biliar. Al analizar la mortalidad perioperatoria, sí encontramos que los pacientes mayores de 70 años presentaron peores resultados, siendo de 13% en pacientes añosos contra un 2% en pacientes más jóvenes (p: 0,03). Ahora bien, al realizar un subanálisis en el grupo de pacientes mayores, se observa que todos los casos de mortalidad se presentaron en pacientes con comorbilidades asociadas importantes, con una ASA score preoperatorio de iii/iv. Es decir, que ningún paciente mayor de 70 años ASA I/II presentó mortalidad, mientras que el 42% de los pacientes ASA III/IV presentó este resultado adverso (p: 0,003). Es por ello por lo que la edad no incidiría independientemente sobre los resultados quirúrgicos sino más bien las comorbilidades asociadas en este grupo etario.
Al comparar las anatomías patológicas de ambos grupos, pudimos determinar una tendencia hacia mayor enfermedad maligna en los pacientes añosos, que tuvieron una incidencia de cáncer del 77% en comparación con histologías malignas en el 57% de los pacientes menores de 70 años. Si bien uno podría esperar hallar estadios tumorales más avanzados en la población añosa por retardo en el diagnóstico o demoras en el tratamiento, no encontramos esta diferencia en nuestra serie, con similares estadios y márgenes de resección en ambos grupos.
Los resultados oncológicos en este grupo de pacientes también ha sido objeto de estudio por varios centros. Jin He et al.17 comparan población de pacientes jóvenes menores de 45 años con pacientes mayores de 75 años con adenocarcinoma de páncreas y encuentran diferencia estadísticamente significativa en cuanto a la media de sobrevida a favor de los más jóvenes (19 vs. 16 meses). En contraposición, Riediger et al.18 demuestran que la edad no es un factor de riesgo independiente de mortalidad relacionada con el cáncer. En nuestra serie, si bien se observa una mayor sobrevida global y sobrevida libre de enfermedad en la población más joven, esta diferencia no alcanza significación estadística. Además, también podemos observar una tendencia hacia el menor empleo de tratamiento quimioterápico adyuvante en los pacientes añosos, lo que podría justificar parcialmente la diferencia en los resultados.
En conclusión, la edad de los pacientes no debería ser un factor limitante para el tratamiento quirúrgico de la enfermedad pancreática. Los pacientes añosos presentan morbilidad quirúrgica similar a los pacientes más jóvenes, y la mortalidad perioperatoria aumentada se debería a la presencia de comorbilidades importantes asociadas y no a la edad como variable independiente. Los resultados oncológicos en pacientes con edad avanzada también son aceptables, por lo que la cirugía debería considerarse siempre como tratamiento en este grupo etario.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.