Básicamente son dos las alteraciones que se pueden combinar para dar lugar a una hernia inguinal: cambios ultraestructurales en el metabolismo del colágeno y cambios en la estructura anatómica que distorsionan la mecánica fisiológica de la ingle1 (fig. 1). Además, la elección del método de reparación de una hernia inguinal y la manera de ejecutarlo por parte del cirujano parecen ser una parte determinante en la probabilidad de recurrencia después de su reparación1. Por otra parte, la enseñanza actual de las técnicas quirúrgicas en el mismo quirófano parece demostrarse poco eficiente y generadora de elevados costes a corto, medio y largo plazo; los “modelos de banco” son un enfoque más prometedor2. A todo lo anterior se suma que la reparación de una hernia inguinal es uno de los procedimientos quirúrgicos más frecuentes en el mundo occidental3. Una aproximación informática con un modelo 3D de la región inguinal permitiría: conocer el funcionamiento patológico de la mecánica fisiológica de la ingle, enseñar los fundamentos de la técnica quirúrgica de la hernia fuera del quirófano y así planificar las mejores estrategias quirúrgicas.
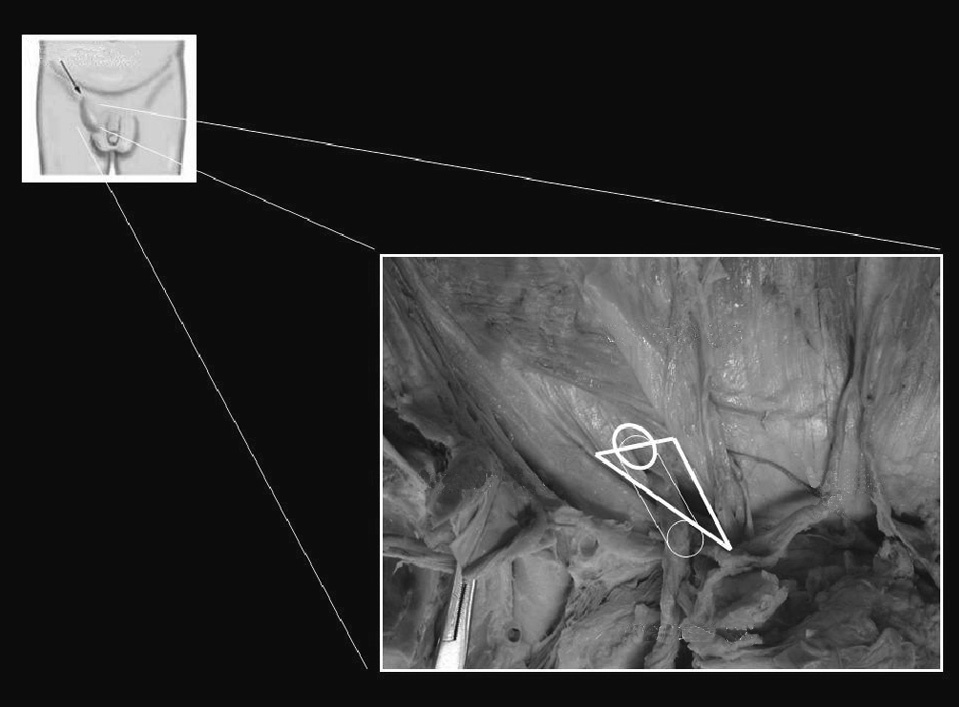
Fig.1.Representación anatómica de la región inguinal.
Problemas de la cirugía de la hernia inguinalPatogenia de la hernia inguinal
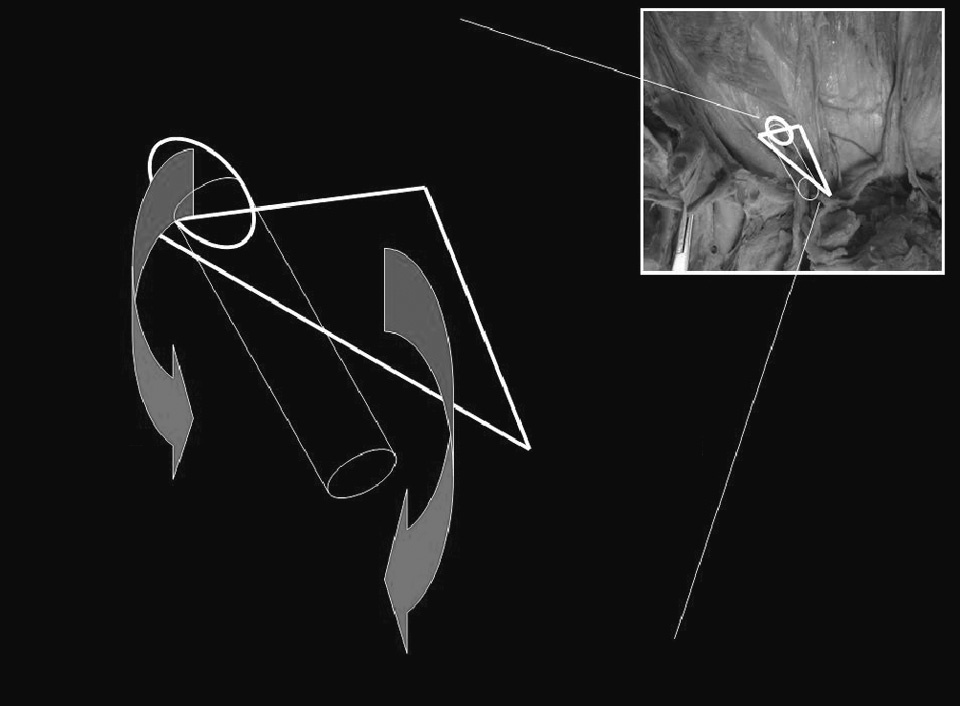
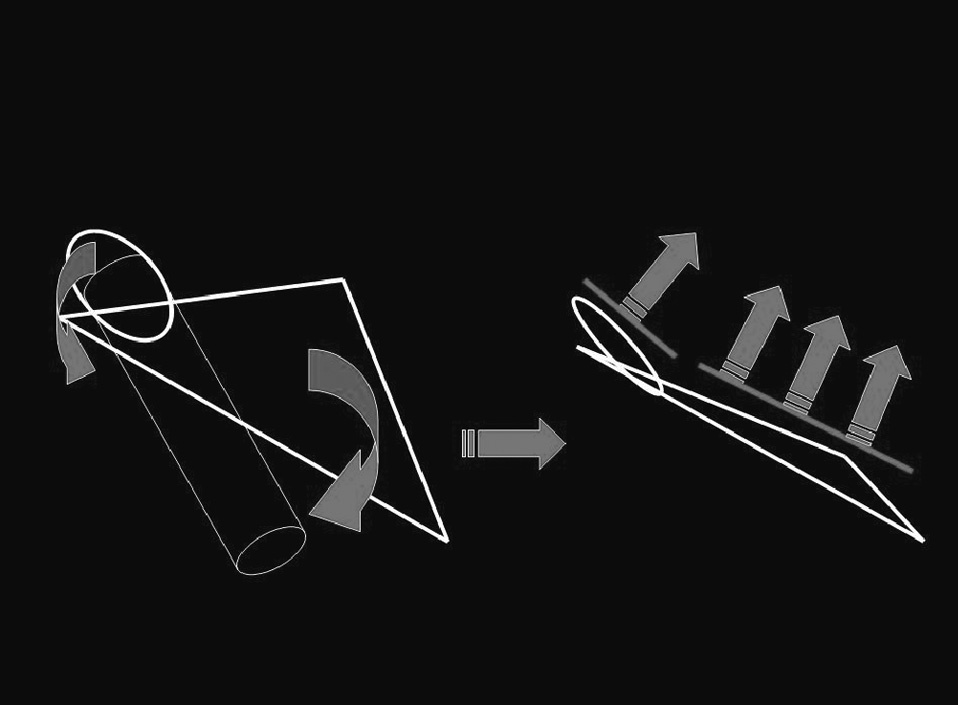
La mayor parte de las hernias de la región inguinal emergen por el denominado orificio miopectineo4. Este orificio está subdividido por el ligamento inguinal en un nivel superior o suprainguinal y un nivel inferior o infrainguinal. Por el nivel suprainguinal se produce el paso (a través del anillo inguinal profundo) del cordón espermático en el varón o de ligamento redondo en las mujeres. Por el nivel infrainguinal se produce el paso de los vasos femorales. El orificio miopectíneo está completamente cerrado por detrás por la fascia transversalis. Si no consideramos la región infrainguinal y las hernias que por ella emergen (crurales), el espacio suprainguinal tiene dos áreas de debilidad anatómica por donde potencialmente pueden emerger hernias inguinales (fig. 2): el anillo inguinal profundo y la propia fascia transversalis. Sin embargo, a pesar de las altas presiones intraabdominales que se generan en el ser humano con las actividades diarias, no se desarrollan hernias en la inmensa mayoría de los individuos. Esto parece que es debido a los mecanismos fisiológicos de protección de las áreas de debilidad. Los mecanismos fisiológicos de protección son básicamente dos (fig. 3): el primero, denominado “mecanismo de per-siana”5, se activa de forma automática por la propia contracción de los músculos abdominales. La contracción de las fibras inferiores de los músculos oblicuo menor y transverso hace que el borde superior del espacio suprainguinal se aproxime al ligamento inguinal, de esta forma “se cierra” este espacio. El segundo mecanismo es el llamado “esfínter del orificio inguinal interno”6 y consiste en la fijación de los pilares del anillo inguinal al músculo transverso del abdomen, lo cual da lugar a dos acciones cuando este músculo se contrae. La primera acción es la aproximación de los pilares, con lo que se reduce el diámetro del anillo inguinal profundo. La segunda acción es el desplazamiento hacia arriba y hacia afuera del propio orificio. Ambos mecanismos no funcionan de forma independiente, sino que lo hacen de manera simultánea. Los estudios de estos mecanismos se basan en análisis estáticos sobre cadáveres humanos, con la posibilidad de extraer conclusiones sobre la patogenia de la hernia inguinal mediante la extrapolación de sus resultados (de forma teórica) a la situación dinámica de la ingle de un ser humano vivo.
Fig. 2. Áreas de debilidad anatómica inguinal.
Fig.3.Mecanismos fisiológicos de protección.
Enseñanza de la cirugía de la hernia inguinal. Planificación de estrategias quirúrgicas en la hernia inguinal
La educación quirúrgica se ha basado en el modelo de aprendizaje introducido en Estados Unidos hace 100 años7. Los residentes de cirugía ganan progresiva experiencia mediante un entrenamiento supervisado sobre el paciente. Sin embargo, esta manera tradicional de aprender la cirugía está siendo cada vez más cuestionada2,8.El aprendizaje “tradicional” de la técnica quirúrgica sobre el paciente se realiza por oportunidades aleatorias según el flujo y el tipo de pacientes en la consulta, el quirófano de cirugía electiva, la sala de urgencias o el quirófano de urgencias. Esto da lugar a una enorme variabilidad en el contenido educacional que proporcionan los “supervisores” y evita en muchas ocasiones un aprendizaje organizado de la técnica quirúrgica. Así, aprender las “habilidades” quirúrgicas de una manera tradicional puede generar un considerable gasto económico9, e incluso complicaciones, tiempos quirúrgicos largos, estancia hospitalaria prolongada y malos resultados terapéuticos a largo plazo. La introducción de la cirugía laparoscópica ha puesto en evidencia la importancia de una curva de aprendizaje, pero también su potencial peligro si este aprendizaje se hace de una forma tradicional10. Se han hecho algunos intentos de desarrollar alternativas de aprendizaje mediante “modelos” animales o sobre cadáveres, pero se han encontrado muchos inconvenientes para su uso11.
Los modelos informáticos para la enseñanza de la cirugía pueden proporcionar ambientes de aprendizaje sin riesgo, lejos de los ambientes de alto riesgo del aprendizaje tradicional. Se puede reproducir errores sin detrimento para el paciente, para los “maestros” o los “aprendices” o para el equipo y el instrumental quirúrgico. Los modelos informáticos están disponibles a cualquier hora, proporcionan un aprendizaje que puede ser organizado, repetido, escalonado y optimizado según las necesidades del aprendiz12. Además de mejorar el aprendizaje, estos modelos informáticos podrían acortar el período de los programas de entrenamiento y quizá disminuir su coste económico13.
Aplicabilidad de un simulador virtual de la región inguinalEl diseño de un modelo 3D de la región inguinal humana permitiría establecer una simulación del movimiento y la actuación de los mecanismos fisiológicos de protección contra la hernia inguinal. Así se obtendrían resultados matemáticos concretos de la actuación de los mecanismos de protección, su interacción con las presiones intraabdominales y las diferentes variaciones del modelo al aplicar situaciones patológicas.
El desarrollo de un modelo 3D de la región inguinal humana podría permitir enseñar a los residentes de cirugía los fundamentos de las diferentes técnicas de reparación de la hernia inguinal para poder así planificar las mejores estrategias quirúrgicas. Un aprendizaje estructurado de la cirugía de la hernia inguinal optimizaría la técnica quirúrgica y disminuiría gastos hospitalarios a corto y medio plazo. Además, podría contribuir a la disminución de la recurrencia herniaria al realizarse una reparación inicial más precisa y, por tanto, también contribuiría a una reducción de gastos hospitalarios a largo plazo.
En fases ulteriores, un modelo 3D de la región inguinal humana podría ayudar también en la evaluación de la eficacia de las diferentes técnicas de reparación herniaria, tanto anatómicas como con la utilización de biomateriales (mallas).
Problemas de la simulación virtual en cirugíaTipos de simuladores
Los simuladores virtuales que se pueden generar en un computador se pueden clasificar en tres categorías14: a)simuladores de primera generación que describen sólo la anatomía (la geometría) de las estructuras quirúrgicas, en estos simuladores el usuario únicamente se desplaza por la anatomía con una interacción muy limitada; un ejemplo de estos simuladores son las endoscopias virtuales (colonoscopia, traqueoscopia, etc.);b)simuladores de segunda generación los cuales además de la geometría (anatomía) incorporan las leyes físicas ligadas a la naturaleza deformable de los tejidos, la adición de estas propiedades mecánicas pueden permitir gestos como cortar o suturar, y c) simuladores de tercera generación que combinan informaciones anatómicas (geometría), mecánicas (física) y fisiológicas, estos últimos prácticamente no están desarrollados por la dificultad de describir matemáticamente la unión entre la fisiología y la física.
Simulador virtual para la cirugía
Se necesita, como mínimo, un simulador de segunda generación para la formación de cirujanos y la investigación de aspectos quirúrgicos. La génesis de un simulador de estas características o superior plantea algunos problemas importantes de investigación científica y tecnológica, a saber:
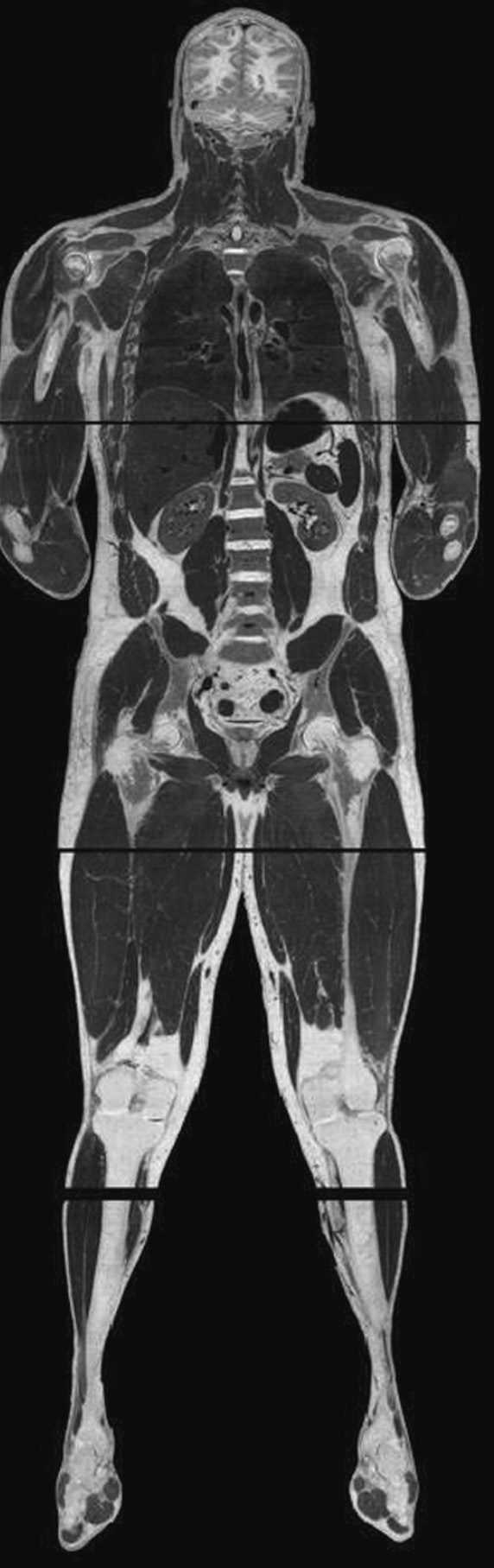
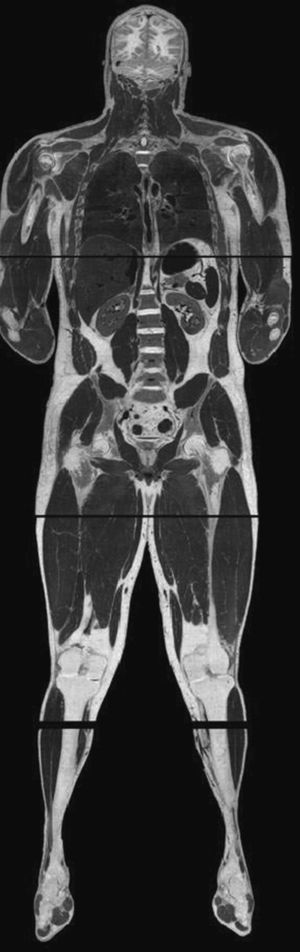
Modelización geométrica:la creación de modelos geométricos tridimensionales se suele basar en la utilización de imágenes médicas (tomografía computarizada, resonancia magnética, ecografía tridimensional, etc.). La creación en 1995 de la base de datos Visible Man por la biblioteca nacional de medicina de Estados Unidos (The Visible Human Project® Long-Range Plan NLM’s)15 ha permitido recrear un modelo de imágenes bastante completo del cuerpo humano (fig. 4). Sin embargo, la integración de algunas estructuras anatómicas en las imágenes médicas todavía necesita de investigación y trabajo manual debido a su baja resolución.
Modelización física (dinámica):para modelizar la física (dinámica) de las estructuras anatómicas es necesario caracterizar el comportamiento mecánico de los tejidos biológicos, este comportamiento es de una gran complejidad ya que intervienen fenómenos no lineares, de histéresis, plasticidad y fatiga. Numerosos modelos matemáticos han sido propuestos para representar los comportamientos más característicos16. Sin embargo, para poder integrar estos modelos en un simulador se precisa una profunda labor de investigación matemática ya que muy a menudo es necesario simplificarlos u optimizarlos considerablemente para que puedan tener una aplicabilidad informática.
Instrumento virtual:un simulador virtual precisa de un aparato de interfaz (haptics) a través del cual el usuario interacciona con la realidad simulada. Estos sistemas suelen ser comandos de fuerza (haptics), es decir, envían información sobre la posición del instrumento y deben recibir consignas de fuerza, y es necesario implementar algoritmos que diferencien entre colisión con otros instrumentos o con estructuras anatómicas vecinas. La detección de la colisión es bastante compleja por el hecho de que las estructuras anatómicas son deformables y, por tanto, su geometría es susceptible de cambiar con cada interacción. Se han propuesto métodos de detección mediante la biblioteca gráfica OpenGL17, aunque es un tema en constante investigación en el ámbito de la realidad virtual ya que la modelización física de contacto es extremadamente complicada.
Fig. 4.Visible Man: modelo del cuerpo humano.
Retorno(feedback) visual:un simulador virtual debe tener una representación visual realista de las estructuras anatómicas a simular, como si se tratara de la realidad de un paciente. Por lo tanto, la claridad, la sombra y la textura son efectos básicos a reproducir en un simulador. Para producir estos efectos se utilizan, sobre todo, dos técnicas: la renderización de superficie y la renderización volumétrica18. Todos estos efectos demandan grandes recursos de cálculo en una computadora, y se precisa de una investigación minuciosa en los recursos de las tarjetas graficas para poder llevarlo a cabo en un ordenador personal.
Retorno (feedback) de fuerza: la sensación por parte del usuario de tocar y manipular un instrumento y la anatomía es un elemento básico para la comprensión tridimensional del gesto quirúrgico19. Para una buena inmersión virtual el retorno visual necesita 30 imágenes por segundo, en el retorno de esfuerzo depende del material, así, objetos relativamente blandos necesitan frecuencias de simulación de 300 Hz, objetos más rígidos necesitan frecuencias en ocasiones superiores a 1.000 Hz. Hoy en día la investigación se centra en este aspecto en la unión entre el retorno visual y el retorno de fuerza que producirá la sensación de inmersión del usuario.
El retorno visual y de fuerza y la simulación dinámica demandan grandes recursos de cálculo a la computadora y habitualmente son difíciles de desarrollar en un ordenador personal.
Nuestro simulador virtual de la región inguinal humanaDesde el año 2003 venimos desarrollando un modelo de simulación virtual de la región inguinal humana en un trabajo de colaboración entre el Hospital Vall d’Hebron-Universidad Autónoma de Barcelona y la Universidad Politécnica de Cataluña-Departamento de Matemática Aplicada I (LABSID). No existen modelos virtuales de la región inguinal humana de las características del nuestro.
Modelo geométrico
En nuestro caso los datos anatómicos para la obtención de la geometría han sido obtenidos de 63 regiones inguinales medidas en cadáveres20, a partir de ellas se dispone de las dimensiones de la pelvis, el ángulo de inserción de las fibras de los músculos oblicuo interno y transverso, etc. El resto de los datos para la construcción del modelo se han obtenido a partir de la segmentación semiautomática de las imágenes del proyecto Visual Human15.
El papel fundamental del comportamiento en la zona inguinal se debe a la acción de 3 músculos: el oblicuo externo, el oblicuo interno y el músculo transverso. En nuestro caso, para poder tener un modelo “completo” también hemos incorporado el músculo recto del abdomen que tiene un papel de pilar en el que se adhieren los otros. La región ósea correspondiente al coxal y el final de la columna vertebral no han sido modeladas más que en las zonas necesarias.
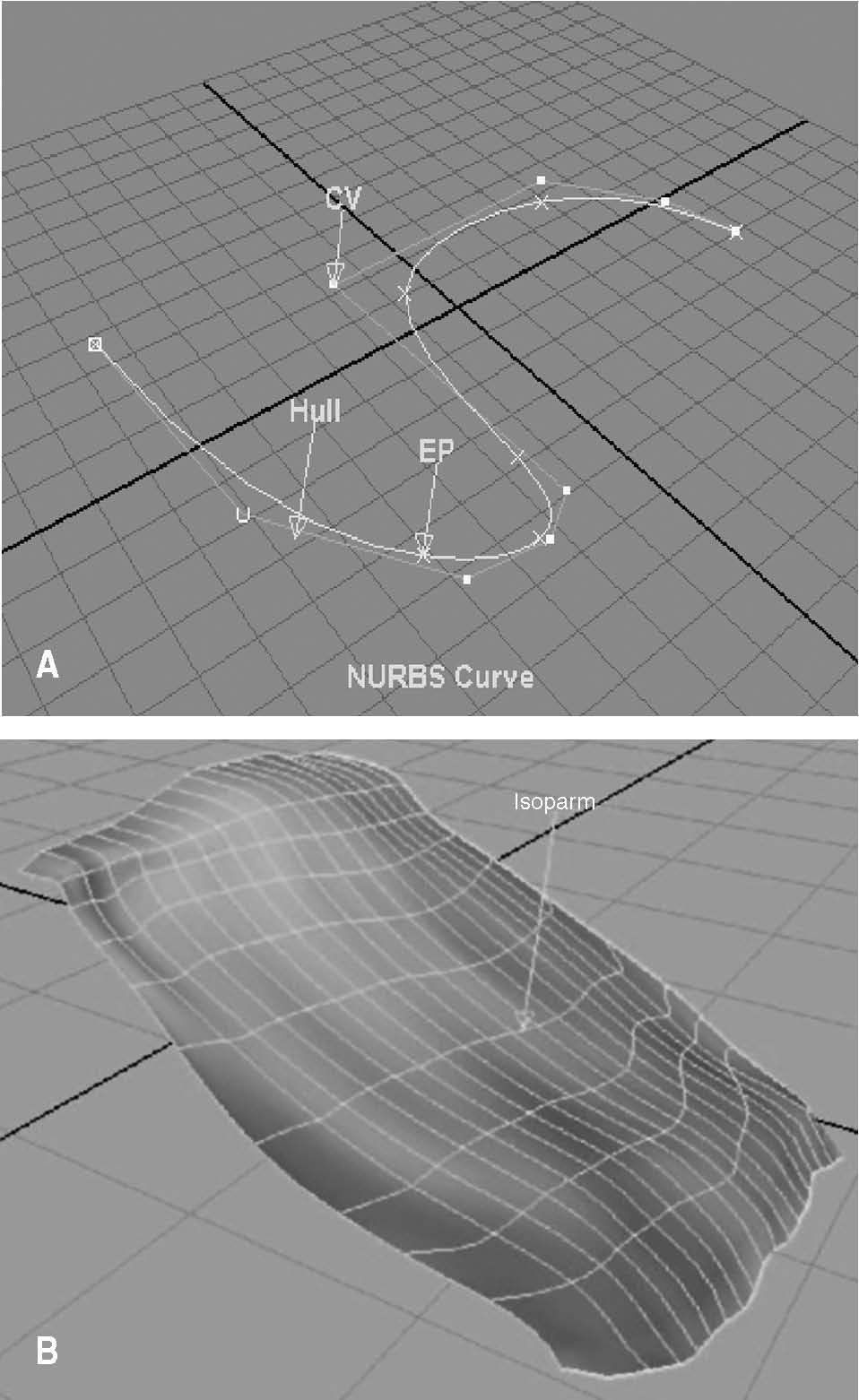
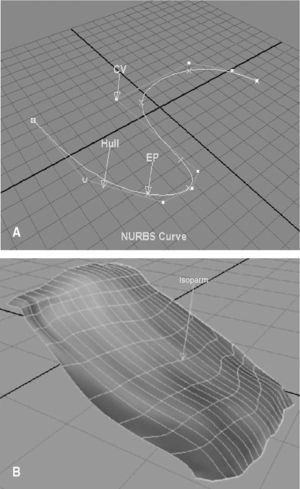
El modelado se ha realizado mediante NURBS (Non-Uniform Rational B-Splines) (fig. 5) por la facilidad posterior que ofrecían a la hora de agrupar las curvas para obtener la superficie total del músculo. Las curvas NURBS son curvas parametrizadas que se definen a partir de un conjunto de puntos p, (denominados puntos de control), i unos pesos Wy unas funciones base polinómicas Ni,k(u), i que definen las propiedades de continuidad y derivabilidad de la curva.
El proceso de modelado de las zonas correspondientes a la aponeurosis de los músculos ha sido realizado manualmente puesto que el contraste de estas zonas, a diferencia de las partes correspondientes a la fibra muscular, no permite diferenciarlas en las imágenes de la tomografía computarizada. Basándonos en los datos anatómicos se ha podido reconstruir estas zonas así como el ligamento inguinal y el cordón espermático.
Finalmente, de cara al aprendizaje de la anatomía de la región inguinal, el modelo permite visualizar cada una de las unidades anatómicas y ocultarlas según decida el usuario. Además, se ha realizado una aplicación que permite visualizar el modelo a través de la web, de manera que se pueda consultarlo de una forma cómoda desde cualquier parte (fig. 6).
Fig.5.Elementos de una curva NURBS y superficie construida a partir de curvas NURBS.
Fig.6.Visualización del modelo actual.
Modelo dinámico
La dinámica se pretende incorporar tanto en una vertiente académica de aprendizaje como en una vertiente de investigación. Esto nos determina a utilizar dos modelos dinámicos según sea el contexto, así para el simulador de aprendizaje se utilizará un modelo de masas-muelles, mientras que para el campo más ligado a la investigación se utilizará el modelo muscular de Hill21.
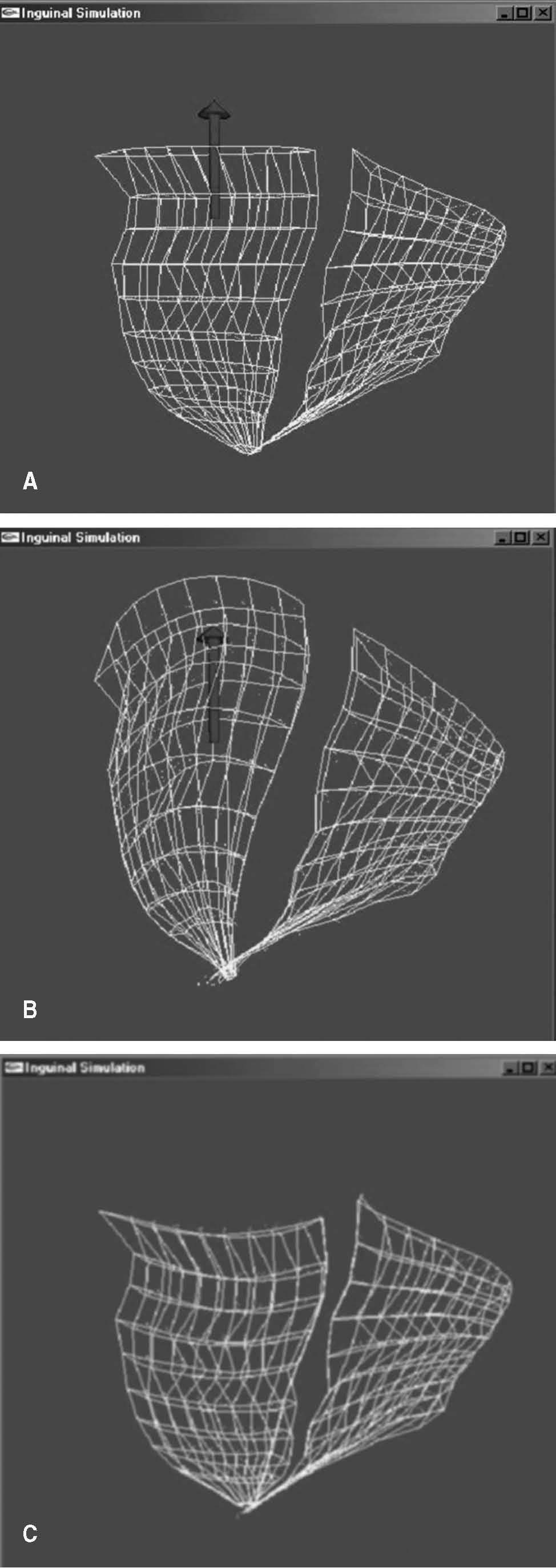
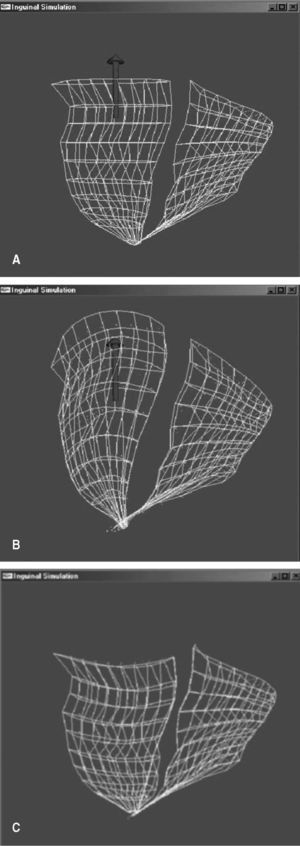
Modelo de masas-muelles.A partir del modelo geométrico descrito anteriormente, y de cara a la animación dinámica, debemos parametrizar el volumen interior correspondiente a cada uno de los músculos. De esta manera se consigue un modelo voxelizado del músculo que se puede dotar de una dinámica inducida a partir de un modelo de masas y muelles. La implementación de este modelo se ha realizado mediante la programación en un ordenador personal del procesador de la tarjeta gráfica (GPU) por motivos de eficiencia computacional. Este recurso permite conseguir la respuesta del modelo en tiempo real, cosa imprescindible para poder disponer de un simulador interactivo (fig. 7). En la actualidad se están incorporando todas las unidades anatómicas a este simulador.
Fig.7.Respuesta del simulador a la acción de una fuerza vertical.
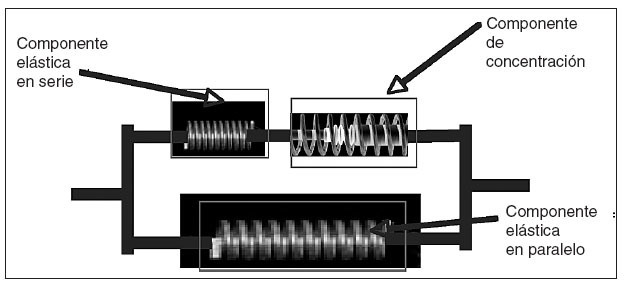
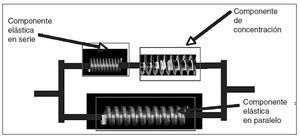
Modelo rehológico de Hill.La estructura interna de las fibras musculares y su comportamiento con respecto a la relación fuerza/contracción inspiró el modelo más aceptado en cuanto a la dinámica muscular. Se trata del denominado modelo de Hill (HILL A), consistente en unidades dinámicas formadas, como muestra la figura 8, por un montaje de unidades elásticas en paralelo. La componente de contracción es la que permite simular la activación muscular a partir de una función potencial de activación que depende de agentes químicos, principalmente de las concentraciones de calcio y adenosintrifosfato (ATP).
Fig.8.Esquema del modelo dinámico de Hill.
El estudio se puede hacer a partir de la geometría proporcionada por el modelo geométrico aprovechando la orientación de las fibras musculares e imponiendo condiciones de anisotropía en las direcciones transversales.
Comentarios y conclusionesLa realización de un simulador virtual plantea numerosos problemas de investigación que son a la vez de naturaleza matemática (algorítmica) y de naturaleza puramente informática. Estas dificultades provienen esencialmente del hecho de que un simulador debe satisfacer dos aspectos fundamentales: la interacción en tiempo real y la credibilidad quirúrgica.
Hasta la fecha los simuladores de cirugía laparoscópica (más que los de cirugía abierta) han recibido el mayor impulso de desarrollo en la realidad virtual quirúrgica, la razón es puramente práctica en el sentido de que es mucho más fácil desarrollar una interfaz para laparoscopia que para cirugía abierta. Las manipulaciones laparoscópicas se basan en instrumentos y no hay necesidad de simular manipulaciones con las manos, mucho más complejas. Los instrumentos laparoscópicos están fijos en un punto que actúa a modo de palanca con algunos grados de libertad, a diferencia de los instrumentos en cirugía abierta. A pesar de todo, los resultados publicados del entrenamiento con simuladores laparoscópicos muestran claramente que los simuladores de realidad virtual mejoran las habilidades quirúrgicas14,22,23.
Para que la realidad virtual quirúrgica y los simuladores de cirugía abierta progresen hacia una simulación más extensa y realista, debe producirse la investigación y el desarrollo en diferentes áreas24:
–Acoplamiento de los instrumentos con el tejido simulado (interfaz quirúrgica).
–Simulación de objetos (modelización geométrica y física –dinámica–).
–Simulación de la interacción entre objetos (colisión de objetos).
–Procesamiento de la señal para la visualización y la renderización gráfica (textura, luz, fenómenos de humo, fluidos).
Algunas de estas áreas han incorporado soluciones derivadas de la industria de los juegos electrónicos. Sin embargo, muchos aspectos de la simulación virtual en cirugía requieren investigar soluciones únicas para la interfaz quirúrgica y solo aplicables en el ámbito médico-qui-rúrgico, esto hace que el avance en la investigación de soluciones a problemas de la simulación quirúrgica tenga poca sinergia con el avance en otros ámbitos de la investigación en realidad virtual.
Hasta ahora, nuestro proyecto de la hernia inguinal está completado en su fase geométrica y, por lo tanto, se puede consultar el modelo para el aprendizaje anatómico. En el aspecto dinámico el simulador ya permite obtener una respuesta en tiempo real (en un ordenador personal) a la interacción del usuario (con el “ratón” del ordenador)25. La utilización del simulador en su estado actual nos permite enfocar nuestro trabajo en dos direc-ciones:a)investigación clínica, con el estudio del funcionamiento de los mecanismos de defensa contra la aparición de una hernia inguinal (mecanismo de “persiana” –shutter– y mecanismo del orificio inguinal interno) basados en la anatomía de las estructuras inguinales. La validación y la acreditación de este modelo dinámico están dadas por la utilización de los modelos deformables para la simulación virtual más adecuados de que se dispone en la actualidad, como es el modelo de los elementos finitos26. En este sentido, también se podrá evaluar los efectos estructurales en la colocación quirúrgica de las mallas de refuerzo, o se podrá analizar cómo repercute un defecto anatómico de la región inguinal en la dinámica de ésta, y b) investigación docente, para ello se dotará al simulador con un aparato de interfaz (haptic) a través del cual el usuario interacciona con la realidad simulada. La incorporación de este dispositivo permitirá llevar a cabo un estudio de validación clínica que analizará la posible efectividad del sistema para la educación quirúrgica.
Como trabajo futuro, podríamos enumerar en el aspecto geométrico y completar el modelo a toda la pared abdominal.
AgradecimientosLos autores quieren agradecer el apoyo de: la Dra. Maria Antonia Arbós, responsable de la Unidad de Matriz Extracelular y Tejidos Blandos del Institut de Recerca del Hospital Vall d’Hebron; el Dr. Eloy Espin y la Unidad de Cirugía Colorrectal del Hospital Vall d’Hebron, y el grupo de investigación del Laboratorio de Simulación Dinámica (LABSID) de la Universidad Politécnica de Cataluña.
Este trabajo está parcialmente financiado por las ayudas FISS PI030102 y CYCIT-TIN2004-08065-C02-01.
Correspondencia: Dr. M. López Cano. Hospital Universitari Vall d’Hebron. Pg. Vall d’Hebron, 119-129. 08035 Barcelona. España. Correo electrónico: manulopez@vhebron.net
Manuscrito recibido el 1-10-2007 y aceptado el 18-2-2008.