Introducción
Aunque la anestesia local para la tiroidectomía la usaba Kocher1 hace más de 100 años, se sustituyó por la anestesia general a causa de una mayor comodidad para pacientes y cirujanos2. Recientemente la anestesia local/regional se ha reintroducido para la cirugía de tiroides y paratiroides como alternativa a la anestesia general, lo que permite una recuperación más temprana y facilita el procedimiento en régimen de cirugía mayor ambulatoria (CMA)3-8.
En septiembre de 2000 comenzamos un programa de cirugía tiroidea ambulatoria bajo anestesia locorregional más sedación (ALS). El procedimiento precisa de la colaboración del paciente y, dado que algunos pacientes mostraban recelos o desconfianza en su colaboración, 8 meses más tarde diseñamos un programa que combinaba la anestesia locorregional con intubación orotraqueal (ALC).
El objetivo de este estudio es valorar los resultados de la tiroidectomía en régimen de CMA en los primeros 125 casos, comparando los 2 tipos de anestesia.
Pacientes y métodos
El estudio es prospectivo, comparativo, no aleatorizado, dado que a los pacientes seleccionados se les propuso ALS y, si no aceptaban ésta, se les ofreció la ALC.
Selección de pacientes
Se incluyó a adultos que necesitaban cirugía tiroidea, que aceptaron el régimen de CMA, si su domicilio no distaba más de 60 km del hospital. Debían vivir acompañados, disponer de vehículo para un posible traslado al hospital, tener un riesgo anestésico bajo o moderado (grado ASA I, II o III estable) y disponer de teléfono. Para esta primera experiencia se excluyó: a) intervenciones con expectativa de prolongarse (p. ej., por enfermedad de Graves, o cáncer de tiroides que requería disección radical de cuello); b) bocios gigantes; c) bocios intratorácicos; d) reintervenciones; e) pacientes con retraso mental o incapaces de entender instrucciones elementales, y f) historia previa de alergia a anestésicos locales. No fue criterio de exclusión la obesidad, ni siquiera la obesidad mórbida.
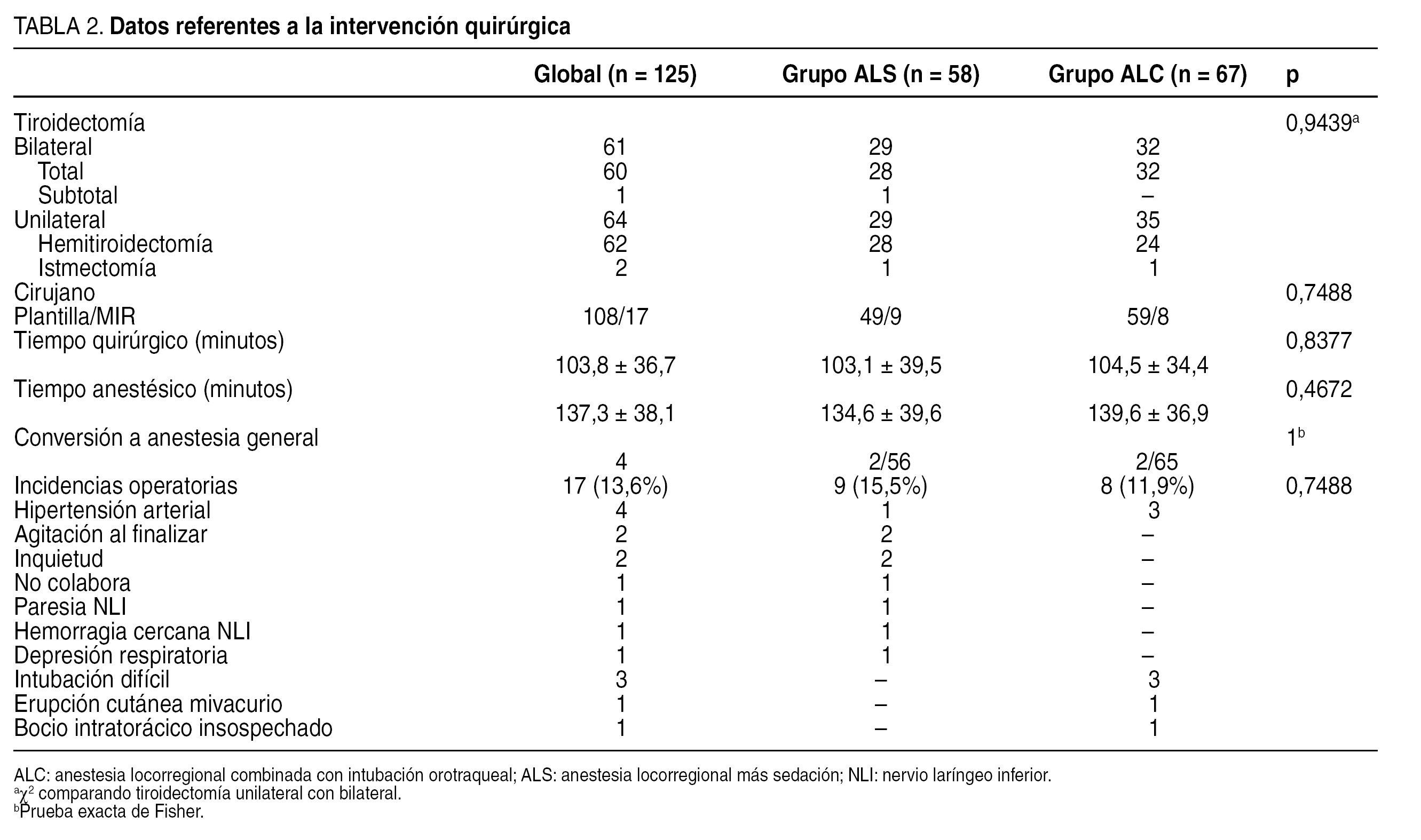
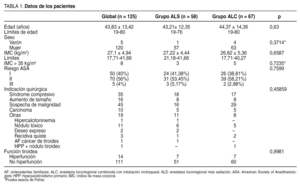
Aceptaron el método 125 pacientes, 120 mujeres y 5 varones, con una edad media de 43,83 ± 13,42 años (límites 19-80), 58 con ALS y 67 con ALC. No hubo diferencias entre grupos en edad, sexo, índice de masa corporal, riesgo anestésico, función tiroidea ni indicación quirúrgica (tabla 1).
Proceder anestésico
Los pacientes fueron sedados en el quirófano con propofol, hasta que fueron capaces de responder a preguntas sencillas. En ambos grupos de pacientes, el cirujano realizó la anestesia local (AL) por bloqueo bilateral de las raíces de C2-C3 del plexo cervical profundo y la incisión quirúrgica. El método usado se ha descrito previamente4,7. Se usó una combinación mitad por mitad, de una solución de lidocaína al 0,5% y bupivacaína al 0,25% sin adrenalina. Generalmente inyectamos 6-10 ml en cada punción de C2 y C3 para llenar el espacio de la profundidad a la superficie. Los polos superiores de ambos lóbulos tiroideos se infiltraron también con 1 ml de esa solución. En caso de que el paciente manifestara dolor, se inyectaron pequeñas cantidades de AL en esa zona. La sedación durante la intervención se mantuvo con propofol y pequeñas dosis de fentanilo o remifentanilo a juicio del anestesiólogo. La ventilación se suplementó con oxígeno mediante gafas nasales.
En casos de ALC, tras inducción con propofol y pequeñas dosis de fentanilo o remifentanilo, se intubó al paciente usando como relajante mivacurio o cisatracurio. Tras la intubación se realizó la AL como se describió antes. Se consideró que había dolor cuando surgieron signos de hiperactividad simpática (hipertensión, taquicardia, etc.).
Procedimiento quirúrgico
El paciente se colocó en posición supina con moderada hiperextensión del cuello. El campo quirúrgico se talló desde el manubrio esternal hasta la nariz (hasta la región suprahioidea en casos de ALC) y, lateralmente, siguiendo el borde del músculo esternocleidomastoideo, tras la administración de la anestesia. La incisión, de 4-6 cm de longitud, se realizó a nivel del cricoides, en un pliegue de la piel. Los músculos pretiroideos no fueron divididos, sino separados en la línea media y retraídos lateralmente. Iniciamos la intervención dividiendo las ramas de los vasos tiroideos superiores y, después, por suave tracción y disección roma, se exteriorizó el lóbulo tiroideo. El nervio laríngeo recurrente fue, entonces, disecado, al igual que las paratiroides en cada caso. La vena tiroidea inferior y las ramas de la arteria tiroidea inferior fueron, finalmente, divididas. En casos de tiroidectomía bilateral, el proceder se repitió en el lóbulo opuesto. No se usó drenajes. La incisión se cerró aproximando el plano muscular sólo en sus dos tercios superiores con poliglactin 4/0, a fin de exteriorizar superficialmente cualquier colección de sangre que pudiera acumularse. El platisma se reaproximó con poliglactin 4/0. La piel se cerró con sutura intradérmica de polipropileno 4/0 y después se aplicó un pegamento de octilcianocrilato. La sutura de la piel se retiró 2-3 h tras la cirugía. Básicamente la técnica quirúrgica es similar a la descrita por Lo Gerfo et al3. El tiempo operatorio se midió desde el inicio de la incisión hasta el cierre cervical en minutos y el anestésico desde el inicio de la sedación hasta la total consciencia del paciente. El tiroides extirpado fue medido y pesado inmediatamente tras su extirpación. Cualquier complicación intraoperatoria y la necesidad y razones para la conversión a anestesia general fueron anotadas. En casos de ALC se consideró conversión a anestesia general la necesidad de profundizar la anestesia.
Manejo postoperatorio
Los pacientes fueron monitorizados en la unidad de reanimación postanestésica durante 1 h y, después, pasaron a una habitación. El tratamiento incluyó ondasetrón, 4 mg, para la prevención de náuseas y vómitos, heparina de bajo peso molecular cuando estaba indicada y analgésicos para el dolor, a petición del paciente. La ingesta oral se inició a las 1,5-2 h postoperatorio (PO) con líquidos y continuó con sólidos a las 2,5-3 h PO. A las 3-4 h PO se levantó al paciente a un sillón y, después, se recomendó la deambulación. Se recogieron los episodios de náuseas o vómitos y la necesidad y dosis de analgésicos durante la hospitalización. El objetivo fue el alta entre la 6.a y 8.a h PO. La estancia media fue considerada, en horas, desde la salida del quirófano al alta. Si se sospechó alguna complicación, se ingresó el paciente y se anotó la causa y hora de esa decisión, al igual que el ingreso por cualquier otra causa. Al alta se midió el dolor en escala visual analógica (EVA en 10 grados, donde 0 era ausencia de dolor). Se entregó un teléfono de contacto de 24 h; cuando se utilizó, se recogieron la hora y causas de la llamada. En pacientes con tiroidectomía bilateral se administró tratamiento con calcio oral en casa (1 g cada 6 h). Todos los pacientes se siguieron en la consulta al 3.er-5.o día PO y después semanalmente para determinación de calcemia en caso de tiroidectomía bilateral. Dependiendo de los resultados de posteriores análisis, el tratamiento con calcio se mantuvo o retiró gradualmente en los días siguientes. La duración de este tratamiento fue anotada en días. También se preguntó a los pacientes sobre el consumo de analgésicos en el domicilio, cualquier problema durante su estancia en casa y sobre la satisfacción con el procedimiento, que calificaron de muy alta, alta, media o baja.
Análisis estadístico
Los grupos fueron comparados estadísticamente usando la t de Student para datos cuantitativos y la χ2 para los cualitativos o prueba exacta de Fisher, cuando el número a comparar era de 5 o menos. Se consideró significativa una p < 0,05.
Resultados
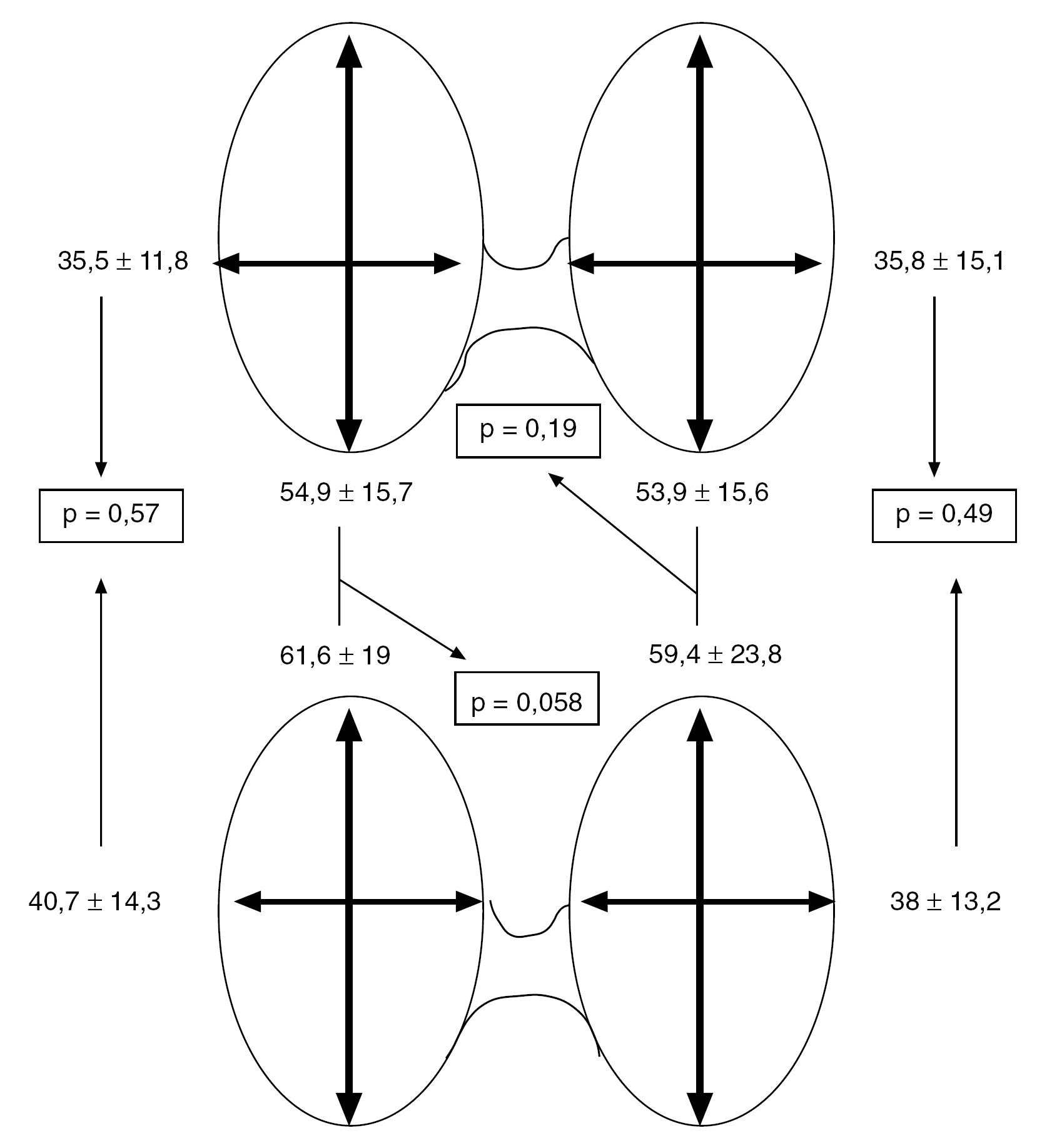
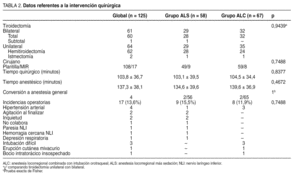
En la tabla 2 se muestran los datos referentes a la intervención quirúrgica. Se practicaron 61 tiroidectomías bilaterales y 64 unilaterales, sin diferencias estadísticamente significativas entre ALS y ALC. Tampoco mostraron diferencias significativas los tiempos quirúrgico y anestésico, ni el cirujano que intervino al paciente (de plantilla en 108 ocasiones y en las 17 restantes por MIR). Se precisó conversión a anestesia general en 4 pacientes, 2 en cada grupo, sin diferencias estadísticas. El motivo de la conversión fue en los 2 casos de ALS, la prolongación de la intervención al hallar un carcinoma papilar insospechado, y la falta de colaboración, respectivamente; en ALC el motivo fue el dolor en un caso y el crecimiento intratorácico, no sospechado preoperatoriamente, en el otro. La mayoría de las incidencias intraoperatorias fue fácilmente solucionable. La hipertensión arterial surgió siempre en pacientes previamente hipertensos y fue fácilmente controlable con hipotensores (uradipilo o esmolol).
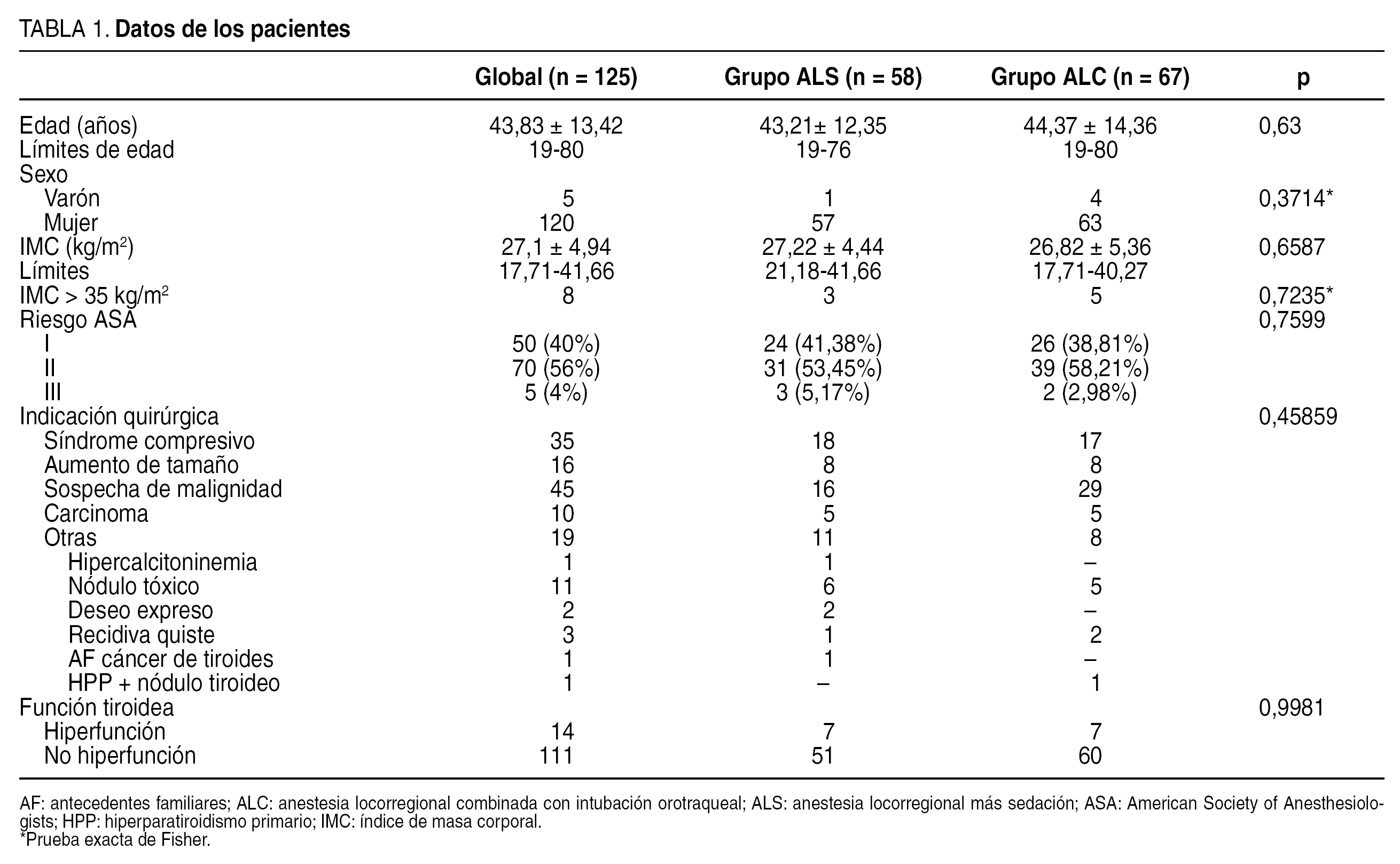
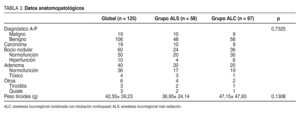
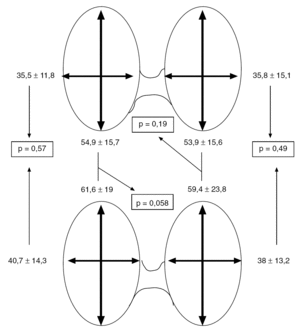
En la tabla 3 y en la figura 1 se exponen los resultados anatomopatológicos. No hubo diferencias estadísticamente significativas entre ALS y ALC en el diagnóstico, ni en el peso del tiroides extirpado ni en su tamaño.
Fig. 1. Tamaño de los tiroides extirpados en sus ejes longitudinal y transversal en mm. En la parte superior, los casos de anestesia locorregional más sedación y en la inferior, los de anestesia locorregional combinada con intubación orotraqueal.
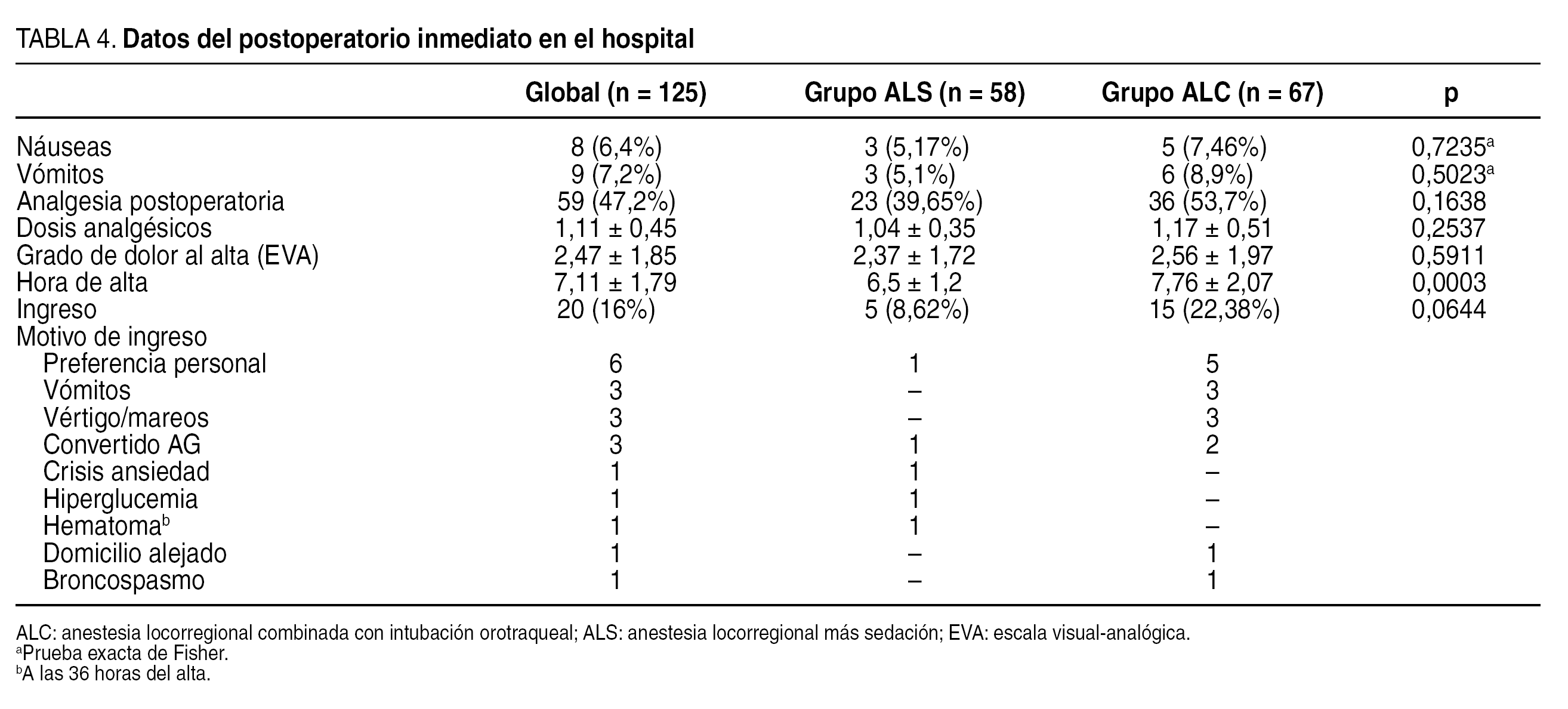
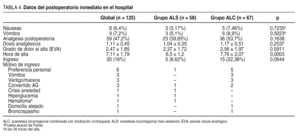
Los datos del postoperatorio inmediato en el hospital se exponen en la tabla 4. No se observaron diferencias significativas en la tasa de náuseas, vómitos ni en el grado de dolor al alta. Sólo el 47,2% de los pacientes precisó analgésicos, habitualmente 1-2 dosis, sin diferencias entre los grupos. Sí hubo diferencia estadísticamente significativa en la hora de alta: los pacientes del grupo ALS aceptaron el alta antes que los del grupo de ALC. Un total de 20 (16%) pacientes precisó ingreso hospitalario, 5 del grupo ALS y 15 del grupo ALC, lo que casi alcanza significación estadística (p = 0,064). La principal causa de ingreso en el grupo de ALC fue la preferencia personal, es decir, el paciente no se encontraba bien aunque no había causas objetivas de ese malestar. También hubo un error de selección al incluir a una paciente cuyo domicilio estaba a más de 100 km del centro. Una paciente sufrió un broncospasmo en la unidad de reanimación, que precisó reintubación y observación durante varias horas en la unidad de cuidados intensivos. Existió un caso de ingreso a las 36 h del alta, por un hematoma cervical, aunque no compresivo ni sintomático, que permaneció 48 h en observación, sin que precisara medidas terapéuticas especiales. El resto de los pacientes estuvo ingresado solo un día en el hospital y menos de 23 h postoperatorias.
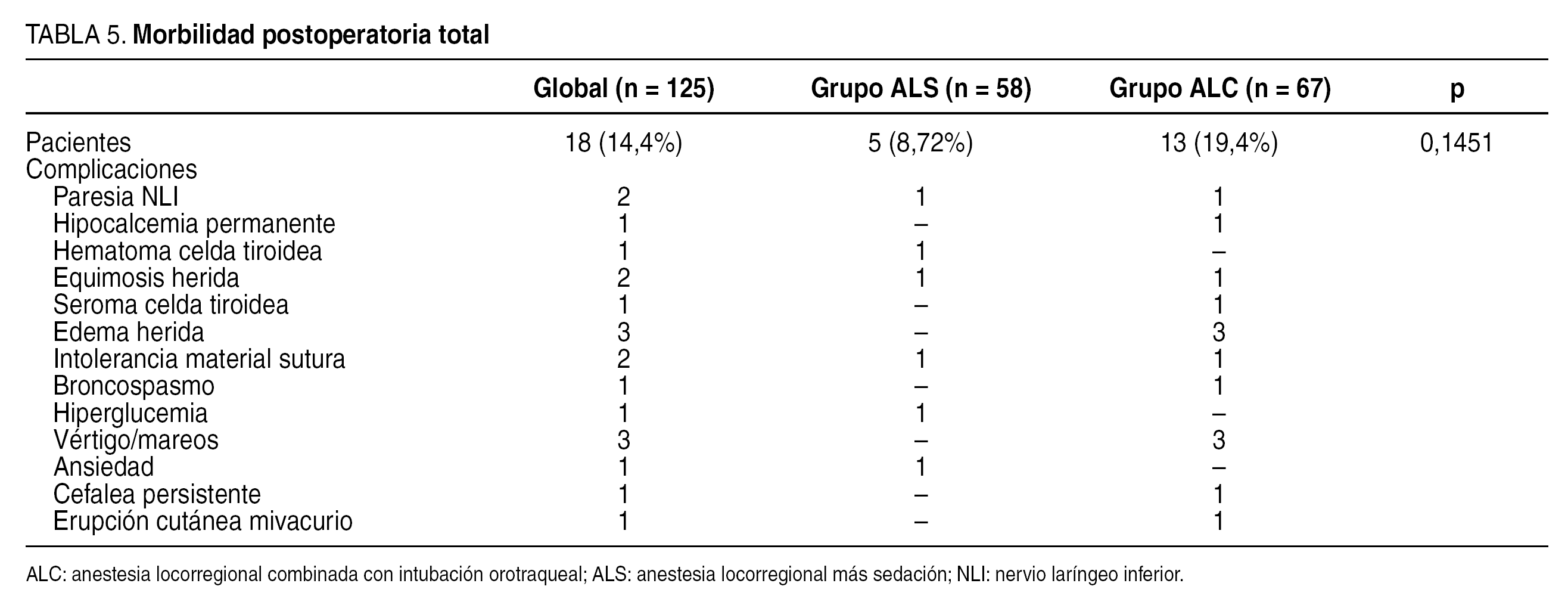
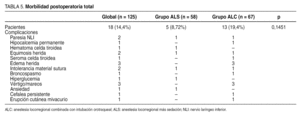
No hubo mortalidad. La morbilidad total, que incluye todos los problemas observados, fue del 14,4% (tabla 5) sin diferencias entre los grupos. Hubo un caso de parálisis recurrencial transitoria en cada grupo y una hipocalcemia permanente en el grupo de ALC. La mayoría de las complicaciones se consideraron leves. No hubo reintervenciones.
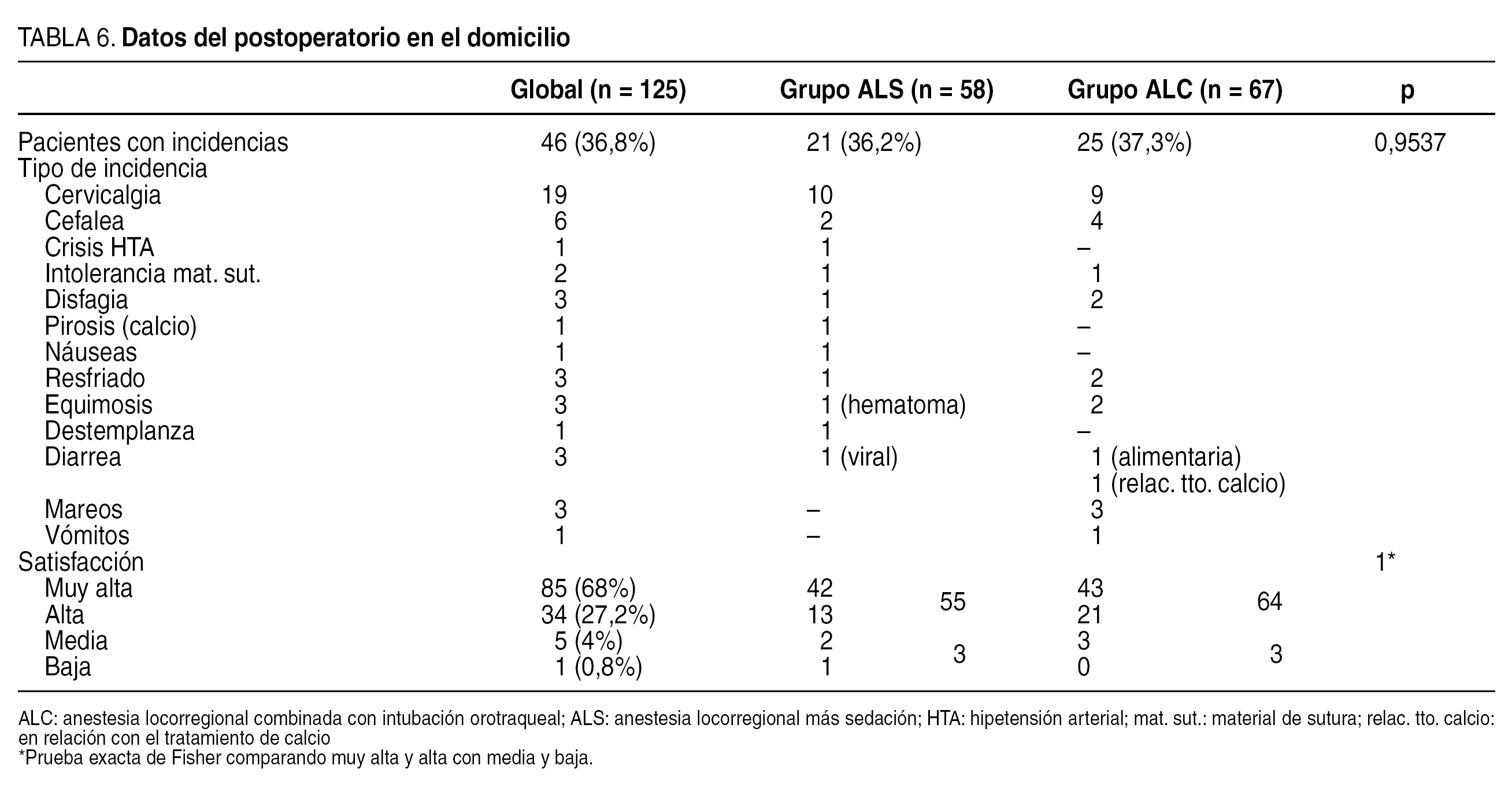
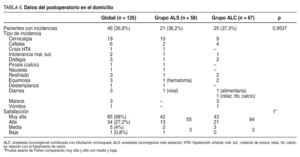
Los datos del postoperatorio en el domicilio se exponen en la tabla 6. Hemos recogido todas las incidencias manifestadas por los pacientes. La principal queja fue el dolor cervical. Usaron el teléfono de contacto 10 pacientes, 5 en cada grupo (p = 1, prueba exacta de Fisher), en la mayoría de las ocasiones para consultar sobre la toma de la medicación. Dos pacientes contactaron por equimosis en la herida (un tercero no lo hizo): el ya comentado y otro cuya equimosis era superficial. También este paciente precisó venir al hospital, pero no existía colección ecográfica en la celda tiroidea.
No hubo diferencias estadísticamente significativas en los días de tratamiento con calcio oral entre los grupos (ALS: 12,07 ± 12,47 días; ALC: 8,87 ± 6,57 días, p = 0,2245), excluyendo la hipocalcemia permanente. Sólo hubo 2 problemas relacionados con la profilaxis con calcio: 1 caso de diarrea y 1 caso de pirosis; en ambos casos cedieron al disminuir las dosis.
Precisaron analgésicos en el domicilio 97 (78,86%) pacientes, en una media de 2,12 ± 1,04 días, sin diferencias estadísticas entre ALS y ALC. Sin embargo, las dosis de analgésico fueron superiores en el grupo de ALC (ALS: 2,26 ± 2, 21 dosis; ALC: 4,09 ± 2,99 dosis, p = 0,022).
La tasa de satisfacción con el procedimiento fue calificada de muy alta o alta en el 95,2% de los pacientes, sin diferencias estadísticas entre ALS y ALC.
Discusión
La tiroidectomía es un procedimiento habitual en un hospital general, para una patología prevalente. Hoy, en los países desarrollados, la CMA se ha impuesto para reducir costes sanitarios. Otras ventajas sociales son una mínima molestia familiar y también un uso más eficiente de los recursos hospitalarios. Para la cirugía endocrina cervical la experiencia es limitada. El primer artículo sobre factibilidad lo publicó Steckler9, con anestesia general, y se estimó una reducción de costes de 22% en comparación con cirugía tiroidea con ingreso. Dos años antes Fernández10 publicó que el 31% de las lobectomías subtotales se intervino como CMA con anestesia local, pero no incluyó datos de costes. Publicaciones previas11,12 habían recomendado ALS en pacientes de alto riesgo, pero casi todos concluyeron que este procedimiento puede ser ofrecido a todos los pacientes. Nuestro estudio coincide con estos hechos. Quizá el aspecto más importante de todo el proceso es una buena selección del paciente y su preparación para el procedimiento. Nosotros proporcionamos preoperatoriamente la información sobre ventajas y desventajas de los procedimientos con ALS y anestesia general, y se explica a los pacientes la necesidad de colaborar, en el sentido de que no deben moverse y de que, si quieren toser o tragar, deben comunicárnoslo; no hemos tenido ningún problema en este aspecto, aunque probablemente no merezca la pena usar ALS en intervenciones de más de 3-4 h de duración, dado que el paciente puede sentirse incómodo y dejar de colaborar. Este problema lo hemos observado en 5 pacientes, aunque sólo uno precisó conversión a anestesia general. El paciente debe seleccionar el tipo de anestesia después de una explicación sobre sensaciones, como presión en la tráquea, a veces confundida con dolor. Para una mejor comprensión puede ser de ayuda presionar ligeramente la tráquea del paciente durante la exploración en la consulta. Si el paciente se muestra reticente a la ALS, nosotros le proponemos la ALC. La combinación de anestesia local con una anestesia general superficial con intubación, ofrece la ventaja de la comodidad para el paciente y para el equipo quirúrgico. En este estudio, sin embargo, la recuperación nos ha parecido algo más lenta y eso se refleja en una tasa de ingresos mayor por preferencia del paciente y en una hora de alta más tardía, aunque no creemos que esto último tenga importancia práctica.
La conversión a anestesia general puede considerarse anecdótica. En nuestro estudio se limitó a 4 pacientes (3,2%), pero sólo en uno de ellos la motivó el dolor. Cuando se evaluó la ALS, la mayoría de las publicaciones6,7,10,13-15 concluyó que la recuperación del paciente es rápida, como en nuestra experiencia. Así el paciente acepta un alta temprana con más facilidad. En un estudio comparativo entre anestesia regional y general en tiroidectomía8, sólo se dio de alta el mismo día al 2% de los pacientes en el grupo de anestesia general, en comparación con el 19% del grupo de anestesia regional, y la estancia media fue significativamente más corta en el grupo de anestesia regional. Además, el dolor en la herida se reduce y también la necesidad de analgésicos13,16,17. En nuestro estudio menos del 50% de los pacientes precisó analgésicos durante la estancia en el hospital.
Otros problemas asociados con la cirugía cervical son las náuseas y los vómitos postoperatorios, que alcanzan al 65% de los pacientes18,19. Aunque su génesis es multifactorial y el tipo de anestesia puede no ser el factor principal, en nuestro estudio este problema fue escaso, algo superior en el grupo de ALC, aunque sin diferencias estadísticamente significativas. Globalmente sólo se observó en el 7,2% de los pacientes. El uso de propofol, que posee efectos antieméticos19, puede ser un factor, pero también el uso de ondasetrón profiláctico.
La principal controversia sobre tiroidectomía en régimen de CMA reside en la posibilidad de complicaciones que amenacen la vida. Una hemorragia postoperatoria es potencialmente catastrófica, porque un hematoma cervical puede producir obstrucción de la vía aérea. Publicaciones previas habían mostrado que esta complicación aparece, la mayoría de las veces, antes de la 8.a h PO20,21, pero recientemente un estudio retrospectivo22 constató que sólo el 43% de los hematomas del cuello tras exploración cervical ocurrió en las 6 primeras horas PO y el 19% se presentó más de 24 h tras la cirugía. En ese estudio fue imposible identificar los factores de riesgo específicos perioperatorios que predijeran el desarrollo de esta complicación. Los autores concluyen que hay un riesgo inherente que debe ser fuertemente considerado antes de establecer guías de práctica clínica ambulatoria, pero ellos mismos constatan que es un estudio retrospectivo y que los intervalos pudieron subestimarse en pacientes con síntomas menos agudos. En nuestra experiencia, un hematoma surgió en una paciente, que contactó con nosotros a las 36 h PO; sin embargo, la paciente estaba asintomática e incluso se mostró reticente al ingreso. Nosotros seguimos pensando que la seguridad del proceder es alta, como se ha probado en estudios previos3,6-9,15. Sin embargo, la prudencia es imperativa y hemos admitido una noche en el hospital a pacientes sólo por su preferencia personal. De este modo, un 16% de tasa de ingresos puede parecer elevada, pero creemos más importante la seguridad. Algún ingreso, como la crisis de ansiedad observada en una joven, probablemente representa un error de selección. Un caso similar fue descrito por McHenry23. Otro error de selección en nuestro estudio lo supuso el hecho de desconocer que una paciente pertenecía a otra provincia. Los criterios de alta deben incluir signos vitales estables, ausencia de equimosis, buena tolerancia a la dieta, deambulación y capacidad para el cuidado personal.
Al respecto de la hipocalcemia, otro trastorno relacionado con la cirugía tiroidea bilateral, no constituyó un problema en este estudio. Los suplementos de calcio se han mostrado eficaces para mejorar el alta temprana24 y también en cirugía ambulatoria endocrina16,23. En nuestros pacientes la administración profiláctica de calcio sólo se asoció a 2 problemas leves de diarrea y pirosis, respectivamente.
Considerando las quejas de los pacientes en su casa, los problemas más frecuentes fueron un dolor de cabeza o cervical moderado. Este problema fue también observado en otros estudios10,25 y puede representar una consecuencia de la hiperextensión del cuello. Sin embargo, el bloqueo del plexo cervical tenga quizá alguna influencia. De cualquier modo, la mayoría de las quejas se juzgaron como menores. La mayor parte de los pacientes en nuestro estudio se mostró altamente satisfecho y sólo uno de los 2 pacientes con la paresia del nervio mostró una baja satisfacción. Se obtuvieron resultados similares cuando el nivel de satisfacción se exploró en otros estudios5,6.
Este estudio muestra que la experiencia de otros países, con diferentes sistemas sanitarios, puede reproducirse en España. Creemos que las claves del éxito se basan en una adecuada selección de los pacientes, un paciente bien informado y un grupo de cirujanos y anestesistas expertos y motivados.
En conclusión: usando criterios específicos de selección, la tiroidectomía en régimen de CMA, con anestesia local/regional es segura y efectiva. En pacientes ansiosos, la combinación con anestesia general superficial ha supuesto una alternativa válida; la tasa de ingreso es mayor, pero no ha alcanzado diferencia estadísticamente significativa. Las posibles complicaciones las hemos podido manejar por medio de contacto telefónico permanente o ingresando al paciente ante la menor duda. La recuperación del paciente es rápida, la necesidad de analgésicos se reduce y la satisfacción de paciente con el procedimiento es alta. La hipocalcemia postoperatoria asociada a tiroidectomía bilateral puede manejarse profilácticamente con calcio oral.
Correspondencia: Dr. J.M. Sánchez Blanco.
Hospital Universitario Nuestra Señora de Valme.
Carretera de Cádiz, s/n. 41014 Sevilla. España.
Correo electrónico: jmsanchezbla@inicia.es ; jmsanchezblanco@wanadoo.es
Manuscrito recibido el 13-1-2006 y aceptado el 24-5-2006.