Investigar el valor de la utilización de fármacos relajantes de la musculatura lisa y analizar los resultados de la utilización tópica de diltiazem 2% como alternativa a la nitroglicerina 0,2% en el tratamiento de la fisura anal crónica (FAC).
MétodosRevisión de las FAC contenidas en una base de datos de fisuras anales con recogida prospectiva, incluyendo 145 pacientes tratados con medidas estándar en 2 periodos de tiempo consecutivos. Durante el primer periodo, se asignaron alternativamente a no recibir más tratamiento (Grupo EST) o a tratarse con nitroglicerina local (Grupo NTG). En un segundo periodo, todos fueron tratados con diltiazem local (Grupo DTZ). Se analizan los resultados después de un mes de tratamiento y las recidivas.
ResultadosInicialmente hubo diferencias significativas en las tasas de mejoría (45% EST, 62,5% NTG y 80% DTZ; p<0,01), pero no en la curación (27% EST, 40% NTG y 39% DTZ) y el tratamiento fue completado por 124 pacientes (85,5%). Ocurrieron más efectos adversos y más abandonos en el grupo NTG. En el seguimiento posterior, durante una mediana de 2 años, hubo un 25% de recidivas y casi todas respondieron al tratamiento médico reiterado.
ConclusionesAunque los fármacos relajantes de la musculatura lisa no consiguen más curaciones que las medidas tradicionales en las FAC, brindan más alivio sintomático, ofreciendo una oportunidad para evitar la cirugía. El diltiazem local carece de efectos secundarios y es mejor aceptado que la nitroglicerina. Las recidivas son frecuentes, pero responden bien al tratamiento médico repetido.
To assess the value of using smooth muscle relaxants drugs and assess the results of the topical use of 2% diltiazem as an alternative to 0.2% nitroglycerin in the treatment of chronic anal fissure (CAF).
MethodsReview of the CAF contained in a prospectively collected database of anal fissures including one hundred forty-five patients diagnosed with CAF and treated with standard measures (ST) in two consecutive periods. During the first period they were allocated alternatively to not receive further treatment (ST group) or to be treated with nitroglycerin ointment (NTG group). In the second period all were treated with local diltiazem (DTZ group). One hundred forty-five patients entered the study and 124 completed it.
ResultsInitially there were significant differences in improvement rates (45% ST, 62.5% NTG and 80% DTZ, p<0.01), but not in the cure rates (27% ST, 40% NTG and 39% DTZ) and the treatment was completed by 124 patients (85.5%). There were more side effects and more dropouts in the NTG group. In the subsequent follow-up for a median period of 25 months there were 25% recurrences and almost all responded to repeated medical treatment.
ConclusionsSmooth muscle relaxant drugs do not achieve a higher cure rate than the traditional measures used in CAF, but offer more symptomatic relief, providing an opportunity to avoid surgery. Topical diltiazem does not have the side effects of the nitroglycerin and is better accepted by patients.
La fisura anal crónica (FAC), es una afección dolorosa de la región anal de causa desconocida. Clásicamente se creía que se debía al trauma por heces duras en pacientes con estreñimiento1. Sin embargo, muchos pacientes con FAC no tienen estreñimiento. Los datos actuales sugieren que se trata de una úlcera isquémica, debida a la alta presión esfinteriana2,4. Estudios de flujometría láser-Doppler, combinados con manometría3,4, encuentran que la perfusión del anodermo está inversamente relacionada con la presión anal máxima en reposo (PMAR), estando más reducida en la comisura posterior. Así, la hipertonía esfinteriana produciría una mala irrigación de esta zona, causando una úlcera isquémica dolorosa. Estudios anatómicos, histológicos y angiográficos5 apoyan la teoría isquémica, pero esta teoría no explica por qué está aumentado el tono del esfínter anal interno (EAI). Mientras no se aclare este punto, cualquier tratamiento de la FAC debe ir orientado a reducir dicha hipertonía.
Históricamente, el abordaje más común para el alivio del espasmo ha sido el quirúrgico. La esfinterotomía lateral interna (ELI) ha sido avalada por la evidencia científica como el mejor tratamiento quirúrgico de la FAC6. Sin embargo, la ELI conlleva un riesgo no despreciable de incontinencia, siendo la mayor complicación el escape de gases, que se informa en un 30–45% de las operaciones7–9. Se han buscado tratamientos alternativos que persiguen la relajación farmacológica del EAI a modo de esfinterotomía química reversible, para lo que se han empleado diversos fármacos relajantes de la musculatura lisa (FRML), con variados mecanismos de acción entre los que destacan los donantes de óxido nítrico y los bloqueantes de los canales del calcio. Aunque no hay uniformidad en la literatura sobre el papel de estos medicamentos10–12, la mayoría de estudios recientes apoyan su utilización como primera línea de tratamiento, reservando la esfinterotomía para los casos en que fracasan estos13,14. Un metaanálisis de estudios randomizados, favoreció el empleo del diltiazem sobre la nitroglicerina por sus menores efectos secundarios15.
El objetivo del presente estudio es comparar los resultados clínicos (mejoría clínica y tasa de curación) y efectos adversos, de la aplicación tópica de dos FRML (diltiazem al 2% y nitroglicerina al 0,2%) entre sí y frente al tratamiento médico clásico de la FAC. La hipótesis nula es que estos fármacos no tienen ningún efecto en la mejoría o curación de la FAC.
Material y métodosSe hace una revisión retrospectiva de una base de datos donde fueron registrados prospectivamente y de manera sucesiva todos los casos diagnosticados de fisura anal durante 4 años consecutivos en una consulta de Cirugía General del Centro de Especialidades de Aldaya (Valencia), dependiente del Servicio de Cirugía General del Consorcio Hospital General Universitario de Valencia. Los casos se dividieron en 3 grupos: en el periodo de 2005–2006, todos los pacientes se asignaron alternativamente a un grupo de tratamiento estándar (EST), o asociado a nitroglicerina tópica (NTG), mientras que en el periodo de 2007–2008 todos se trataron con diltiazem tópico (DTZ).
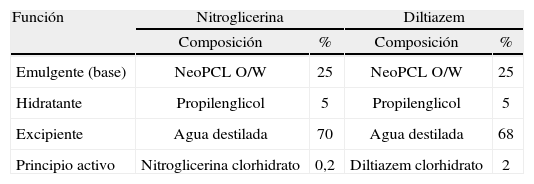
Los tres grupos recibieron un tratamiento médico estándar constituido por fibra dietética, abundante ingesta de líquidos, Plántago ovata, analgésicos, baños de asiento y, en los casos de estreñimiento, lactulosa o aceite de parafina. A los pacientes del grupo NTG y DTZ se añadieron 3 aplicaciones tópicas diarias de nitroglicerina 0,2% y diltiazem 2%, respectivamente (tabla 1).
Composición de los tratamientos tópicos
| Función | Nitroglicerina | Diltiazem | ||
| Composición | % | Composición | % | |
| Emulgente (base) | NeoPCL O/W | 25 | NeoPCL O/W | 25 |
| Hidratante | Propilenglicol | 5 | Propilenglicol | 5 |
| Excipiente | Agua destilada | 70 | Agua destilada | 68 |
| Principio activo | Nitroglicerina clorhidrato | 0,2 | Diltiazem clorhidrato | 2 |
En la primera visita se recogieron, según un protocolo establecido, los datos demográficos y los referentes a sintomatología, evolución y exploración. Los pacientes fueron reevaluados al menos una vez en el segundo mes de tratamiento, anotándose los resultados clínicos (mejoría, desaparición de la sintomatología y curación), así como los posibles efectos secundarios del tratamiento y la adhesión al mismo por parte del paciente. Se anotó como mejoría, cuando así fue expresado por los pacientes (criterio subjetivo). La curación hizo referencia a la desaparición de la fisura, con ausencia de sintomatología y comprobación en la consulta de cicatrización completa (criterio objetivo).
Se consideró que el tratamiento había fracasado, cuando los pacientes expresaban no mejoría y se objetivaba persistencia de la fisura. Los fracasos habitualmente se remitieron para intervención quirúrgica, excepto situaciones especiales (sintomatología bien tolerada, riesgo alto de incontinencia o deseo expreso del paciente) en las que se prolongó el tratamiento durante un periodo de tiempo adicional o se aplicaron tratamientos médicos alternativos. Se consideró que el tratamiento había tenido éxito, cuando los pacientes expresaban mejoría clínica. Si la mejoría se asociaba a persistencia de la fisura, se prolongaba el tratamiento otros 2 meses. El seguimiento en la consulta finalizó en el momento en que ocurrió uno de 2 acontecimientos: curación o indicación quirúrgica.
Para el análisis retrospectivo, solo se tuvieron en cuenta las FAC idiopáticas con clínica típica. Se desestimaron las proctalgias atípicas, las fisuras que cursaban sin dolor, las asociadas a una enfermedad intestinal inflamatoria y las que no cumplieron criterios de cronicidad.
Se consideraron FAC aquellas con un periodo de evolución superior a las 6 semanas, antecedentes de brotes previos de proctalgia o signos locales de cronicidad.
En una segunda fase, se revisó la historia electrónica solamente de los pacientes que habían curado con la finalidad de detectar las recidivas. Esta revisión se hizo con el Sistema de Información Ambulatoria (SIA) (Proyecto Abucasis II, módulo asistencial, gestor integral de pacientes), donde quedan registrados todos los contactos médicos del área.
Los datos de todas las fisuras anales fueron recogidos en una base de datos de Access (Microsoft Corporation, Washington, District of Columbia, EE.UU.). El análisis estadístico de las FAC se realizó con el programa informático SPSS versión 12.0 para Windows (SPSS Inc. Chicago, Illinois, EE.UU.), efectuando análisis descriptivos y comparaciones. Las variables cualitativas se compararon con la prueba chi cuadrado de Pearson. Las variables cuantitativas mediante análisis de la varianza (ANOVA), previa comprobación de que los datos se ajustaban a una distribución normal (test de Kolmogorov-Smirnov). Se consideraron estadísticamente significativos los valores de p<0,05.
ResultadosLos grupos quedaron constituidos por 42 casos en el grupo EST, 47 casos en el grupo NTG y 56 en el grupo DTZ. Se excluyeron los 21 pacientes que no acudieron para el seguimiento, siendo realizado el análisis sobre los restantes 124 (38 EST, 40 NTG y 46 DTZ).
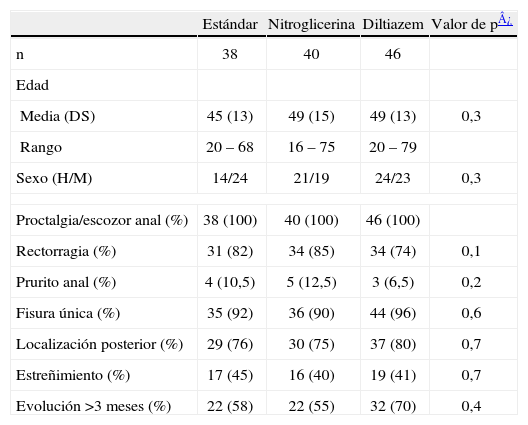
Todos los grupos fueron homogéneos en cuanto a edad, sexo, sintomatología, localización de la fisura, hábito intestinal y tiempo de evolución (tabla 2).
Epidemiología y datos clínicos
| Estándar | Nitroglicerina | Diltiazem | Valor de p¿ | |
| n | 38 | 40 | 46 | |
| Edad | ||||
| Media (DS) | 45 (13) | 49 (15) | 49 (13) | 0,3 |
| Rango | 20–68 | 16–75 | 20–79 | |
| Sexo (H/M) | 14/24 | 21/19 | 24/23 | 0,3 |
| Proctalgia/escozor anal (%) | 38 (100) | 40 (100) | 46 (100) | |
| Rectorragia (%) | 31 (82) | 34 (85) | 34 (74) | 0,1 |
| Prurito anal (%) | 4 (10,5) | 5 (12,5) | 3 (6,5) | 0,2 |
| Fisura única (%) | 35 (92) | 36 (90) | 44 (96) | 0,6 |
| Localización posterior (%) | 29 (76) | 30 (75) | 37 (80) | 0,7 |
| Estreñimiento (%) | 17 (45) | 16 (40) | 19 (41) | 0,7 |
| Evolución >3 meses (%) | 22 (58) | 22 (55) | 32 (70) | 0,4 |
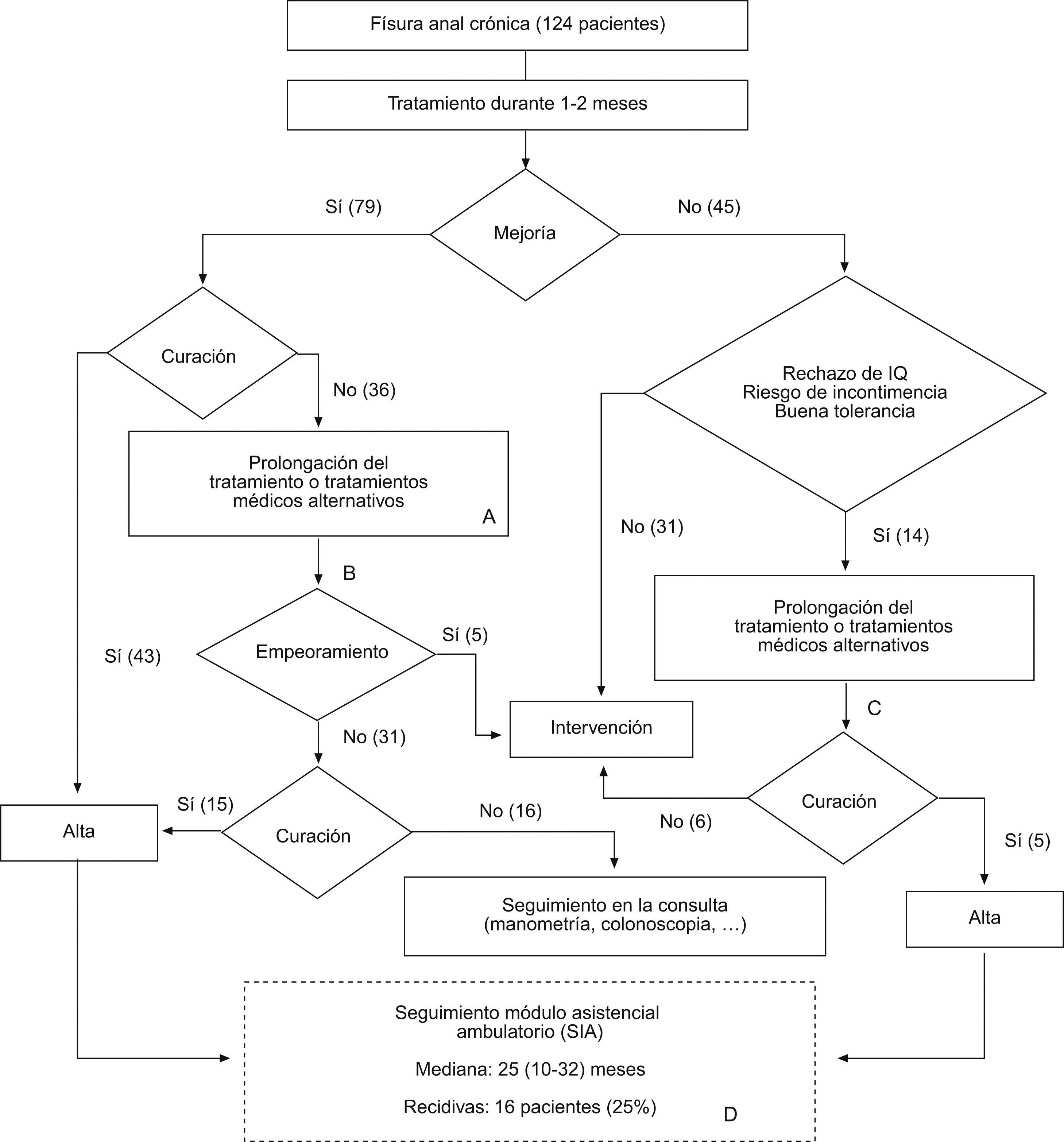
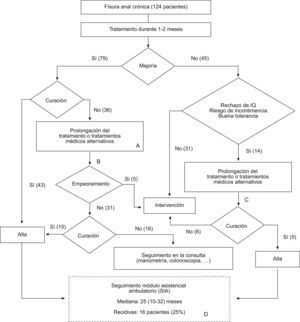
En la figura 1 se representa el esquema general de actuación y los resultados globales (no agrupados) en cuanto al éxito o fracaso del tratamiento.
Esquema de actuación y resultados globales en cuanto a mejoría o curación. Entre paréntesis se representa el número total de pacientes en cada categoría. A) Tratamientos médicos alternativos: estándar → nitroglicerina, nitroglicerina → diltiazem. B) Seguimiento en la consulta durante una mediana de 4 (2–7) meses. C) Tres pacientes que no respondieron al tratamiento médico inicial, no volvieron a la consulta tras prolongar o cambiar dicho tratamiento. D) El SIA permitió revisar, retrospectivamente, todos los contactos médicos de los 64 pacientes que curaron, lo que permitió detectar las recidivas.
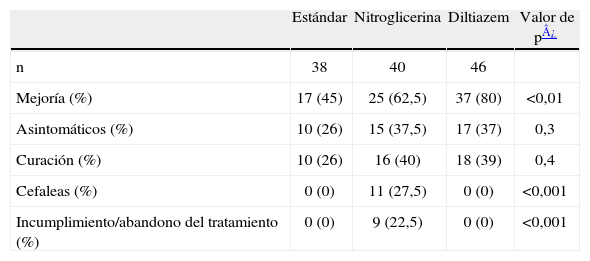
La evaluación se efectuó dentro de los 2 primeros meses de tratamiento. Se observaron diferencias significativas entre los grupos en la mejoría clínica y efectos secundarios, pero no en la curación (tabla 3). Se consideró que el tratamiento había tenido éxito en los 79 pacientes que mejoraron, y fracasó en los 45 restantes. La mejoría clínica fue significativamente mayor en el grupo DTZ que en el grupo EST (80 vs. 45%; p=0,001), mientras que el grupo NTG ocupó un lugar intermedio con un 62,5% de mejorías, sin significación estadística respecto a los otros 2 grupos. Sin embargo, la curación completa se produjo solamente en 43 casos y no hubo diferencias significativas entre los grupos.
Respuesta inicial al tratamiento: Resultados comparativos
| Estándar | Nitroglicerina | Diltiazem | Valor de p¿ | |
| n | 38 | 40 | 46 | |
| Mejoría (%) | 17 (45) | 25 (62,5) | 37 (80) | <0,01 |
| Asintomáticos (%) | 10 (26) | 15 (37,5) | 17 (37) | 0,3 |
| Curación (%) | 10 (26) | 16 (40) | 18 (39) | 0,4 |
| Cefaleas (%) | 0 (0) | 11 (27,5) | 0 (0) | <0,001 |
| Incumplimiento/abandono del tratamiento (%) | 0 (0) | 9 (22,5) | 0 (0) | <0,001 |
El grupo de 36 pacientes con fisura persistente que habían mejorado inicialmente fue seguido en la consulta, hasta que se objetivó la completa curación o hasta que empeoraron y fueron remitidos para intervención. Después de un periodo de seguimiento mediano (intervalo intercuartil) de 4 (2–7) meses, habían curado 15 (42%) y solamente 5 (14%) experimentaron empeoramiento de los síntomas que requirió esfinterotomía.
De los 45 pacientes en los que fracasó el tratamiento inicial, 31 fueron remitidos para esfinteritomía, mientras que en 14 casos se prolongó el tratamiento o se aplicaron tratamientos médicos alternativos (fisura bien tolerada, alto riesgo de incontinencia y/o rechazo de intervención quirúrgica). De estos 14 pacientes, 5 alcanzaron la curación completa.
Se revisaron todos los contactos médicos de los 63 pacientes que finalmente curaron (módulo asistencial SIA) durante una mediana (intervalo intercuartil) de 25 (10–32) meses desde el momento de la curación, hasta que ocurrió una recidiva o hasta el último día en que el paciente acudió a una consulta médica del área. Se investigó el tratamiento que se aplicó a las recidivas y su resultado. Se encontraron 16 recidivas (25%), siendo el tiempo mediano de recidiva contado desde la curación de 8,5 (3,5–19) meses. Hubo 4 recidivas en el grupo EST, 6 en el grupo NTG y 6 en el grupo DTZ, sin que las diferencias fueran significativas. En 2 de las recidivas no fue posible saber qué tratamiento se aplicó, otra estaba pendiente de valoración por el cirujano en el momento de la revisión, 3 fueron remitidas para tratamiento quirúrgico sin ningún intento previo de tratamiento conservador, 2 fueron tratadas con medidas higiénico-dietéticas con una curación, 3 se trataron con nitroglicerina con 2 curaciones y 5 fueron tratadas con diltiazem y todas curaron. Así pues curaron 7 de las 8 recidivas que fueron tratadas con FRML.
DiscusiónLas fisuras anales agudas tienden a curar con simples medidas conservadoras16,17, mientras que las FAC suelen necesitar otros tipos de tratamiento o una intervención quirúrgica17. No hay unanimidad en la literatura sobre los criterios para definir las FAC16, habiéndose utilizado la duración de la sintomatología y los signos exploratorios de cronicidad. La mayoría de autores consideran arbitrariamente un tiempo de evolución de 6 semanas como criterio de selección. Siguiendo las directrices de Nelson en su revisión de la Cochrane19, nos hemos basado en datos tanto evolutivos como morfológicos para seleccionar las FAC. Consideramos cronicidad, cuando existían antecedentes de dolor de más de 6 semanas de duración o un dolor de menor duración, pero con episodios similares en el pasado, o bien, con signos de cronicidad.
La nitroglicerina es un donante del principal agente inhibitorio del EAI, el óxido nítrico20. Los excelentes resultados obtenidos en los años 1996–1997 en varios ensayos controlados con la aplicación tópica de nitroglicerina al 0,2%, con curación de alrededor de 2/3 de FAC21–23 y mejoría clínica de hasta el 100%21, no fueron corroborados en estudios posteriores en los que se obtuvieron índices de curación inferiores al 55%16,24–28, similares a los obtenidos con placebo16,27 y peores que con la esfinterotomía26, aparte de la observación de una alta tasa de cefalea (de hasta un 84%)29, incumplimiento (11%)29 y recidiva a 6 meses (27%)24. Su escasa eficacia podría estar relacionada con la corta duración de su acción a la concentración y dosis habitual, insuficiente para mantener una relajación permanente del EAI durante su aplicación30. Nuestros resultados están en concordancia con estos estudios, al encontrar un índice de curación del 40%, que no es significativamente mejor que el 27% de curaciones obtenido con las medidas higiénico-dietéticas y una tasa importante de cefalea (27,5%) e incumplimiento (22,5%).
El diltiazem promueve la relajación del músculo liso a través de un bloqueo de los canales de calcio. El diltiazem tópico 2% reduce la PAMR en aproximadamente un 28% durante 3–5h31. Se han informado unas altas tasas de curación de la FAC, comparables a las de la nitroglicerina18,28,32–35, con efectos secundarios poco frecuentes19,32–34,36 y bien tolerados que rara vez ocasionan abandono del tratamiento33,35. Ensayos controlados aleatorizados comparándolo con la nitroglicerina, han puesto de relieve la superioridad del diltiazem por su menor incidencia de efectos adversos, con una eficacia clínica similar32,37 o superior38, lo que apoyaría su utilización como primera línea de tratamiento. También hay datos que sugieren que la mitad o más de las fisuras refractarias al tratamiento con NTG pueden curar con aplicaciones de diltiazem34,36,39, evitándose la necesidad de cirugía en hasta un 70% de casos39. Muchos autores lo aplican 2 veces al día35,37, intervalo que puede resultar demasiado largo, si consideramos que su efecto dura 3–5h, por eso coincidimos con los autores que lo aplican 3 veces al día18,28,34. Hemos constatado un alto índice de mejoría clínica en los 2 primeros meses que ha alcanzado un 80% de pacientes que quedaron sin ninguna sintomatología o levemente sintomáticos, aunque si nos atenemos a la completa curación, esta solo ha sido alcanzada en un 39% de casos, sin diferencias significativas con el grupo EST (27%) o con el grupo NTG (40%).
Bernal et al28 han señalado que los resultados clínicos dispares obtenidos por diferentes autores podría deberse a la composición de los excipientes que acompañan al principio activo. Creemos que también puede contribuir la subjetividad de la valoración clínica y la diferente consideración de cuáles son buenos resultados del tratamiento. Unos consideran éxito del tratamiento la completa curación. Este es el criterio más objetivo y estandarizable y es una buena medida del resultado19. Para otros, el éxito vendría dado por la desaparición del dolor anal y/o fisura18,28 o, simplemente, por el alivio del dolor y satisfacción del paciente35. Nosotros hemos considerado como medidas de resultado tanto la curación como la mejoría clínica. Aun considerando que esta última es menos objetiva, pensamos que es adecuada, dado que este tratamiento se plantea como alternativa a la cirugía y habrá sido eficaz siempre que haya producido un alivio suficiente del dolor como para evitar la realización de una esfinterotomía. La consideración de éxito basada solo en la completa curación de la fisura clasificaría como fracaso a pacientes que no precisan tratamientos adicionales. En el estudio de Placer et al18 se concluyó que el alivio precoz del dolor era un factor predictivo de curación final de la fisura. En nuestra serie, después de un periodo de seguimiento mediano en la consulta de 4 (2–7) meses, habían curado 15 (42%) de las 36 fisuras que inicialmente respondieron bien al tratamiento, mientras que solamente 5 (14%) experimentaron empeoramiento y precisaron esfinterotomía.
Una de las principales críticas al tratamiento médico de las FAC ha sido el alto porcentaje de recurrencias, de hasta un 59% con un seguimiento medio de 2 años35.
Cabe plantearse que el tratamiento farmacológico podría simplemente estar retrasando la cirugía y que muchos, si no la mayoría de pacientes que reciben diltiazem como tratamiento primario de su FAC requerirán posteriormente más tratamiento35. En nuestro estudio se ha evidenciado un 25% de recidivas. Coincidimos con los autores que afirman que las recidivas suelen responder satisfactoriamente al tratamiento médico reiterado33, pudiendo evitarse la cirugía en la mayoría de ocasiones. En nuestra serie, la mayoría de pacientes que sufrieron recidiva y se trataron con FRML respondieron al tratamiento.
Pensamos que este enfoque conservador en caso de recidiva debería ser ofrecido a aquellos pacientes que estén dispuestos a llevar tratamientos repetidos.
En conclusión, los FRML no tienen unas tasas de curación mejores que las medidas convencionales en el tratamiento de la FAC, pero consiguen significativamente un mayor alivio sintomático, ofreciendo una oportunidad para evitar la cirugía. Las recidivas son un problema frecuente que suele responder satisfactoriamente al tratamiento médico reiterado. El diltiazem local carece de los efectos secundarios de la nitroglicerina y consigue un mayor cumplimiento por parte de los pacientes.
Los buenos resultados obtenidos nos animan a seguir utilizando diltiazem tópico como tratamiento de primera línea de todas las FAC y como tratamiento repetido en todos los pacientes con FAC recurrente que no acepten la cirugía o tengan un riesgo elevado de incontinencia anal posquirúrgica.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.