La tuberculosis (TBC) intestinal es una enfermedad frecuente en países donde la TBC es endémica; sin embargo, en España, durante los últimos años, la frecuencia de la tuberculosis extrapulmonar ha aumentado por diversos factores, principalmente debido a la infección por el virus de la inmunodeficiencia humana, las enfermedades renales crónicas, la terapia con inmunosupresores y el aumento de la inmigración. Su diagnóstico constituye un reto diagnóstico, epidemiológico y terapéutico1,2,3,4.
Presentamos el caso de un varón de 28 años, de origen nigeriano, angloparlante, que lleva desde 2006 en España, último viaje a Nigeria en junio de 2007, sin profilaxis antipalúdica.
Sin antecedentes médicos ni quirúrgicos. Niega contacto con personas con TBC (3 convivientes sanos). Niega riesgo de enfermedades de transmisión sexual (usa método de barrera). Trabaja en la construcción, con intenso trabajo físico, sin problemas hasta el ingreso.
Acude a la consulta de cirugía remitido desde urgencias porque notó la aparición de un «bulto» en la ingle izquierda, que protruía con la tos y con esfuerzos. No tenía fiebre ni vómitos, sin diarrea y sin síntomas digestivos.
A la exploración se palpa un abdomen blando, depresible, con ruidos normales, no doloroso, sin megalias ni adenopatías accesibles periféricas. No tenía signos de irritación peritoneal. En la región inguinal izquierda presenta una tumoración reductible que aumenta con las maniobras de Valsalva, compatible con hernia inguinal indirecta.
Los datos de laboratorio no revelaron nada específico, con leucocitos, 5.500/μl, y discreta eosinofilia (700/μl). La bioquímica y el análisis de orina fueron normales. No se realizaron pruebas de imagen.
Se programó cirugía ambulatoria en el plazo de 1 mes que se retrasó a 3 meses porque el paciente tenía fiebre el día del ingreso. Durante ese tiempo acudió 2 veces a urgencias por dolor en la región inguinal izquierda, sin fiebre ni otras alteraciones, siempre coincidiendo con esfuerzos en su trabajo, que se resolvieron con maniobras de reducción y tratamiento antiálgico.
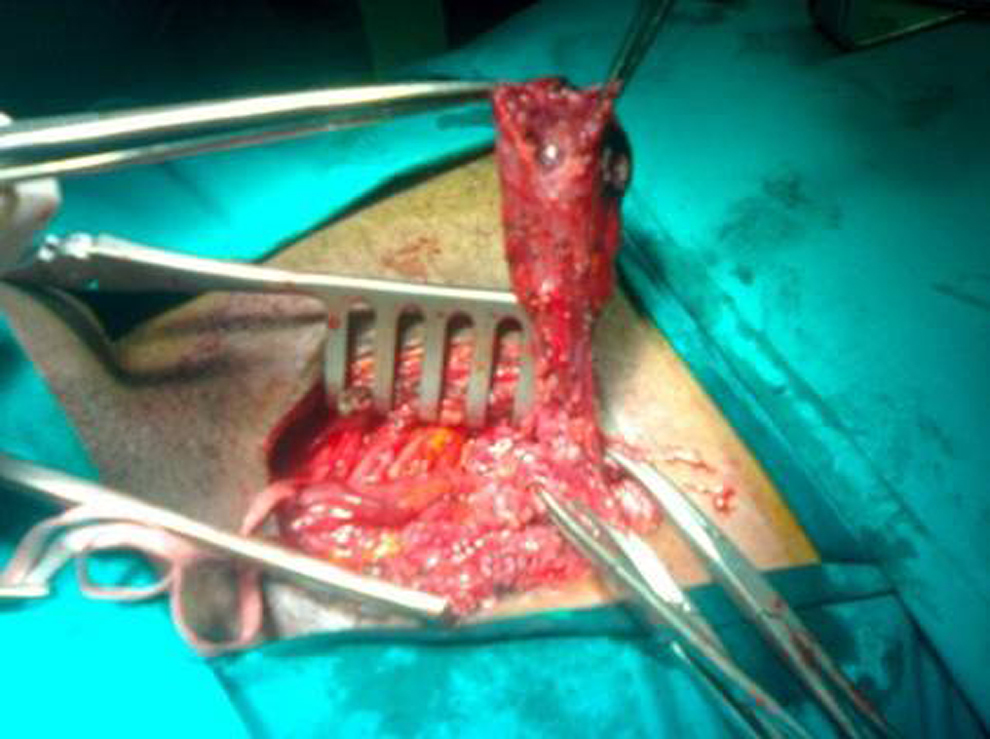
Se realizó un abordaje por vía anterior en el que se identificaron ambos orificios herniarios. Por el orificio inguinal profundo se halló una tumoración de aspecto fusiforme que emergía por el conducto inguinal, pero independiente de las estructuras espermáticas y la vejiga (ambos testículos se palpaban en la bolsa escrotal) (figura 1). Dependía de la grasa preperitoneal sin afectar a la vejiga ni órganos intraperitoneales. Al extirparla quedó un lecho friable e inflamatorio de localización preperitoneal, lo abrimos para tomar biopsias, pero se trataba de la pared del sigma, que suturamos. Intentamos nueva biopsia de otra estructura peritoneal adyacente al sigma, de aspecto granuloso, que correspondía a un asa de íleon que suturamos. Dejamos drenaje de Blake sin vacío. Se enviaron muestras del peritoneo y la tumoración al servicio de anatomía patológica. Se cerró el defecto mediante herniorrafia inguinal tipo Bassini (no dejamos malla ante la sospecha quirúrgica intraoperatoria de tuberculosis intestinal).
Figura 1. Saco peritoneal engrosado por tuberculosis intestinal.
El informe de anatomía patológica revela, tanto en el fragmento de pared colorrectal como en la tumoración, numerosos granulomas, constituidos por células epitelioides y células gigantes multinucleadas de tipo Langhans. Algunos presentan una corona linfocitaria incompleta y, ocasionalmente, están centrados por pequeños focos de necrosis caseosa. La mucosa no está afectada. Con técnicas de Ziehl-Neelsen y PAS no se observaron micobacterias ni hongos (alto índice de falsos negativos), aunque apunta, como primera posibilidad diagnóstica, a una tuberculosis peritoneal.
El postoperatorio del paciente cursa satisfactoriamente y se le da el alta sin complicaciones, con aislamiento respiratorio en domicilio y tratamiento con pauta triple de isoniazida 300mg/día+pirazinamida 2,5g/día+rifampicina 600mg/día durante 2 meses y luego 4 meses con isoniazida+rifampicina2,3,4,5,6,7; continúa las revisiones por el servicio de medicina interna y cirugía general.
La tuberculosis intestinal es una entidad infrecuente; representa el 0,5% de los casos nuevos de tuberculosis y el 11% de las formas extrapulmonares, afecta principalmente a los pacientes de 20–40 años y su localización preferente es ileocecal6. Hay 3 formas anatomopatológicas (ulcerosa, hiperplásica y mixta); la hiperplásica produce un engrosamiento intenso de la pared. Cursa con dolor sordo, meteorismo, estreñimiento alternado con diarrea y cuadros suboclusivos. Debe realizarse diagnóstico diferencial con enfermedad de Crohn, apendicitis aguda, adenocarcinoma intestinal, sarcoma, enteritis por Yersinia, amebiasis e histoplasmosis, entre otros.
El mecanismo por el que Mycobacterium tuberculosis puede alcanzar el aparato digestivo es, fundamentalmente, por diseminación hemática y linfática del bacilo durante la fase de micobacteriemia acontecida en la primoinfección tuberculosa5. También es posible que el paciente con TBC pulmonar activa, bacilífera, degluta el microorganismo presente en las vías respiratorias.
M. tuberculosis puede localizarse en cualquier órgano de la cavidad abdominal, con mayor frecuencia en el tracto gastrointestinal, seguido de los ganglios retroperitoneales. El diagnóstico se basa en la sospecha de la entidad (aspecto granulomatoso granuloso del peritoneo durante la cirugía) y se debe confirmar mediante estudio microbiológico. De todos modos, y ante la sospecha clínica y epidemiológica de TBC intestinal, en cuadros más graves, no es necesario esperar el resultado de anatomía patológica ni los cultivos de tejido para iniciar el tratamiento empírico específico.
Este caso nos hace reconsiderar las posibilidades diagnósticas en pacientes con abdomen agudo que en el contexto epidemiológico adecuado (ser inmigrante, con lesión pulmonar en la radiografía de tórax, cuadro abdominal larvado de tiempo de evolución) y por los hallazgos macroscópico típicos durante la cirugía es preciso sospechar TBC intestinal.
La táctica quirúrgica aconseja observar mucho y resecar poco, en este caso, realizar biopsias peritoneales con sumo cuidado y evitar al máximo resecciones intestinales diagnósticas que conllevan un alto índice de complicaciones postoperatorias. Una vez iniciado el tratamiento empírico, se puede completar el diagnóstico mediante tomografía computarizada, colonoscopia, etc.