Recientemente, se han descrito tumores con las características histológicas peculiares de los tumores de la estroma gastrointestinal (GIST), pero originados en tejidos ajenos al propio tracto gastrointestinal (epiplón, mesenterio, retroperitoneo o vejiga urinaria). Se les ha denominado GIST extragastrointestinales (eGIST) y constituyen entre el 5 y el 7% de todos los GIST1. Tan sólo se han publicado 10 casos de eGIST originarios del tabique rectovaginal o de la vagina2–5.
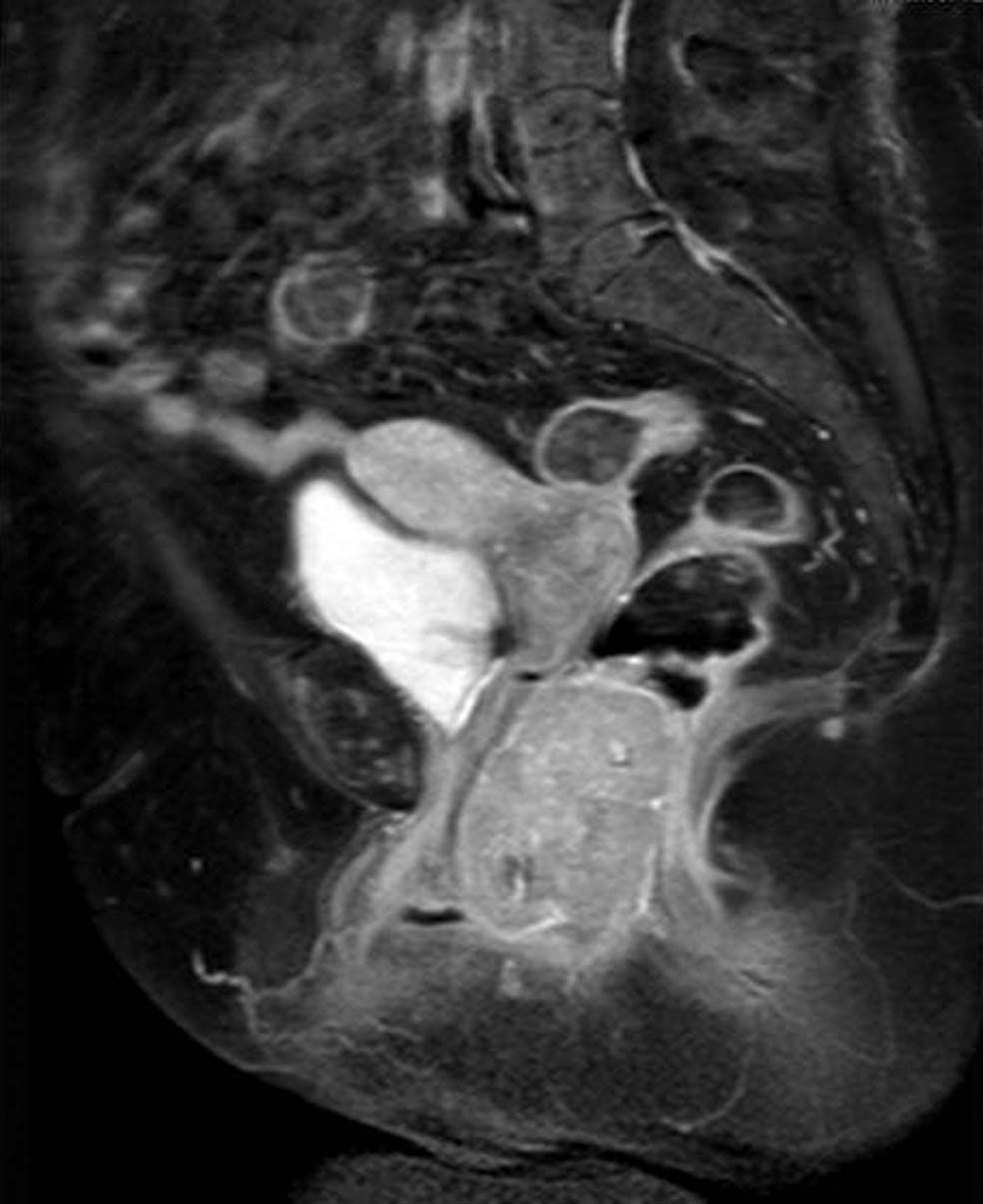
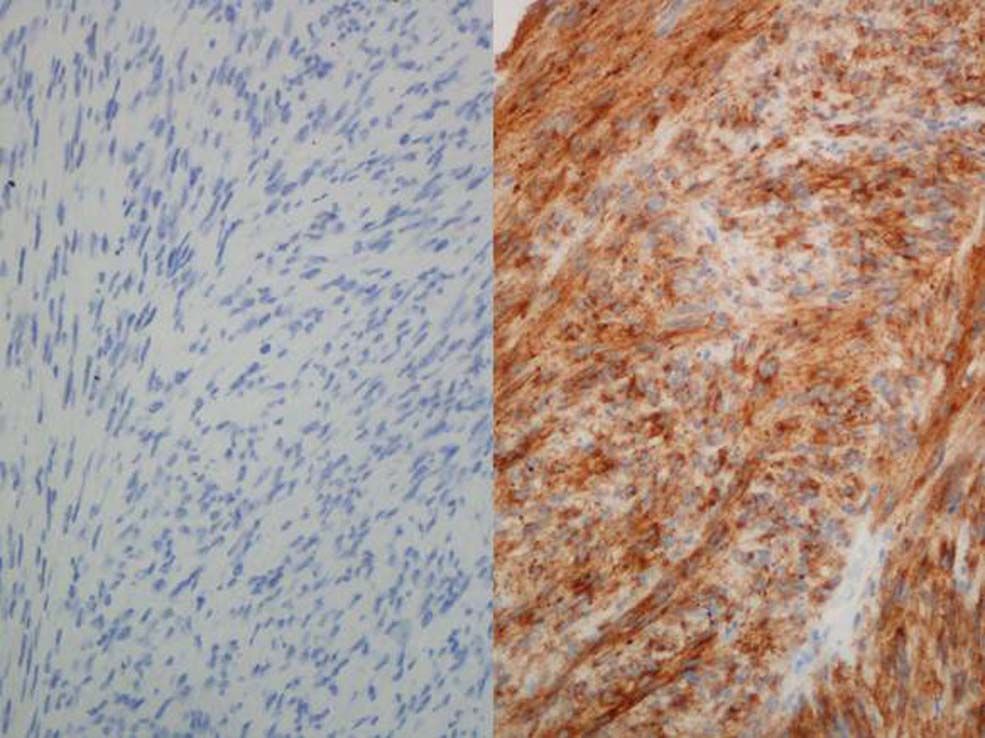
Mujer de 75 años, sin antecedentes relevantes, que consultó por dificultad evacuatoria. Se palpaba una tumoración grande e indolora que protruía en la zona rectal y vaginal. La RNM mostró una masa sólida de 8cm, con amplio contacto y desplazamiento de la vagina y del recto, que se extendía hasta el margen anal (fig. 1). La ecografía endoanal apreció infiltración del esfínter anal externo en el tercio medio. La punción transrectal de la tumoración mostró expresión de c-kit (fig. 2). Se realizó enucleación del tumor por vía perineal, con una resección parcial y una posterior plicatura del esfínter anal externo. No se evidenció relación macroscópica con la vagina ni con la pared rectal. La evolución postoperatoria fue satisfactoria. El informe patológico confirmó un GIST de 8×8×3cm, con patrón fascicular y células fusiformes, 16 mitosis/50 campos de gran aumento, intensa expresión de c-kit y CD34, expresión focal de S-100 y negatividad para actina y desmina. Se instauró tratamiento adyuvante con mesilato de imatinib (Glivec®, Novartis) y la paciente estuvo en seguimiento por Oncología.
Los eGIST del tabique rectovaginal o de la vagina se descubren por sensación de disuria, por hemorragia, por el hallazgo de una masa en la vagina o por clínica de defecación obstructiva, como el caso que nos ocupa. La RNM es útil para delimitar los tejidos blandos de la zona5. El diagnóstico de certeza puede obtenerse por medio de punción y detección de expresión de CD117 (proteína c-kit) o CD34 en la muestra.
La resección quirúrgica con criterios de radicalidad R0 debe ser la primera opción, puesto que se considera el factor pronóstico más importante6. En ocasiones, la radicalidad conlleva el deterioro de órganos vecinos con afectación funcional importante. Sin embargo, la linfadenectomía no es necesaria ya que la invasión ganglionar es poco frecuente (<10%). Por todo esto, la actitud terapéutica debe decidirse de forma multidisciplinaria (patólogo, radiólogo, cirujano y oncólogo) y debe tenerse en cuenta el equilibrio entre el riesgo y el beneficio de la cirugía. Aunque no existe casuística suficiente al respecto, ya que tan sólo se ha descrito un abordaje similar en otra ocasión3, la enucleación de un GIST del tabique recto-vaginal por vía perineal es factible y permite una buena preservación funcional si el tumor no afecta al recto o a la vagina.
Predecir el comportamiento biológico de los GIST es difícil. Clásicamente, se ha utilizado el tamaño tumoral, el n.o de mitosis/50 campos de gran aumento7 y la localización tumoral8. Tres de los 10 casos publicados de localización vaginal con mayor agresividad clínica se asociaron a alta actividad mitótica (>2/50 campos de gran aumento), celularidad abundante y necrosis. Nuestro caso se considera de mal pronóstico por tener un tamaño >5cm, presentar >10 mitosis/50 campos de gran aumento, y asentar en una localización inusual.
A pesar de efectuar una resección con márgenes libres, estos tumores suelen recidivar. Cuatro de los tumores vaginales o del tabique rectovaginal publicados recidivaron en un período comprendido entre varios meses y 10 años. El tratamiento adyuvante con mesilato de imatinib está indicado para los tumores avanzados9, ya que logra respuestas parciales en el 45% de los casos y estabiliza la enfermedad en el 32%. La neoadyuvancia, aún en fase de investigación, se ha demostrado útil en pacientes seleccionados10. En nuestra paciente se optó por un tratamiento adyuvante, porque se consideró que el tumor era de riesgo elevado.
Aunque la patogénesis de los eGIST está por aclararse, se cree que podría ser el resultado de un crecimiento extramural importante del tumor y la pérdida de contacto con la pared del intestino originario1. La mayoría muestra alguna forma de comunicación o contacto con la pared intestinal, a menudo la serosa, pero se pierde el contacto con la capa muscular intestinal. La pérdida de contacto con la pared rectal es una circunstancia descrita previamente en un único caso de eGIST del tabique rectovaginal1.
Se presentó la comunicación en formato póster titulada: Tumor del estroma gastrointestinal del tabique recto-vaginal, en el marco de la XIII Reunión Nacional de la Asociación Española de Coloproctología.