Conflicto de intereses:
R. Calpena y A. Compañ, cirujanos en 2 de los servicios revisados en este trabajo, no participaron en la revisión de historias. Ningún otro interés que pudiera ser conflictivo en relación con este trabajo. Las instituciones financiadoras del trabajo no desempeñaron ningún papel en el diseño, trabajo de campo, análisis de los datos, redacción del manuscrito, ni en las decisiones respecto a su publicación.
Este trabajo forma parte de un proyecto de investigación que contó con una ayuda de la Fundación Mapfre Medicina, y financiación complementaria de la Fundación Instituto de Investigación en Servicios de Salud.
Introducción
La utilización inadecuada de la hospitalización se ha definido como el ingreso hospitalario para proporcionar asistencia que podría haber sido realizada en un ámbito asistencial de menor complejidad1. En general, el uso inadecuado de la hospitalización se identifica mediante la revisión retrospectiva de la atención prestada cada uno de los días de hospitalización y suele diferenciarse entre el día del ingreso hospitalario y las estancias sucesivas. La evaluación de la adecuación del ingreso valora la pertinencia de la admisión en el momento en que ésta se produce (no la totalidad del episodio de hospitalización), y pueden existir estancias apropiadas con ingreso inapropiado y viceversa. Así, un ingreso para cirugía programada días antes de la fecha de la intervención sería valorado como inadecuado, pero la estancia del día de la intervención y otras podrían valorarse como adecuadas según el estado del paciente y la intensidad de los cuidados prestados.
Para la identificación de la utilización inapropiada se han utilizado diferentes métodos: por un lado, aquellos que utilizan criterios implícitos, caracterizados por un bajo grado de fiabilidad entre revisores2,3, y por otro, aquellos que utilizan criterios explícitos, como son los protocolos para determinadas categorías de pacientes con diagnósticos concretos, aunque en este caso los criterios de expertos pueden variar ostensiblemente en entornos distintos, e incluso en el mismo entorno al cambiar la composición del panel4,5. Por otro lado, y dentro de aquellos con criterios explícitos, se han desarrollado instrumentos independientes del diagnóstico, como el Appropriateness Evaluation Protocol (AEP)6,7 y otros similares, como el Intensity-Severity-Discharge Criteria Set (ISD)8, el Standardized Medreview Instrument (SMI)9, el Delay Tool (DTO)10y el Oxford Bed Study Instrument11. Entre ellos, el más conocido y utilizado es el AEP, por ser un instrumento de dominio público y haber sido objeto de varias evaluaciones independientes en Estados Unidos, Israel y España12-14, entre otros, y por haber mostrado una validez y una fiabilidad altas o, al menos, moderadas.
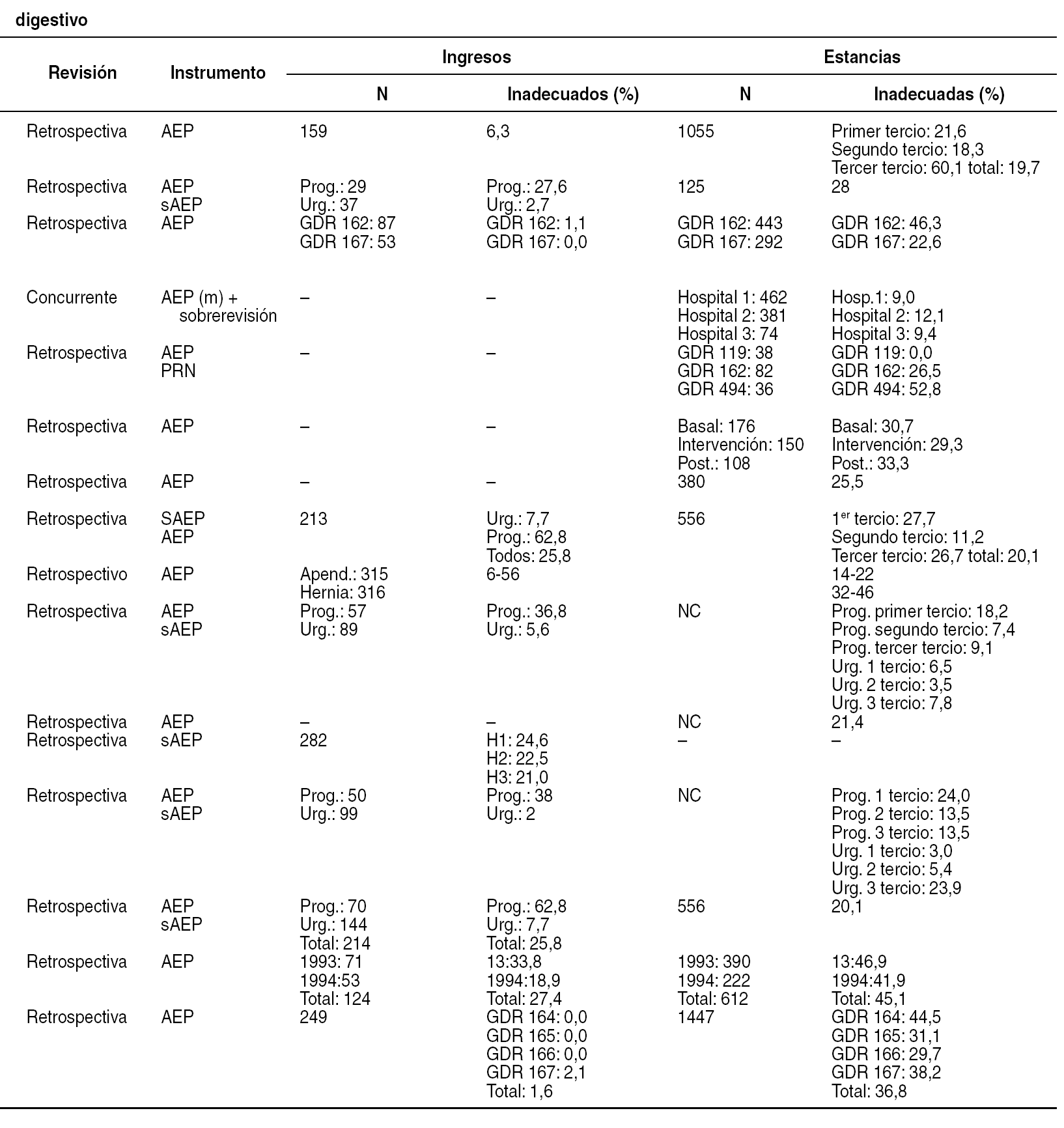
Los estudios en España15-18, y pese a las dificultades para su agregación por las diferencias metodológicas, sugieren que 1 de cada 4 días de ingreso y 1 de cada 3 estancias podrían ser inadecuadas. En el caso de la cirugía general, los estudios realizados muestran porcentajes de inadecuación similares o menores que en los servicios médicos, aunque muy variables según los hospitales, el tipo de ingreso (urgente o programado) y el diagnóstico. En todo caso, estos porcentajes se centran en torno al 10-20% de los ingresos y el 30-40% de las estancias17, y su importancia contrasta con la escasez de estudios que hayan analizado los factores que se asocian al uso inadecuado o sus causas en los servicios de cirugía general, o que hayan evaluado intervenciones para su reducción19.
El objetivo de este trabajo es describir la proporción de estancias inadecuadas en los servicios de cirugía general de 3 hospitales públicos, los factores asociados a la inadecuación y sus causas.
Material y método
Diseño
Estudio transversal descriptivo con componentes analíticos, anidado en un estudio más amplio de tipo cuasiexperimental.
Ámbito
El estudio se realizó en 3 hospitales universitarios del Sistema Nacional de Salud (hospitales A, B y C, en este trabajo), que prestan atención a diferentes poblaciones entre 200.000 y 250.000 habitantes. Los 3 hospitales son universitarios y están acreditados para la docencia de posgrado, incluida la de especialistas en cirugía general. Los servicios de cirugía general incluidos en este estudio tienen entre 30 y 50 camas asignadas, disponen de unidades de cirugía sin ingreso y de apoyo de la unidad de hospitalización a domicilio. Sus índices de casuística en 1999 (año previo al inicio del estudio) fueron 1,18, 1,16 y 0,98, mientras que el índice de ocupación se situó en todos ellos en torno al 80%.
Pacientes y muestra
La unidad de análisis fue el día de estancia. Se estudiaron 596 días de estancia de 98 pacientes que estuvieron hospitalizados al menos dos días en los servicios de cirugía general de los hospitales del estudio, durante la semana 8 al 14 de mayo de 2000, incluyendo el fin de semana, correspondiendo 274 al hospital A, 208 al B y 114 al C. No se incluyeron las estancias correspondientes a menores de 8 años y aquellas en las que el paciente se hallaba bajo la responsabilidad de otro servicio (p. ej., en la unidad de cuidados intensivos, reanimación, digestivo, oncología). El tamaño muestral, calculado con otra finalidad, tiene una precisión superior del 7%, para una proporción de estancias inadecuadas del 20%, con un epsilon de 0,05 y un intervalo de confianza del 95%. Dado que la revisión se realizó de forma concurrente, no se produjeron pérdidas.
Medida de resultado
Inadecuación de las estancias y especificación, en su caso, de la causa de inadecuación, valoradas mediante el protocolo de evaluación de estancias del AEP6,7.
Otras variables
Edad (agrupada en menores de 45, de 45 a 65 y mayores de 65 años) y sexo del paciente, día de la semana de la estancia revisada (agrupados en laboral o fin de semana), la realización o no de cirugía durante la hospitalización, el tipo de ingreso (urgente o programado), la duración del episodio (mayor o menor de 7 días), tercio de la estancia (división de los días de estancia del paciente en primer, segundo y tercer tercio) y la evaluación de la adecuación del ingreso como apropiado o inapropiado según el protocolo de ingresos del AEP.
Instrumento
Se utilizó la versión del AEP para pacientes adultos medicoquirúrgicos previamente validada en España14. Esta versión está formada por dos conjuntos de criterios, objetivos e independientes del diagnóstico, destinados respectivamente a la identificación de ingresos y de estancias inapropiadas, ambos en pacientes adultos, no psiquiátricos y no obstétricos. El protocolo de evaluación de estancias del AEP (tabla 1) se emplea para determinar la pertinencia de las estancias sucesivas al día del ingreso (este día se evalúa con su propio protocolo), con excepción de la correspondiente al día del alta que no se evalúa. A pesar de que el instrumento contempla la posibilidad de utilizar criterios extraordinarios (override), en este trabajo no se han utilizado para permitir la comparación entre los 3 hospitales participantes. Cumplir un solo criterio es suficiente para considerar apropiada la estancia hospitalaria del día revisado, y se valoran como inapropiadas cuando no se cumple ninguno de ellos. El juicio acerca de la necesidad de la estancia se basa en la información disponible en la historia clínica hasta la finalización del día revisado y, del mismo modo, cada estancia sucesiva es valorada en función de la información disponible hasta la finalización de la misma. El protocolo de evaluación de estancias del AEP incluye una lista de posibles causas de uso inadecuado (tabla 2) que permite categorizarlas en 2 grandes apartados:
1. Pacientes que necesitaban continuar ingresados por causas clínicas (aunque el día revisado sea inadecuado) y que incluye básicamente problemas de programación de pruebas o intervenciones al inicio del ingreso.
2. Pacientes que ya no necesitaban continuar ingresados por causas clínicas, y que incluye sobre todo problemas del médico u organizativos en el abordaje clínico de las altas, problemas sociofamiliares y deficiencias en la red de cuidados sanitarios alternativa al hospital de agudos.
Proceso del estudio
Las historias clínicas fueron revisadas independientemente por dos médicos y un enfermero que previamente habían recibido entrenamiento con historias no incluidas en el estudio, no perteneciendo ninguno de ellos a los servicios evaluados. Este entrenamiento incluyó el estudio del Manual del AEP20 y el análisis de concordancia21 de la revisión independiente de todas las estancias de 12 historias clínicas, con índices de acuerdo observado superiores al 95% y valores del estadístico kappa en niveles de acuerdo excelente. En los 3 hospitales la evaluación se realizó sobre la historia disponible en la sala de hospitalización, mientras el paciente permanecía ingresado, evitando así el posible extravío o la no disponibilidad de algunas de ellas en los archivos de los hospitales, con un promedio de 29 historias clínicas por revisor y sesión. Todos los documentos contenidos en las historias clínicas estuvieron disponibles para la revisión, incluídos las órdenes médicas, notas de enfermería y gráficas, informes de interconsulta, de pruebas diagnósticas, terapéuticas y los resultados de las pruebas de laboratorio. El tiempo promedio de duración de la revisión de una historia clínica fue de 6 min.
Análisis estadístico
Se realizó un análisis descriptivo de las características de los 98 ingresos en los tres hospitales analizados, utilizando la prueba de la χ2 (sustituida, en su caso, por la prueba exacta de Fisher). A continuación, se realizó un análisis bivariante para estimar la presencia de asociaciones entre la inadecuación de la estancia y las diversas variables independientes disponibles, y se calculó la odds ratio (OR) y su intervalo de confianza (IC) del 95%. Para valorar la presencia de asociaciones independientes entre estancias inadecuadas y las variables analizadas se realizó una regresión logística múltiple, utilizando el método backward stepwise con probabilidad de entrada de 0,5 y de salida de 0,10. Finalmente, se analizaron las causas de inadecuación por hospitales y agrupadas en problemas de programación (causas 1 a 7 del AEP)14,20, que incluyen sobre todo problemas de estancias preoperatorias), atribuibles al médico/hospital (causa 8 del AEP), al paciente-familia (causa 9) o la inexistencia de cuidados alternativos al hospital de agudos (causa 10). Todos los análisis fueron realizados utilizando el programa estadístico SPSS versión 11.0.
Resultados
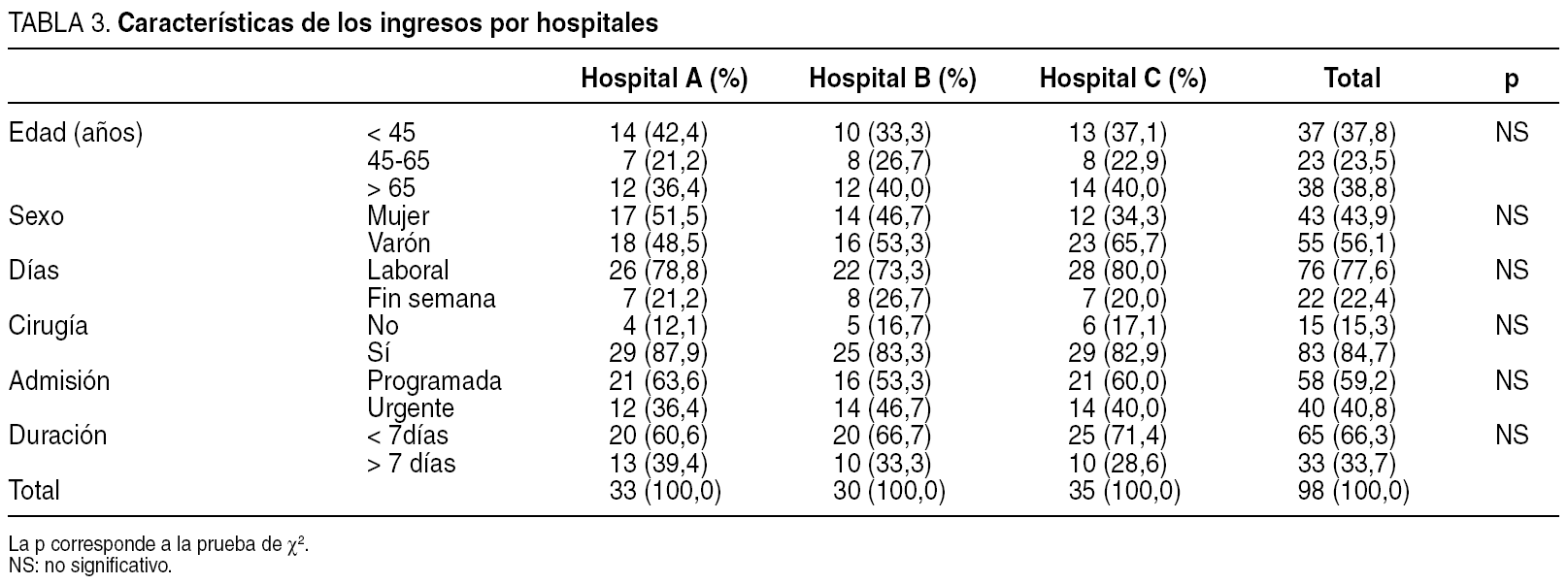
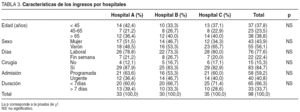
Las características de los sujetos incluidos en el estudio (98 pacientes) no mostraron diferencias entre hospitales respecto a la edad, sexo, porcentaje de pacientes intervenidos, duración de la hospitalización, tipo de admisión (programada o urgente) o si ésta se realizó en día laborable o fin de semana (tabla 3).
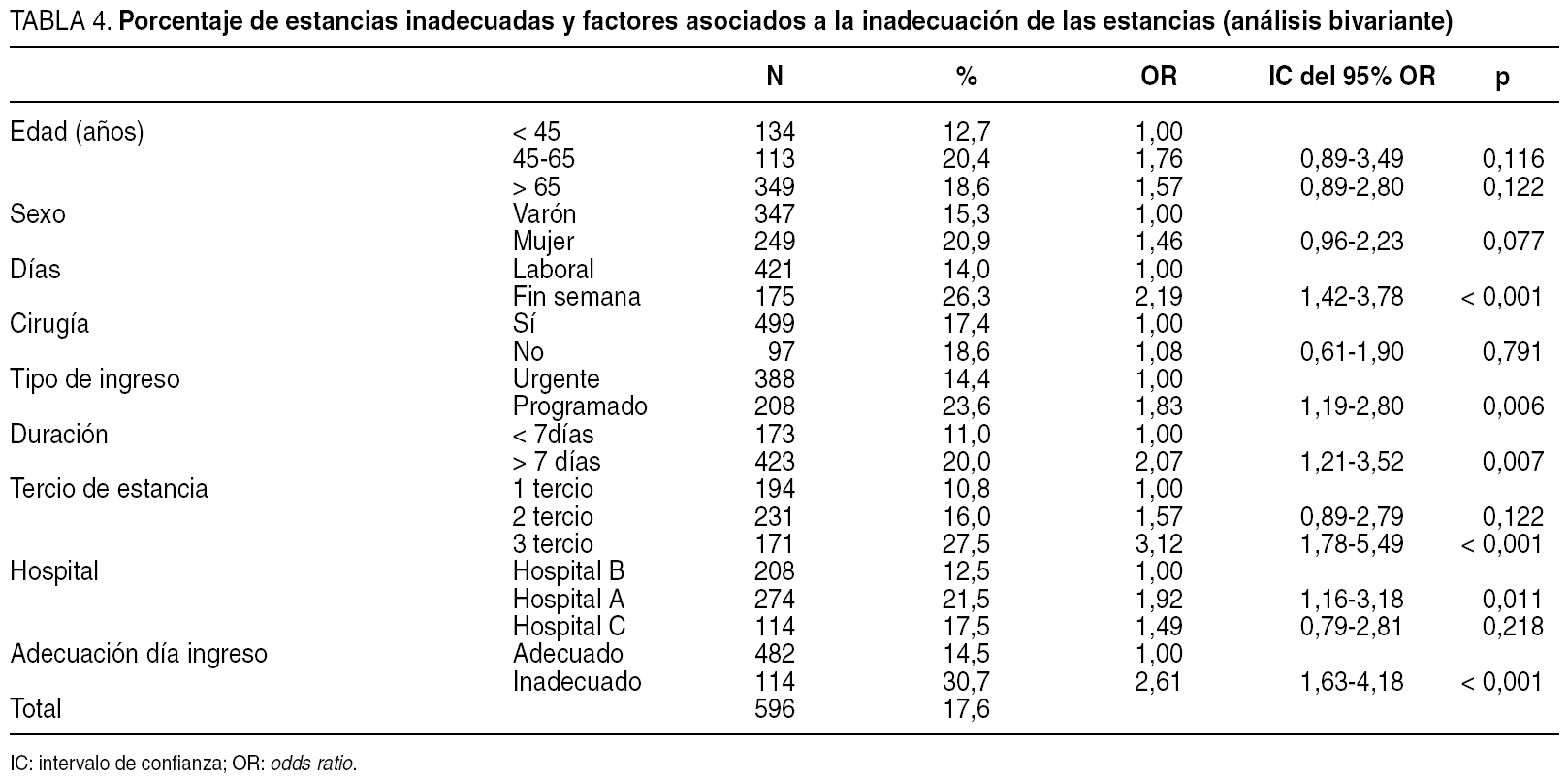
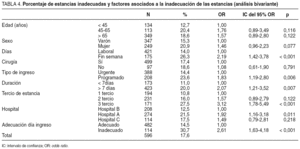
El porcentaje de estancias inadecuadas hallado globalmente fue del 17,6% (IC del 95%, 14,64-20,92). En el análisis bivariante, la inadecuación de las estancias se asoció a los fines de semana (frente a los días laborales), al tipo de ingreso (mayor en programados), a los ingresos superiores a una semana de duración, al último tercio de la estancia y a la inadecuación del día del ingreso (tabla 4). El hospital A presentó una mayor probabilidad de inadecuación que el B, mientras que el C se situó en una posición intermedia, sin diferencias significativas con ninguno de los 2 anteriores. No se hallaron asociaciones estadísticamente significativas entre inadecuación de las estancias con la edad de los pacientes, el sexo o la realización de una intervención quirúrgica durante el ingreso.
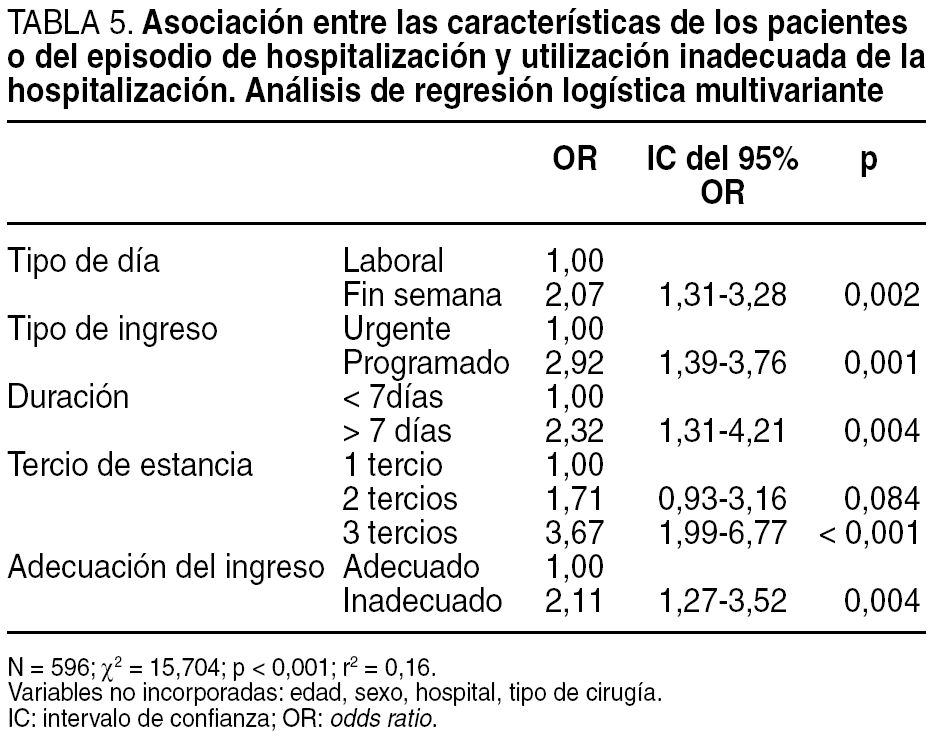
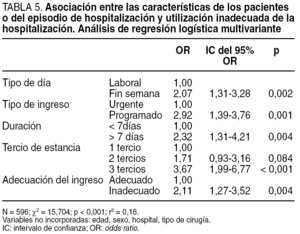
En el análisis multivariante se mantuvo, en general, el patrón de asociaciones mostrado por el bivariante. Así, el fin de semana se asoció 2,1 veces más inadecuación que los días laborales; el ingreso programado a 2,9 veces más inadecuación que el urgente; la duración de la estancia superior a 7 días a 2,3 veces más inadecuación que las estancias de menor duración; y el último tercio del ingreso a 3,7 veces más inadecuación que el primer tercio; si el ingreso se evaluó como inadecuado, y siempre controlando por el resto de los factores incluidos en el modelo, el riesgo de inadecuación de la estancia fue 2,1 veces superior a cuando el ingreso se evaluó como adecuado. La edad, el sexo y la presencia de intervención quirúrgica no mostraron asociación con la inadecuación de la estancia, mientras que la asociación con el hospital B desapareció al controlar por el resto de factores del análisis multivariante (tabla 5).
Entre las causas de estancias inadecuadas identificadas en este estudio destaca que un 68,6% de éstas (el 12,8% del total de las estancias revisadas) se atribuyeron al cirujano responsable del paciente o a problemas organizativos del hospital al alta hospitalaria, mientras que el 27,6% (el 4,9% del total) fueron atribuidas a problemas de programación. La inadecuación atribuible al paciente o su familia (1,9%) o a la ausencia de instituciones o cuidados alternativos al hospital (1,9%) fueron mínimas (tabla 6).
Discusión
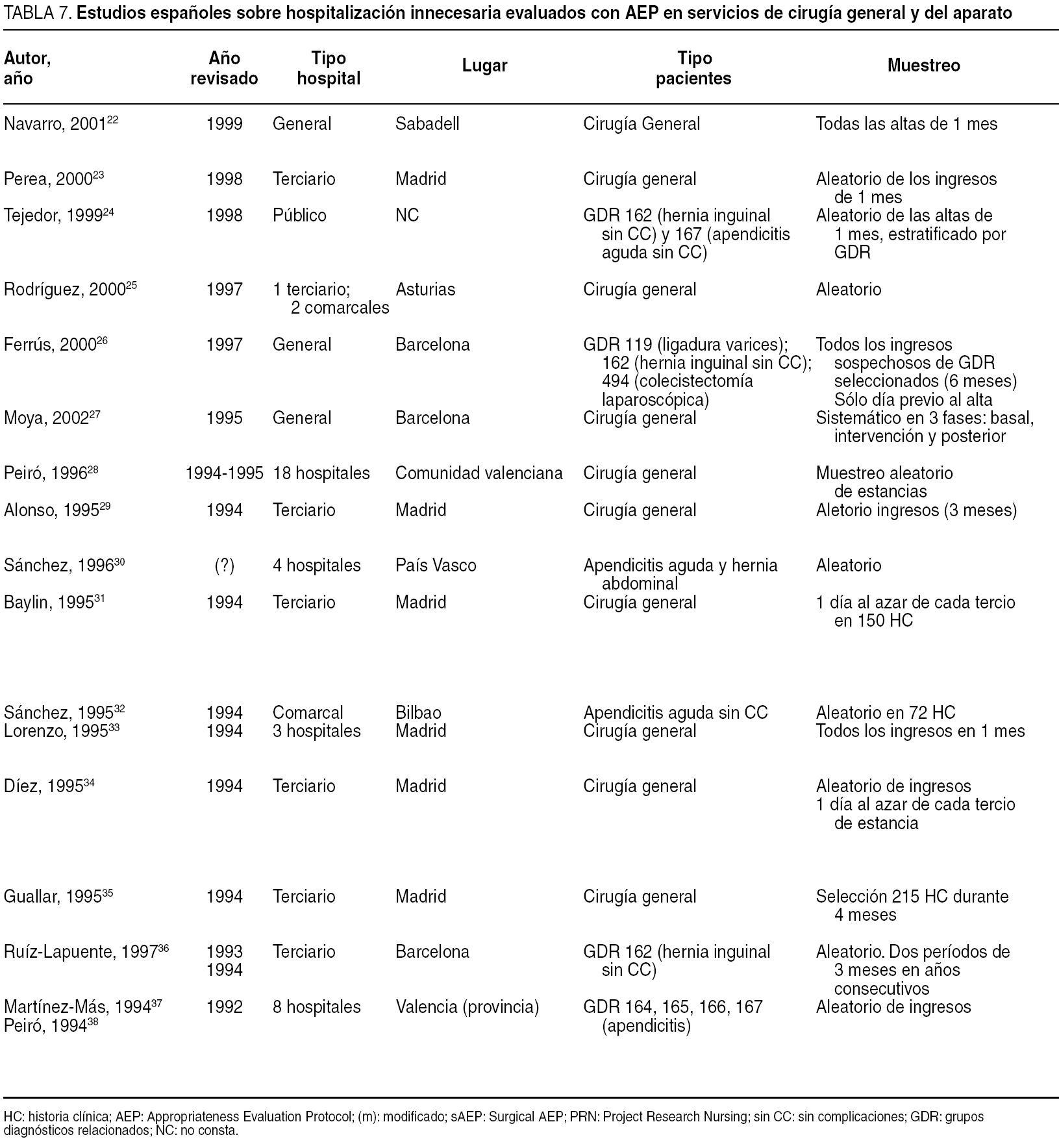
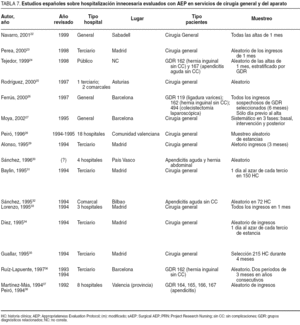
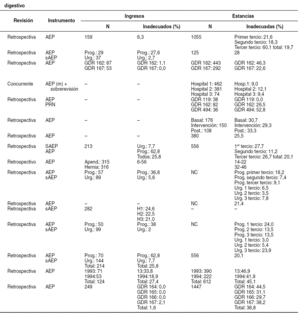
Los estudios españoles que han descrito la inadecuación en servicios de cirugía general22-38 presentan grandes diferencias en el tipo de pacientes incluidos, en los métodos de muestreo e incluso en los instrumentos de evaluación utilizados (tabla 7). Pese a ello, la inadecuación de los ingresos podría situarse en cifras inferiores al 10% para los ingresos urgentes23,24,29,31,35,37,38 y algunos procesos fácilmente protocolizables (hernias inguinales)24, a cifras que superan el 25%, especialmente en los ingresos programados o cuando se emplea el Surgical AEP23,29,31,34-36, más sensible para identificar procesos que podrían realizarse sin ingreso. Cabe señalar, no obstante, que algunos centros mantienen cifras notoriamente bajas22. Por otra parte, la inadecuación de las estancias se sitúa desde cifras en torno al 20% o inferiores en algunos centros22,25,29,31,32,35, a otros que superan el 40%36, aunque muchos estudios se centran en torno al 30% de estancias inadecuadas23,27,28,37,38, dando por buena la aproximación de que 1 de cada 3 estancias producidas en servicios de cirugía general podría ser inadecuada.
En nuestro estudio se ha hallado uno de los porcentajes de inadecuación más bajos referidos en la literatura española, aunque sólo uno de los tres hospitales se hallaba cercano a las cifras entre el 9% y el 12% relatadas por Rodríguez et al25 (la comparación está limitada porque el trabajo referenciado utilizó un AEP modificado y una sobrerrevisión).
En cuanto a los factores asociados al uso inadecuado, los estudios quirúrgicos que han evaluado este aspecto son muy escasos en nuestro medio. La asociación entre ingresos programados e inadecuación, visible en algún trabajo23,29,34, es explicable por la presencia de problemas de programación de las intervenciones o de espera para pruebas diagnósticas. La asociación con fines de semana es explicable por diferentes problemas de organización, tanto de programación de intervenciones como de demora en las altas. Por otro lado, también se ha descrito la asociación con la mayor duración de la estancia39, los tramos más cercanos al alta22 o los ingresos inadecuados39. En este último caso, estrategias centradas en la reducción de los ingresos inadecuados podría ser de alcance mayor, que el derivado de la reducción de los propios ingresos inapropiados y, en consecuencia, de gran interés en gestión práctica. La inadecuación por rangos de estancia, en el primer tercio se suele asociar a la cirugía programada31 y en el último tercio a la urgente34. En todo caso no deberían confundirse factores asociados y causas de uso inadecuado, ya que el hecho de que los fines de semana o el ingreso programado, por ejemplo, se asocien a una mayor proporción de inadecuación no quiere decir que éstas sean las causas, que habría que buscar en el manejo de los pacientes con estas características, en los estilos de práctica clínica, o incluso el modo en que trabaja cada unidad organizativa y los profesionales que la integran (hábitos y características de los médicos, organización interna, pautas diagnósticas y de tratamiento, etc.).
En los estudios que describen las causas de inadecuación de estancias en servicios de cirugía general22,23,29 predominan las debidas a problemas de programación quirúrgica, mientras que en los trabajos en enfermedades específicas son más importantes las causas atribuibles al médico o al hospital24,32,36,37. Un trabajo de diseño específico, y que incluía diversos tipos de pacientes quirúrgicos, mostró que en las estancias previas a la intervención la principal causa de inadecuación se debió a problemas de programación quirúrgica (97,9% de las estancias inadecuadas), mientras que en las estancias posquirúrgicas predominaban las causas atribuidas a la organización o al médico (82,2% de las estancias inadecuadas)40. En todo caso, todos los trabajos coinciden en la escasa importancia de las causas atribuibles al paciente y su familia o a la ausencia de instituciones alternativas al hospital que, sin embargo, tienen cierta importancia en los estudios en servicios médicos41. Con todo, es posible que los profesionales hayan incorporado a sus pautas de gestión de altas las carencias de apoyo familiar o del dispositivo asistencial (formal/informal) externo al hospital y, con ello, la parte de inadecuación que correspondería a estas causas.
Entre las limitaciones de este trabajo hay que citar, en primer lugar, las propias del AEP para identificar estancias inadecuadas41-43 o las derivadas de la calidad de las historias clínicas44, aspectos descritos ampliamente en otros trabajos.
También se ha descrito que la utilización inapropiada mantendría ciertos comportamientos estacionales45, asociándose a aquellos períodos con dificultades en la organización hospitalaria: fines de semana, meses vacacionales, etc., que el diseño de nuestro estudio no podría identificar. Por otro lado, se optó por no presentar información por diagnósticos o grupos de diagnósticos, en parte porque el AEP es un instrumento independiente del diagnóstico, en parte por el insuficiente número de casos en cada grupo diagnóstico y, sobre todo, porque se pretendía una aproximación global a modelos de gestión de pacientes, antes que al manejo de un determinado proceso de enfermedad. Desde el punto de vista estadístico, habría que destacar la realización de numerosas pruebas estadísticas sin corrección para pruebas múltiples (incremento del error tipo I) y, viceversa, un cierto número de subanálisis con pocos casos, grupos de tamaño diferente o porcentajes lejanos a los supuestos del muestreo, aspectos que incrementarían el error tipo II. Igualmente, existen ciertas limitaciones para el análisis de las estancias sucesivas de un mismo paciente dado que existe cierta correlación entre la adecuación de las mismas (no son sucesos independientes), aspecto que aunque usual en los estudios de revisión de la utilización puede sesgar los estimadores.
En todo caso, los resultados de este estudio y la revisión de literatura realizada orientan hacia la presencia de un importante volumen de estancias inadecuadas en los servicios de cirugía general, y ello pese a la importante reducción de la estancia media en patologías quirúrgicas que se ha producido en los últimos años46,47. El análisis por factores asociados y causas sugiere los puntos del proceso asistencial que habría que mejorar, en especial la programación quirúrgica y la gestión de altas, aspectos abordables ya que dependen de la propia organización de los servicios quirúrgicos, de los servicios hospitalarios relacionados (anestesia, servicios diagnósticos) y del conjunto de la organización hospitalaria. Explorar las posibles intervenciones y cambios organizativos para mejorar estos aspectos es, posiblemente, una prioridad para incrementar la eficiencia de los servicios de cirugía general.