Introducción
La cirugía conservadora en el cáncer de mama enfrenta al cirujano ante un conflicto de intereses: extirpar una cantidad suficiente de mama para obtener unos márgenes libres de enfermedad y ahorrar el mayor volumen posible de tejido para obtener un resultado estético adecuado. Tradicionalmente, este conflicto de intereses se ha resuelto bien a través de una mastectomía, o bien a partir de una técnica conservadora con deformidades y asimetrías1. La aplicación de técnicas oncoplásticas en el abordaje conservador del cáncer de mama supone una opción intermedia que posibilita el control oncológico del proceso y una remodelación mamaria acorde a los deseos de la mujer2. Pero la introducción de nuevas técnicas quirúrgicas exige una evaluación de su seguridad y de sus implicaciones en el sistema sanitario ya que suponen modalidades técnicas que precisan de un aprendizaje, de una mayor disponibilidad de recursos y presentan complicaciones que repercuten en la imagen corporal de la mujer.
El objetivo de este estudio es exponer la experiencia de los autores en la aplicación de técnicas oncoplásticas conservadoras en mujeres diagnosticadas de un carcinoma de mama y su comparación con aquellas intervenidas mediante técnicas convencionales (conservadoras y radicales).
Pacientes y método
Pacientes
Estudio observacional prospectivo en mujeres intervenidas quirúrgicamente por un carcinoma de mama entre el 1 de marzo de 2003 y 31 de diciembre de 2004. Se indicó una técnica oncoplástica, bien para mejorar el resultado final de una técnica conservadora (mala relación mama/tumor, localización tumoral), o bien para evitar una mastectomía en aquellos casos no subsidiarios de cirugía conservadora convencional. Los criterios de inclusión para esta técnica comprendieron mujeres con tumores de diámetro inferior a 3 cm, tumores T1-2 tratados con quimioterapia neoadyuvante y reducidos a un tamaño menor de 3 cm, estadios clínicos axilares N0-N1a-b y procesos multifocales (infiltrante y/o in situ) que fuesen englobados dentro de los patrones de resección. Se excluyó del estudio a las mujeres con tumores T3-4, imposibilidad para la radioterapia postoperatoria (radioterapia previa, esclerodermia, enfermedades del colágeno, embarazadas, etc.), tamaño mamario pequeño, imposibilidad de márgenes libres de enfermedad durante el estudio intraoperatorio, falta de compresión de la técnica por parte de la enferma o demanda de un compromiso de resultado. Para la estadificación axilar se realizó una biopsia selectiva del ganglio centinela (BSGC) o una linfadenectomía axilar (LA), según los criterios expuestos por el grupo en una publicación anterior3, y el tratamiento adyuvante se ajustó a las indicaciones del protocolo de la institución para este proceso. El manejo ambulatorio de las enfermas se ajustó a los criterios que este grupo ha expuesto previamente en otro estudio4.
Técnica quirúrgica
La realización de la técnica oncoplástica comprendió 3 actuaciones:
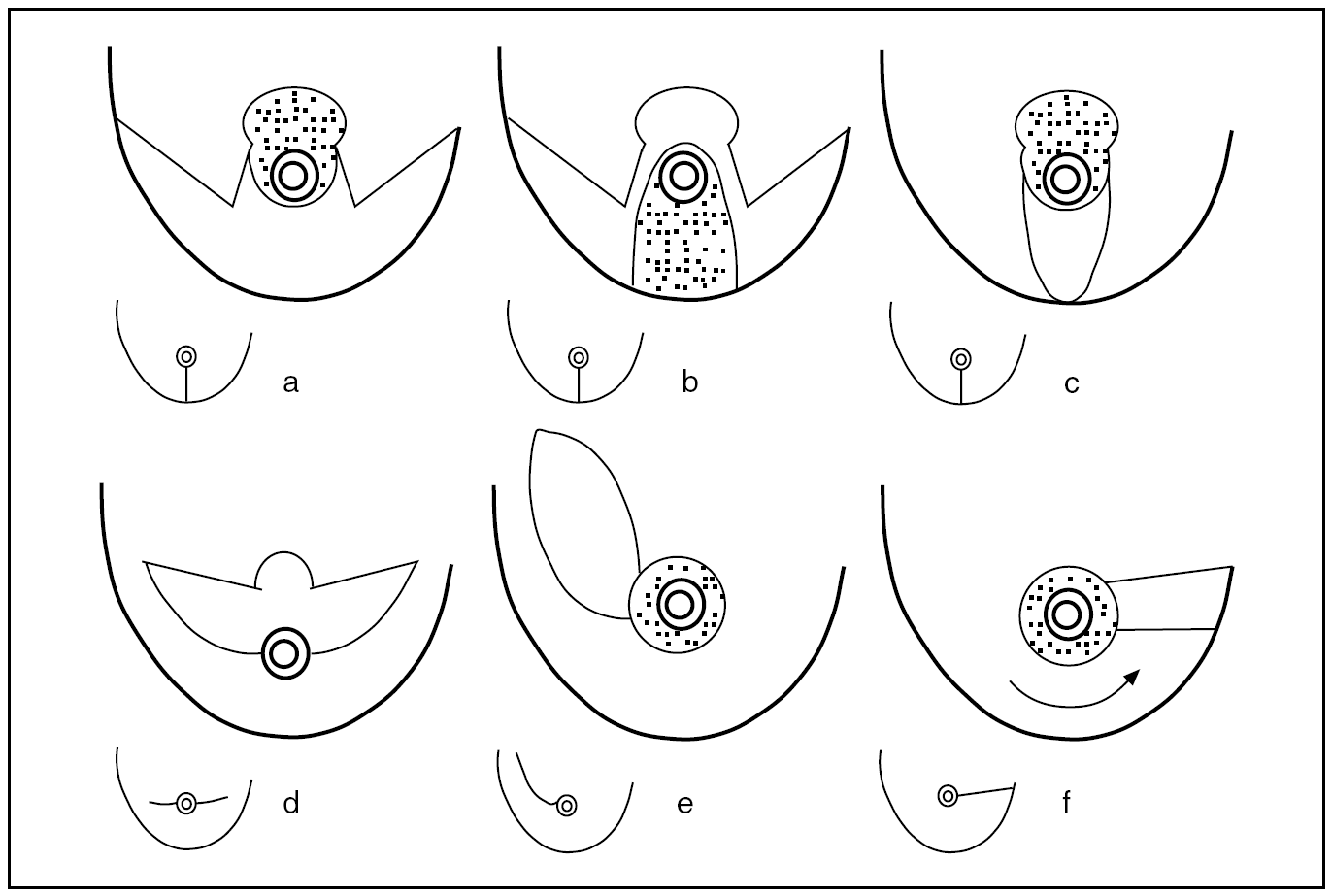
1. Extirpación tumoral y remodelación mamaria. Para este fin se utilizaron cinco técnicas básicas de mamoplastia (fig. 1):
Fig. 1. Patrones de mamoplastia utilizados en el estudio: a) mamoplastia vertical de pedículo superior; b) mamoplastia vertical de pedículo inferior; c) mamoplastia vertical de rama única; d) mamoplastia horizontal; e) mamoplastia lateral; f) mamoplastia de rotación.
Mamoplastia vertical de pedículo superior: consistió en una exéresis del tejido mamario situado la región media y lateral del polo inferior. La irrigación del complejo aréola-pezón (CAP) se realiza a través del pedículo superior y ramas perforantes del pectoral. Se indicó en tumores asentados en el polo inferior mamario (entre las 8 y las 4 h).
Mamoplastia vertical de pedículo inferior: consistió en una exéresis del tejido mamario situado en las regiones laterales del polo inferior y en la región suprareolar. La irrigación del CAP se mantuvo a través de un pedículo glandular inferior. Se indicó en mujeres con mamas muy péndulas y tumores localizados en las porciones laterales del polo inferior o en la región suprareolar del polo superior.
Mamoplastia vertical de rama única: consistió en una exéresis de la parte media del polo inferior mamario a partir de un patrón vertical desde el CAP al surco submamario. La irrigación del CAP se realizó a través de un pedículo superior y el aflujo retroareolar. Se indicó en tumores localizados en la región intercuadrantérea inferior.
Mamoplastia horizontal: consistió en una resección sobre el polo superior mamario mediante un patrón en "alas de murciélago". La irrigación del complejo areola-pezón se realizó a través de un pedículo inferior. La amplitud lateral del patrón dependió de la localización tumoral de tal forma que cuanto más lateral era el tumor más amplias fueron las alas. Se indicó en tumores de cuadrantes superiores (desde las ocho a las cuatro horas) excepto en aquellos situados a menos de 7 cm de la línea media esternal y a menos de 16 cm del tercio medio clavicular.
Mamoplastia de rotación: se trata de una movilización del polo inferior y lateral de la mama a partir de una incisión de todo el surco inframamario hasta la axila. La irrigación del CAP se mantuvo a partir de un pedículo superior e inferior y ramas perforantes del pectoral. Se indicó en tumores en la unión de cuadrantes internos.
Mamoplastia lateral: consistió en una exéresis de tejido mamario en la zona intercuadrantérea externa a partir de un patrón que se extendía desde el CAP hasta la axila. Se indicó para tumores en la unión de cuadrantes externos con una localización excesivamente lateral para una mamoplastia horizontal.
2. Reposicionamiento del CAP. Este procedimiento moviliza el CAP al centro de la mama, ya que su posición inicial ha sido modificada por la escisión del tejido mamario. En la mayoría de las pacientes, la nueva localización del CAP se marcó 2 cm por encima del surco submamario calculado con la paciente en posición erecta. El diámetro final del CAP se situó entre 40-45 mm.
3. Simetrización de la mama contralateral. Como regla general, la simetrización se llevó a cabo con el mismo patrón utilizado en la mama enferma con objeto de garantizar una simetría en volumen, forma y posición del CAP. No obstante, en las mamoplastias de rotación inferior se prefirió una mamoplastia vertical de rama única con objeto de disminuir el número de cicatrices y evitar una movilización extensa de la mama contralateral.
Método estadístico
Todas las variables cuantitativas se expresan con su media y desviación estándar mientras que las cualitativas se expresan en proporciones. Las diferencias entre variables cuantitativas (edad, tamaño tumoral, tiempo quirúrgico, estancia, número intervenciones/paciente, número intervenciones/programación) se analizaron mediante la prueba de la t de Student para grupos independientes. Si las condiciones del test de la t de Student no se verificaban se utilizó la prueba de la U de Mann-Whitney. Los resultados se consideraron estadísticamente significativos cuando el valor de p fue menor del 5% (p < 0,05). Los datos fueron analizados con el paquete estadístico SPSS 12.0 para Windows (SPSS Inc, 1995#r).
Ética
El proceso informativo se centró en la descripción del procedimiento técnico, su objetivo final y sus complicaciones, haciendo hincapié en el compromiso de medios y no de resultado. Finalmente, las enfermas autorizaron la intervención mediante un documento de consentimiento informado específico para la técnica oncoplástica que se elaboró en colaboración con la subdirección de calidad de la institución. Los resultados del estudio fueron recogidos en un archivo informático (SPSS 12.0 para entorno Windows) en el que se practicó una disociación de datos con objeto de preservar su confidencialidad.
Resultados
Características de las enfermas
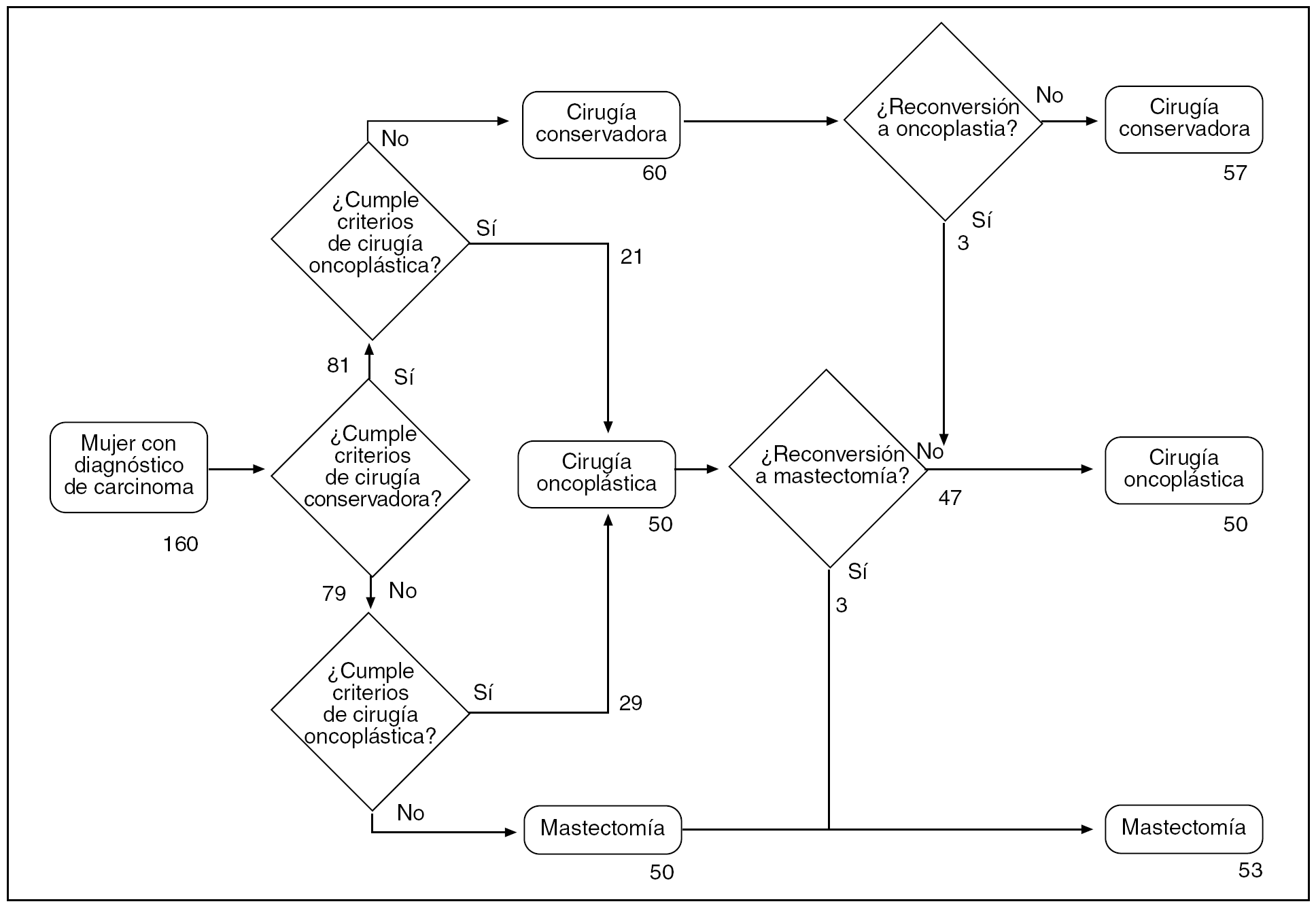
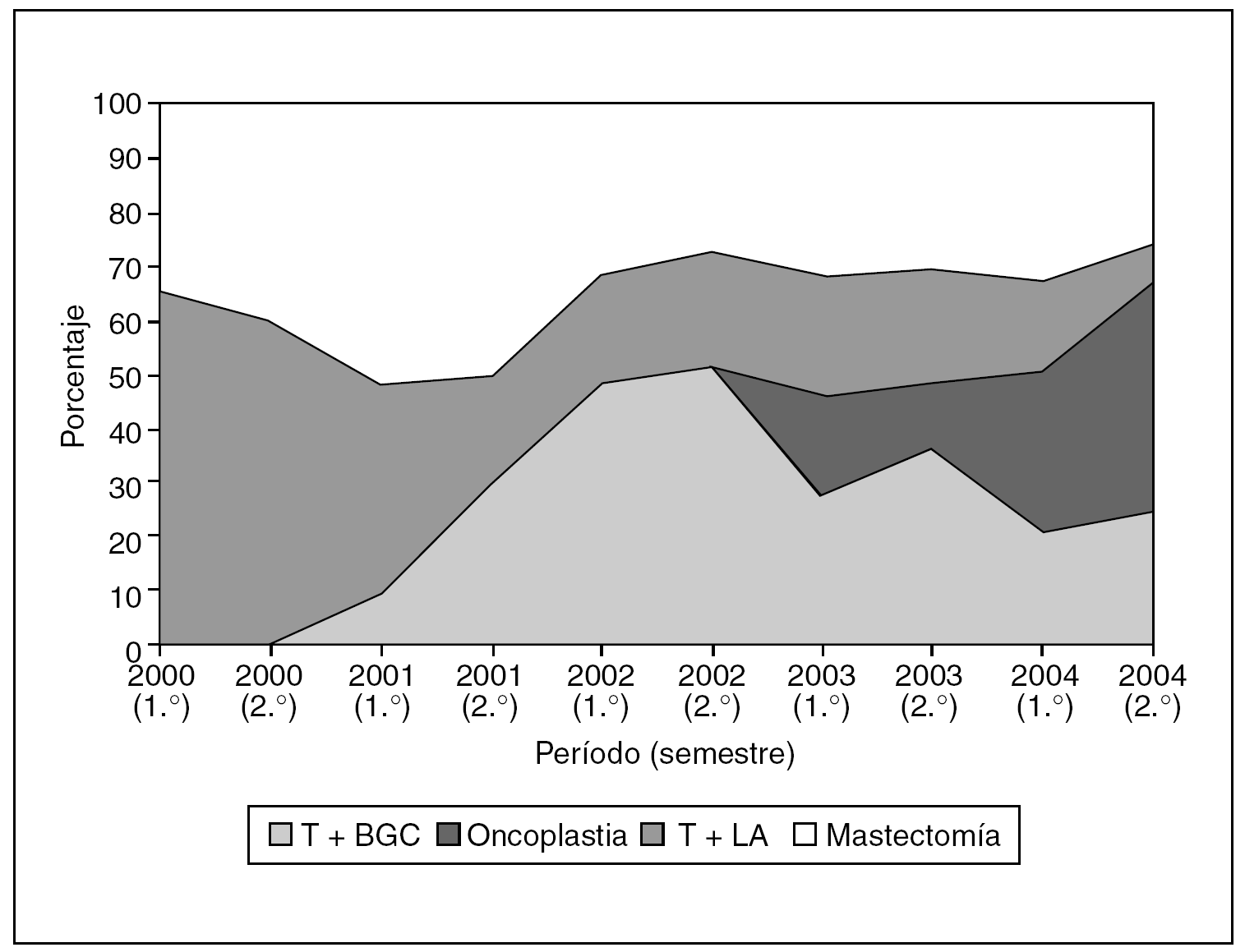
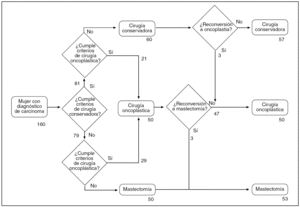
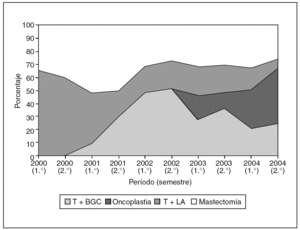
Durante el período de estudio, 160 mujeres fueron intervenidas de un carcinoma de mama practicándose 57 técnicas conservadoras, 50 oncoplásticas y 53 mastectomías (fig. 2). Se propuso una técnica oncoplástica a 50 mujeres con el fin de mejorar el resultado final en la conservación mamaria (21 mujeres) o impedir una mastectomía (29 mujeres). En el grupo de cirugía oncoplástica se practicaron tres mastectomías de rescate: en 2 casos porque el estudio intraoperatorio demostró la presencia de abundante componente in situ de alto grado, y en 1 porque el estudio diferido evidenció un carcinoma lobulillar infiltrante con afección de bordes quirúrgicos. No obstante, 3 mujeres en las que inicialmente se propuso una técnica conservadora (tumorectomía) fueron subsidiarias de una técnica oncoplástica como cirugía de rescate por la afección de los bordes quirúrgicos. En total, 50 mujeres se beneficiaron de una técnica oncoplástica en el tratamiento de su proceso aunque en 9 casos no se realizó simetrización de la mama contralateral, bien por lo avanzado de la edad4, bien por una negativa expresa de la mujer5. La figura 3 expone la evolución en la implantación de las técnicas oncoplásticas conservadoras durante los últimos 5 años.
Fig. 2. Algoritmo del circuito asistencial en las pacientes a estudio.
Fig. 3. Evolución en la implantación de las técnicas oncoplásticas durante los últimos 5 años.
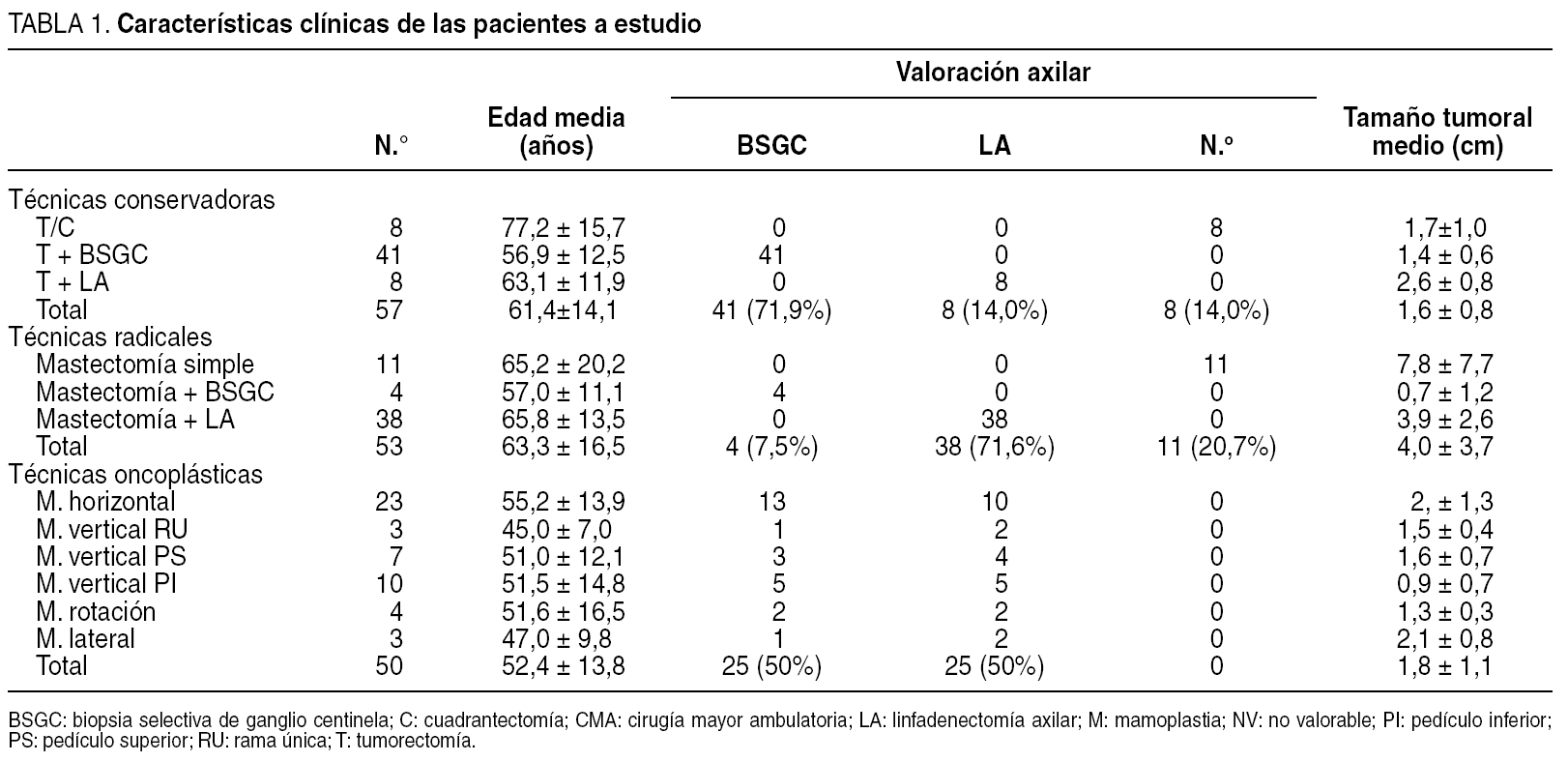
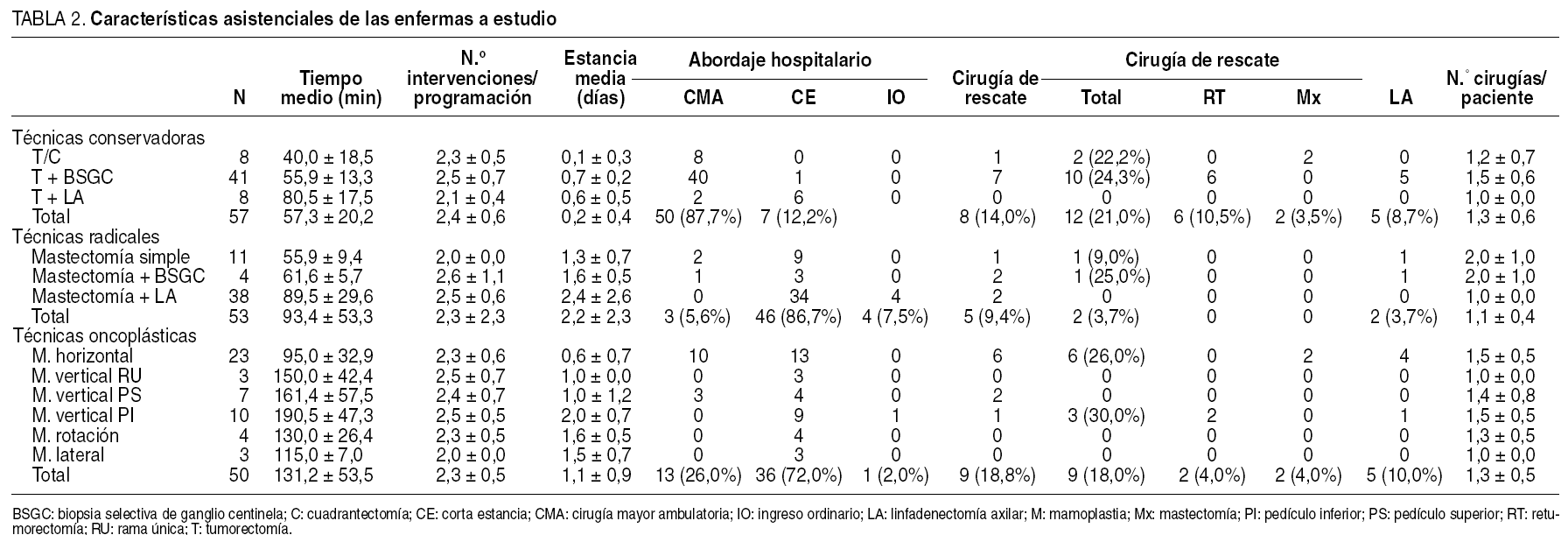
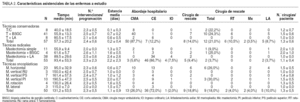
La edad media de las enfermas se situó en 59,5 años, si bien el grupo de pacientes sometidas a una técnica oncoplástica fue menor (52,4 años) respecto a las técnicas conservadoras (61,4 años) y mastectomías (63,3 años), diferencias que fueron estadísticamente significativos (tabla 1). La valoración ganglionar fue realizada, fundamentalmente, mediante una BSGC en las mujeres intervenidas mediante una técnica conservadora (71%), una LA en el grupo de mastectomías (71%), y en un proporción similar en las técnicas oncoplásticas (50%). El tamaño medio tumoral fue significativamente mayor en el grupo de mastectomías (4,0 cm) respecto a las técnicas conservadoras (1,6 cm) y oncoplásticas (1,8 cm).
Programación quirúrgica
El tiempo medio de intervención para una técnica oncoplástica (131 min) fue significativamente mayor que el necesario para una técnica radical (93 min) o conservadora (57 min), destacando la mamoplastia vertical de pedículo inferior como la técnica con mayor ocupación de quirófano (190 min) (tabla 2). A pesar de este incremento en el tiempo quirúrgico, el número medio de intervenciones por programación fue similar en este grupo (2,3 intervenciones por programación) respecto a las técnicas conservadoras (2,4) y radicales (2,3), sin que las diferencias fueran estadísticamente significativas. En la mayoría de las pacientes se obtuvo el diagnóstico histológico preoperatorio de carcinoma mediante una biopsia con aguja gruesa realizada en el servicio de radiodiagnóstico bajo control ecográfico. No obstante se precisó una biopsia quirúrgica en aquellas enfermas portadoras de microcalcificaciones no visibles en la ecografía mamaria o en aquellas remitidas desde otros centros sin disponibilidad de biopsia por aguja. La incidencia de una cirugía diagnóstica fue mayor en las técnicas conservadoras y oncoplásticas (el 14 y el 18%, respectivamente) que en las radicales (9%). Las técnicas oncoplásticas y conservadoras presentaron una mayor incidencia de cirugía de rescate (el 18 y el 21%, respectivamente) respecto a las técnicas radicales (3,7%) debido a la necesidad de una LA por afección del ganglio centinela y a la ampliación del lecho quirúrgico por afección de bordes. Este incremento en la cirugía de rescate se manifestó en un mayor índice cirugía/paciente de las técnicas conservadoras y oncoplásticas (1,3 intervenciones por paciente) respecto a las radicales (1,1).
Estancia hospitalaria
La estancia media de las pacientes sometidas a técnicas conservadoras (0,2 días) fue significativamente menor que la de las pacientes intervenidas mediante técnicas radicales (2,2 días) y oncoplásticas (1,1 días) debido a una mayor incidencia del tratamiento ambulatorio en las primeras (87%) respecto a las segundas (el 5 y el 26%, respectivamente). No obstante, el tratamiento ambulatorio en las técnicas oncoplásticas fue posible en pacientes a las que se realizó una mamoplastia horizontal (43%) y mamoplastia vertical de pedículo superior (42%) cuando dichas técnicas se asociaron a una BSGC.
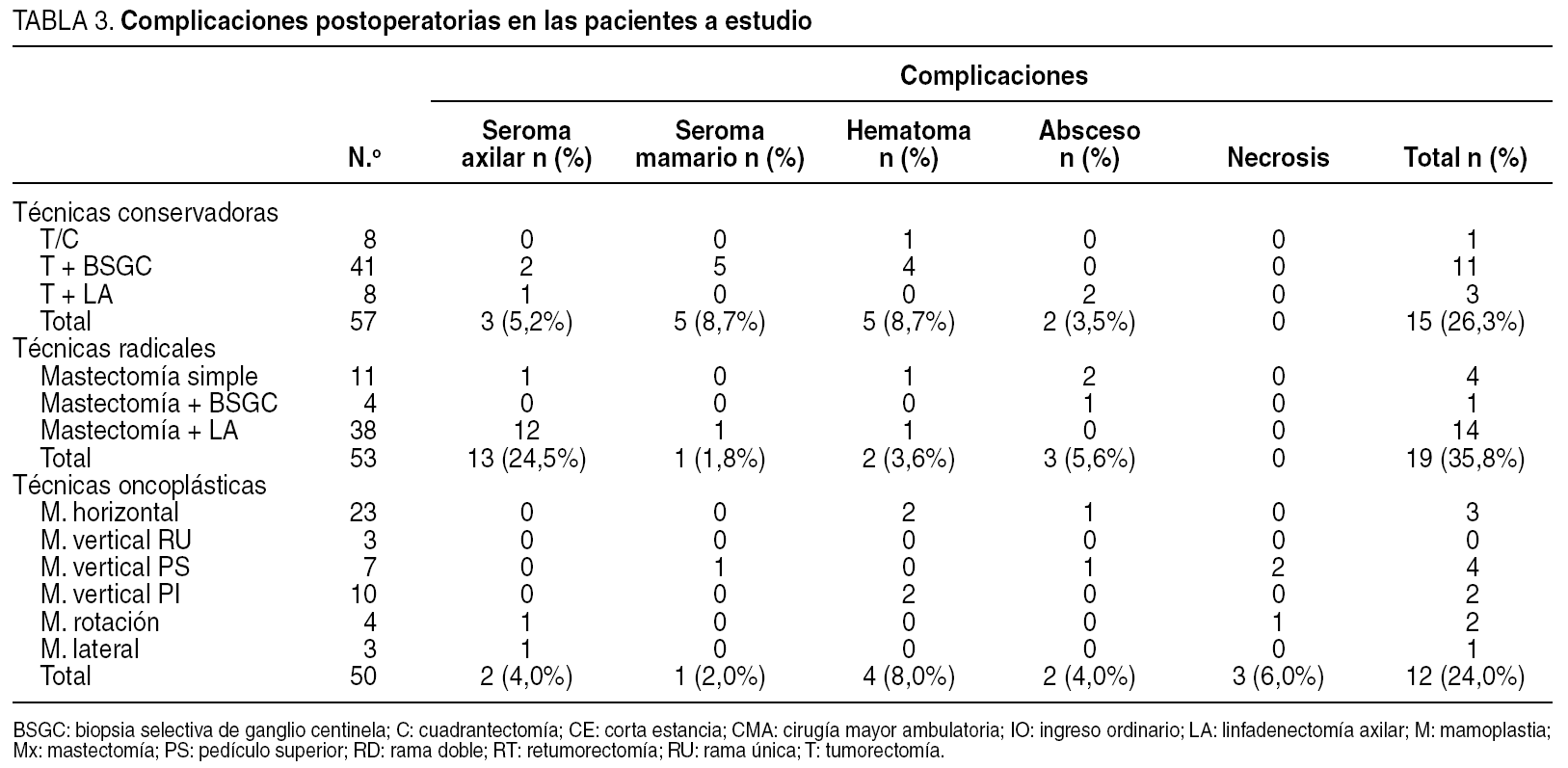
Complicaciones postoperatorias
Las técnicas radicales presentaron una incidencia de complicaciones significativamente mayor (35%) que las técnicas conservadoras (26%) y oncoplásticas (24%) debido, fundamentalmente, a la presencia de un seroma por LA (tabla 3). El grupo de pacientes sometidas a una técnica oncoplástica presentó una complicación propia para esta cirugía: la presencia de necrosis en los tejidos movilizados. De esta forma, se registraron dos necrosis del CAP, en 2 mujeres intervenidas mediante una mamoplastia vertical de pedículo superior, y una necrosis parcial del colgajo inferior en una pacientes intervenida mediante una mamoplastia de rotación inferior. En los primeros 2 casos se optó por la limpeza del tejido necrótico y una cicatrización por segunda intención, mientras que en la tercera enferma fue necesario la realización de un colgajo epigástrico para solventar el defecto mamario.
Discusión
La cirugía oncoplástica conservadora conlleva la extirpación tumoral, la remodelación de la mama a partir de sus propios tejidos, la movilización del CAP al nuevo centro mamario y la simetrización de la mama opuesta. Se trata de un grupo heterogéneo de procedimientos que comparten diversas cualidades con las técnicas conservadoras convencionales; así, son subsidiarias de una valoración de bordes quirúrgicos para asegurar el control local del proceso, y precisa tratamiento radioterápico en el resto de la glándula para reducir las recaídas mamarias. Estos procedimientos están indicados para prevenir las deformidades que aparecen en mujeres con un volumen mamario reducido o tumores localizados en áreas conflictivas (cuadrantes inferiores o internos) que, junto con la radioterapia, condicionan deformidades en el contorno mamario. La actuación en la mama contralateral intentará una simetría en volumen, forma y altura del CAP, siempre dentro de los límites que imponen los tratamientos adyuvantes a la cirugía, especialmente la radioterapia y la terapéutica hormonal5-7.
En nuestra experiencia, las técnicas oncoplásticas han experimentado un aumento en su indicación durante el período analizado constituyendo en la actualidad el 20-25% de nuestras intervenciones. Su utilización ha contribuido a una disminución en la indicación de las mastectomías y a una mejora en el resultado final de las técnicas conservadoras mediante un nuevo concepto que intenta ajustar la técnica quirúrgica a las características de la mama y a su tumor, una situación que se enmarca en el nuevo contexto de la cirugía adapatada al tumor (tumor-specific surgery)8. Las mujeres que se han beneficiado de su aplicación han sido, fundamentalmente, las premenopáusicas (edad media, 52 años) debido a la confluencia de diversos factores, entre los que destacan una mayor demanda de estas técnicas por parte de la mujer joven, una mayor incidencia de multifocalidad en sus cánceres y la necesidad de resecciones amplias por el aumento de la densidad mamaria que impide una delimitación clara de las lesiones. El escenario clínico de la cirugía oncoplástica conservadora es similar al de las técnicas conservadoras clásicas, el cáncer de mama en estadios I y II, y en su realización puede contemplarse una BSGC, la realización de quimioterpia neoadyuvante para la disminución del tumor, el abordaje de lesiones no palpables previo marcaje radiológico o isotópico (ROLL) o bien indicarse como cirugía de rescate tras una tumorectomía. En nuestro estudio, tres mujeres se beneficiaron de una mamoplastia como técnica de rescate evitando las deformidades típicas de una retumorectomía.
En la implantación de un programa de cirugía oncoplástica conservadora se debe asumir un mayor tiempo de intervención en comparación con el resto de las técnicas convencionales, y que puede situarse en torno a una hora más respecto a las técnicas conservadoras y 30 min respecto a las mastectomías. No obstante, 2 factores influyen decisivamente en esta variable: el tipo de técnica oncoplástica y la realización de una LA. Así, las mamoplastias verticales, especialmente las de pedículo inferior, constituyen las técnicas con mayor ocupación de quirófano (en torno a las 3 horas) en contraposición a la mamoplastia horizontal cuya duración es similar a una mastectomía. Cuando la valoración ganglionar se realiza a través de una BSGC se disminuirá el tiempo quirúrgico en torno a los 30-40 min. No obstante, esta mayor duración no significa una disminución en el número de casos intervenidos en la programación diaria (2,3 en nuestra experiencia) pero sí hace necesario readaptar el tiempo restante hacia intervenciones de escasa duración que, en nuestro caso, suelen ser tumorectomías con BSGC. Cuando se analiza el proceso asistencial y se estudia el número medio de procedimientos quirúrgicos observamos que las técnicas oncoplásticas presentan una media similar a la cirugía conservadora convencional, tanto en la cirugía diagnóstica como en la de rescate. En nuestra experiencia, la cirugía de rescate para la ampliación de bordes ha sido más frecuente en mamoplastias horizontales y en las verticales de pedículo inferior cuando el tumor se situó en el polo superior de la mama.
El impacto de las técnicas oncoplásticas sobre la estancia dependerá del procedimiento quirúrgico utilizado. De esta forma, las mamoplastias horizontales constituyen el grupo con mayor índice de ambulatorización (40%) y una menor estancia media (0,6 días), especialmente cuando se asocian a una BSGC, ya que sus características y riesgos son similares a una tumorectomía o cuadrantectomía. Por el contrario, las mamoplastias verticales se comportan como una cirugía radical, tanto en su duración como estancia hospitalaria si bien la mayoría puede manejarse en régimen de corta estancia. En general, las técnicas oncoplásticas conservadoras se sitúan a medio camino entre el manejo ambulatorio de las técnicas conservadoras y la corta estancia de las mastectomías.
En el contexto de las complicaciones postoperatorias, la cirugía oncoplástica conservadora se caracteriza por una baja incidencia de seromas mamarios y axilares debido, fundamentalmente, a que la mitad de las pacientes no realizaron LA. Debe destacarse la mayor incidencia de hematomas mamarios en la mamoplastia vertical de pedículo inferior debido a que se realizan en mujeres con mamas de gran volumen que precisan grandes resecciones, lo que contribuye a una mayor superficie cruenta con posibilidad de hemorragia. Además, la presencia de un pedículo inferior desepitelizado constituye una zona con frecuente sangrado que incrementa el riesgo de hematoma. La principal relevancia de la cirugía oncoplástica conservadora respecto a las técnicas convencionales es la presencia de una complicación específica: la necrosis de tejidos mamarios. Esta complicación es secundaria al comprimiso vascular de algunas regiones anatómicas de la mama tras la movilización y remodelación de los tejidos. Sin duda la zona de mayor riesgo para la necrosis es el CAP, especialmente cuando se moviliza en una mamoplastia vertical de pedículo superior. En nuestra experiencia las dos necrosis de CAP se produjeron en 2 enfermas tratadas con una mamoplastia vertical de pedículo superior y en las que se realizó, simultáneamente, un marcaje periareolar con colorante. Desconocemos si esta circunstancia supone un factor de riesgo para la necrosis del CAP, ya que no se encuentra recogida en la literatura consultada, pero el abandono del marcaje periareolar con colorante en estos casos ha contribuido a la desaparición de esta complicación en nuestra serie. Otra paciente sufrió una necrosis del colgajo inferor mamario durante una mamoplastia de rotación, quizá por una excesiva disección del colgajo y una LA asociada. La existencia de estas complicaciones típicas de las técnicas oncoplásticas obliga al cirujano a una información exhaustiva sobre éstas y a su concreción en un documento de consentimiento informado.
Al igual que otras técnicas, la cirugía oncoplástica debe situarse en el contexto del tratamiento multidisciplinario de la mujer con cáncer de mama. La introducción de estas técnicas hace necesaria la participación de las distintas especialidades involucradas en el tratamiento y valoración de la mujer pero, además, exige nuevas perspectivas que habitualmente no se precisan en la cirugía conservadora o radical. Así, el radiólogo puede colaborar activamente en estas técnicas marcando los extremos de una lesión multifocal no palpable con el fin de que el cirujano pueda seleccionar y planificar el mejor patrón de resección. También se precisa su colaboración en la obtención del diagnóstico histológico por punción, a fin de evitar un procedimiento quirúrgico para el diagnóstico y el ROLL. El patólogo debe habituarse a la morfología de las nuevas piezas quirúrgicas, muy distintas de las de una tumorectomía o mastectomía, con el fin de optimizar su estudio en aquellos bordes que ofrezcan un mayor conflicto para el control oncológico. Al mismo tiempo, debe estudiar el especimen contralateral ya que un porcentaje no despreciable de casos (1-5%) existirán lesiones malignas o premalignas no diagnosticadas previamente. La participación del oncólogo médico es fundamental en la planificación de un tratamiento neoadyuvante a la técnica oncoplástica y, sobre todo, en la coordinación de la paciente cuando existen complicaciones postoperatorias (necrosis, hematomas) que pueden interferir y demorar el tratamiento adyuvante (tabla 3). Por su parte, el oncólogo radioterapeuta debe conocer los distintos patrones de reducción para planificar la sobreimpresión en el lecho tumoral, difícil de identificar si no se conoce con exactitud el tipo de remodelación realizada. Finalmente, la participación de la enfermería se hace fundamental en el apoyo psicológico a la enferma, especialmente en lo referente a la adaptación de la mujer a su nueva imagen corporal tras la remodelación mamaria, así como en el control de las heridas quirúrgicas. A pesar de esta multitud de áreas asistenciales, es fundamental la participación del cirujano como médico responsable de la enferma para coordinar estas labores asistenciales, al menos hasta la instauración del tratamiento adyuvante.
En conclusión, las técnicas oncoplásticas conservadoras constituyen una alternativa adecuada en el tratamiento del cáncer de mama y tienen un lugar preferente en el arsenal técnico de la cirugía mamaria ya que permiten optimizar el resultado final de la conservación mamaria, posibilitan una mejora en el tratamiento radioterápico en las mujeres con mamas voluminosas y hace posible la extirpación de procesos multifocales. Su utilización exige una selección adecuada de las enfermas, una formación y aprendizaje en la planificación de los patrones, una dedicación preferente a la cirugía mamaria para obtener experiencia suficiente en su realización, y un proceso informativo intenso dirigido a la explicación de la técnica y sus complicaciones.