Nuestro trabajo pretende valorar la utilidad del modelo de riesgo de evisceración desarrollado por van Ramshorst et al., y una modificación del mismo, para predecir el riesgo de evisceración entre pacientes operados por laparotomía media.
Material y métodosEstudio observacional, longitudinal y retrospectivo. Muestra: pacientes operados por laparotomía media en la Corporación Sanitaria y Universitaria Parc Taulí (Barcelona), entre el 1 de enero y el 30 de junio del 2010. Variable dependiente: evisceración. Variables independientes principales: los scores de riesgo global y preoperatorio (excluye variables postoperatorias), y las probabilidades de evisceración global y preoperatoria.
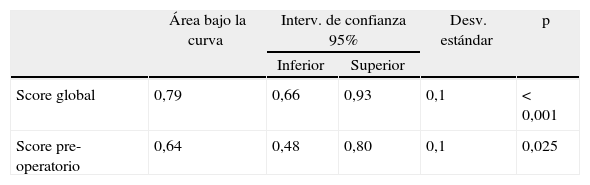
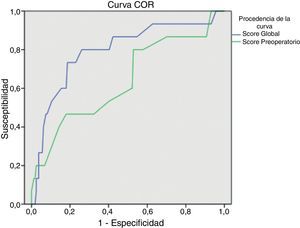
ResultadosMuestra: 176 pacientes. Eviscerados: 15 (8,5%). La media del score global de riesgo del grupo Evisceración: 4,97 (IC95%: 4,15-5,79) es mayor que la del grupo No evisceración: 3,41 (IC95%: 3,20-3,62), siendo esta diferencia estadísticamente significativa (p<0,001). La media del score preoperatorio de riesgo del grupo Evisceración: 3,27 (IC95%: 2,69-3,84) es mayor que la del grupo No evisceración: 2,77 (IC95%: 2,64-2,89), siendo esta diferencia estadísticamente significativa (p<0,05). El score global de riesgo (área bajo la curva ROC: 0,79) tiene mayor capacidad predictiva que el score preoperatorio de riesgo (área bajo la curva ROC: 0,64).
DiscusiónLa utilidad del modelo de riesgo desarrollado por van Ramshorst et al. para predecir el riesgo de evisceración, durante el preopeatorio, entre pacientes operados por laparotomía media es limitada. La utilización del score preoperatorio requiere ajustes para mejorar su rendimiento pronóstico.
The aim of this study is to determine the usefulness of the risk model developed by van Ramshorst et al., and a modification of the same, to predict the abdominal wound dehiscence's risk in patients who underwent midline laparotomy incisions.
Materials and methodsObservational longitudinal retrospective study. Sample: Patients who underwent midline laparotomy incisions in the General and Digestive Surgery Department of the Sabadell's Hospital–Parc Taulí’s Health and University Corporation–Barcelona, between January 1, 2010 and June 30, 2010. Dependent variable: Abdominal wound dehiscence. Independent variables: Global risk score, preoperative risk score (postoperative variables were excluded), global and preoperative probabilities of developing abdominal wound dehiscence.
ResultsSample: 176 patients. Patients with abdominal wound dehiscence: 15 (8.5%). The global risk score of abdominal wound dehiscence group (mean: 4.97; IC 95%: 4.15-5.79) was better than the global risk score of No abdominal wound dehiscence group (mean: 3.41; IC 95%: 3.20-3.62). This difference is statistically significant (P<.001). The preoperative risk score of abdominal wound dehiscence group (mean: 3.27; IC 95%: 2.69-3.84) was better than the preoperative risk score of No abdominal wound dehiscence group (mean: 2.77; IC 95%: 2.64-2.89), also a statistically significant difference (P<.05). The global risk score (area under the ROC curve: 0.79) has better accuracy than the preoperative risk score (area under the ROC curve: 0.64).
ConclusionThe risk model developed by van Ramshorst et al. to predict the abdominal wound dehiscence's risk in the preoperative phase has a limited usefulness. Additional refinements in the preoperative risk score are needed to improve its accuracy.
La evisceración constituye una grave complicación postoperatoria que, además de tener una alta morbimortalidad, implica un incremento en los costos del tratamiento del paciente, debido a las reoperaciones, las complicaciones postoperatorias y la estancia hospitalaria prolongada1–8.
Es en este contexto en el que van Ramshorst et al.1 desarrollaron y validaron un modelo de riesgo para intentar predecir el riesgo de evisceración entre los pacientes que eran sometidos a cirugía abdominal.
Un modelo de riesgo efectivo sería útil para decidir en qué pacientes deberíamos modificar las técnicas de cierre de laparotomía (por ejemplo: utilización de mallas) con el objetivo de disminuir el riesgo de evisceración.
Con nuestro trabajo, se pretende valorar la utilidad del modelo de riesgo desarrollado por van Ramshorst et al.1 para predecir el riesgo de evisceración y definir grupos de riesgo, entre los pacientes que serán operados por laparotomía media. Por otro lado, valoramos la utilidad de realizar una modificación al modelo anterior (van Ramshorst modificado).
Material y métodosDesarrollamos un estudio observacional, longitudinal, analítico y retrospectivo, donde la muestra estudiada está constituida por los pacientes sometidos a laparotomía media en el Servicio de Cirugía General y Aparato Digestivo del Hospital de Sabadell (Corporación Sanitaria y Universitaria Parc Taulí, Barcelona), entre el 1 de enero y el 30 de junio del 2010. Se ha excluido del estudio a los pacientes operados de eventraciones o hernias, de otros tipos de laparotomía, de cirugía laparoscópica y a los operados en otros servicios quirúrgicos del hospital.
La variable dependiente del estudio fue la presentación de evisceración. Las variables independientes principales fueron: 1) el score de riesgo global (van Ramshorst et al.1) que es la sumatoria de la puntuación asignada a cada una de las variables independientes; 2) el score de riesgo preoperatorio (van Ramshorst modificado) que es la sumatoria de la puntuación asignada a cada una de las variables preoperatorias, excluyendo las postoperatorias (tos e infección de herida); 3) la probabilidad de evisceración global (van Ramshorst et al.1) que se calcula a partir de la siguiente fórmula logística1: p=ex/(1+ex) * 100%, donde x=- 8,37+(1,085 * score de riesgo global calculado); y 4) la probabilidad de evisceración preoperatoria (van Ramshorst modificado), que se calcula a partir de la misma fórmula, reemplazando el score de riesgo global calculado por el score de riesgo preoperatorio calculado. Las variables independientes secundarias con su respectivo score de riesgo fueron: edad (40 a 50 años: 0,4; 50 a 70 años: 0,9; más de 70 años: 1,1), sexo (masculino: 0,7), antecedentes de enfermedad pulmonar crónica (0,7), ascitis (descrita en el informe quirúrgico o en pruebas de imagen: 1,5), ictericia (bilirrubinemia > 2,9mg/dL dentro de las 48h preoperatorias: 0,5), anemia (hemoglobina<7,5 g/dL en mujeres y<8 g/dL en varones, dentro de las 48h preoperatorias: 0,7), cirugía urgente (0,6), tipo de cirugía (hepatobiliar: 0,7; esofágica: 1,5; gastroduodenal: 1,4; de intestino delgado: 0,9; de colon: 1,4; vascular: 1,3), tos (registrada en los informes clínicos: 1,4), infección de herida (1,9).
Los datos se recogieron a partir de: 1) la estación clínica informatizada de nuestro hospital; 2) la base de datos de efectos adversos de nuestro servicio, la cual recoge de manera prospectiva los efectos adversos que sufren nuestros pacientes desde el año 20052,3 y 3) las historias clínicas archivadas, garantizando siempre la confidencialidad de los datos de los pacientes. Se construyó una base de datos MS-Access que permite la introducción de los valores de las variables independientes y el cálculo automático del score de riesgo y la probabilidad de evisceración, globales y preoperatorios, para cada paciente.
El estudio estadístico de los datos se realizó con el programa IBM SPSS Statistics 19 para Windows. Para el análisis se dividió la muestra en 2 subgrupos: Evisceración y No evisceración. En el estudio descriptivo, las variables categóricas se definieron mediante porcentajes y las variables continuas por la media, los intervalos de confianza al 95% y la desviación estándar. En el estudio analítico, las variables categóricas se analizaron con la prueba de χ2 y las variables cuantitativas con la prueba t de Student para muestras independientes. Se consideró significación estadística si p<0,05. Se evaluó el valor predictivo del modelo de riesgo en nuestra población, mediante curvas ROC.
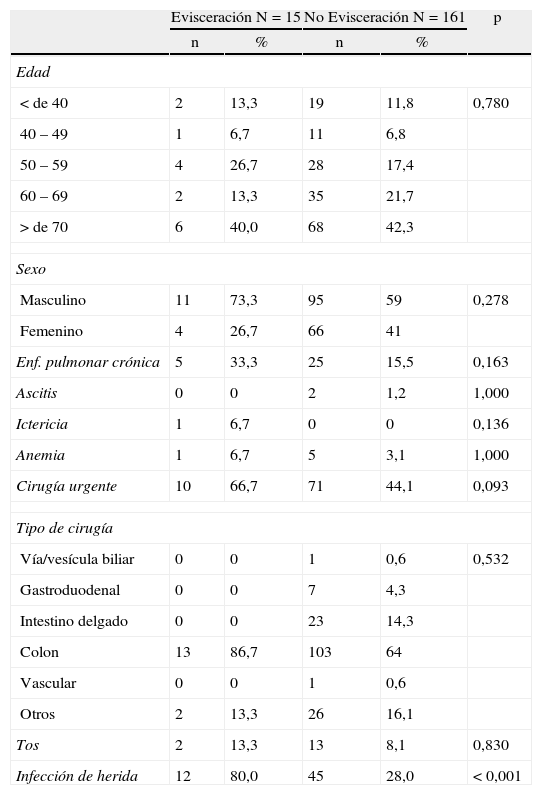
ResultadosSe incluyó en el estudio a 176 pacientes operados por laparotomía media, entre los cuales se presentaron 15 casos de evisceración (8,5%). El análisis descriptivo de las variables independientes secundarias se puede apreciar en las tabla 1.
Descripción de las variables preoperatorias
| Evisceración N=15 | No Evisceración N=161 | p | |||
| n | % | n | % | ||
| Edad | |||||
| < de 40 | 2 | 13,3 | 19 | 11,8 | 0,780 |
| 40 – 49 | 1 | 6,7 | 11 | 6,8 | |
| 50 – 59 | 4 | 26,7 | 28 | 17,4 | |
| 60 – 69 | 2 | 13,3 | 35 | 21,7 | |
| > de 70 | 6 | 40,0 | 68 | 42,3 | |
| Sexo | |||||
| Masculino | 11 | 73,3 | 95 | 59 | 0,278 |
| Femenino | 4 | 26,7 | 66 | 41 | |
| Enf. pulmonar crónica | 5 | 33,3 | 25 | 15,5 | 0,163 |
| Ascitis | 0 | 0 | 2 | 1,2 | 1,000 |
| Ictericia | 1 | 6,7 | 0 | 0 | 0,136 |
| Anemia | 1 | 6,7 | 5 | 3,1 | 1,000 |
| Cirugía urgente | 10 | 66,7 | 71 | 44,1 | 0,093 |
| Tipo de cirugía | |||||
| Vía/vesícula biliar | 0 | 0 | 1 | 0,6 | 0,532 |
| Gastroduodenal | 0 | 0 | 7 | 4,3 | |
| Intestino delgado | 0 | 0 | 23 | 14,3 | |
| Colon | 13 | 86,7 | 103 | 64 | |
| Vascular | 0 | 0 | 1 | 0,6 | |
| Otros | 2 | 13,3 | 26 | 16,1 | |
| Tos | 2 | 13,3 | 13 | 8,1 | 0,830 |
| Infección de herida | 12 | 80,0 | 45 | 28,0 | < 0,001 |
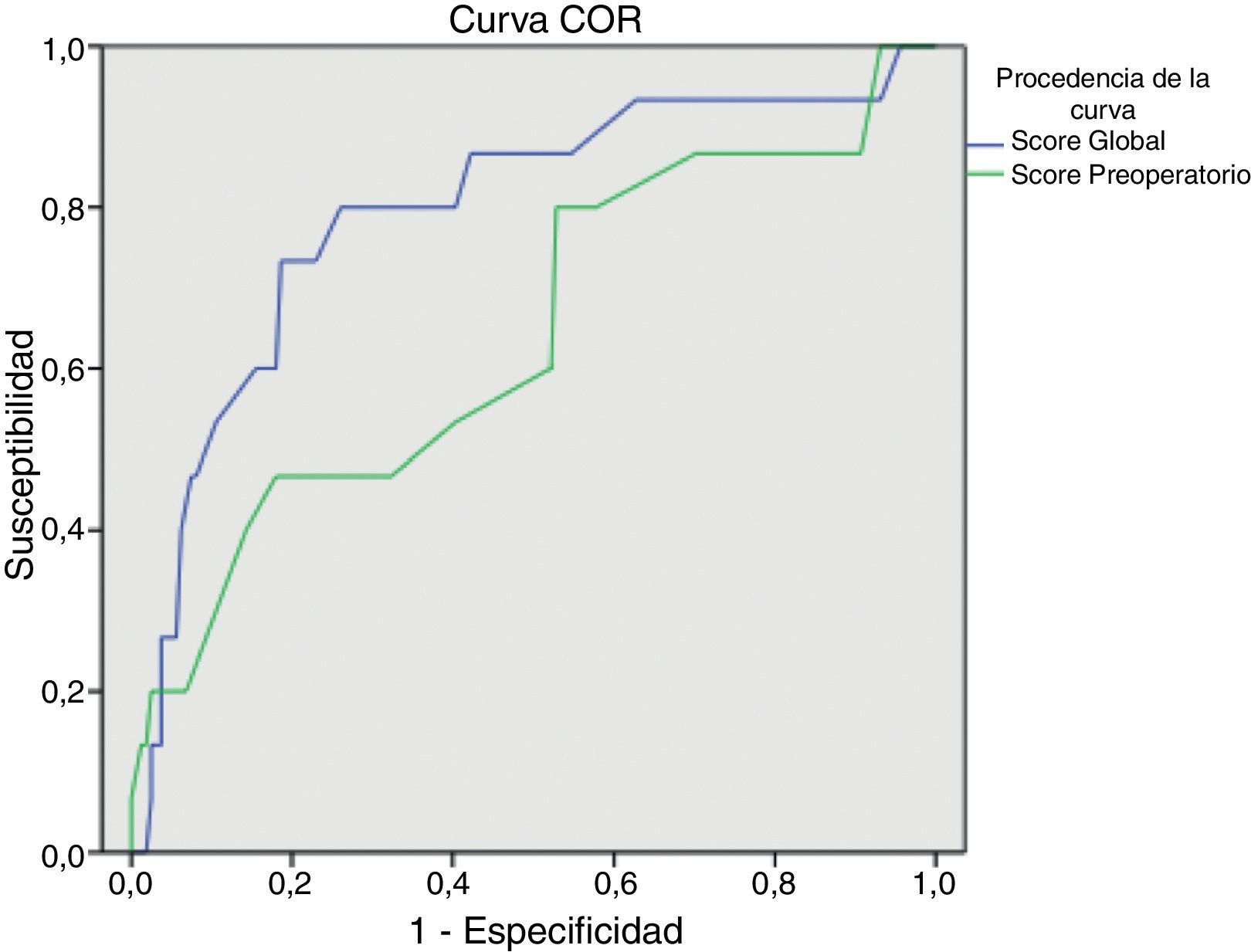
La media del score global de riesgo en el grupo Evisceración fue 4,97 (IC95%: 4,15 a 5,79) DE=1,5; mientras que en el grupo No evisceración, la media del score global de riesgo fue 3,41 (IC95%: 3,20 a 3,62) DE=1,4. La diferencia entre los 2 grupos es estadísticamente significativa (p<0,001). La media del score preoperatorio de riesgo en el grupo Evisceración fue 3,27 (IC95%: 2,69 a 3,84) DE=1,0; mientras que en el grupo No evisceración, la media del score preoperatorio de riesgo fue 2,77 (IC95%: 2,64 a 2,89) DE=0,8. La diferencia entre los 2 grupos es estadísticamente significativa (p<0,05). La capacidad predictiva de ambos modelos se puede apreciar en la figura 1 y la tabla 2.
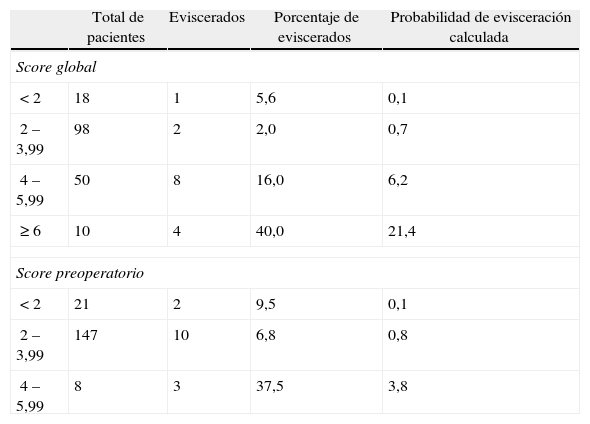
En la tabla 3, se puede apreciar la distribución de la muestra en las diferentes categorías de score global o preoperatorio de riesgo propuestas por van Ramshorst et al.1 La distribución categórica del score global es estadísticamente significativa (p<0,001), mientras que la del score preoperatorio no lo es (p>0,05).
Categorización de los scores global y preoperatorio de riesgo de evisceración
| Total de pacientes | Eviscerados | Porcentaje de eviscerados | Probabilidad de evisceración calculada | |
| Score global | ||||
| < 2 | 18 | 1 | 5,6 | 0,1 |
| 2 – 3,99 | 98 | 2 | 2,0 | 0,7 |
| 4 – 5,99 | 50 | 8 | 16,0 | 6,2 |
| ≥6 | 10 | 4 | 40,0 | 21,4 |
| Score preoperatorio | ||||
| < 2 | 21 | 2 | 9,5 | 0,1 |
| 2 – 3,99 | 147 | 10 | 6,8 | 0,8 |
| 4 – 5,99 | 8 | 3 | 37,5 | 3,8 |
En los últimos años, 2 grupos de autores desarrollaron estudios con el fin de determinar scores de riesgo de evisceración. El primero, llevado a cabo por Webster et al.9, incluye 12 variables, de las cuales casi la mitad se presentan en el postoperatorio, lo que disminuye la capacidad del score para predecir una futura evisceración. El segundo, llevado a cabo por van Ramshorst et al.1, incluye 10 variables, de las cuales 2 se presentan en el postoperatorio. Este último score de riesgo es el que nos planteamos validar con nuestro trabajo.
La primera crítica al score presentado por van Ramshorst et.al.1 es la utilización de la variable infección de herida quirúrgica ya que, como vemos en nuestro estudio y en la literatura, esta variable constituye el principal factor de riesgo de evisceración1,4,5,10,11, pero tiene una limitación muy importante como factor predictor: se produce durante el postoperatorio1,9.
La aplicación del score global de riesgo de evisceración (van Ramshorst et al.1) obtiene diferencias estadísticamente significativas entre los subgrupos y su curva ROC expresa una buena capacidad predictiva, pero cuando queremos valorar la probabilidad de evisceración tras categorizar la muestra en grupos de riesgo global, apreciamos que, aunque la probabilidad de evisceración calculada se incrementa progresivamente a mayor valor de score global, el porcentaje real de evisceración dentro de cada grupo es mayor que la probabilidad calculada. Es decir, que la fórmula infravalora el riesgo de evisceración en nuestra muestra. Esto podría explicarse por la baja incidencia de evisceración en la muestra que van Ramshorst et al.1 utilizaron para validar el score de riesgo (2,8%), porque la muestra de nuestro estudio (que incluye solo laparotomías medias) no es comparable con la muestra utilizada por van Ramshorst et al.1 (que incluye cualquier clase de laparotomías), o porque hay diferencias en la eficacia de la técnica quirúrgica que utilizamos para el cierre de la pared abdominal.
Aquí cabría mencionar la participación del «sesgo cirujano» (¿quién cierra la laparotomía?: un residente o un cirujano del staff) como posible causante de las diferencias entre los resultados de van Ramshorst et al.1 y los nuestros. Si bien Webster et. al.9 mencionan que la participación de un residente de 4.° año como cirujano principal es un factor de riesgo de evisceración, un estudio reciente de Kiran et. al.12, utilizando una muestra de más de 60.000 pacientes, concluye que la participación de los residentes en los procedimientos quirúrgicos es segura. Aunque la variable «¿quién cierra la laparotomía?» no ha sido recogida por van Ramshorst et al.1 ni por nosotros, el hospital donde ellos desarrollaron su trabajo y el nuestro son hospitales universitarios, siendo habitual que haya un residente presente en las intervenciones quirúrgicas, de manera que, el «sesgo cirujano», si estuviese presente, lo estaría en los 2 estudios, y consideramos que no sería causa de diferencia entre nuestros resultados.
Para intentar realizar una predicción preoperatoria del riesgo de evisceración, en nuestro estudio calculamos el score preoperatorio de riesgo (van Ramshorst modificado). Si bien su aplicación con los datos de nuestra muestra obtuvo diferencias estadísticamente significativas entre los 2 subgrupos, desde el punto de vista clínico será dificil decidir si un paciente tiene riesgo o no de evisceración (solapamiento de los intervalos de confianza de las medias). Por otro lado, la curva ROC del score preoperatorio pone de manifiesto su menor capacidad predictiva, lo cual puede explicarse por el importante papel que representa la infección de herida quirúrgica (variable postoperatoria) como variable de riesgo. Y finalmente, cuando observamos la distribución de la muestra por categorías de riesgo preoperatorio, podemos apreciar que la mayoría de los pacientes eviscerados quedan agrupados en una sola categoría y que el cálculo de la probabilidad de evisceración con la fórmula también infravalora el porcentaje real de evisceración. Por estos motivos, creemos que la utilidad del score preoperatorio de riesgo de evisceración es limitada y necesita ajustes para mejorar sus resultados.
Como comentábamos, la eficiencia del score preoperatorio de riesgo de evisceración necesita ajustes. Su utilidad podría mejorarse mediante la utlización de las variables postoperatorias precalculadas antes de la cirugía, por ejemplo: 1) si el paciente tiene antecedentes de enfermedad respiratoria crónica se le podría asignar un valor de riesgo para la tos postoperatoria y, de manera similar, 2) en el caso de la infección quirúrgica, podría asignarse a cada paciente un valor de riesgo proporcional al riesgo de infección de cada tipo de herida quirúrgica13. Sin embargo, estas aproximaciones empíricas tendrían que probarse y validarse en futuros estudios.
Es importante también mencionar que van Ramshorst et al.1 proponían que los pacientes con un score global de riesgo de evisceración superior a 6 fueran tributarios de la aplicación de medidas profilácticas para prevenir la evisceración. En nuestro estudio, al observar la tabla 3, podemos apreciar que en el grupo de score global de riesgo de 4 a 5,99, la media de la probabilidad de evisceración calculada es del 6,2% y el porcentaje real de evisceración es del 16%, por lo que, de acuerdo con nuestros resultados, serían los pacientes con una puntuación de 4 o más en el score global los que se beneficiarían de la utilización de medidas profilácticas de evisceración.
Después de haber criticado, constructivamente, el score desarrollado por van Ramshorst et.al.1, a la luz de nuestros resultados, creemos oportuno hacer una autocrítica sobre las fortalezas y debilidades de nuestro estudio.
Consideramos que el principal punto fuerte de nuestro trabajo es la utilización de la base de datos prospectiva de recogida de efectos adversos de nuestro servicio2,3 y la estación clínica informatizada de nuestro hospital, fuentes que nos han permitido obtener los datos exactos y reales de casi la totalidad de las variables del estudio, con excepción de la tos postoperatoria. Este registro prospectivo de efectos adversos2,3 explicaría, en parte, que la incidencia de evisceración de nuestra muestra (8,5%) esté por encima de los valores reportados en la literatura (0,2-6%)11,12,14, dado que el carácter retrospectivo de los estudios tiende a reportar incidencias más bajas4.
Otros puntos fuertes de nuestro trabajo son: la inclusión de solo laparotomías medias, frente a la inclusión de toda clase de laparotomías4,5 en otros estudios; y que el porcentaje de intervenciones urgentes representa casi la midad de nuestra muestra, ya que como sabemos, este tipo de intervenciones están gravadas con mayor índice de evisceración1,4,9,12,13. Estos 2 factores también contribuirían a explicar la mayor incidencia de evisceración en nuestra muestra, frente a lo descrito en la literatura.
Dentro de los puntos débiles de nuestro trabajo, consideramos:
- 1)
El tamaño de la muestra: la etiología de la evisceración es multifactorial6,7,10, por lo que las diferencias porcentuales clínicamente relevantes entre los grupos (sexo, enfermedad pulmonar crónica, cirugía urgente, tipo de cirugía) podrían alcanzar significación estadística con mayor tamaño muestral.
- 2)
El porcentaje de tos postoperatoria en nuestra muestra está infravalorado, debido a la falta de registro estricto de esta variable en las fuentes de datos utilizadas.
- 3)
El escaso número de pacientes con ascitis1,9,10 e ictericia1,15, probables factores de riesgo de evisceración, no nos permite sacar conclusiones sobre el efecto de estos factores. Esto es debido a que en la cirugía hepatobiliar realizada en nuestro hospital se utiliza preferentemente la incisión subcostal.
- 4)
De manera similar, hay pocos pacientes con anemia4,7,16, lo cual puede estar en relación con: a) los valores estrictos asumidos para definir la anemia1; y también con b) la valoración preoperatoria realizada por el Servicio de Anestesiología de nuestro hospital, tras la cual, existen protocolos específicos para optimizar los niveles de hemoglobina antes de la cirugía.
- 5)
La mayoría de los pacientes de la muestra habían sido operados de colon y de intestino delgado. Y aunque van Ramshorst et.al.1 describen que la cirugía de colon es la más frecuente entre los pacientes con evisceración1, lo que también puede apreciarse en nuestro trabajo, nuestro resultado podría estar sobrestimado, dado el alto porcentaje de pacientes operados de cirugía de colon en la muestra global y la escasa representación de pacientes de otro tipo de cirugía. Esto último se debería al uso preferente, en nuestro hospital, de incisiones subcostales para el abordaje de las afecciones hepatobiliar y gastroduodenal.
Finalmente, podemos concluir que la utilidad del modelo de riesgo desarrollado por van Ramshorst et al.1 para predecir el riesgo de evisceración, durante el preopeatorio, entre los paciente sometidos a laparotomía media en el Servicio de Cirugía General y Aparato Digestivo del Hospital de Sabadell (Corporación Sanitaria y Universitaria Parc Taulí, Barcelona) es limitada, principalmente, por el papel que desempeñan las variables postoperatorias, sobre todo la infección de la herida quirúrgica. La utilización del score preoperatorio de riesgo de evisceración (van Ramshorst modificado) requiere de ajustes para mejorar su rendimiento pronóstico.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.