El número de personas obesas ha aumentado de forma alarmante en todo el mundo. Actualmente no existe un consenso acerca de si los pacientes que van a ser sometidos a una cirugía bariátrica deben o no perder peso antes de la misma. El objeto de la presente investigación es analizar la influencia de la pérdida de peso preoperatoria en los parámetros nutricionales de los pacientes.
MétodosSe sometió a 50 pacientes que iban a ser intervenidos de una cirugía bariátrica a una dieta de muy bajo contenido calórico durante las 4 semanas previas a la intervención. Se analizaron los parámetros nutricionales en 3 momentos específicos: antes de empezar la dieta, en el momento de la intervención (al finalizar la dieta) y un mes después.
ResultadosLa media de hemoglobina, albúmina y linfocitos se mantuvo dentro del rango de la normalidad en todo momento a pesar de que los descensos de dichos parámetros fueron estadísticamente significativos a lo largo del estudio (p<0,05). Con la dieta de muy bajo contenido calórico se anemizó menos del 9,5% de la muestra.
ConclusionesLa pérdida de peso preoperatoria no influye de manera significativa en los parámetros nutricionales analizados. Estos resultados apoyarían la indicación de una pérdida de peso preoperatoria en los pacientes candidatos a cirugía bariátrica.
There has been an alarming worldwide increase of obese people in recent years. Currently, there is no consensus on whether patients that are scheduled to undergo bariatric surgery should lose weight before the intervention. The objective of this research is to analyse the influence of pre-surgery loss of weight in the nutritional parameters of patients.
MethodsFifty patients that were scheduled to undergo bariatric surgery followed a very low caloric diet during 4 weeks prior to the surgery. The nutritional parameters were analysed at 3 specific moments: before starting the diet, at the moment of surgery (when the diet was concluded) and one month after the surgery.
ResultsAverage values for hemoglobin, albumina and lymphocytes were kept within the range of normal values at all moments, even though the decrease of those parameters was statistically significant throughout the study (P<.05). By following the very low caloric diet, less than 9.5% of the sample suffered anaemia.
ConclusionsLoss of weight prior to surgery does not have a significant influence in the nutritional parameters of the patient. These results would support the indication of losing weight for patients that are considered candidates for bariatric surgery.
La cirugía bariátrica es el tratamiento más efectivo en cuanto a pérdida y mantenimiento de peso a largo plazo en la mayoría de los pacientes con obesidad mórbida y resolución de sus comorbilidades1.
Debido a que se trata de pacientes con un gran número de patologías asociadas y un riesgo quirúrgico elevado, la optimización del paciente antes de la cirugía es de gran importancia.
Con el objetivo de conseguir una cirugía y postoperatorio favorables, cada vez se recomienda con mayor frecuencia la pérdida de peso preoperatoria con la intención de mejorar el estado general del paciente y prevenir la descompensación de su enfermedad de base.
Aunque esta pérdida de peso preoperatoria se ha demostrado eficaz para mejorar algunas situaciones como el hígado graso, disminuir la grasa intraabdominal y facilitar el acto quirúrgico2 no se ha estudiado si esta pérdida de peso podría condicionar una desnutrición en estos pacientes.
El objetivo del presente estudio fue analizar la influencia que la pérdida de peso preoperatoria tiene sobre los parámetros nutricionales de los pacientes candidatos a cirugía bariátrica.
MétodosSe diseñó un estudio observacional y prospectivo para analizar si la pérdida de peso preoperatoria mediante dietas de muy bajo contenido calórico (VLCD, del inglés very low calorie diet) durante las 4 semanas previas a someterse a una cirugía bariátrica alteraba los parámetros nutricionales de forma significativa. El estudio se realizó en el período comprendido entre el 1 de enero de 2012 y el 31 de octubre de 2012.
Para la VLCD se empleó la gama de productos de Optifast®. Optifast® es una dieta completa puesto que aporta al organismo todos los nutrientes esenciales. Cada sobre aporta 17,5g de proteínas, 201 calorías y una tercera parte de las necesidades diarias en vitaminas y minerales. Contiene proteínas de alto valor biológico y un sobre de Optifast® aporta 3,6g de fibra prebiótica (inulina) que favorece el tránsito intestinal. Es por ello que los pacientes del estudio tomaron de forma exclusiva 3 batidos de Optifast®/día, suplementados con líquidos hipocalóricos como agua, caldos desgrasados o infusiones.
Los sujetos del estudio fueron pacientes con IMC>35kg/m2 con comorbilidad asociada o IMC>40kg/m2, entre 18 y 60 años, candidatos a cirugía bariátrica mediante bypass gástrico laparoscópico en Y de Roux según el protocolo vigente en la Unidad Multidisciplinar de Cirugía Bariátrica del Hospital Universitario General de Castellón. Se solicitó a cada paciente la aceptación y el consentimiento informado correspondiente. El diseño del estudio fue aprobado por la Comisión de Investigación Clínica de este mismo hospital.
Para el cálculo del tamaño de la muestra se utilizó el modelo lineal general, antes llamado ANOVA para medidas repetidas, que sirve para estudiar el efecto de varios factores tanto intrasujetos como intersujetos.
Durante el período de tiempo analizado se operaron, según este protocolo, un total de 50 pacientes. De estos 50 pacientes, el seguimiento no fue óptimo en 8 casos por lo que fueron finalmente excluidos. Por lo tanto, el número total de pacientes incluidos en el estudio fue de 42. De estos 42 pacientes, 13 fueron varones y 29 mujeres. Las edades comprendían entre los 22 y los 61 años, con una media de 43,88 años y una mediana de 48 años. En los hombres la media de edad era de 44 años y en las mujeres de 45. Durante el seguimiento de la dieta, los pacientes únicamente fueron evaluados al inicio y al final de la misma, para comprobar si la habían cumplimentado y eran aptos para la cirugía. No se registraron efectos secundarios de la dieta.
Análisis estadísticoEl análisis estadístico se basó en el análisis de la varianza para variables repetidas en 3 momentos distintos. Para la estadística descriptiva se utilizó la media y la desviación estándar principalmente, y se añadió la mediana, el rango simple (valor mínimo y valor máximo) y el rango intercuartílico (cuartil 25 y cuartil 75). Se acompañó de un gráfico de cajas (box-plot). Para el análisis inferencial se utilizó el modelo lineal general para medidas repetidas.
Se consideraron como estadísticamente significativas las diferencias obtenidas cuando el valor de p era menor de 0,05.
Para el proceso y análisis de datos se utilizó el programa informático de estadística SPSS versión 15.0 para Windows.
Se consideró que había una alteración de los parámetros nutricionales cuando las cifras estaban por debajo de los valores considerados como normales en el laboratorio de nuestro hospital. En el caso de la hemoglobina, cuando esta estaba por debajo de 12g/dL, para la albúmina cuando la cifra descendía por debajo 4g/dL, y para los linfocitos cuando el valor era inferior a 900μL
Las complicaciones posquirúrgicas que obtuvimos fueron un hemoperitoneo, 2 hemorragias digestivas bajas, una hemorragia de la anastomosis gastroyeyunal y un seroma posquirúrgico que se resolvieron sin incidencias.
ResultadosDurante el período de tiempo analizado se operaron, según este protocolo, un total de 50 pacientes. De estos 50 pacientes, 8 no acudieron a los controles estipulados por lo que dado que el seguimiento no fue óptimo, fueron finalmente excluidos. Por lo tanto, el número total de pacientes incluidos en el estudio fue de 42, y los cálculos realizados que se presentan a continuación están referidos a un valor de N de 42.
De los 42 pacientes estudiados, 13 fueron varones y 29 mujeres. Las edades comprendían entre los 22 y los 61 años, con una media de 43.9 años y una mediana de 48 años. En los varones la edad media era de 44 años y en las mujeres de 45 años.
PesoEn el mes anterior a la intervención, los pesos oscilaban entre un máximo de 215,8kg y un mínimo de 92kg, con una media de 129,8kg, una mediana de 123,8kg y una desviación típica de 26kg. En el momento de la cirugía los pesos habían bajado a un máximo de 197,2kg, un mínimo de 84kg, una media de 118,7kg con una mediana de 114,4kg y una desviación típica de 23kg. En el mes posterior a la cirugía el peso máximo fue de 158kg, el mínimo de 75kg, la media de 106,5kg, la mediana de 103,8kg y la desviación típica de 18,5kg.
La reducción del valor medio del peso en el mes de VLCD fue de 129,8 a 118,7kg (−11,1kg; 8,6%) y en el mes posterior a la cirugía de 118,7 a 106,5kg (»12,2kg; 10,3%).
La evolución del valor promedio del peso en los diferentes tiempos del análisis presenta un descenso estadísticamente significativo (p<0,001) durante el conjunto del período analizado.
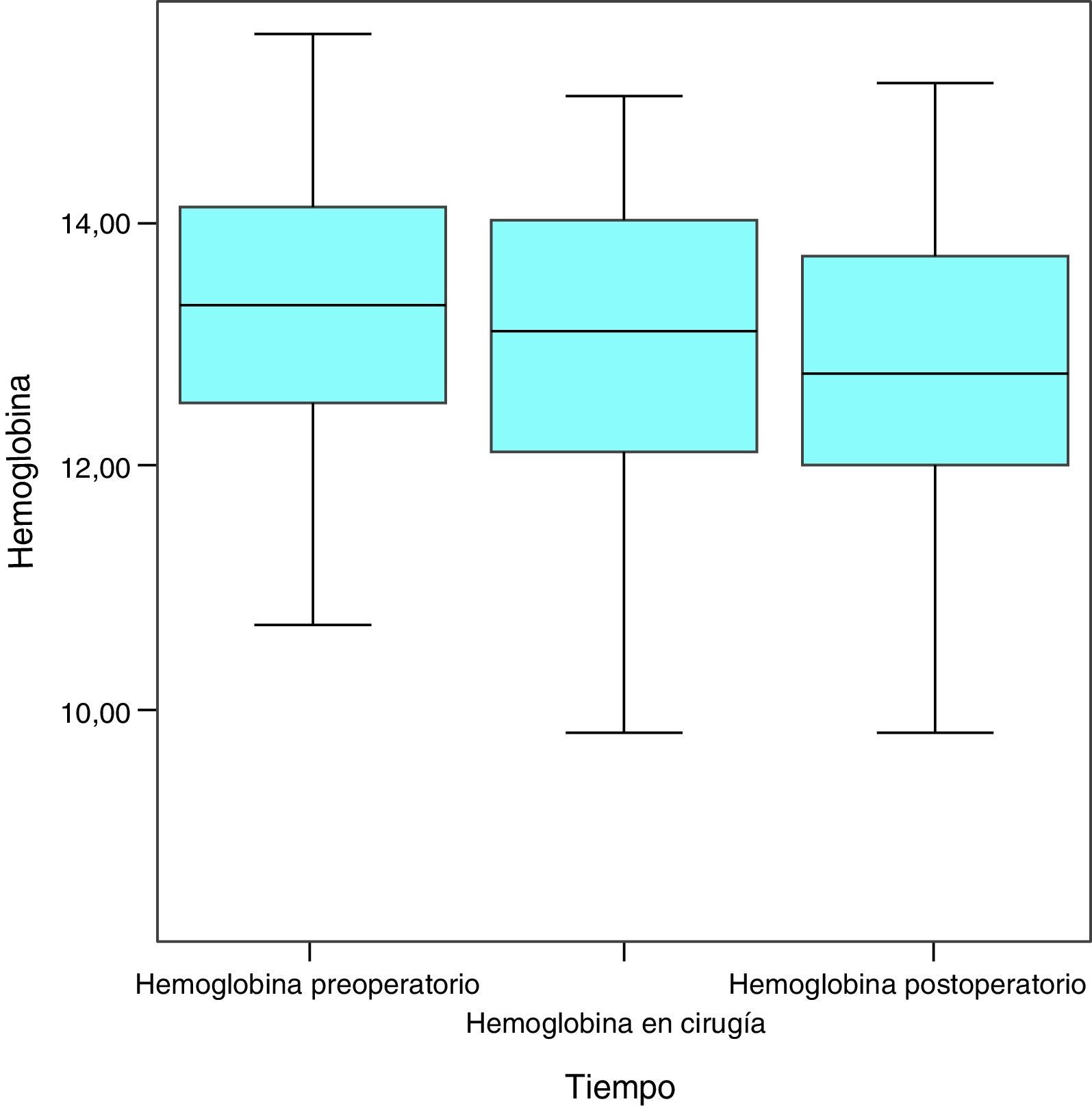
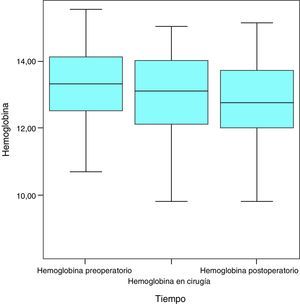
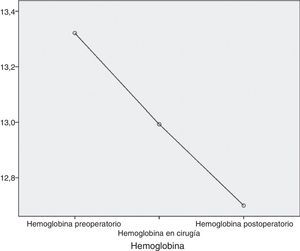
HemoglobinaAl empezar el estudio, esta presentaba una media de 13,3g/dL, una mediana de 13,3g/dL y una desviación típica de 1,2g/dL, con una cifra máxima de 15,5g/dL y una cifra mínima de 10,7g/dL. En el momento de la cirugía y tras la VLCD, la media fue de 13g/dL (variación de −0,3mg/dL; 2,3%), la mediana de 13,1g/dL y la desviación típica de 1,4g/dL, con una cifra máxima de 15g/dL y una cifra mínima de 8,4g/dL. Un mes tras la cirugía, las cifras de hemoglobina fueron de media 12,7g/dL (variación de −0,3mg/dL; 2,3%), mediana de 13,1g/dL y desviación típica de 1,4g/dL, máximo de 15,1g/dL y mínimo de 9,8g/dL (fig. 1).
Puede observarse que, teniendo en cuenta que las cifras normales de hemoglobina son de 12-18g/dL, la media se mantuvo en el rango de la normalidad durante todo el estudio.
Con la VLCD se anemizó el 9,5% de la muestra (4 pacientes) y con la cirugía el 4,76% de los pacientes (2 pacientes).
Considerada globalmente, la hemoglobina muestra un descenso estadísticamente significativo a lo largo de las sucesivas medidas (p=0,006) (fig. 2).
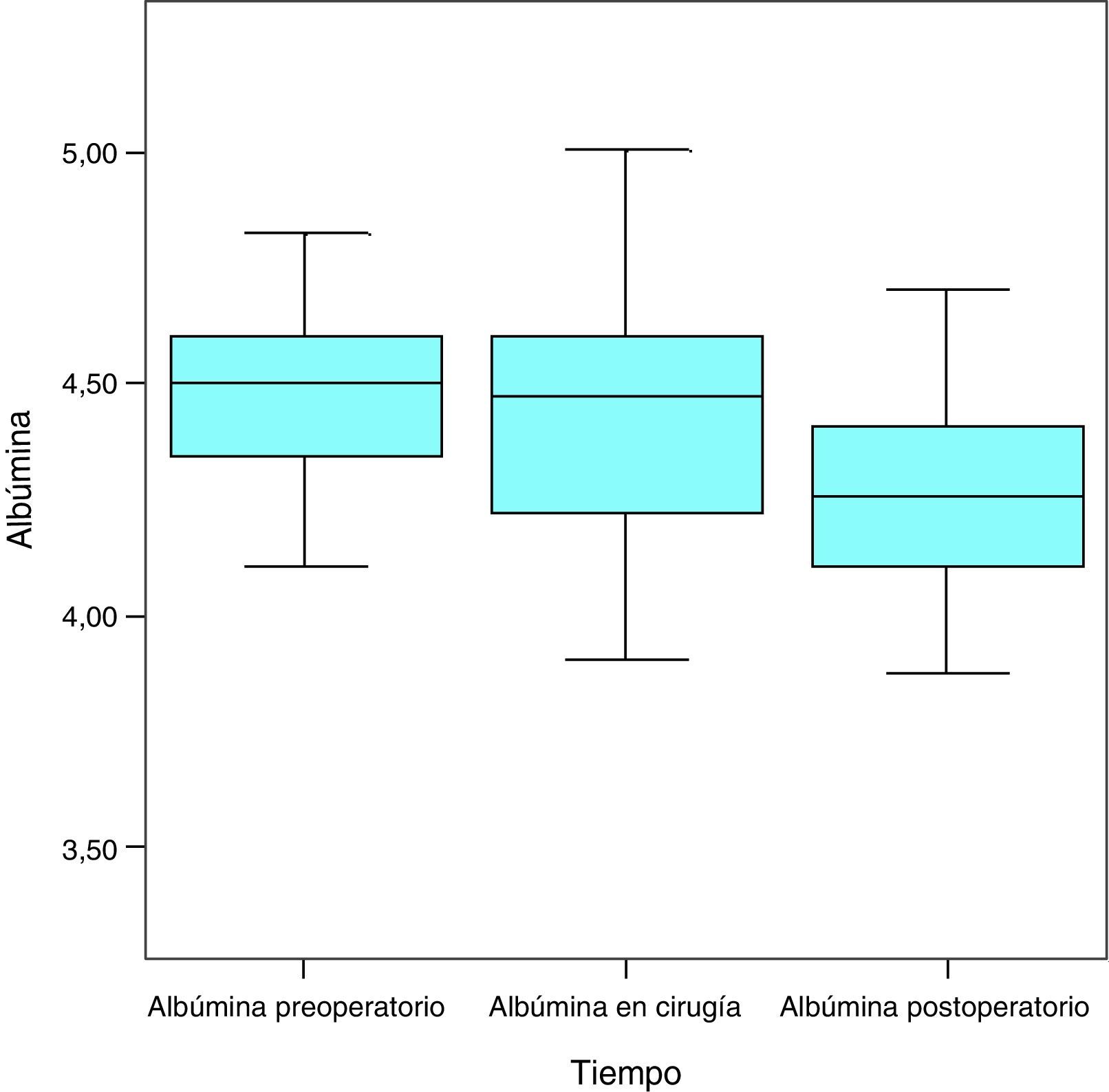
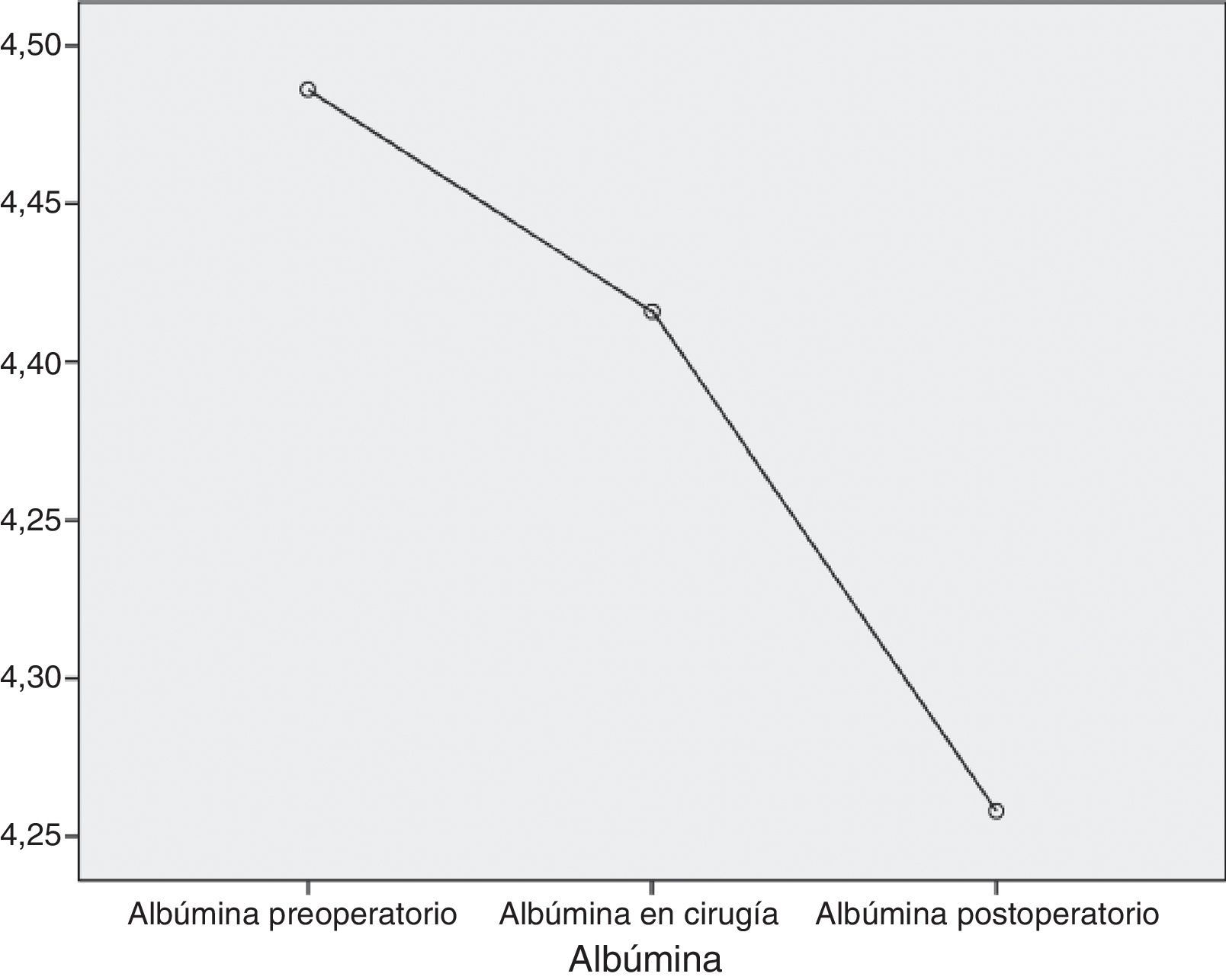
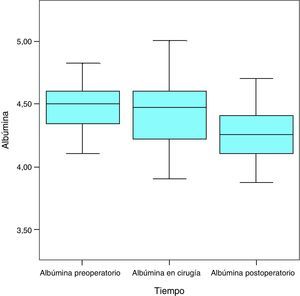
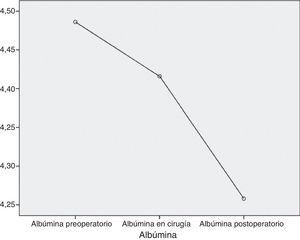
AlbúminaAl inicio del estudio, la albúmina media de los pacientes fue de 4,5g/dL, la mediana de 4,5g/dL y una desviación típica de 0,2g/dL con una cifra máxima de 5g/dL y una cifra mínima de 4,1g/dL. Un mes más tarde, la media fue de 4,4g/dL (variación de −0,1mg/dL; 2,2%), la mediana de 4,5g/dL y la desviación típica de 0,4g/dL con una cifra máxima de 5,2g/dL y una cifra mínima de 4,1g/dL. En el mes siguiente a la intervención, las cifras de albúmina fueron de media 4,3g/dL (variación de −0,1mg/dL; 2,3%), mediana de 4,3g/dL, desviación típica de 0,3g/dL, máximo 4,9g/dL y mínimo de 3,4g/dL (fig. 3).
Con la VLCD hubo déficit de albúmina en el 9,5% de la muestra (4 pacientes) y con la cirugía el 2,38% de los pacientes (un paciente).
Considerada globalmente, la albúmina presenta un descenso estadísticamente significativo a lo largo de las sucesivas medidas (p<0,001) (fig. 4).
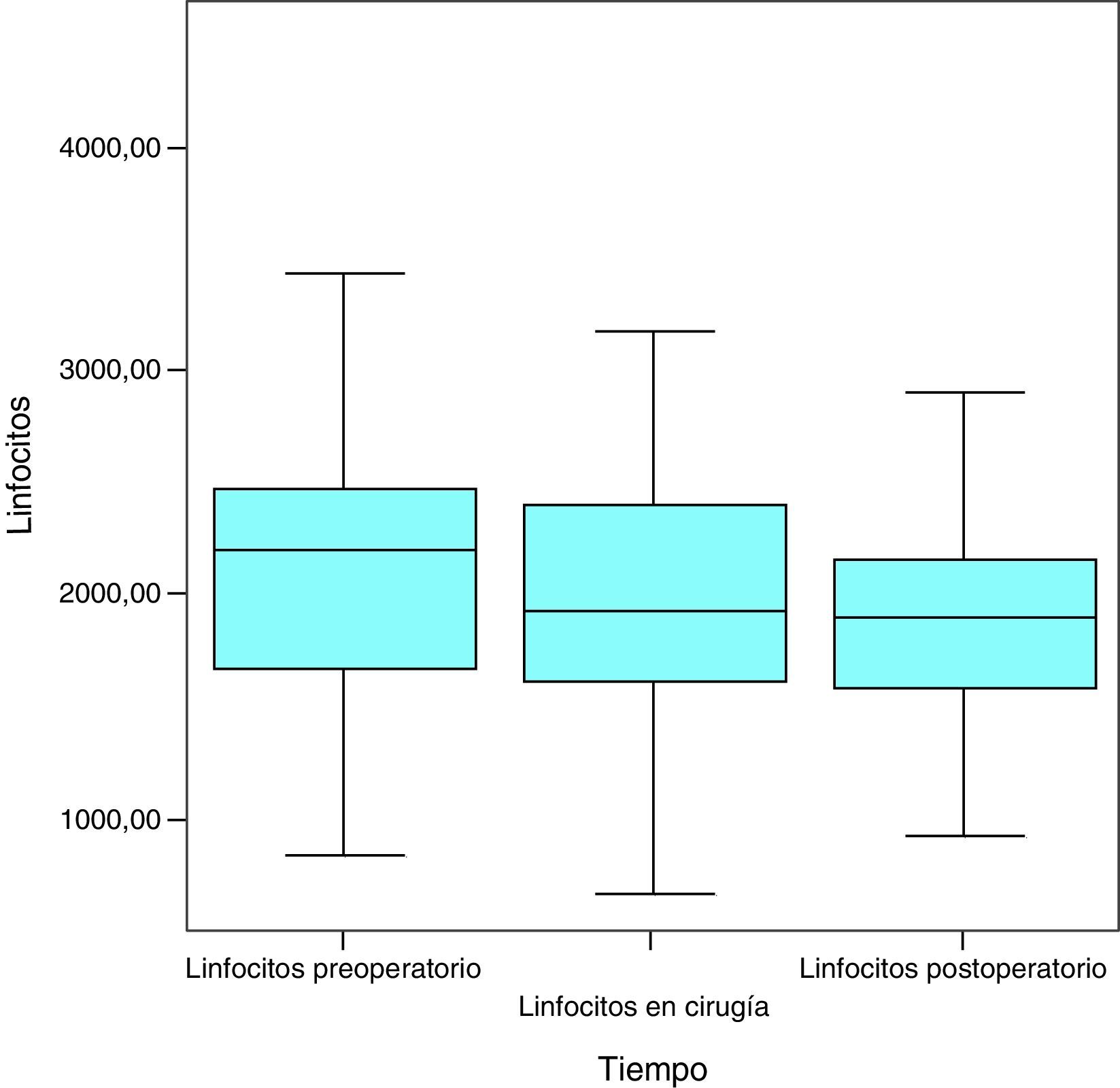
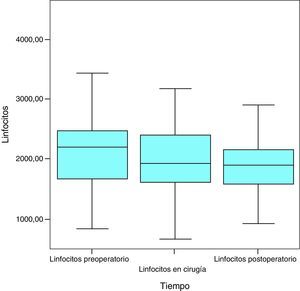
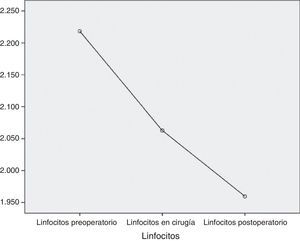
LinfocitosAl inicio del estudio, la cifra media de linfocitos fue de 2.218,4μL, la mediana de 2.198,5μL y la desviación típica de 765,3μL, con una cifra máxima de 4.500μL y una cifra mínima de 840μL. Un mes más tarde, la media fue de 2.062,9μL (variación de −155,5mg/dL; 7%), la mediana de 1.925μL y la desviación típica de 803,5μL, con una cifra máxima de 4.170μL y una cifra mínima de 670μL. En el mes siguiente a la cirugía, la cifra de linfocitos fue de media 1.959,7μL (variación de −103,2mg/dL; 5%), mediana de 1.900,5μL, desviación típica de 584,2μL, máximo 3.920μL y mínimo de 920μL (fig. 5).
Los valores normales de linfocitos oscilaron de 900μL a 5.200μL, por lo que, como se puede comprobar, la media de la cifra de linfocitos en el presente estudio se mantuvo en dicho rango en todo momento.
Con la VLCD el 4,76% de los pacientes (2 pacientes) descendía el número de linfocitos hasta niveles patológicos pero este déficit lo recuperaron en el mes posterior a la cirugía por lo que tampoco son valores significativos desde el punto de vista clínico.
Considerados globalmente, los linfocitos presentan un descenso estadísticamente significativo a lo largo de las sucesivas medidas (p=0,013) (fig. 6).
DiscusiónAunque no está claro en qué momento se inició la práctica de someter a los pacientes que van a ser intervenidos de cirugía bariátrica a una pérdida de peso preoperatoria, los primeros datos publicados datan de 1995 cuando se describieron los resultados obtenidos de una cohorte de pacientes intervenidos, bien por bypass gástrico, bien por gastroplastia vertical anillada entre 1978 y 19863,2.
Entre los beneficios que se pueden obtener de someter al paciente a una pérdida de peso preoperatoria destacan la reducción del volumen hepático y de la grasa abdominal, favoreciendo y facilitando el acto quirúrgico, la disminución del número y gravedad de las complicaciones quirúrgicas y mejoría de la respuesta a las modificaciones dietéticas postoperatorias1.
Por otra parte, un adecuado estado nutricional es fundamental para obtener unos resultados óptimos en la cirugía. De hecho, cada vez se presta más atención a esta cuestión ya que un compromiso del estado nutricional del paciente es un modelo predictivo de mayor morbimortalidad después de cualquier procedimiento quirúrgico (CabrerizoL et al., 1999). En este contexto y dado que las intervenciones quirúrgicas pueden agravar una situación de malnutrición previa, es importante asegurarse de que la pérdida de peso preoperatoria no altera el estado nutricional del paciente obeso que va a someterse a una cirugía bariátrica.
Existen diferentes métodos que han sido utilizados y analizados para lograr una pérdida de peso preoperatoria adecuada como son las VLCD4, las dietas hipocalóricas5, el balón intragástrico6, el dispositivo endoscópico duodenoyeyunal restrictivo7 o la terapia cognitivo-conductual8.
Las VLCD son el tratamiento de elección cuando lo que se busca es una rápida pérdida de peso ya que se han demostrado eficaces para perder peso de manera segura. Por eso, cada vez su uso está más extendido en el ámbito de la cirugía bariátrica, con el objetivo de conseguir una adecuada pérdida de peso preoperatoria2.
A pesar de que el someter a los paciente que van a ser intervenidos de cirugía bariátrica a una VLCD preoperatoria es una práctica cada vez más extendida, hasta la fecha no se habían realizado estudios que comprobaran la seguridad nutricional de esta práctica. En este sentido, hay que destacar la importancia de nuestro estudio cuyos resultados evidencian la seguridad de la pérdida de peso preoperatoria con la VLCD desde el punto de vista nutricional.
La pérdida de peso conseguida con las VLCD suele ser de un 10% del peso inicial, llegando en algunos casos al 15%. Prácticamente el 100% de los pacientes consiguen perder entre el 5 y el 10% del peso absoluto5. De hecho, en nuestro grupo de trabajo, este porcentaje de pérdida de peso es un requisito indispensable para poder entrar en el programa de cirugía bariátrica.
Se ha descrito que hasta un 15% de pacientes que realizan una VLCD pueden presentar, como consecuencia asociada, algún tipo de comorbilidad9. En nuestro estudio y durante el período de VLCD se anemizó el 9,5% de los pacientes, descendió el número de linfocitos hasta niveles patológicos en el 4,76% de los pacientes y hubo un déficit de albúmina en el 9,5%. Además, estos déficits fueron recuperados durante el mes posterior a la cirugía por lo que tampoco los consideramos como valores significativos desde el punto de vista clínico.
Los datos obtenidos entran pues, dentro de lo esperado dado que estas alteraciones fueron siempre inferiores al 15% de complicaciones anteriormente comentado. De esto se desprende que la pérdida de peso preoperatoria con VLCD no condiciona un nivel de desnutrición significativo desde el punto de vista clínico por lo que no se puede considerar criterio suficiente para no prescribirla.
Por tanto, la posible desnutrición era una de las mayores preocupaciones a las que se enfrentaba la comunidad científica con respecto a la pérdida de peso con VLCD antes de la cirugía bariátrica. Sin embargo, esta pérdida de peso preoperatoria con VLCD no condiciona un nivel de desnutrición significativo y cuando se produce alguna variación analítica al respecto esta se recupera sin complicaciones tras la cirugía.
Como limitación del presente estudio, considerar que uno de los puntos que podría mejorar es el reducido número de pacientes que fueron finalmente incluidos. Con el objetivo de estandarizar al máximo las técnicas y los procedimientos, evitando el potencial sesgo que pudiera producir la evolución necesaria en el ámbito de la medicina y de la cirugía, se planteó el estudio por período de tiempo más que por número de pacientes, habiéndose limitado el estudio del mes previo a la cirugía hasta el mes posterior a la misma. Además, tan solo se incluyeron las cirugías bariátricas por técnica de bypass gástrico, dejando fuera del estudio técnicas bariátricas habituales como la banda gástrica, la tubulización (sleeve), cruce duodenal (switch) u otras. De esta forma, y teniendo en cuenta que en el Hospital Universitario General de Castellón se realizan de una a 2 cirugías bariátricas a la semana excepto durante los períodos vacacionales, y que únicamente se incluía la técnica de bypass gástrico, se han estimado un total de 50 pacientes, de los cuales se excluyeron 8 por falta de datos. No obstante, los datos analizados y los resultados obtenidos con este número de pacientes son lo suficientemente significativos para pensar que con un mayor tamaño muestral los resultados seguirían en esta misma dirección.
Otro de los puntos que se podrían mejorar del presente trabajo es el tiempo de seguimiento de los pacientes. No obstante, dado que el objetivo principal fue evaluar los parámetros nutricionales durante el período de VLCD y compararlo con el mes posterior a la cirugía, esta limitación tendría una menor importancia para el interés del trabajo. Sin embargo, sería interesante hacer un seguimiento a largo plazo de los mismos (5 o 10 años), lo que abre las puertas para futuras investigaciones en esta misma línea de trabajo.
Por otro lado, en este estudio no pudo contarse con un grupo control que no realizara la VLCD para conseguir una pérdida de peso preoperatoria con el que comparar los resultados obtenidos. Esto es debido a que, dados los buenos resultados obtenidos tras años de experiencia, en el Hospital Universitario General de Castellón esta pérdida de peso forma parte del protocolo asistencial y puede considerarse que hacer la VLCD el mes previo a la cirugía es una condición sine qua non para la intervención. No obstante, quizá dentro de un ensayo clínico controlado, podría plantearse la idoneidad y beneficios de la inclusión de un grupo de control.
Por último, en este trabajo no se compararon diferentes formas de perder peso preoperatoriamente como pudieran haber sido una mayor o menor duración de la VLCD, otro tipo de dietas hipocalóricas o terapias conductuales, entre otras. Si bien este no fue el objetivo del presente estudio, también en este case se abre un amplio abanico de posibilidades para futuras investigaciones científicas.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses