Dada la disponibilidad del abordaje laparoscópico y la creciente detección de incidentalomas, las indicaciones de suprarrenalectomía pueden estar cambiando. La Sección de Cirugía Endocrina de la Asociación Española de Cirujanos diseñó una encuesta para analizar las indicaciones actuales de la suprarrenalectomía y sus resultados en los servicios de cirugía españoles.
Material y métodosSe recogieron datos respecto al tipo de hospital y servicio, volumen de procedimientos, estudios de localización y preparación preoperatoria, indicaciones, técnica quirúrgica, instrumental utilizado, y resultados en términos de morbilidad y estancia hospitalaria. Se compararon los resultados de los centros en función de su volumen de actividad, utilizando las pruebas de Mann-Whitney para variables cuantitativas y de la chi al cuadrado para las cualitativas.
ResultadosTreinta y seis centros cumplimentaron el cuestionario e incluyeron 301 suprarrenalectomías realizadas en 2008. Las lesiones extirpadas más frecuentes fueron feocromocitoma (25,2%), adenoma no funcionante (16,2%), aldosteronoma (15,9%), adenoma de Cushing (11,2%), metástasis (10,3%), mielolipoma (5,6%) y carcinoma (4,9%).
Se realizó un abordaje laparoscópico en el 83,7% de casos (el 6,7% requirió conversión a laparotomía). La estancia media hospitalaria fue de 3,9 días para suprarrenalectomía laparoscópica y 7,4 para la laparotómica. En las unidades con un número elevado de casos intervenidos (más de 10 por año) se observó una mayor proporción de pacientes tratados por laparoscopia (p=0,019), con una menor estancia global (p<0,000), así como en los que se realizó una suprarrenalectomía laparoscópica (p<0,000).
ConclusionesEn España, el abordaje laparoscópico para la suprarrenalectomía es la norma, con buenos resultados en términos de morbilidad y estancia hospitalaria. Los centros de volumen alto tienen mejores resultados en relación con el uso de cirugía mínimamente invasiva y la estancia hospitalaria.
The indications for adrenalectomy could be changing by the availability of laparoscopy and the growing detection of incidentalomas. The Endocrine Surgery Section of the Spanish Association of Surgeons conducted a survey to analyse the current indications for adrenalectomy and their results in Spanish surgical departments.
Material and methodsData was gathered as regards the type of hospital and department, volume of procedures, localisation studies and pre-surgical preparations, indications, surgical approach, and results in terms of morbidity and hospital stay. The results of the centres were compared as regards their volume of activity using the Mann-Whitney Test for the quantitative variables and chi squared for the qualitative ones.
ResultsThirty-six centres completed the questionnaire and 301 adrenalectomies were reported to be performed in 2008. Most frequent indications were pheochromocytoma (25.2%), non-functioning adenoma (16.2%), aldosteronoma (15.9%), Cushing adenoma (11.2%), metastasis (10.3%), myelolipoma (5.6%), and carcinoma (4.9%).
Laparoscopic adrenalectomy was performed in 83.7% of cases (6.7% required conversion to laparotomy). The mean hospital stay was 3.9 days for laparoscopic adrenalectomy and 7.4 days for laparotomy. High-volumen units (more than 10 per year) used more frequently the laparoscopic approach (P=.019), and had a shorter overall hospital stay (P<.0001). Laparoscopic adrenalectomy was also associated with a shorter hospital stay (P<.0001).
ConclusionsLaparoscopy for adrenalectomy has become the standard practice in Spain, with good results in terms of morbidity and hospital stay. High volume centres have better results as regards the use of minimally invasive surgery and hospital stay.
La suprarrenalectomía es un procedimiento quirúrgico que se realiza cada vez más frecuentemente, como lo han demostrado grandes series estadounidenses que han analizado altas hospitalarias desde la década de 1980 hasta la actualidad1-3. Esto puede explicarse por la interacción de dos circunstancias. Por un lado, la detección cada vez mayor de lesiones suprarrenales, debida al uso generalizado y la mayor resolución de la tomografía computarizada. La prevalencia de dichas lesiones se estima en alrededor de 4-7% de la población. Por otro lado, la amplia disponibilidad de equipos de cirugía laparoscópica y de profesionales con experiencia en esta vía de abordaje aumenta la probabilidad de que los médicos recomienden una suprarrenalectomía a sus pacientes4. En la actualidad, el procedimiento se asocia a una tasa de mortalidad baja (< 1%) y de morbilidad de un 8-19% en amplias series4-6.
El volumen de actividad del centro hospitalario ha demostrado estar asociado positivamente con mejores resultados postoperatorios tras la realización de diferentes técnicas, incluidos la tiroidectomía, la paratiroidectomía, el bypass coronario, el remplazo de la válvula aórtica, la reparación de aneurisma de aorta abdominal, la cirugía bariátrica, la duodenopancreatectomía, la esofagectomía y la cirugía del cáncer colorrectal7-14. En el campo concreto de la patología suprarrenal, diferentes artículos norteamericanos y europeos han analizado también el factor volumen, detectando una menor tasa de complicaciones postoperatorias y estancia hospitalaria tras una suprarrenalectomía cuando esta es realizada por un cirujano y en un hospital con un volumen alto de actividad quirúrgica1-3,15.
La Sección de Cirugía Endocrina de la Asociación Española de Cirujanos (AEC) diseñó en 2009 una encuesta para conocer el estado actual de la cirugía suprarrenal en nuestro país en cuanto a sus indicaciones, técnicas y resultados, dirigida también a conocer la relación entre el volumen de actividad de los centros hospitalarios con la morbimortalidad y estancia hospitalaria tras este procedimiento. Un análisis preliminar de los resultados, con datos obtenidos de un reducido número de hospitales, fue publicado en el órgano oficial de la European Society of Endocrine Surgeons16. Presentamos los resultados finales de este estudio.
Material y métodosEstudio prospectivo y multicéntrico, derivado del análisis de la encuesta de 31 ítems que, dentro de la Sección de Cirugía Endocrina de la AEC, se desarrolló con el fin de analizar el tipo, el tamaño y la titularidad del hospital, el tipo de unidad que realizaba la cirugía suprarrenal, el servicio al que pertenece y el número de cirujanos que practicaban esta técnica en dicha unidad. Otros temas sobre los que se solicitó información fueron las pruebas de localización y la preparación preoperatoria realizada, la estancia preoperatoria, el volumen total de procedimientos efectuados en 2008, los tipos de patología intervenida, los abordajes quirúrgicos y las contraindicaciones absolutas o relativas consideradas para el abordaje laparoscópico. También se pidió información sobre los detalles técnicos del procedimiento: el número de puertos utilizados en cirugía endoscópica, el tipo de laparoscopios y el material hemostático utilizado, el uso de drenajes, la disponibilidad de ecografía laparoscópica y la tecnología robótica. Por último, se solicitaron los resultados de las tasas de conversiones a laparotomía, morbilidad, reintervenciones urgentes, mortalidad y estancia hospitalaria postoperatoria y global. Las complicaciones se han estudiado de forma agregada, y desglosada en complicaciones generales, intraabdominales y de pared abdominal.
El cuestionario, junto con una carta de presentación, fue enviado por correo electrónico a todos los cirujanos pertenecientes a la AEC a través de su secretaría en julio de 2009. Dos meses después, se envió un correo electrónico adicional a los miembros de la Sección de Cirugía Endocrina de la Asociación. Se han aceptado respuestas hasta diciembre de 2010. Los datos de los cuestionarios devueltos se introdujeron en una base de datos Access 2003. Tras descartar los casos de duplicación de respuesta de la misma unidad, los datos fueron exportados a un archivo SPSS versión 15.0 para su análisis estadístico.
Para analizar los resultados en función del volumen de actividad, se definieron dos grupos: centros de volumen alto (con 10 o más procedimientos en 2008) y de volumen bajo (efectuaron 9 o menos suprarrenalectomías en ese año). En estos subgrupos se compararon los datos relacionados con el tipo de abordaje quirúrgico (laparoscopia o laparotomía), la proporción de tumores malignos (primarios o metastásicos) entre las lesiones intervenidas y las tasas de conversión a laparotomía. Otros datos analizados fueron la tasa de mortalidad, de complicaciones postoperatorias y reoperaciones urgentes, así como la estancia hospitalaria.
Análisis estadísticoSe utilizaron las pruebas de la chi cuadrado y de la U de Mann-Whitney para evaluar diferencias entre los grupos en las variables categóricas y continuas, respectivamente. Todas las pruebas fueron con dos colas y la significación estadística fue fijada en p<0,05.
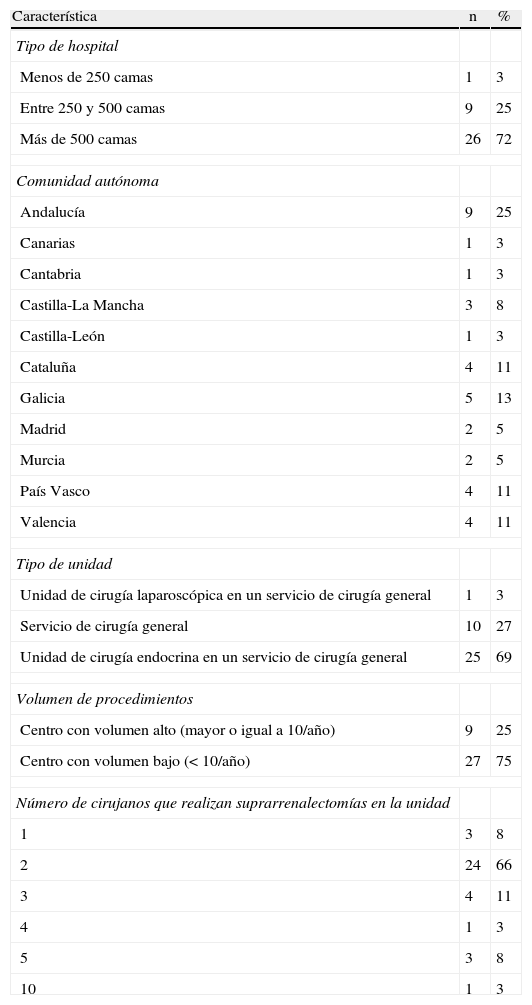
ResultadosTreinta y seis cirujanos pertenecientes a diferentes hospitales respondieron el cuestionario. De ellos, 35 (97%) corresponden a centros públicos, representando una tasa de respuesta del 10,4% de los 334 hospitales públicos españoles registrados en 200817. En la tabla 1 se muestran las diferentes características del centro hospitalario y la unidad. Todas han pertenecido a servicios de cirugía general y aparato digestivo. De los 9 centros de volumen alto de actividad, 8 (89%) corresponden a hospitales de más de 500 camas y uno a un centro de entre 250 y 500 camas.
Características de los centros participantes
| Característica | n | % |
| Tipo de hospital | ||
| Menos de 250 camas | 1 | 3 |
| Entre 250 y 500 camas | 9 | 25 |
| Más de 500 camas | 26 | 72 |
| Comunidad autónoma | ||
| Andalucía | 9 | 25 |
| Canarias | 1 | 3 |
| Cantabria | 1 | 3 |
| Castilla-La Mancha | 3 | 8 |
| Castilla-León | 1 | 3 |
| Cataluña | 4 | 11 |
| Galicia | 5 | 13 |
| Madrid | 2 | 5 |
| Murcia | 2 | 5 |
| País Vasco | 4 | 11 |
| Valencia | 4 | 11 |
| Tipo de unidad | ||
| Unidad de cirugía laparoscópica en un servicio de cirugía general | 1 | 3 |
| Servicio de cirugía general | 10 | 27 |
| Unidad de cirugía endocrina en un servicio de cirugía general | 25 | 69 |
| Volumen de procedimientos | ||
| Centro con volumen alto (mayor o igual a 10/año) | 9 | 25 |
| Centro con volumen bajo (< 10/año) | 27 | 75 |
| Número de cirujanos que realizan suprarrenalectomías en la unidad | ||
| 1 | 3 | 8 |
| 2 | 24 | 66 |
| 3 | 4 | 11 |
| 4 | 1 | 3 |
| 5 | 3 | 8 |
| 10 | 1 | 3 |
n: número de unidades; %: porcentaje.
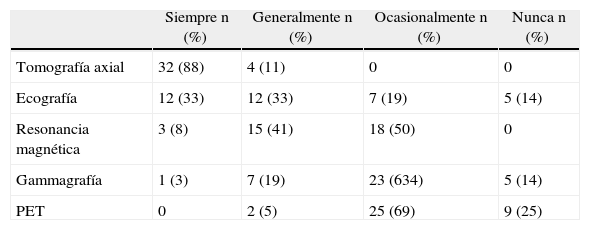
En la tabla 2 se resume el grado de utilización de las diferentes técnicas de localización preoperatoria. Como podemos ver, la más usada ha sido la tomografía axial. En cuanto a la preparación preoperatoria del feocromocitoma, todas las unidades realizan un alfabloqueo seguido de un betabloqueo. Veintiocho centros (77%) utilizan fenoxibenzamina como alfabloqueante y en los restantes 8 (22%) se usa doxazosina. Tres hospitales (8,3%) consideraron como alternativa el uso de antagonistas del calcio. El promedio de días de ingreso preoperatorio para dicha preparación asciende a 2,7, con límites de 0 y 10, y desviación estándar de 2. Por el contrario, la estancia preoperatoria para el resto de las patologías ascendió a 0,7 días, con límites de 0 y 2 y desviación estándar de 0.
Utilización de las diferentes técnicas de localización en las unidades participantes
| Siempre n (%) | Generalmente n (%) | Ocasionalmente n (%) | Nunca n (%) | |
| Tomografía axial | 32 (88) | 4 (11) | 0 | 0 |
| Ecografía | 12 (33) | 12 (33) | 7 (19) | 5 (14) |
| Resonancia magnética | 3 (8) | 15 (41) | 18 (50) | 0 |
| Gammagrafía | 1 (3) | 7 (19) | 23 (634) | 5 (14) |
| PET | 0 | 2 (5) | 25 (69) | 9 (25) |
n: número de unidades que realizan la técnica en cuestión; PET: tomografía por emisión de positrones.
Globalmente, en 2008 se realizaron 301 suprarrenalectomías en estos 36 centros, con un promedio de 8,3 intervenciones por centro (límites 2 y 25, desviación estándar de 5). En centros de volumen alto se realizaron 135 procedimientos, con una media de 15 (límites 10 y 25, desviación estándar de 5). En los centros de volumen bajo se realizaron 166 suprarrenalectomías, con una media de 6,1 (límites 2 y 9, desviación estándar de 2).
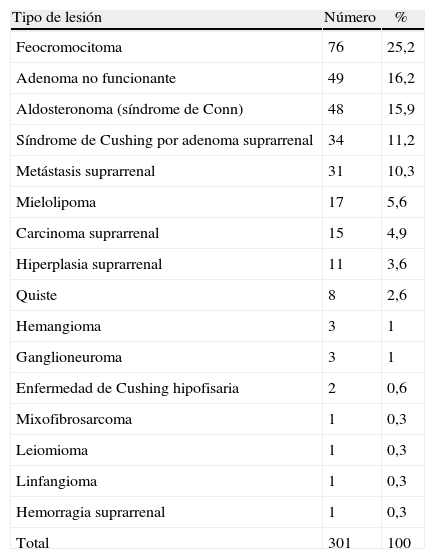
La indicación más frecuente (160 casos, el 53,1% de todos los pacientes) fue la hipersecreción hormonal. En segundo lugar, la presencia de un incidentaloma suprarrenal (64 casos, 21,2% del total), seguido por la sospecha de malignidad en 51 pacientes (16,9%) y la masa suprarrenal con síntomas compresivos en 26 casos. El diagnóstico anatomopatológico de las lesiones extirpadas se recoge en la tabla 3.
Diagnóstico anatomopatológico de las lesiones extirpadas
| Tipo de lesión | Número | % |
| Feocromocitoma | 76 | 25,2 |
| Adenoma no funcionante | 49 | 16,2 |
| Aldosteronoma (síndrome de Conn) | 48 | 15,9 |
| Síndrome de Cushing por adenoma suprarrenal | 34 | 11,2 |
| Metástasis suprarrenal | 31 | 10,3 |
| Mielolipoma | 17 | 5,6 |
| Carcinoma suprarrenal | 15 | 4,9 |
| Hiperplasia suprarrenal | 11 | 3,6 |
| Quiste | 8 | 2,6 |
| Hemangioma | 3 | 1 |
| Ganglioneuroma | 3 | 1 |
| Enfermedad de Cushing hipofisaria | 2 | 0,6 |
| Mixofibrosarcoma | 1 | 0,3 |
| Leiomioma | 1 | 0,3 |
| Linfangioma | 1 | 0,3 |
| Hemorragia suprarrenal | 1 | 0,3 |
| Total | 301 | 100 |
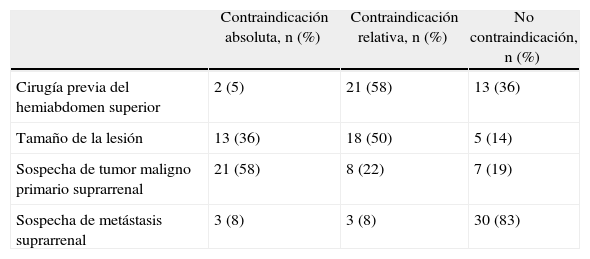
La suprarrenalectomía se realizó por vía laparoscópica y mediante un abordaje lateral transperitoneal en 252 casos (83,7%). Dos hospitales (5%) no habían implementado aún el abordaje laparoscópico. La incisión preferida para la suprarrenalectomía laparotómica fue la subcostal (72% de las unidades), seguida de laparotomía media (22%) y la vía posterior (6%). La tabla 4 muestra la opinión de los cirujanos en torno de diferentes condiciones que podrían impedir el abordaje laparoscópico. El máximo tamaño de la lesión suprarrenal extirpable por vía endoscópica varió a juicio de las distintas unidades. Dieciséis de ellas lo definieron: 15 cm en un caso, 12 cm en otro, 10 cm en 7 unidades, 8 cm en 4 y, por último, 6 cm en 3 unidades.
Opiniones de los cirujanos sobre situaciones que pueden condicionar contraindicaciones al abordaje laparoscópico de las lesiones suprarrenales
| Contraindicación absoluta, n (%) | Contraindicación relativa, n (%) | No contraindicación, n (%) | |
| Cirugía previa del hemiabdomen superior | 2 (5) | 21 (58) | 13 (36) |
| Tamaño de la lesión | 13 (36) | 18 (50) | 5 (14) |
| Sospecha de tumor maligno primario suprarrenal | 21 (58) | 8 (22) | 7 (19) |
| Sospecha de metástasis suprarrenal | 3 (8) | 3 (8) | 30 (83) |
La tabla 5 muestra algunos detalles técnicos de los procedimientos. Las indicaciones recogidas por las distintas unidades para suprarrenalectomía parcial incluyen feocromocitoma bilateral, quistes suprarrenales y adenomas productores de hiperaldosteronismo o de síndrome de Cushing. Como indicaciones para suprarrenalectomía bilateral se recogieron enfermedad de Cushing hipofisaria, hiperplasia suprarrenal bilateral, feocromocitoma y metástasis bilateral.
Detalles técnicos de los procedimientos quirúrgicos
| Característica | n | % |
| Realización de suprarrenalectomías parciales | ||
| Sí | 4 | 11 |
| No | 32 | 89 |
| Realización de suprarrenalectomías bilaterales | ||
| Sí | 22 | 61 |
| No | 14 | 39 |
| Número de trocares para suprarrenalectomía laparoscópica derecha | ||
| Cuatro | 34 | 100 |
| Número de trocares para suprarrenalectomía laparoscópica izquierda | ||
| Tres | 14 | 41 |
| Cuatro | 20 | 59 |
| Tipo de laparoscopio usado | ||
| 0° | 7 | 20 |
| 30° | 15 | 44 |
| Ambos | 12 | 35 |
| Uso de ecolaparoscopia | ||
| Sí | 3 | 9 |
| No | 31 | 91 |
| Uso de tecnología robótica | ||
| Sí (sistema quirúrgico Da Vinci®) | 3 | 9 |
| No | 31 | 91 |
| Instrumentos hemostáticos utilizados | ||
| Sistema de sellado de vasos (Ligasure®) | 9 | 25 |
| Bisturí armónico | 11 | 30 |
| Ambos | 16 | 44 |
| Uso de drenaje tras suprarrenalectomía | ||
| Nunca | 1 | 3 |
| Ocasionalmente | 16 | 44 |
| Generalmente | 8 | 22 |
| Siempre | 11 | 30 |
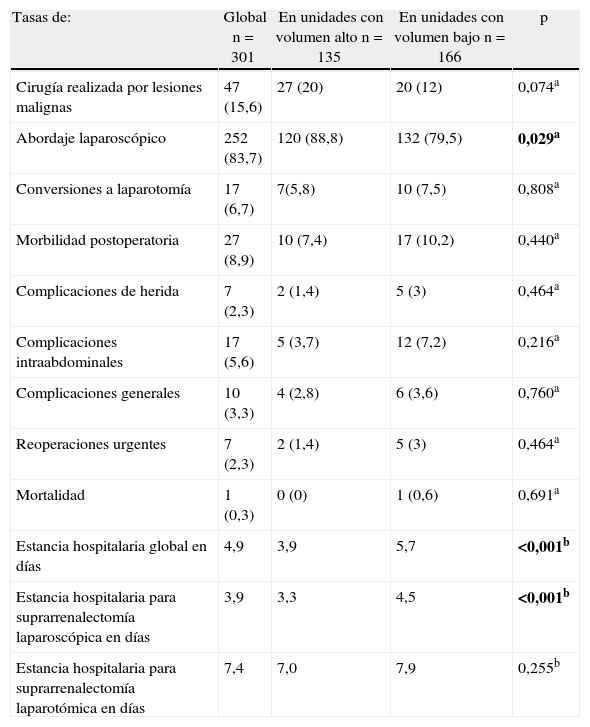
La tabla 6 muestra los resultados en función del volumen de actividad de las unidades de cirugía. Podemos ver que el porcentaje de pacientes intervenidos por vía laparoscópica fue significativamente mayor en las unidades con elevado número de casos. Diecisiete pacientes de la serie (6,7%) requirieron conversión a laparotomía: 8 casos de feocromocitoma, 2 hiperaldosteronismos primarios, 2 casos de hiperplasia suprarrenal bilateral, 2 mielolipomas, un adenoma, una metástasis y un carcinoma suprarrenal. Las causas fueron hemorragia en 8 pacientes, dificultad de identificación de las estructuras en 4 casos, consideraciones anestésicas en 2, tamaño de la lesión en otros 2 e invasión de estructuras adyacentes (carcinoma suprarrenal con invasión de vena cava inferior) en el último paciente.
Resultados en relación con el volumen de actividad de la unidad
| Tasas de: | Global n=301 | En unidades con volumen alto n=135 | En unidades con volumen bajo n=166 | p |
| Cirugía realizada por lesiones malignas | 47 (15,6) | 27 (20) | 20 (12) | 0,074a |
| Abordaje laparoscópico | 252 (83,7) | 120 (88,8) | 132 (79,5) | 0,029a |
| Conversiones a laparotomía | 17 (6,7) | 7(5,8) | 10 (7,5) | 0,808a |
| Morbilidad postoperatoria | 27 (8,9) | 10 (7,4) | 17 (10,2) | 0,440a |
| Complicaciones de herida | 7 (2,3) | 2 (1,4) | 5 (3) | 0,464a |
| Complicaciones intraabdominales | 17 (5,6) | 5 (3,7) | 12 (7,2) | 0,216a |
| Complicaciones generales | 10 (3,3) | 4 (2,8) | 6 (3,6) | 0,760a |
| Reoperaciones urgentes | 7 (2,3) | 2 (1,4) | 5 (3) | 0,464a |
| Mortalidad | 1 (0,3) | 0 (0) | 1 (0,6) | 0,691a |
| Estancia hospitalaria global en días | 4,9 | 3,9 | 5,7 | <0,001b |
| Estancia hospitalaria para suprarrenalectomía laparoscópica en días | 3,9 | 3,3 | 4,5 | <0,001b |
| Estancia hospitalaria para suprarrenalectomía laparotómica en días | 7,4 | 7,0 | 7,9 | 0,255b |
aPrueba de la chi al cuadrado.
bPrueba de Mann-Whitney.
No hubo diferencias estadísticamente significativas en la morbilidad hospitalaria en función del volumen de actividad. Tampoco al desglosar esta en complicaciones generales, intraabdominales y de herida, se alcanzó significación estadística al comparar las unidades en función de su volumen. Las complicaciones generales afectaron a 10 pacientes (3,3%): 4 casos de neumonía, 2 descompensaciones de cardiopatía previa, 2 infecciones del tracto urinario, una trombosis venosa profunda y un síndrome de disfunción multiorgánica tras dehiscencia de anastomosis de colon que llevó a la muerte del paciente en el decimoquinto día postoperatorio.
Las complicaciones de la herida incluyeron 4 casos de infección, 2 eventraciones y una evisceración. La complicación intraabdominal más frecuente (7 casos) fue el hematoma en el lecho de resección. Hubo 2 casos de isquemia del sigma y de linforrea persistente, y un caso de íleo postoperatorio, absceso intraabdominal, perforación duodenal, fístula pancreática, laceración esplénica con necesidad de esplenectomía y, por último, una dehiscencia de anastomosis de colon realizada tras resección segmentaria del ángulo esplénico, necesaria para la extirpación completa de un carcinoma suprarrenal. Este último paciente requirió reintervención, así como otros 6 (2,3% de la serie): 3 hematomas intraabdominales, una isquemia del sigma y los casos de perforación duodenal y evisceración. Como se observa en la tabla 6, la estancia media hospitalaria global y para suprarrenalectomía laparoscópica fue significativamente menor en los centros de alto volumen.
DiscusiónEn los últimos años, varios estudios han mostrado un aumento en la frecuencia de realización de suprarrenalectomías, probablemente relacionado con una mayor detección de masas suprarrenales asintomáticas en estudios radiológicos realizados por otras causas, y también por el uso generalizado de la laparoscopia, un abordaje con baja morbilidad y más aceptable para médicos y pacientes1-4. Esos estudios llegan a la conclusión de que el volumen de actividad de la unidad quirúrgica es un factor relevante en sus resultados, al igual que en otros procedimientos y patologías7-14.
Dado que en España solo había publicadas series retrospectivas de unidades individuales, la Sección de Cirugía Endocrina de la AEC diseñó un cuestionario para determinar el estado actual de la cirugía suprarrenal en el país. El objetivo fue definir cuáles eran los centros, servicios y los cirujanos que realizan esta técnica, y analizar detalles relacionados con el diagnóstico, el tratamiento preoperatorio, el procedimiento quirúrgico y sus resultados. Por otra parte, estos datos podrían ser utilizados como base para un Registro Nacional de Cirugía Suprarrenal, similar a los desarrollados por la asociación para la cirugía laparoscópica de hígado, páncreas, estómago y esófago, así como para la cirugía laparoscópica de puerto único18,19.
Para su distribución se ha utilizado una vía electrónica, a través de un sitio seguro de Internet. Es posible que la baja tasa de respuesta obtenida haya estado influida por no llevar a cabo un mailing postal, a diferencia de otras encuestas sobre cirugía digestiva publicadas recientemente, que han logrado mayores tasas de respuesta: del 55% en la encuesta nacional canadiense de cirugía laparoscópica colorrectal20, el 61% en la encuesta estadounidense sobre el tratamiento multimodal del cáncer colorrectal14 y el 92% en una encuesta realizada en Arabia Saudita sobre el tratamiento laparoscópico de la colecistitis aguda21. Otro factor relacionado con nuestra tasa de respuesta baja puede ser la baja incidencia de la patología quirúrgica suprarrenal, que generalmente se realiza en unidades especializadas de cirugía endocrina o de laparoscopia avanzada. Otra posible razón es que muchos cirujanos no han recibido la encuesta por no pertenecer a la AEC o no estar actualizada su dirección de correo electrónico. Por último, la encuesta no fue enviada a servicios de urología, especialistas que también realizan habitualmente esta técnica, llevando a cabo en Norteamérica hasta un 28% de dichos procedimientos, según el trabajo de Park et al.3.
En nuestro estudio, la cirugía suprarrenal en España se realiza generalmente en grandes hospitales, dentro de unidades de cirugía endocrina, siendo llevada a cabo por un pequeño número de cirujanos. Debido a la escasa incidencia de estos procesos, solo el 50% de los pacientes han sido operados en unidades que realizan 10 o más procedimientos por año, datos similares a los reflejados por registros norteamericanos y europeos1-3,15. También son similares a los de estas series los resultados respecto a las técnicas de localización preoperatoria utilizadas y los tipos de patología intervenida. En cuanto a la preparación preoperatoria del feocromocitoma, el esquema es bastante uniforme en las respuestas obtenidas. El alfabloqueo requerido se ha obtenido generalmente con fenoxibenzamina, aunque el uso de la doxazosina se va abriendo camino en el país, posiblemente debido a su mayor disponibilidad, el permitir la preparación preoperatoria en domicilio y producir menos hipotensión en el periodo postoperatorio.
El abordaje laparoscópico fue la norma, con cifras de utilización (84%) más altas que en trabajos previos, a pesar de que en algunos hospitales no se ha implementado aún el procedimiento. Los cirujanos españoles no consideran contraindicación para este abordaje la cirugía previa en hemiabdomen superior o el diagnóstico de metástasis suprarrenal, pero para la mitad de ellos sí que lo serían las lesiones de gran tamaño y el diagnóstico de carcinoma suprarrenal. Hacemos hincapié en el uso nulo del abordaje endoscópico retroperitoneal posterior o lateral, con buenos resultados en la serie de la Universidad de Essen, publicado por Walz et al.22. La respuesta en este aspecto está probablemente influida por la especialidad de los cirujanos encuestados, no acostumbrados a este abordaje.
Nuestros resultados muestran bajas tasas de conversión a laparotomía (6,7%), morbilidad general (8,9%), reintervenciones urgentes (2,3%) y mortalidad (0,3%), así como una estancia hospitalaria de 4,9 días, datos similares a los publicados en estudios norteamericanos y europeos1,15. Al igual que en otras parcelas quirúrgicas7,14 y en estudios multicéntricos previos que describen los resultados de la cirugía suprarrenal1-3,15, se detecta la influencia del volumen de actividad del centro. Así, en unidades con un elevado número de casos, el abordaje laparoscópico se utiliza con mayor frecuencia y la estancia hospitalaria es más corta.
La tasa de respuesta baja puede ser una limitación principal de nuestro estudio. De hecho, puede haber existido un sesgo de respuesta, al tender a responder con más facilidad los cirujanos que trabajan en unidades especializadas y los más propensos a la cirugía mínimamente invasiva. Sin embargo, creemos que la consistencia con lo obtenido en estudios similares1-3 y haber sido generados sus datos a partir de una muestra representativa de la comunidad quirúrgica española da valor a sus resultados. Por otra parte, esta es la primera aproximación europea a este problema, fuera del estudio danés15. Creemos que es necesario aumentar la difusión de esta iniciativa entre los grupos quirúrgicos españoles, base para la implementación de un Registro Nacional de Cirugía suprarrenal, dependiente de la AEC.
Como conclusión, nuestros datos muestran que la cirugía suprarrenal se realiza en España en hospitales de diversa complejidad. El abordaje laparoscópico es el estándar, con buenos resultados en términos de morbilidad y estancia hospitalaria. Al igual que en estudios previos, el volumen de actividad de la unidad ha sido un factor con impacto en los resultados. Los centros de volumen alto han llevado a cabo la suprarrenalectomía con mayor frecuencia por vía laparoscópica y con menor estancia hospitalaria.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Al resto de cirujanos, unidades y servicios que han cumplimentado y enviado la encuesta a la Sección de Cirugía Endocrina de la AEC: Norberto Casinello Fernández (Servicio de Cirugía General, Hospital Clínico Universitario, Valencia), Elisabeth Bollo Arocena (Servicio de Cirugía General, Hospital de Donostia, San Sebastián), César Pablo Ramírez Plaza (Servicio de Cirugía General, Hospital Universitario Carlos Haya, Málaga), Nuria Muñoz Pérez (Servicio de Cirugía General, Hospital Universitario Virgen de las Nieves, Granada), Francisco Rodríguez González (Servicio de Cirugía General, Hospital Costa del Sol, Marbella, Málaga), Eduardo Domínguez-Adame Lanuza (Servicio de Cirugía General, Hospital Universitario Virgen Macarena, Sevilla), Adolfo Basáñez Amuchástegui (Servicio de Cirugía General, Hospital de Galdácano, Bilbao), Juan Sancho Inserser (Servicio de Cirugía General, Hospital del Mar, Barcelona), José Miguel del Pino Monzón (Servicio de Cirugía General, Hospital Universitario Nuestra Señora de Candelaria, Tenerife), Alejandro Flor Costa (Quirúrgica Cirujanos, Barcelona), Carmen González Sánchez (Servicio de Cirugía General, Hospital Universitario de Salamanca), José Manuel Couselo Villanueva (Servicio de Cirugía General, Hospital Xeral Calde, Lugo), Ana Carrión Tomás (Servicio de Cirugía General, Hospital General Universitario, Alicante), Mario Serradilla Martín (Servicio de Cirugía General, Complejo Hospitalario de Jaén), David Martínez Ramos (Servicio de Cirugía General, Hospital General de Castellón), Marifé Candel Arenas (Servicio de Cirugía General, Hospital Universitario Reina Sofía, Murcia), Nieves Cáceres Alvarado (Servicio de Cirugía General, Hospital Xeral Cíes, Vigo), José María Octavio de Toledo Ubieto (Servicio de Cirugía General, Hospital de Ourense), Joaquín Gómez Ramírez (Servicio de Cirugía General, Hospital Universitario de la Princesa, Madrid), Francisco Mateo Vallejo (Servicio de Cirugía General, Hospital de Jerez, Cádiz), Gonzalo Gutiérrez Fernández (Servicio de Cirugía General, Hospital Universitario Marqués de Valdecilla, Santander), Lourdes Galán Raposo (Servicio de Cirugía General, Hospital Meixoeiro, Vigo), Pedro Cascales Sánchez (Servicio de Cirugía General, Complejo Hospitalario de Albacete), José Manuel Ramia Ángel (Servicio de Cirugía General, Hospital Universitario de Guadalajara), Susana Ros López (Servicio de Cirugía General, Hospital Universitario Arnau de Vilanova, Lleida), Javier Aguiló Lucia (Servicio de Cirugía General, Hospital Lluís Alcanyís, Xátiva, Valencia), Francisco Herrera Fernández (Servicio de Cirugía General, Hospital de Santa Ana, Motril, Granada), Tomás Balsa Marín (Servicio de Cirugía General, Hospital Nuestra Señora del Prado, Talavera de la Reina, Toledo), Teresa Alves Conceiçao (Servicio de Cirugía General. Hospital Torrecárdenas, Almería).
Parte de la información del manuscrito fue presentada como comunicación oral en el IV Congreso de la ESES (European Society of Endocrine Surgeons) celebrado en Viena (Austria), del 13 al 15 de Mayo de 2010; y en el XXVIII Congreso Nacional de Cirugía, celebrado en Madrid, del 9 al 11 de noviembre de 2010. Un análisis preliminar de los resultados, con datos obtenidos de un reducido número de hospitales, fue publicado en el órgano oficial de la ESES (Villar JM, Moreno P, Ortega J, Bollo E, Ramírez CP, Muñoz N, et al. Results of adrenal surgery. Data of a Spanish National Survey. Langenbecks Arch Surg. 2010;395:837-843).