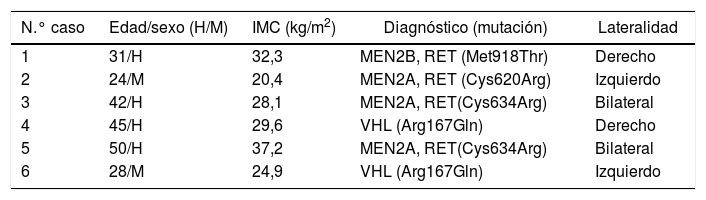
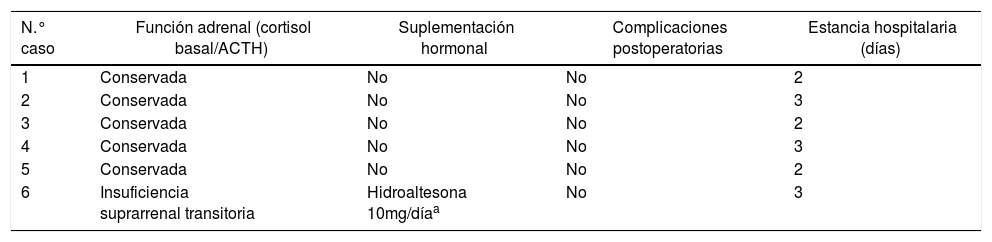
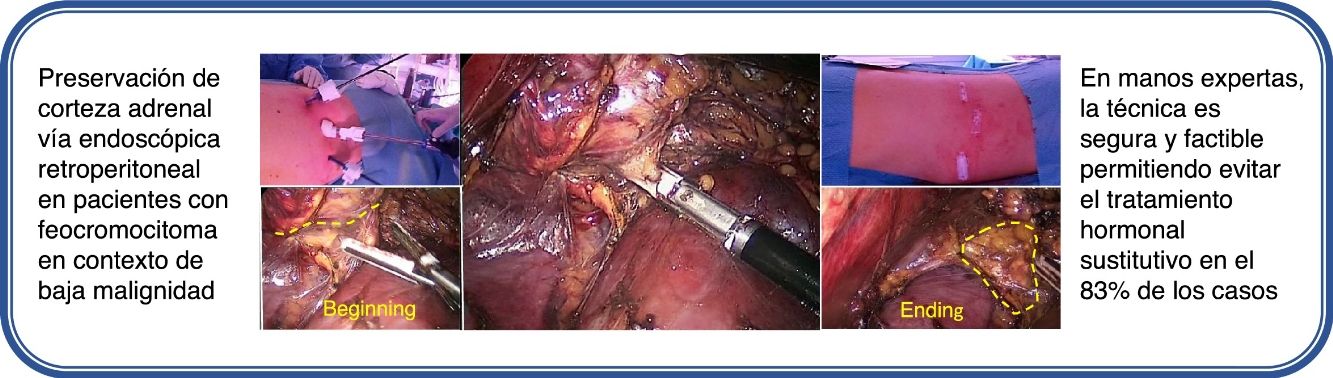
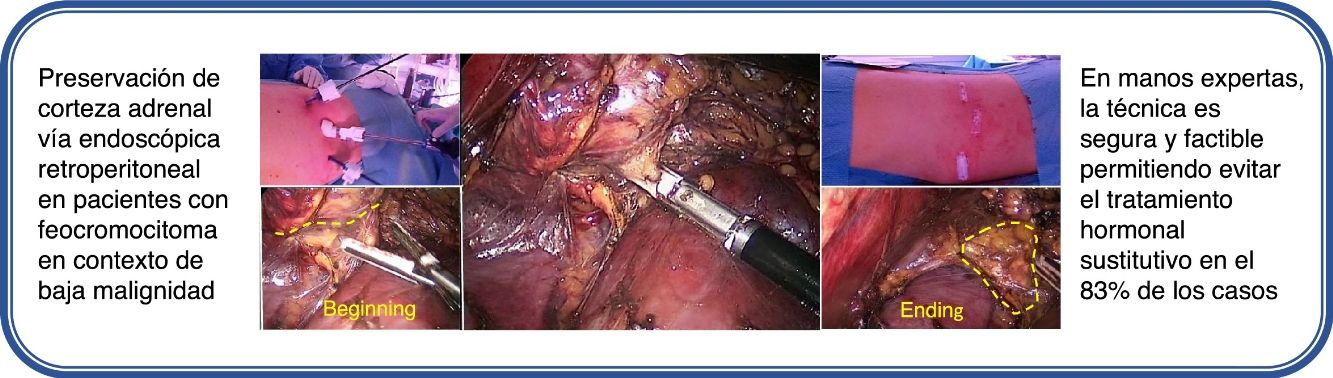
La adrenalectomía con preservación cortical se indica como tratamiento del feocromocitoma bilateral hereditario y esporádico, en casos de bajo riesgo de malignidad, para reducir la posibilidad de insuficiencia suprarrenal asumiendo la eventualidad de una recidiva local. El objetivo del estudio es analizar los resultados funcionales de la adrenalectomía parcial por vía endoscópica retroperitoneal en pacientes monoadrenales o que necesiten una adrenalectomía bilateral.
MétodosEntre enero de 2015 y febrero de 2016 se incluyeron de forma prospectiva pacientes con feocromocitoma asociado a mutaciones con bajo riesgo para malignidad, que aceptaron participar en el estudio. Todos fueron operados por cirujanos especialmente entrenados en este tipo de cirugía, utilizando la misma técnica quirúrgica. Se recogieron variables demográficas y características clínicas, realizando posteriormente el análisis descriptivo de dichas variables.
ResultadosSe registraron un total de 6 pacientes, cuatro asociados al síndrome MEN tipo 2 y dos en contexto del síndrome VHL. No fue precisa ninguna conversión a abordaje laparoscópico o abierto y tampoco complicaciones postoperatorias, la estancia hospitalaria media fue de 2,5 días. Se logró la preservación de corteza adrenal funcionante sin requerimiento corticoideo en 5 (83%) de 6 casos. Con un seguimiento medio de 26,2 ± 6 meses, estos 5 pacientes presentan una función adrenal conservada sin aporte hormonal sustitutivo.
ConclusionesLa adrenalectomía con preservación cortical por vía endoscópica retroperitoneal, en manos expertas, es segura y factible para el tratamiento del feocromocitoma hereditario y esporádico en contexto de baja malignidad, permitiendo evitar la necesidad de aporte corticoideo en la mayoría de los casos.
Cortical-sparing adrenalectomy is a suitable treatment for hereditary and sporadic bilateral pheochromocytoma, in cases of low risk of malignancy, to reduce the possibility of adrenal insufficiency assuming the chance of local recurrence. The aim of the study is to analyze the functional results of partial adrenalectomy by retroperitoneal endoscopic approach in single-adrenal patients or patients requiring bilateral adrenalectomy.
MethodsProspective study between January 2015 and February 2016 including pheochromocytoma patients diagnosed with low risk of malignant mutations. All patients agreed to be included in the study. Experienced endocrine surgeons who have been trained in minimally invasive endocrine surgery performed the procedure using the same surgical technique. Demographic variables and clinical characteristics were collected, subsequently carrying out the descriptive analysis of the data.
ResultsA total of 6 patients were registered, four associated with MEN type 2 syndrome and two in the context of VHL syndrome. Retroperitoneoscopic resection was performed without laparoscopic or open conversion and no postoperative complications; the average hospital stay was 2.5 days. Preservation of the functional cortex without corticosteroids was achieved in 5 (83%) of out 6 cases with a follow-up of 26.2 ± 6 months. Today, these 5 patients have a preserved adrenal function without hormone replacement.
ConclusionsCortical-sparing adrenalectomy by the retroperitoneal endoscopic approach, in expert hands, is safe and feasible for the treatment of hereditary and sporadic pheochromocytoma in a context of low malignancy, making it possible to avoid the need for corticoid replacement in most cases.
El feocromocitoma es un tumor neuroendocrino poco frecuente originado de las células cromafines en la m‚dula adrenal1. Este tumor aparece de manera bilateral en pacientes con alteraciones genéticas, la mayoría englobadas en síndromes como son la neurofibromatosis tipo 1 (NF-1) o enfermedad de von Recklinghausen, la neoplasia endocrina múltiple tipo 2 (MEN2), la enfermedad de Von Hippel-Lindau (VHL) o el síndrome de paraganglioma-feocromocitoma hereditario con mutaciones de alta penetrancia para desarrollar lesiones suprarrenales benignas2. El 50% de los pacientes con MEN2 y 20% de los VHL han desarrollado un feocromocitoma bilateral antes de la quinta década de vida y a la mayoría de estos pacientes se les plantea la necesidad de realizar una adrenalectomía completa de ambas glándulas metacrónica o sincrónicamente3.
Para los pacientes que desarrollan una enfermedad bilateral, la extirpación completa de ambas glándulas adrenales conlleva una insuficiencia suprarrenal de por vida, con un mayor riesgo de muerte por crisis addisoniana, incluso aquellos pacientes con una adecuada formación sobre la terapia hormonal sustitutiva4. En este contexto, surge la idea de realizar una extirpación parcial de la glándula con el fin de conservar una correcta función adrenal.
La adrenalectomía con preservación de corteza se fundamenta en la identificación de tumores con bajo riesgo de malignización, asumiendo un riesgo razonable de recidiva del tumor que puede ser fácilmente diagnosticado y tratado durante el seguimiento convencional5, por lo que adquiere especial relevancia una correcta selección de los pacientes. Aunque el mayor porcentaje de feocromocitomas bilaterales se producen mayoritariamente en el contexto de MEN tipo 2 o VHL cuyo perfil suele ser benigno, los feocromocitomas en pacientes con mutaciones en los genes que codifican SDHB (subunidad B de succinato deshidrogenasa) o MAX (protooncogén mielocitótico viral asociado con el factor X) tienen mayor riesgo de malignidad6 y deberían ser excluidos. Además, es relevante destacar que el riesgo de recidiva es muy superior en el feocromocitoma bilateral hereditario frente al esporádico, al ser de carácter difuso en la médula adrenal.
El objetivo de esta investigación es evaluar si el abordaje retroperitoneal permite preservar corteza adrenal funcionante de manera segura y reproducible en pacientes de bajo riesgo de malignidad con indicación de adrenalectomía bilateral (metacrónica o sincrónica) y valorar sus ventajas en función de nuestros resultados.
MétodosSe ha diseñado un estudio prospectivo en pacientes con feocromocitoma, intervenidos entre enero de 2015 y febrero de 2016 en nuestro centro. El estudio recibió la aprobación por parte del comité de ética e investigación clínica de nuestro hospital. Todos los casos se incluían una vez habían consentido de manera específica aceptar preservar tejido adrenal. Los pacientes elegibles debían presentar por resonancia magnética nuclear al menos un tercio de la glándula adrenal sana que pudiese mantenerse in situ. El diagnóstico de feocromocitoma debía asociarse a mutaciones con bajo riesgo para malignidad, en base de la historia clínica, familiar y el estudio genético6–8. En ningún caso se debían detectar signos de malignidad durante el estudio preoperatorio. Aquellos casos que no cumplieron los criterios anteriormente expuestos o no fuesen aptos para dicha intervención fueron excluidos del estudio.
Siguiendo el protocolo de nuestro centro y las guías internacionales en vigor7–9 el diagnóstico de feocromocitoma se constató a partir de pruebas, bioquímicas, y hormonales específicas, respectivamente, aumento de las metanefrinas y normetanefrinas plasmáticas en MEN2 y de las normetanefrinas en VHL y de imagen (TAC suprarrenal y gammagrafía suprarrenal con I123-MIBG). Todos los pacientes recibieron tratamiento con alfabloqueantes (Doxazosina®) en dosis adaptadas de manera preoperatoria para el control de la tensión arterial y para el bloqueo secretor. En dos casos fue necesario añadir bajas dosis de betabloqueantes (Bisoprolol®) para el control de la frecuencia cardiaca. La función suprarrenal preoperatoria (cortisol, ACTH, electrólitos) fue normal en todos los casos incluidos.
En todos los casos ofreció la cirugía adrenal mediante el abordaje endoscópico retroperitoneal posterior (técnica que aplicamos estandarizada desde el año 2011), obteniendo el consentimiento informado de cada uno de ellos. Sobre la técnica quirúrgica cabe resaltar la posición del paciente en decúbito prono Jack-knife modificado. Por pasos, inicialmente se realiza una incisión por debajo de la 12.ª costilla derecha o izquierda (dependiendo de la lateralidad) y se crea un pequeño espacio en la zona retroperitoneal.
Se procede a la colocación de otro puerto de entrada lateral de 5mm. Se insufla dióxido de carbono a una presión de unos 20mmHg en el espacio retroperitoneal. Se procede a la disección a través de la fascia de Gerota hasta lograr identificar la musculatura paravertebral. Se coloca un tercer puerto de entrada medial de 12mm. Tras descender el polo superior renal se localiza la glándula adrenal. El siguiente paso consistirá en realizar la resección parcial de la glándula con sellador endoscópico, preservando corteza adrenal sana, así como su vena de drenaje principal y parte del pedículo arterial a ese nivel. Para terminar, se extrae la tumoración por medio de una bolsa a través de un puerto de entrada de 12mm. No se dejan drenajes de forma rutinaria.
Como variables a analizar cabe destacar: las características de los pacientes (edad, sexo, índice de masa corporal, síndrome con la mutación genética y lateralidad de la lesión, lesión única o bilateral), los datos obtenidos para el diagnóstico (metanefrinas plasmáticas, pruebas de imagen, función suprarrenal y síntomas), los datos intraoperatorios (vía de abordaje, tiempo quirúrgico, pérdidas hemáticas e incidencias durante la intervención) y por último los datos obtenidos en el postoperatorio (monitorización de la función adrenal, requerimientos de suplementación hormonal suprarrenal, complicaciones, estancia hospitalaria, recidiva del feocromocitoma por imagen y hormonal). Una vez registrada toda la información en una base de datos de forma codificada y anónima, se procedió a su análisis estadístico utilizando el programa SPSS® 12.0 para Windows. Los resultados se expresan como mediana (rango) o media ± desviación estándar (DE) según corresponda.
ResultadosSe incluyeron un total de 6 pacientes, con una edad media de 36 ± 16 años y un IMC medio de 28,7kg/m2 (rango 20,4-37,2). Como antecedentes a destacar, tres de ellos tenían cirugía abdominal previa. Sobre la etiología de las lesiones adrenales, dos pacientes presentaban un feocromocitoma bilateral al diagnóstico, en contexto del síndrome MEN 2A, por lo que se decidió realizar un doble abordaje en el mismo acto quirúrgico. Los otros cuatro pacientes tenían una adrenalectomía total de la glándula contralateral realizada previamente. Dos asociados con el síndrome de VHL y dos en contexto del síndrome MEN 2A (tabla 1). El diagnóstico se realizó por medio de análisis sanguíneo, detectando aumento de las metanefrinas y normetanefrinas en plasma según su etiología (MEN 2 versus VHL) en todos los casos. En el estudio por imagen se observó la lesión por TAC suprarrenal, y de confirmarse alteración, tanto analítica como por imagen, se realizó una gammagrafía suprarrenal con I123-MIBG y una resonancia magnética nuclear (tabla 2).
Características clínicas de los pacientes intervenidos
| N.° caso | Edad/sexo (H/M) | IMC (kg/m2) | Diagnóstico (mutación) | Lateralidad |
|---|---|---|---|---|
| 1 | 31/H | 32,3 | MEN2B, RET (Met918Thr) | Derecho |
| 2 | 24/M | 20,4 | MEN2A, RET (Cys620Arg) | Izquierdo |
| 3 | 42/H | 28,1 | MEN2A, RET(Cys634Arg) | Bilateral |
| 4 | 45/H | 29,6 | VHL (Arg167Gln) | Derecho |
| 5 | 50/H | 37,2 | MEN2A, RET(Cys634Arg) | Bilateral |
| 6 | 28/M | 24,9 | VHL (Arg167Gln) | Izquierdo |
Arg: arginina; Cys: cisteína; Gln: glutamina; H: hombre; IMC: índice de masa corporal; M: mujer; MEN2: neoplasia endocrina múltiple tipo 2; Met: metionina; Thr: treonina; VHL: enfermedad de Von Hippel-Lindau.
Características preoperatorias en el diagnóstico de feocromocitoma
| N.° caso | MN/NMN (pg/ml) | Pruebas de imagen | Función suprarrenal (cortisol basal/ACTH) | Clínica sugestiva de feocromocitoma |
|---|---|---|---|---|
| 1 | 465/352 | TAC+/MIBG- | N | Asintomático |
| 2 | 671/310 | TAC+/MIBG+ | N | Asintomático |
| 3 | 2363/1225 | TAC+/MIBG+ | N | HTA, palpitaciones |
| 4 | 84/694 | TAC+/MIBG- | N | Asintomático |
| 5 | 1402/945 | TAC+/MIBG+ | N | HTA, palpitaciones |
| 6 | 91/1037 | TAC+/MIBG+ | N | HTA, palpitaciones |
ACTH: hormona adrenocorticotropa; HTA: hipertensión arterial; MIGB: gammagrafía con meta-yodobenzilguanidina; MN/NMN: metanefrinas/normetanefrinas, valores normales: MN < 90 y NMN < 200 pg/ml; ml: mililitros; N: normal; pg: picogramos; TAC: tomografía axial computarizada.
En todos se completó la cirugía adrenal mediante el abordaje endoscópico retroperitoneal, sin necesidad de conversión a cirugía abierta o laparoscópica. El tiempo quirúrgico promedio fue de 45 ± 26min para adrenalectomía unilateral y 128 ± 23min para bilateral. Las pérdidas hemáticas fueron de 33 ± 14ml. No se registraron complicaciones intra- o postoperatorias y no ha habido mortalidad en la serie (tabla 3).
Características intraoperatorias de los pacientes intervenidos
| N.° caso | Vía de abordaje | Tiempo quirúrgico (min) | Pérdidas hemáticas (ml) | Incidencias intraoperatorias |
|---|---|---|---|---|
| 1 | Retroperitoneal | 49 | 45 | Ninguna |
| 2 | Retroperitoneal | 28 | 25 | Ninguna |
| 3 | Retroperitoneal | 105 | 60 | Ninguna |
| 4 | Retroperitoneal | 64 | 20 | Ninguna |
| 5 | Retroperitoneal | 152 | 35 | Ninguna |
| 6 | Retroperitoneal | 37 | 15 | Ninguna |
min: minutos; ml: mililitros.
La monitorización postoperatoria inmediata se realizó en la unidad de cuidados intermedios, siendo posible iniciar la ingesta oral la misma tarde de la cirugía, y tras pasar 24 h de observación, todos fueron trasladados a sala convencional. Los seis pacientes presentaron normalización rápida de los valores plasmáticos de metanefrinas y normetanefrinas, así como, de estar presentes, remisión de los síntomas secundarios al feocromocitoma. Los pacientes con preservación de la corteza suprarrenal han mantenido una función suprarrenal (cortisol basal, ACTH, Na, K) dentro del rango de la normalidad, tanto en los casos unilaterales como bilaterales. En un caso se realizó la adrenalectomía unilateral completa observándose insuficiencia suprarrenal transitoria durante el postoperatorio inmediato con necesidad de tratamiento parcial sustitutivo con glucocorticoides durante 3 meses. No se registraron complicaciones postoperatorias y no ha habido mortalidad en la serie. La estancia hospitalaria media fue de 2,5 días (rango 2-4). Fue posible preservar la corteza adrenal en todos los casos salvo en uno, cuya lesión medía más de 5cm imposibilitando preservar tejido sano (tabla 4). La anatomía-patología definitiva confirmó la presencia de feocromocitoma benigno en todos los casos, con un tamaño medio de 3,7cm (rango 1,7-5,1).
Características postoperatorias de los pacientes intervenidos
| N.° caso | Función adrenal (cortisol basal/ACTH) | Suplementación hormonal | Complicaciones postoperatorias | Estancia hospitalaria (días) |
|---|---|---|---|---|
| 1 | Conservada | No | No | 2 |
| 2 | Conservada | No | No | 3 |
| 3 | Conservada | No | No | 2 |
| 4 | Conservada | No | No | 3 |
| 5 | Conservada | No | No | 2 |
| 6 | Insuficiencia suprarrenal transitoria | Hidroaltesona 10mg/díaa | No | 3 |
ACTH: hormona adrenocorticotropa.
Durante un período de seguimiento medio de 26,2 ± 6 meses, ningún paciente ha presentado recidiva hormonal o por imagen. Por tanto, la tasa de remisión para los pacientes a los que fue posible preservar la corteza adrenal es del 100%. Con respecto a la función adrenal a medio plazo, tanto los 5 pacientes a los que se pudo preservar corteza adrenal unilateral, como el paciente operado con adrenalectomía total unilateral, persistieron con una función hormonal conservada sin aporte medicamentoso sustitutivo.
En la actualidad, los pacientes continúan en seguimiento por el servicio de endocrinología de nuestro centro. Se realizan controles del funcionamiento del eje adrenal y la posible recidiva del feocromocitoma por medio de pruebas hormonales anuales con metanefrinas plasmáticas, cortisol basal, ACTH, bioquímica sérica (Na, K, FG, etc.) y por imagen (TC suprarrenal). Hasta la fecha no se ha observado recidiva tumoral en ninguno de los pacientes a los que se les ha podido preservar la corteza de la glándula adrenal.
DiscusiónHoy en día, las indicaciones de la adrenalectomía con preservación cortical todavía no están claramente definidas, si bien se acepta su realización en pacientes afectos de feocromocitoma bilateral hereditario, principalmente en el contexto de síndromes genéticos que asocian feocromocitomas benignos. Aunque existe el riesgo de recidiva en el remanente adrenal, la técnica con preservación de corteza es cada vez más exigida por pacientes bien informados para prevenir la terapia de suplementación con corticoides y el peligro que representa las crisis addisonianas. Existe consenso también, en que la historia familiar de feocromocitomas malignos10 o la presencia de mutaciones asociadas a estos6 representaría una contraindicación absoluta de este procedimiento. En nuestra serie no hay ningún caso de feocromocitoma maligno.
Desde la primera adrenalectomía laparoscópica por feocromocitoma realizada a principios de los años noventa11, la técnica laparoscópica transperitoneal ha ido sustituyendo el enfoque abierto hasta ser considerada en la actualidad el gold standard12 para el tratamiento de pacientes con tumores adrenales, habiendo demostrado ventajas evidentes sobre la cirugía abierta13, destacando una disminución de las pérdidas hemáticas, así como un menor tiempo de hospitalización, una recuperación más rápida y un gasto sanitario menor.
A pesar de considerarse que la extirpación adrenal parcial podría tener ventajas en algunos pacientes, especialmente en aquellos con tumores bilaterales, esta preservación por vía laparoscópica anterior es considerada técnicamente difícil dado que implica un riesgo elevado de hemorragia parenquimatosa y se exige para la mayoría de los autores una ubicación excéntrica de la lesión en la glándula, junto con un diámetro tumoral de menos de 3cm y preservando en torno al 30% de la glándula14. En series publicadas por grupos que la han realizado, los resultados funcionales no han sido los esperados, requiriendo suplementación corticoidea tras la intervención en hasta el 60% de los casos15.
Como expone Sasagawa et al.16 el abordaje endoscópico retroperitoneal parece tener ventajas específicas comparado con el abordaje laparoscópico transperitoneal. Se evita por completo el acceso a la cavidad peritoneal, la manipulación y la movilización del intestino son inexistentes por lo que la recuperación postoperatoria funcional es más rápida. También sería de elección para pacientes con adherencias intraperitoneales secundarias a cirugía abdominal previa, haciendo desaparecer el riesgo de lesiones intestinales y reduciendo el tiempo operatorio. En nuestra serie 3 (50%) de 6 pacientes habían sido operados previamente, dos de ellos (33%) por laparotomía.
De acuerdo con el grupo de Walz17, la preservación adrenal cortical mediante endoscopia retroperitoneal permite una visión magnificada de la glándula y su vascularización, lo que favorece al cirujano realizar una disección minuciosa y trazar un plano de resección seguro a la hora de preservar tejido sano y extirpar el tumor sin romperlo. Además, el tiempo operatorio para el abordaje endoscópico retroperitoneal posterior informado en grandes series de pacientes es menor a los 70 min17,18. En nuestra serie es de 45 min de promedio, siendo en ambos casos, una operación más corta respecto a lo publicado para la adrenalectomía por abordaje transabdominal19.
Otro aspecto relevante es las escasas pérdidas hemáticas que se producen en el abordaje retroperitoneal, siendo menor a los 50ml en todos los pacientes de nuestra serie, consistente con lo reportado por otros grupos que utilizan el mismo abordaje20 y claramente inferior al contabilizado por vía laparoscópica anterior21. Del mismo modo, la morbilidad postoperatoria publicada en las series de endoscopia retroperitoneal es muy baja; nuestro grupo de pacientes no presentó ninguna complicación. Todos estos beneficios facilitan una recuperación excelente del paciente en poco tiempo. Así el ingreso hospitalario es corto, como sucede en nuestro estudio con una estancia media de 2,5 días, lo que debería suponer un menor gasto sanitario como explica Kiriakopoulos et al.22.
Las series publicadas hasta el momento, salvo la del Profesor Walz et al.23, son pequeñas en número de pacientes. A pesar de ello, cuando se comparan ambos abordajes, se constatan algunos de los beneficios de la vía endoscópica retroperitoneal posterior, como es una pronta recuperación postoperatoria24,25. No parece presentar diferencias significativas si se comparan las complicaciones con la adrenalectomía total, siempre que se realice por cirujanos con una amplia experiencia en técnicas mínimamente invasivas, así como en cirugía endocrina26.
Como se demuestra en nuestro grupo, los resultados funcionales obtenidos tras la preservación de corteza adrenal son excelentes tras la endoscopia retroperitoneal. Hay 5 (83%) de los 6 casos operados que continúan sin la necesidad de tratamiento sustitutivo hormonal, estos resultados coinciden obtenidos por otros grupos con el mismo abordaje27 y son superiores a los de series publicadas con abordaje laparoscópico28.
La adrenalectomía endoscópica retroperitoneal con preservación de corteza adrenal es una técnica segura y factible en manos de cirujanos con experiencia. Siendo, además, una opción técnica adecuada para pacientes afectos de feocromocitoma bilateral, en los que hayamos excluido mutaciones asociadas a un alto índice de malignidad (mutaciones para SDHB o MAX), con el fin de evitar la necesidad de terapia hormonal sustitutiva con corticoides de por vida, sin incrementar el riesgo de recidiva de estos pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.