La incorporación de una dieta saludable, ejercicio físico regular junto a la supresión del hábito tabáquico son las primeras medidas para reducir el riesgo cardiovascular en los pacientes con dislipemia aterogénica. En estas personas se debe mejorar la calidad nutricional de su alimentación, sustituyendo los alimentos con mayor efecto aterogénico, por otros de efecto más saludable. Hay una sólida evidencia de que los patrones alimentarios de base vegetal, bajos en ácidos grasos saturados, colesterol y sodio, con un alto contenido en fibra, potasio y ácidos grasos insaturados, son beneficiosos y reducen la expresión de los factores de riesgo cardiovascular. Este documento se centra en el papel que juega la nutrición en la prevención y tratamiento de la dislipemia aterogénica, aportando las evidencias actuales que sirvan de herramienta a los profesionales de la salud en su manejo clínico. Para facilitar su lectura dichas recomendaciones se expondrán en un formato de tablas amigable, jerarquizando por diferentes niveles de evidencia.
The incorporation of a healthy diet, regular physical exercise and smoking cessation are the initial measures to reduce cardiovascular risk in patients with atherogenic dyslipidemia. In these patients, the nutritional quality of their diet should be improved, replacing foods with a greater atherogenic effect for others with a healthier effect. There is strong evidence that plant-based dietary patterns, low in saturated fatty acids, cholesterol and sodium, with a high content of fiber, potassium and unsaturated fatty acids, are beneficial and reduce the expression of cardiovascular risk factors. This document focuses on the role of nutrition in the prevention and treatment of atherogenic dyslipidemia, providing current evidence to serve as a tool for health professionals in its clinical management. To facilitate the reading of these recommendations, they are presented in a user-friendly table format, with a hierarchy of different levels of evidence.
La dislipemia aterogénica (DA) es un proceso muy frecuente en los países occidentales y su asociación con la obesidad, el síndrome metabólico y la diabetes, justifica su elevada prevalencia en nuestra sociedad. Se define por un incremento de los niveles plasmáticos de triglicéridos totales (TG) y un descenso del colesterol de las lipoproteínas de alta densidad (c-HDL), que se acompaña habitualmente de un aumento de las lipoproteínas ricas en TG (LRT) y portadoras de apolipoproteína B (apoB) y un discreto aumento de la concentración de colesterol de las lipoproteínas de baja densidad (c-LDL), con predominio de partículas LDL pequeñas y densas1. Desde la perspectiva clínica, la presencia de DA, sobre todo en el caso de la diabetes, favorece un incremento de riesgo de la isquemia miocárdica y, por tanto, un mayor riesgo cardiovascular (RCV). Este proceso es metabólicamente complejo, dado que supone la presencia plasmática de diferentes moléculas con capacidad aterógena, pero ninguna de ellas es un marcador diagnóstico exclusivo, ni tampoco son fácilmente detectadas por los métodos diagnósticos accesibles en la práctica clínica. Por otro lado, la DA es un elemento crítico que contribuye de manera evidente al riesgo residual, el cual persiste a pesar de un tratamiento hipolipemiante correcto y un adecuado control del c-LDL. En la actualidad, diferentes grupos de expertos como el de Dislipidemia Aterogénica de la Sociedad Española de Arteriosclerosis, han llegado a consensos que permiten, a partir de los marcadores accesibles, con frecuencia indirectos, alcanzar una evidencia asumible de la presencia de esta entidad, para poder garantizar la toma de decisiones eficaces para su manejo. A pesar de todo ello, en la actualidad la DA es una entidad clínica que desafortunadamente cumple las 3 fatídicas «ies», como es el hecho de que se encuentra infradiagnosticada, infratratada e infracontrolada.
Las recomendaciones actuales para el manejo de la DA plantea como objetivo normalizar el c-LDL y controlar la hipertrigliceridemia, lo que conllevará reducir los niveles de apoB, el número de LRP, el c-no HDL, y aumentar el c-HDL. La estrategia de dicho manejo incluye recomendaciones de un estilo de vida saludable y posteriormente el empleo de fármacos, incluyendo las estatinas, los fibratos, los ácidos grasos n-3, la ezetimiba y los inhibidores de PCSK9, en menor medida. Los cambios adecuados del estilo de vida reducen significativamente el RCV, por lo que en su manejo se debe recomendar un patrón saludable de alimentación, actividad física regular y abandonar el hábito tabáquico. Este documento se centra en el papel que juega la nutrición en la prevención y tratamiento de la DA, aportando las evidencias actuales que sirvan de herramienta a los profesionales de la salud en su manejo clínico. Así, en función de las evidencias existentes, se van a analizar los diferentes patrones de dieta saludables, así como las principales recomendaciones por grupos de alimentos. Para facilitar su lectura dichas recomendaciones se expondrán en un formato de tablas amigable, jerarquizando por diferentes niveles de evidencia.
Para ello, se efectuarán 3 tipos de recomendaciones:
- 1.
Fuerte: basada en ensayos clínicos y metaanálisis que incorporen criterios de calidad.
- 2.
Moderada: apoyada en estudios de cohorte prospectivos y en estudios de casos y controles.
- 3.
Débil: justificada por consensos y opiniones de expertos o basada en una práctica clínica dilatada.
Las diferentes dietas saludables tienen muchos componentes en común, algunos de ellos recomendables como las frutas, las verduras, los frutos secos, las legumbres y el pescado, mientras que otros se deben restringir como los alimentos ricos en grasa saturada, los que tienen azúcar añadido, abundante sal o han sido procesados. Hay una fuerte evidencia de que los patrones alimentarios de base vegetal, bajos en ácidos grasos saturados, colesterol y sodio, con un alto contenido en fibra, potasio y ácidos grasos insaturados, son beneficiosos y reducen la expresión de los factores de RCV2. Adicionalmente en la relación entre nutrición y DA es fundamental dirigir los esfuerzos a prevenir la ganancia de peso o reducir su exceso en caso de sobrepeso u obesidad.
Como patrones saludables de alimentación destacan la dieta mediterránea, la dieta DASH, la dieta vegano-vegetariana y el Índice de Alimentación Saludable Alternativo, todos de base vegetal, y con abundantes hidratos de carbono (HC) complejos. Los datos de grandes estudios de cohortes y, en el caso de la dieta mediterránea, el estudio clínico aleatorizado PREDIMED, indican que la adherencia a estos patrones de alimentación confiere un claro beneficio cardiovascular. Con relación a las grasas comestibles, el aceite de oliva virgen es la grasa culinaria más eficaz en la prevención de las ECV. Hace unos años el estudio PREDIMED, demostró que los participantes asignados a la dieta mediterránea suplementada con aceite de oliva virgen extra o con frutos secos experimentaron una reducción media del 30% de episodios cardiovasculares mayores3, aparte de otros efectos beneficiosos, entre ellos la reducción del riesgo de diabetes mellitus tipo 2 (DM2). Recientemente hemos publicado los resultados del estudio CORDIOPREV, un ensayo clínico aleatorizado incluyendo 1.002 pacientes con enfermedad coronaria establecida que recibieron una intervención dietética con dieta mediterránea rica en aceite de oliva virgen frente a una dieta baja en grasa rica en HC complejos, durante 7 años. Se objetivó una disminución en la frecuencia de eventos cardiovasculares mayores de un 26% en los participantes que siguieron la dieta mediterránea comparados con el de la dieta baja en grasas4. Estos resultados son relevantes para la práctica clínica, apoyando el uso de la dieta mediterránea para prevenir la recurrencia de la enfermedad cardiovascular (CV) y reducir su riesgo residual a pesar de un tratamiento hipolipemiante adecuado. En definitiva, la dieta mediterránea es un modelo para considerar en pacientes con DA, de acuerdo con sus preferencias.
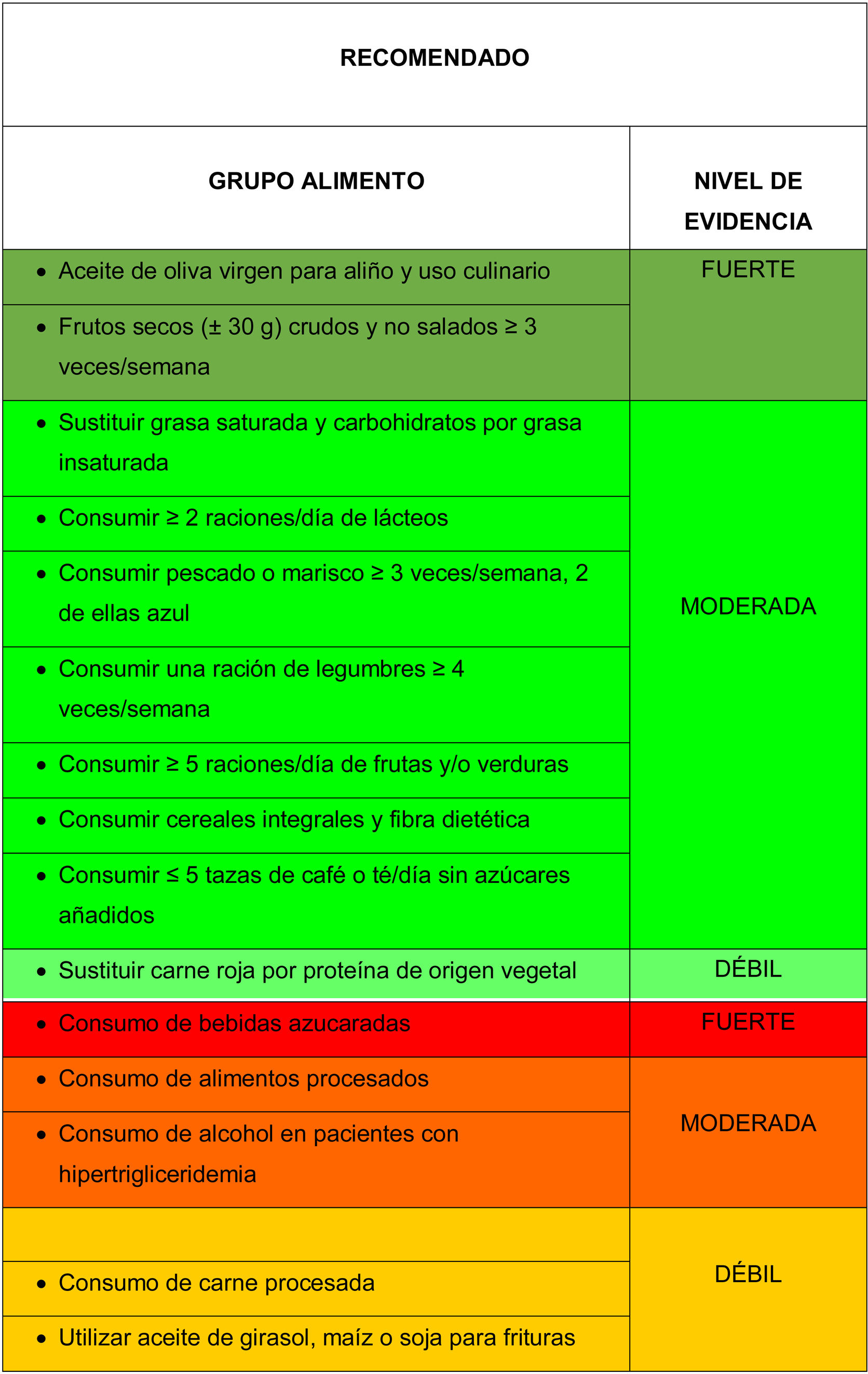
Grupos de alimentosA continuación, se exponen las principales recomendaciones de los diferentes grupos de alimentos para la prevención y tratamiento de la DA (tabla 1). Además, se reseñan los grupos de alimentos recomendados y desaconsejados para la prevención y tratamiento de la DA, con el nivel de evidencia disponible (tabla 2).
Principales recomendaciones de los diferentes grupos de alimentos para la prevención y el tratamiento de la dislipemia aterogénica
| Grasas comestibles |
| - Sustituir las fuentes alimentarias de grasa saturada por insaturada mejora el perfil lipídico, los componentes del síndrome metabólico5, el control glucémico y la resistencia a la insulina6.- El reemplazo dietético de hidratos de carbono por grasa insaturada reduce la trigliceridemia, incrementa el c-HDL y reduce la presión arterial7.Evidencia moderada. |
| - La grasa más recomendable para aliño y uso culinario diario es el aceite de oliva virgen2–4. Además de su riqueza en grasa monoinsaturada (ácido oleico), su elevado contenido en micronutrientes, entre los que destaca los polifenoles, puede ser responsable de sus efectos de mejora en el perfil lipídico y antiaterógenos8.Evidencia fuerte. |
| - Los aceites de girasol, maíz y soja a temperaturas elevadas experimentan fenómenos oxidativos con la producción de radicales libres y otras moléculas pro-inflamatorias, por lo que no son recomendables para fritura9. El consumo de alimentos fritos se relaciona con mayor riesgo de cardiopatía isquémica10. En el seguimiento de una cohorte española no aparece dicha asociación11, ni se presenta mayor riesgo de ictus12, debido probablemente a las características de la grasa culinaria empleada en nuestro país (mayoritariamente aceite de oliva).Evidencia débil. |
| Carnes |
| - El consumo de carne (no superior a 4 raciones por semana) no resulta perjudicial para el RCV y la DM213. Es preferible elegir piezas magras, y retirar la piel y la grasa visible antes de su cocinado.- Sustituir la carne roja por otras fuentes proteicas vegetales mejora el perfil lipídico14 y puede reducir el riesgo de cardiopatía isquémica15.Evidencia débil. |
| - El consumo de carne procesada está relacionado con mayor riesgo de ECV, DM2 y con la mortalidad por cualquier causa13,16.- Un mayor consumo de carne procesada se asocia con un IMC y un perímetro de cintura más altos, y con deterioro del perfil lipídico17. Es desaconsejable la ingesta de embutidos y otras carnes procesadas.Evidencia débil. |
| Huevos |
| - El consumo de hasta un huevo al día no está asociado con un incremento del riesgo de ECV18.- El consumo de huevos produce un aumento discreto de la colesterolemia total, favorece el desarrollo de partículas LDL grandes de menor aterogenicidad y se acompaña de un aumento del c-HDL con mejoras en su funcionalidad19. No incrementa los cocientes aterogénicos (c-LDL: c-HDL, CT: c-HDL) ni la trigliceridemia20.- No parece haber razones para restringir el consumo de huevos para la mejora del perfil lipídico o la prevención cardiovascular. En el contexto de una dieta saludable el consumo de hasta un huevo al día puede ser seguro21.Evidencia débil. |
| Pescados |
| - El mayor consumo de pescado se asocia con una reducción del riesgo de enfermedad cardiovascular y de infarto de miocardio22. Es recomendable la ingesta de pescado o marisco al menos 3 veces por semana, 2 de ellas en forma de pescado azul23. La sustitución de carne por pescado como plato principal en las comidas va a proporcionar una fuente saludable de proteínas, y puede contribuir a la reducción del RCV24.- El pescado, especialmente el azul (sardina, caballa, salmón, etc.), es rico en ácidos grasos poliinsaturados ω-3 (EPA y DHA) que ejercen acción hipotrigliceridemiante. El icosapento de etilo a dosis farmacológicas de 4g/día reduce la trigliceridemia (−21,5%; p<0,0001) y otros parámetros inflamatorios aterogénicos, sin incrementar el c-LDL25, también disminuye de forma significativa los eventos cardiovasculares (HR: 0,75; IC 95%: 0,68-0,83)26.- Aunque en el pescado (especialmente en peces de mayor tamaño y predadores) pueden aparecer contaminantes mercuriales, en el contexto de una dieta tipo mediterráneo el beneficio del consumo de pescado parece exceder el riesgo potencial de la exposición al mercurio27.Evidencia moderada. |
| Lácteos |
| - Los lácteos enteros no muestran inferioridad en resultados de salud cardiometabólica cuando se comparan con los lácteos bajos en grasa o desnatados28.- El consumo de lácteos enteros o desnatados no incrementa el RCV. La ingesta total de lácteos, así como la de lácteos bajos en grasa y la de lácteos enteros, presenta una asociación inversa con el riesgo de ictus29.Evidencia moderada. |
| - La ingesta de yogur se asocia con una reducción del riesgo de DM2 y del síndrome metabólico en la población general30.Evidencia moderada. |
| - El consumo de queso no está asociado con un incremento del RCV31,32, no ocasiona las alteraciones sobre el perfil lipídico que serían esperables por su aporte en grasa saturada. Existe una asociación de curva en J entre el consumo de queso y el RCV, con mayor beneficio para la ingesta de una ración diaria (40g)33.Evidencia moderada. |
| - Es recomendable consumir al menos 2 raciones diarias de lácteos enteros o desnatados (una ración equivale a 200ml de leche, un yogur de 125 o 40g de queso), aunque es desaconsejable el consumo de lácteos con azúcares añadidos. En el caso de que se pretenda reducir el contenido calórico de la dieta, se elegirán de forma preferente productos lácteos bajos en grasa o desnatados2.Evidencia moderada. |
| Frutas y verduras |
| - Los individuos con mayor ingesta de frutas y verduras tienen un menor RCV de ictus y de cardiopatía isquémica34.- Las frutas y verduras contienen fitoquímicos con efectos beneficiosos para la salud vascular que incluyen propiedades antioxidantes y antiinflamatorias35.- Un consumo de frutas y verduras superior a 3 raciones diarias ocasiona una disminución de la trigliceridemia y de la presión arterial36.- Se recomienda el consumo de al menos 5 raciones al día entre verduras y frutas. El consumo debe ser variado, evitando las preparaciones a las que se añaden azúcares en su elaboración y escogiendo preferentemente productos frescos y de temporada2.Evidencia moderada. |
| Frutos secos |
| - La ingesta de frutos secos en cantidades moderadas (30g/día) aparece asociada a una menor morbimortalidad cardiovascular3,37.- En estudios de intervención, el consumo de frutos secos disminuye la colesterolemia total y el c-LDL, y mejora de la función endotelial, sin afectar al peso corporal38.- Existe una relación inversa entre la ingesta de frutos secos y el desarrollo de síndrome metabólico39.- Los frutos secos son recomendables para su consumo habitual a la población general y a sujetos con hipercolesterolemia o HTA, síndrome metabólico y/u obesidad. Es aconsejable consumir con frecuencia (a diario o al menos 3 veces por semana) un puñado de frutos secos crudos (equivalente a unos 30g), y evitar que sean salados2.Evidencia fuerte. |
| Cereales |
| - La ingesta de cereales integrales en lugar de refinados reduce la colesterolemia total, el c-LDL, la HbA1c y la proteína C reactiva40. Es aconsejable promover el consumo de cereales integrales frente al de refinados, por su mayor contenido en fibra, vitamina B y otros antioxidantes2.- El mayor consumo de fibra dietética se asocia directamente con una reducción de la mortalidad cardiovascular y por cualquier causa, y de la incidencia de enfermedad coronaria, accidente cerebrovascular y DM2. Este beneficio aparece para el consumo de cereales integrales41,42.Evidencia moderada. |
| - El consumo de arroz blanco o integral no incrementa el RCV43, aunque el arroz blanco aparece relacionado con mayor riesgo de síndrome metabólico44.Evidencia débil. |
| Legumbres |
| - El consumo de legumbres no aparece asociado con mayor riesgo de síndrome metabólico45.- El consumo de legumbres se asocia con menor riesgo de enfermedad cardiovascular y de cardiopatía isquémica46. Es recomendable consumir una ración de legumbres al menos 4 veces por semana2.Evidencia moderada. |
| Tubérculos |
| - No aparece relación entre el mayor consumo de patatas y el riesgo CV47 o la mortalidad por todas las causas48.- Un consumo diario de patatas (especialmente si son fritas) puede ocasionar un incremento de riesgo de DM247,49.Evidencia débil. |
| Cacao y chocolate |
| - El elevado contenido de flavonoides del cacao, parece ejercer efectos antioxidantes, antihipertensivos, antiagregantes y de mejora de la función endotelial50.- En estudios de intervención el consumo de chocolate negro con cacao ≥70%, mejora la función vascular y la resistencia a la insulina, mientras que en estudios observacionales se observa una reducción de riesgo de infarto agudo de miocardio, accidente cerebrovascular, DM2 y mortalidad cardiovascular51,52.- Puede consumirse chocolate negro con cacao ≥70%, en cantidades moderadas (hasta 30g/día), aunque no es recomendable el consumo habitual de chocolate con menor riqueza de cacao o de sus derivados que presenten añadidos otras grasas o azúcares2.Evidencia débil. |
| Café y té |
| - La infusión de café contiene polifenoles que incluyen el ácido clorogénico, para el que se han descrito propiedades antioxidantes, antiinflamatorias y de regulación del metabolismo hidrocarbonado53.- En estudios prospectivos aparece una asociación directa del mayor consumo de café con una reducción del riesgo de DM2, sin que aparezcan diferencias entre el café con cafeína y el descafeinado54.- Existe una asociación inversa no lineal (curva en U) entre el consumo de café y la mortalidad cardiovascular y por todas las causas55. Aparece una reducción del 15% del RCV con el consumo de entre 3 y 5 tazas/día de café, con similares beneficios para el accidente cerebrovascular y la cardiopatía isquémica56.- Los metaanálisis de estudios prospectivos de cohortes muestran que el consumo habitual de té negro o verde se asocia con menor RCV y de mortalidad por todas las causas57,58.- El consumo habitual de hasta 5 tazas por día de café (filtrado o instantáneo, completo o descafeinado) o té (verde o negro) es beneficioso para la salud cardiovascular, aunque debe limitarse al máximo el azúcar añadido2.Evidencia moderada. |
| Alimentos procesados |
| - El consumo de alimentos ultraprocesados aparece asociado a mayor incidencia de sobrepeso u obesidad59, y riesgo de DM260, enfermedad cardiovascular total, coronaria y cerebrovascular, así como de mortalidad por cualquier causa61–63.- Una mayor ingesta de alimentos ultraprocesados se asocia con un incremento del riesgo de síndrome metabólico, menores niveles de c-HDL y mayor perímetro de cintura63.- Deben evitarse los alimentos ultraprocesados en la dieta y, en su lugar, debe promoverse el consumo de alimentos frescos. Hay que limitar el consumo de precocinados, enlatados, salazones y embutidos que habitualmente poseen mayor contenido en sodio y otros aditivos2.Evidencia moderada. |
| Bebidas alcohólicas |
| - En comparación con la abstinencia o el consumo excesivo de bebidas alcohólicas, un consumo de hasta una bebida fermentada al día para las mujeres y 2 para los varones (siendo la unidad el equivalente a una cerveza de 330ml o una copa de vino de 150ml), se asocia a una reducción del RCV64, aunque el riesgo de cáncer y de mortalidad por cualquier causa se incrementa gradualmente con la mayor ingesta de bebidas alcohólicas65.- El consumo de alcohol incrementa la síntesis hepática de triglicéridos y de lipoproteínas de muy baja densidad (VLDL), además de suponer un aporte calórico adicional, por lo que en pacientes con hipertrigliceridemia ningún consumo de alcohol es aceptable66.Evidencia moderada. |
| Bebidas con azúcares añadidos y edulcorantes artificiales |
| - El consumo frecuente de bebidas con azúcares añadidos, favorece la resistencia a la insulina, la obesidad visceral, el síndrome metabólico y la incidencia de DM2, e incrementa el RCV67.Evidencia fuerte. |
| - Se debe evitar el consumo de bebidas con azúcares añadidos, no solo refrescos sino también zumos artificiales y bebidas lácteas. La sustitución del consumo de bebidas azucaradas por agua o infusiones no azucaradas sería importante para reducir el aporte energético y el RCV, la obesidad, el síndrome metabólico y la DM2 |
| - Las últimas evidencias son indicativas de un incremento de la mortalidad cardiovascular y por cualquier causa, y del riesgo de accidente cerebrovascular, enfermedad coronaria, con un mayor consumo de refrescos edulcorados artificialmente68,69, por lo que a falta de evidencias definitivas no parece adecuado recomendar su consumo.Evidencia débil. |
| Sostenibilidad de la dieta |
| - La contribución de los alimentos al calentamiento global depende tanto de su producción como de su transporte, por lo que debemos consumir alimentos de temporada y de proximidad, evitando los más lejanos70. Además, los alimentos de temporada tienen mayor riqueza en nutrientes y conservan su sabor natural.Evidencia moderada. |
| - Con el objeto de mejorar la sostenibilidad de la dieta, es conveniente a nivel poblacional reducir el consumo de carne y alimentos procesados e incrementar el de alimentos vegetales71,72.Evidencia moderada. |
c-HDL: colesterol de las lipoproteínas de alta densidad; c-LDL: colesterol de las lipoproteínas de baja densidad; CV: enfermedad cardiovascular; DHA: ácido docosahexaenoico; DM2: diabetes mellitus tipo 2; EPA: ácido eicosapentaenoico; HbA1c: hemoglobina glicada; HR: hazard ratio; HTA: hipertensión arterial; IC 95%: intervalo de confianza del 95%; IMC: índice de masa corporal; RCV: riesgo cardiovascular.
La incorporación de una dieta saludable, de ejercicio físico regular junto a la supresión del hábito tabáquico son las primeras medidas para reducir el RCV en los pacientes con DA. En estas personas, se debe mejorar la calidad nutricional de su alimentación, sustituyendo los alimentos con mayor efecto aterogénico, por otros de efecto más saludable. Hay una sólida evidencia de que los patrones alimentarios de base vegetal, bajos en ácidos grasos saturados, colesterol y sodio, con un alto contenido en fibra, potasio y ácidos grasos insaturados, son beneficiosos y reducen la expresión de los factores de RCV. Para ello, se recomienda consumir legumbres, cereales integrales, frutos secos, verduras y frutas (alimentos de mayor riqueza en HC complejos y fibra dietética); reducir la ingesta de sal; y evitar el consumo de productos con azúcar añadido u otros alimentos refinados o procesados. En este contexto un buen modelo de ello es la dieta mediterránea rica en aceite de oliva virgen. Adicionalmente en la relación entre nutrición y esta enfermedad es fundamental dirigir los esfuerzos a prevenir la ganancia de peso o reducir su exceso, y personalizar el tratamiento para favorecer el empoderamiento del paciente.
Conflicto de interesesLos autores no declaran ningún conflicto de intereses con el contenido de este trabajo.
Mariano Blasco, Ángel Díaz, José Luis Díaz, Alipio Mangas, Jesús Millán Cortés, Vicente Pascual, Juan C. Pedro-Botet, Pablo Pérez Martínez y Xavier Pintó.