El acretismo placentario es la invasión de las vellosidades coriales al miometrio, siendo mayor el riesgo de presentarse en casos de placenta previa o antecedente de una o más cesáreas, causando hemorragia obstétrica mayoritariamente durante el tercer trimestre. Se presenta el caso de una paciente de 39 años de edad, con hemorragia obstétrica secundaria a acretismo placentario, en un embarazo de 19 semanas resuelto mediante histerectomía, con lo que se hace énfasis en la importancia de la sospecha y diagnóstico de acretismo en embarazos tempranos, ofreciendo así un tratamiento oportuno y disminución de la morbimortalidad materna.
Placental accreta is the invasion of the chorionic villi into the myometrium. It has a higher risk of occurring in cases of placenta previa, or a history of one or more caesarean sections, causing obstetric haemorrhage mainly during the third trimester. The case is presented of a 39-year-old patient with obstetric haemorrhage secondary to placental accreta in a 19-week pregnancy. It was resolved by hysterectomy. The importance of suspicion and diagnosis of accreta in early pregnancies is emphasised, as well as offering a timely treatment and reducing the maternal morbidity and mortality.
Entre las anormalidades de la inserción placentaria se encuentra el acretismo, que es una invasión de vellosidades coriales a la capa muscular uterina existiendo a su vez tres grados: placenta acreta, increta y percreta. La presentación clínica suele ser hemorragia transvaginal durante el tercer trimestre de gestación en la mayoría de los casos, sin embargo, llega a ocurrir en la primera mitad del embarazo.
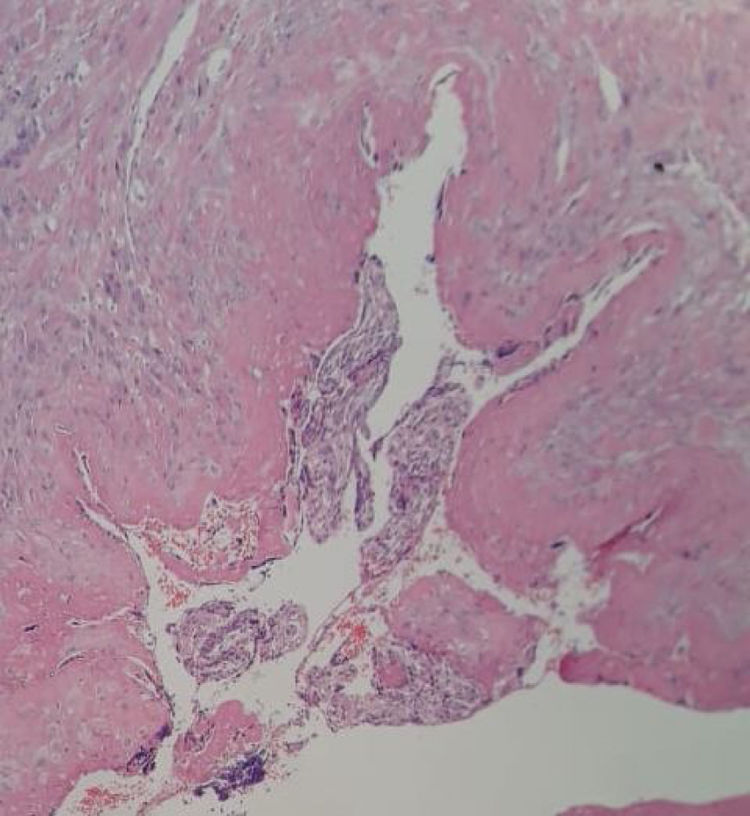
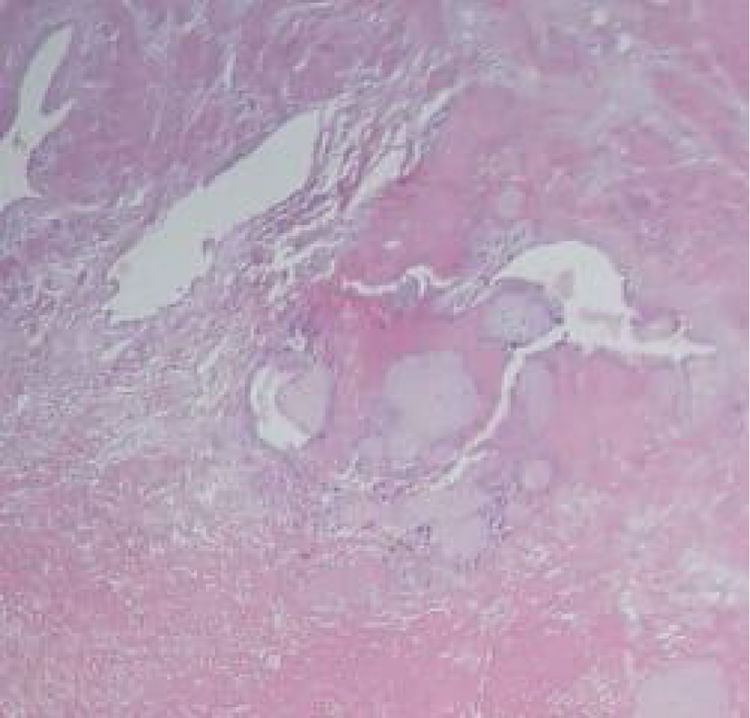
Caso clínicoMujer de 39 años de edad con antecedente de cesárea previa y dos abortos; con gestación actual de 19 semanas y rotura espontánea de amnios con diagnóstico de aborto inevitable. Se induce dilatación cervical y posterior a la expulsión fetal se realiza legrado uterino instrumentado sin lograr la evacuación completa de cotiledones aparentemente adheridos en sitio de cicatriz uterina previa condicionando hemorragia transvaginal de 1.500 mL. Se procede a realizar pinzamiento de arterias uterinas con técnica Zea y se realiza histerectomía total abdominal corroborando diagnóstico de acretismo placentario mediante histopatología (figs. 1 y 2).
El acretismo placentario es la invasión anormal de las vellosidades coriales al miometrio1. Se ha clasificado en tres grupos: acreta cuando está adherida al miometrio, increta cuando invade el miometrio y percreta cuando se implanta en la totalidad del musculo uterino2.
El riesgo de acretismo es mayor si existen cesáreas previas: con antecedente de una cesárea el OR es de 8,6, con dos cesáreas 17,4 y con tres o más cesáreas previas 55,93.
En el caso presentado la paciente tiene como factor de riesgo una cesárea anterior, no se realizó diagnóstico de placenta previa ya que se trató de un embarazo menor a 24 semanas, considerando que el 90% de las placentas previas diagnosticadas antes de la semana 20 y el 50% diagnosticadas antes de la semana 24 tendrán una localización normal al final de la gestación debido al trofotropismo placentario4. Por lo tanto, el riesgo de acretismo en la paciente tratada fue bajo, no obstante, debe considerarse el aborto previo, ya que, aunque no se ha reportado el porcentaje de aumento en la incidencia de anormalidades en la placentación, se conoce que lesiones microscópicas secundarias a legrados uterinos causan un defecto en el endometrio que propicia la invasión anormal de trofoblasto5.
El diagnóstico anteparto es importante para planificar el manejo al finalizar la gestación, en este caso el diagnóstico fue durante un curetaje, al observarse expulsión incompleta de la placenta acompañada de hemorragia, siendo esta la clínica más común reportada en la literatura1. Con mayor frecuencia se sospecha en acretismo como causa de hemorragia en el tercer trimestre de la gestación, en esta ocasión se trató de un embarazo del segundo trimestre lo cual señala la importancia de una correcta evaluación placentaria a una edad gestacional temprana, considerando los antecedentes obstétricos que puedan aumentar el riesgo de presentar esta patología.
Existen varios signos ecográficos sugerentes de acretismo, de los cuales la presencia de lagunas placentarias ha demostrado mayor valor predictivo positivo comparado con el resto6. Otros signos ecográficos en modo 2 D escala de grises son: pérdida de la interfase retroplacentaria; adelgazamiento miometrial < 1 mm, presencia de lagunas placentarias también llamado signo de «queso suizo», presencia de línea hiperecogéica entre la serosa uterina y la luz vesical, abombamiento placentario a través de la pared uterina, masa focal exofítica. En modo Doppler color podemos observar hipervascularidad uterovesical, flujo arterial dentro de lagunas placentarias, puentes arteriales uterovesicales7. De los cuales la presencia de lagunas placentarias ha demostrado mayor valor predictivo positivo comparado con el resto6. Sin embargo, aunque el ultrasonido es el método de primera elección, en el primer trimestre la sensibilidad y especificidad son bajas, siendo 41 y 88%, respectivamente comparado con el 60 y 83% en el segundo trimestre y el 71 y 88% en el tercer trimestre8. Lo que nos hace considerar que en pacientes con factores de riesgo que cursan una gestación temprana no podemos descartar el diagnóstico aún después de un ultrasonido normal.
Se ha sugerido el uso de resonancia magnética como otro método diagnóstico, sin embargo, al igual que el uso de ecografía, la sensibilidad aumenta directamente proporcional al aumento de la edad gestacional, de modo que en estudios realizados en embarazos menores a 24 semanas no se ha demostrado su confiabilidad9. En el caso clínico que se presenta no se contó con un estudio de imagen previo a la realización de legrado uterino ya que, tras el diagnóstico de aborto inevitable10, se esperaba una evacuación uterina posterior sin prevenir otras complicaciones, lo que muestra la importancia de una sospecha diagnóstica para disminuir la morbimortalidad materna dado que las complicaciones más relevantes son hemorragia, coagulación intravascular diseminada, hipovolemia, falla renal o muerte11. Una herramienta emergente es la detección sérica de ácido ribonucleico mensajero placentario libre de células, que ha mostrado una sensibilidad y especificidad de 91,7 y 78,9%, respectivamente. Sin embargo, hacen falta pruebas en embarazos del primer y segundo trimestre para valorar su utilidad en estos panoramas12. También se han propuesto otros biomarcadores diagnósticos, entre ellos: Pregnancy Associated Plasma Protein A (PAPP-A) significativamente elevada en pacientes con placenta acreta en comparación con pacientes con implantación normal con un intervalo de confianza de 95%; hormona gonadotrofina coriónica humana (HCG) durante la semana 14-22 de gestación, que de encontrarse elevada representa un mayor riesgo de presentar placenta acreta que en los embarazos normales con un intervalo de confianza de 95%; células libres de DNA fetal (cffDNA) elevadas a partir de la semana 34 en pacientes con placenta previa tiene alto riesgo de presentar acretismo placentario comparadas con aquellas con embarazos no complicados13. La alfa-feto proteína (AFP) se ha encontrado elevada en el 45% de las pacientes con diagnostico confirmado de placenta acreta14. En cuanto al estudio histopatológico, es el método de elección para la confirmación diagnóstica.
ConclusiónEl acretismo es una anomalía placentaria cuya sospecha diagnóstica se encuentra en la mayoría de los casos relacionada con placenta previa, presentándose esta última a partir de las 24 semanas de gestación, por lo que la presencia de acretismo placentario es muchas veces olvidada en gestaciones tempranas. Los estudios de imagen como ecografía o resonancia magnética no son de gran utilidad debido a su baja sensibilidad en embarazos del primer y segundo trimestres. La detección sérica de biomarcadores es posiblemente una herramienta futura. Por lo tanto, debemos recordar la importancia de la sospecha diagnóstica mediante una historia clínica y antecedentes obstétricos, eligiendo un tratamiento integral con la finalidad de disminuir la morbimortalidad materna.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
FinanciaciónEste trabajo no ha recibido ningún tipo de financiación.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.