La alopecia frontal fibrosante posmenopáusica es una variante clínica diferenciada del liquen plano pilaris que afecta a mujeres de edad avanzada. Kossard describió esta alteración en 1994 como una recesión progresiva de la línea de implantación del pelo en la zona frontal, recesión que frecuentemente afecta a las cejas con alopecia cicatricial. No tiene un tratamiento efectivo, pero frecuentemente se estabiliza con el tiempo.
Progressive frontal fibrosing alopecia is a clinically distinct variant of lichen planopilaris, which affects elderly women. This condition was described in postmenopausal women by Kossard in 1994 as progressive frontal hairline recession associated with scarring and frequently involving the eyebrows. No effective treatment has emerged for this condition but the alopecia may stabilize with time.
La alopecia frontal fibrosante (AFF) posmenopáusica es una alopecia cicatricial que se presenta como un retroceso progresivo de la línea de implantación del pelo en la zona frontotemporooccipital en mujeres posmenopáusicas y que también puede afectar a las cejas. Junto con la distribución, los signos clínicos característicos son el eritema perifolicular que se observa en los pelos afectados y la atrofia cicatricial del tejido dañado. Aunque es una afección dermatológica, dado que afecta tanto a mujeres posmenopáusicas como a mujeres en general y éstas pueden consultar por este problema, el ginecólogo debería conocer este cuadro clínico poco frecuente para orientarlas debidamente.
Caso clínicoMujer de 65 años que acude a consulta por presentar alopecia frontal progresiva. Como antecedentes ginecológicos refiere menarquia a los 13 años, tipo menstrual normal, 2 partos eutócicos, histerectomía con doble anexectomía por miomas a los 47 años y tratamiento hormonal sustitutivo (THS) con estrógenos transdérmicos durante 6 años. No presenta otros antecedentes de interés.
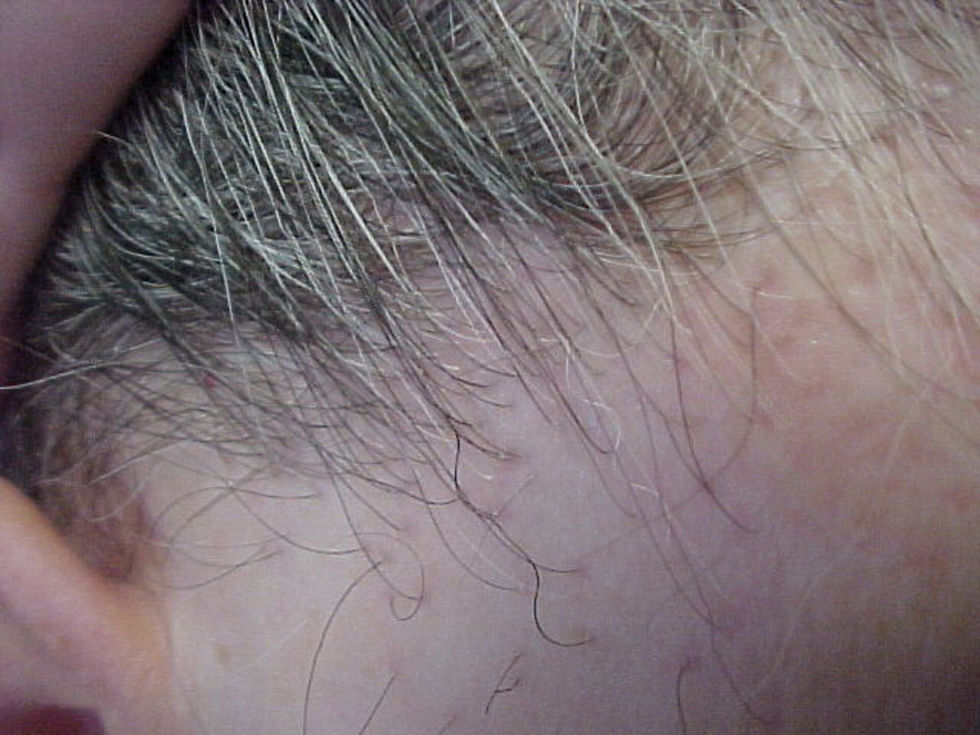
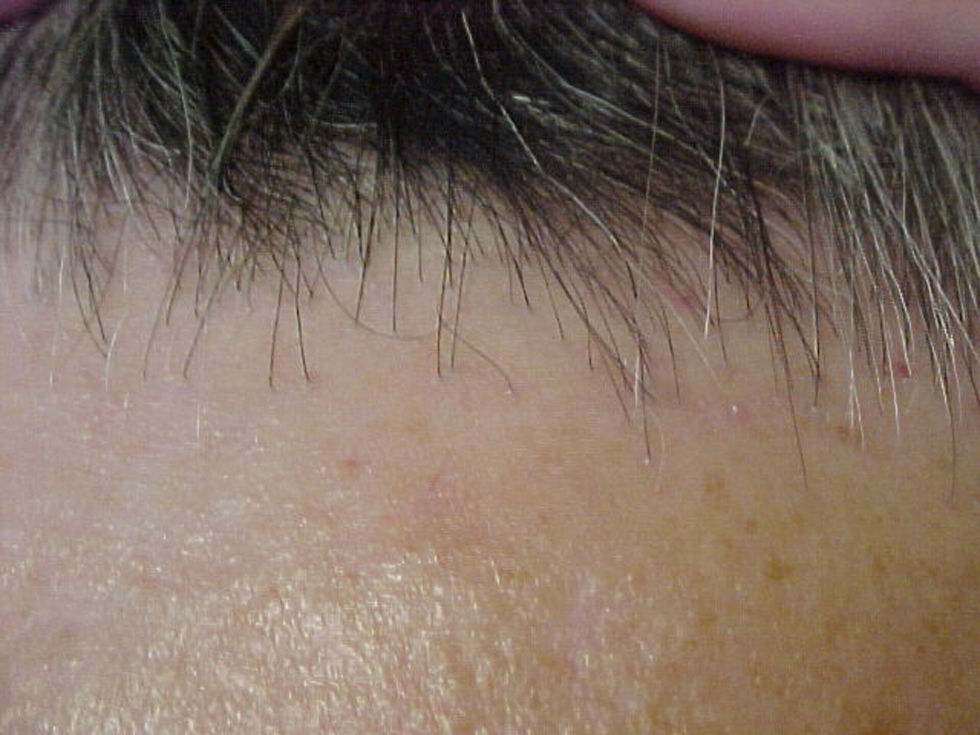
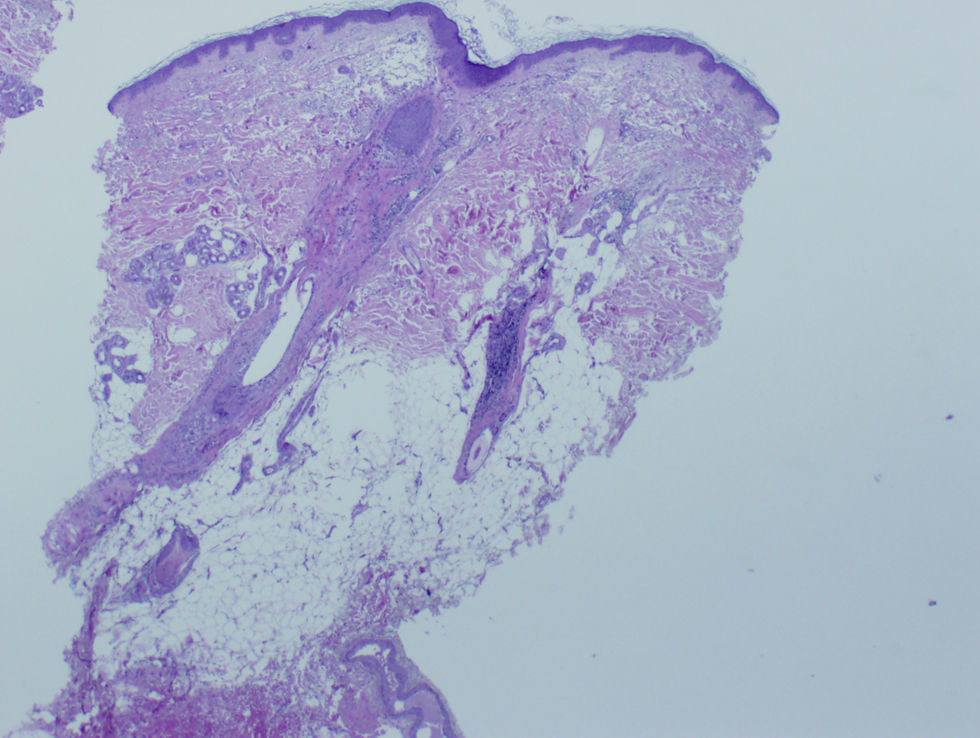
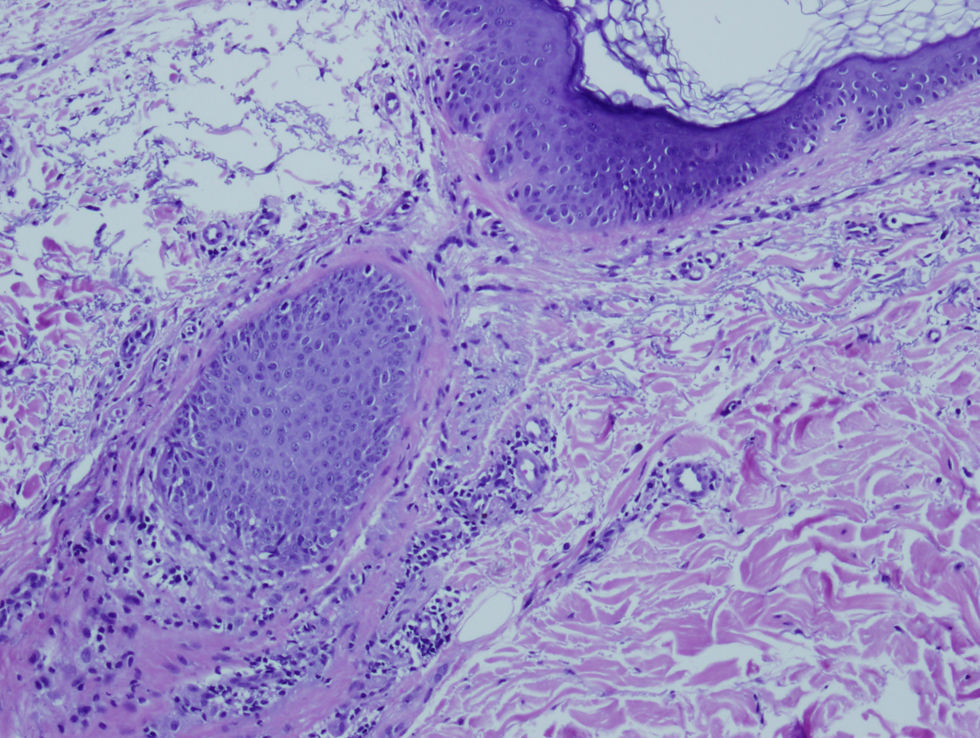
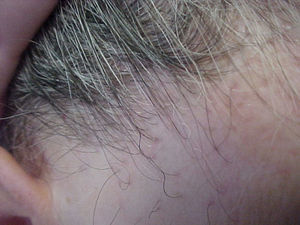
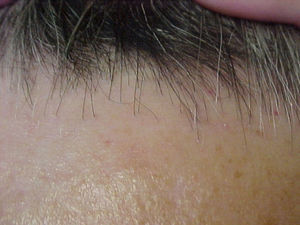
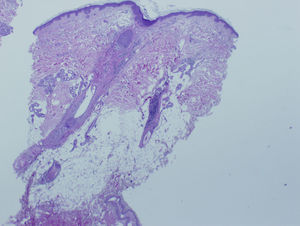
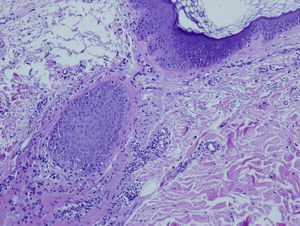
La mujer presenta alopecia limitada a la zona de implantación del pelo frontotemporal de un año de evolución. En la exploración física, la piel alopécica presenta atrofia, con baja densidad de folículos pilosos y eritema perifolicular (figs. 1 y 2). Se orienta como liquen plano pilaris. Las pruebas serológicas y hormonales en sangre están dentro de los límites normales para su edad. En la biopsia de cuero cabelludo (biopsia por punción) se identifica un infiltrado inflamatorio crónico (figs. 3 y 4) compatible con liquen plano folicular. Se inicia tratamiento con minoxidilo y corticoides tópicos. Tras 2 años de evolución, el proceso se ha estabilizado.
DiscusiónLa AFF posmenopáusica es una entidad rara en la práctica dermatológica. Kossard la describió en 19941; consiste en un cuadro de alopecia cicatricial que aparece en la menopausia y se inicia años después de ésta, con una media de edad de aparición entre los 63 y los 66 años2,3. La etiología es desconocida y no hay prueba de causa hormonal en el proceso. Los andrógenos suelen ser normales y el THS no previene la aparición de ésta ni cambia su curso clínico1. Clínicamente, se presenta como una banda de alopecia cicatricial fibrosante que afecta a la línea de implantación del pelo frontotemporal. La piel alopécica se observa lisa y moderadamente atrófica, con ausencia de folículos pilosos y forma una banda de 2 a 8cm de grosor alrededor del pelo2,4. En contraste, la piel de la frente presenta los cambios elastóticos propios de la edad y de la hiperpigmentación secundaria a la exposición al sol3, lo que hace clínicamente mucho más evidente la afectación. En algunos casos se presenta alopecia parcial o total de las cejas (no presentes en este caso). En la exploración del cuero cabelludo pericicatricial se observa eritema perifolicular (claramente visible en este caso) que, junto con la distribución, permite el diagnóstico clínico de la afectación1,3. Histológica e inmunohistoquímicamente este tipo de alopecia representa una variedad del liquen plano pilaris5,6; en el caso de dificultades diagnósticas, el anatomopatólogo también puede aportar datos. La histología es más o menos característica de acuerdo con el período evolutivo. En estadios activos presenta infiltrado linfocitario tipo T en la porción superior del folículo piloso, con reacción linfocitaria liquenoide y presencia de tapones de queratina intrafoliculares1,3. En lesiones antiguas, el infiltrado es poco marcado y puede estar ausente2. La ayuda del patólogo es fundamental en el diagnóstico diferencial; éste se establecerá con la alopecia areata más propia de la zona occipital y no de la zona cicatricial, el lupus eritematoso sistémico (que produce rotura de los folículos con alopecia frontal cicatricial), la alopecia por tracción marginal crónica tras tracción intensa crónica del cuero cabelludo, la implantación familiar alta de la línea del pelo (que se da en gente joven y no afecta a las cejas), la alopecia androgénica (que se presenta con recesión bitemporal con androgenización, sin eritema folicular ni queratosis folicular) y las alopecias más infrecuentes, (como la que está presente en el lupus discoide)1,3.
El tratamiento con corticoides (50mg/día de prednisona) y cloroquina (150mg/día) puede beneficiar temporalmente a las mujeres en casos de evolución rápida1,5. Se han utilizado corticoides tópicos, minoxidilo, ácido retinoico tópico e isotretinoína oral, aunque no parecen modificar el curso de la enfermedad3. La evolución es lentamente progresiva y, en las áreas cicatriciales, la pérdida del folículo es definitiva pero tiende a estabilizarse con el tiempo.
Al conocer la evolución del proceso, se puede informar, aconsejar y orientar a las mujeres sobre esta alteración de su imagen que quizás requiera un apoyo psicológico a la vez que dermatológico.