Evaluar la mortalidad fetal en los últimos 10 años dividiéndola en 2 períodos, y analizar las posibles causas y variaciones de ésta.
Material y métodosSe estudia la tasa de mortalidad fetal (TMF) entre los años 1996 y 2005. Se comparan 2 grupos, el Grupo A con las muertes fetales entre 1996-2000 y el grupo B con los casos entre 2001-2005. Se estudian variables maternas, relacionadas con el parto, y fetales.
ResultadosLa TMF en nuestro medio fue del 6,25‰ recién nacidos. Principalmente se dio en madres españolas de entre 20 y 35 años. El peso fetal fue, en el 53,4% de los casos, de entre 500-1.500 g y el 32,5% era de edad gestacional < 28 semanas. La mortalidad está incrementada en las gestaciones multiples respecto a las únicas.
Al comparar los 2 grupos no ha habido diferencias significativas en la TMF, pero sí se evidencia un aumento estadísticamente significativo (p < 0,05) de pacientes < 20 años (el 1,2 frente al 6,9%) y extranjeras (el 4,7 frente al 15,5%). Sin embargo, aumenta la mortalidad en gestaciones de reproducción asistida (el 5,8 frente al 9,2%), sin alcanzar significación estadística.
La causa de muerte fue, en el 20,3% de los casos, desconocida destacan como causas registradas la patología funicular (13,3%), la corioamnionitis (8,7%), la rotura prematura de membranas pretérmino (8,4%) y el desprendimiento prematuro de la placenta normoinserta (6,7%).
ConclusiónNo ha disminuido la TMF en los últimos años, aumentando entre gestantes extranjeras y jóvenes.
To evaluate fetal deaths in the last 10 years by comparing two time periods and to analyze possible causes and variations of fetal mortality.
Material and methodsWe examined the fetal death rate between 1996 and 2005. Two groups were compared: group A included fetal deaths occurring in the period 1996-2000 and group B comprised those occurring in the period 2001-2005. Maternal, delivery and fetal characteristics were analyzed.
ResultsThe fetal death rate at our hospital was 6.25 per 1000 births. Fetal death mainly occurred in Spanish mothers aged between 20 and 35 years old. Birth weight was between 500 and 1000 g in 53.4% of deaths and gestational age was less than 28 weeks in 32.5%. Mortality was higher in multiple pregnancies than in single pregnancies. Comparison of the two groups showed no significant differences in fetal death rate but a statistically significant increase (p <0.05) was found in patients aged less than 20 years old (1.2% vs. 6.9%) and foreigners (4.7% vs. 15.5%). There was a nonsignificant increase in fetal mortality in assisted reproductive pregnancies (5.8% vs. 9.2%). The cause of death was unexplained in 20.3% of fetal deaths. The most frequent causes registered were funicular abnormalities (13.3%), chorioamnionitis (8.7%), premature rupture of fetal membranes (8.4%), and abruptio (6.7%).
ConclusionThe fetal death rate did not decrease during the periods studied and increased among young women and foreigners.
La tasa de mortalidad fetal (TMF) es el número de muertes fetales intraútero de más de 22 semanas completas de gestación por 1.000 nacidos en 1 año dado (nacidos incluyendo nacidos vivos más muertes fetales tardías). Se incluyen excepcionalmente los fetos mayores de 500g en los que no se puede establecer las semanas de gestación.
La tasa de mortalidad perinatal (TMP) es el número de muertes fetales más muertes neonatales (entre el nacimiento y el día 28 de vida) por 1.000 nacidos vivos.
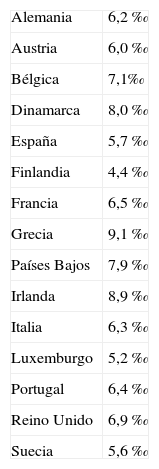
La mortalidad perinatal es un indicador sensible y específico para conocer el estado de salud de una población y evaluar la calidad de los servicios sanitarios que presta. En la tabla I se describe la mortalidad perinatal en Europa en el año 2003, según el Instituto de Información Estadística1. Así, en España es de 5,7 por 1.000 recién nacidos (RN) vivos, mientras que el país con menor tasa fue Finlandia (4,4‰) y el de mayor TMP fue Grecia (9,1‰). La media europea fue de 6,6 por 1.000 RN vivos. Los criterios de inclusión pueden variar, así en Estados Unidos se registran las muertes fetales a partir de la semana 20. En 2003, la TMP promedio de Canadá y Estados Unidos fue de 7/1.000 nacidos vivos, mientras que en Sudamérica fue de 21/1.000 nacidos vivos2.
En nuestro estudio, sin embargo, nos hemos basado en la TMF, puesto que consideramos que tiene mejor aplicación para valorar posibles actuaciones obstetricoginecológicas, al no incluir las muertes producidas en neonatos durante su primer mes de vida.
Las definiciones que se utilizan en nuestro trabajo son las recomendadas en el proyecto de la Unión Europea PERISTAT3(monitoring and evaluating perinatal health), que es el utilizado también en el Registro de Mortalidad Perinatal de la Comunidad Valenciana, y que resulta un concepto unificador que permite la comparación con el resto de Europa.
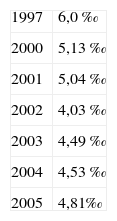
Según el informe del Grupo de Estudios Neonatales de la Comunidad Valenciana (GEN-CV)4, como se puede ver en la tabla II, la mortalidad fetal ha variado de 6,0/1.000 RN en el año 1997 a 4,53/1.000 RN en 2004, con cifras dentro de esos límites en los últimos años.
El objetivo de nuestro estudio es evaluar la mortalidad fetal en los últimos 10 años, fraccionándolo en 2 períodos, y ver si hay cambios en las variables estudiadas a lo largo de éstos. Asimismo queremos conocer las causas de dichas muertes fetales y valorar posibles actuaciones obstétricas que nos permitan reducir su incidencia.
MATERIAL Y MÉTODOSLa población de nuestro estudio está constituida por las muertes fetales cuyo parto fue asistido en la maternidad del Hospital Universitario La Fe entre enero de 1996 y diciembre de 2005. Se incluyó a todos los fetos cuyo peso fuera ≥ 500g, y cuya edad gestacional fuera mayor de 22 semanas completas. A partir de estos datos se establecieron 2 grupos, el primero correspondía a las muertes fetales producidas desde el año 1996 hasta el año 2000 (grupo A) y el segundo incluía las producidas de 2001 a 2005 (grupo B).
Se analizan las siguientes variables: maternas (edad, nación de origen, historia obstétrica, antecedentes de reproducción asistida o enfermedad materna que pudiera causar la muerte fetal); variables relacionadas con el parto (inducción del parto o modo de finalización de éste), y variables fetales (peso, edad gestacional, posible causa de muerte fetal, informe de necropsia).
Para realizar la comparación entre los años 1996-2000 y 2001-2005 se utilizó como método estadístico tablas de contingencia con el cálculo de χ2. Se consideró significación estadística una p < 0,05.
RESULTADOSEstudio descriptivo y comparativoDurante los años 1996-2005 se produjeron en el Hospital La Fe de Valencia 54.848 partos y se registraron 345 muertes fetales, lo que nos muestra una TMF para estos 10 años de 6,25‰ RN. Durante los años 1996-2000 se dieron 171 casos de muerte fetal y hubo 28.124 RN vivos (TMF 6,04‰), y en los años 2001-2005 se dio una cifra similar, 174 muertes fetales y 26.734 RN vivos (TMF de 6,47‰).
En la tabla III se exponen las características maternas. La mayor parte son mujeres de entre 20 y 35 años de edad (76,8%), de nacionalidad española (89,9%) y que tenían una gestación espontánea (92,5%). Obsérvese que hay un aumento significativo de casos de muerte fetal en el grupo B en madres menores de 20 años. También es relevante un incremento de la mortalidad en madres extranjeras (p < 0,01). Se observa un incremento no significativo de la mortalidad entre las madres sometidas a técnicas de reproducción asistida, pasando del 5,8 al 9,2%. En cuanto a la paridad, el 52,8% de pacientes era primigesta y el 61,4% era primípara. Únicamente en el 2,9% de los casos había ocurrido una muerte perinatal anterior y el 16,8% había tenido abortos anteriores.
Características maternas
| 1996-2000 | 2001-2005 | p | |||
| Edad materna (años) | |||||
| < 20 | 2 | (1,2%) | 12 | (6,9%) | 0,01 |
| 20-35 | 136 | (79,6%) | 129 | (74,2%) | NS |
| > 35 | 33 | (19,2%) | 33 | (18,9%) | NS |
| Nacionalidad | |||||
| Española | 163 | (95,3%) | 147 | (84,5%) | <0,01 |
| Extranjera | 8 | (4,7%) | 27 | (15,5%) | |
| Reproducción asistida | |||||
| Sí | 10 | (5,8%) | 16 | (9,2%) | NS |
| No | 161 | (94,2%) | 158 | (90,8%) | |
| Número de gestaciones | |||||
| 1 | 99 | (57,9%) | 83 | (47,7%) | NS |
| 2 | 72 | (42,1%) | 91 | (52,3%) | |
| Paridad | |||||
| P0/C0 | 112 | (65,5%) | 100 | (57,5%) | NS |
| P1/C1 | 37 | (21,6%) | 51 | (29,3%) | NS |
| P + C ≥ 2 | 22 | (12,9%) | 23 | (13,2%) | NS |
| Abortos previos | |||||
| 0 | 145 | (84,8%) | 142 | (81,6%) | NS |
| 1 | 26 | (15,2%) | 32 | (19,4%) | |
C: cesárea; NS: no significativa; P: parto.
En la tabla IV se muestra que la vía del parto fue predominantemente vaginal (81,7%). En el 18,3% de los casos se realizó una cesárea, pero generalmente ocurrió en muertes fetales intraparto, en casos en que se antepuso la necesidad de que naciera ya el feto, como el desprendimiento prematuro de la placenta normoinserta (DPPNI), las preeclampsias o las roturas uterinas. El mayor porcentaje de muertes fetales (81,4%) ocurrió anteparto, y las muertes que se produjeron intraparto se dieron principalmente en fetos de muy bajo peso. Cabe destacar diferencias en cuanto a la inducción del parto, pues en el grupo A se indujo alrededor del 64% de los partos de estos fetos, mientras que en el grupo B se indujo sólo el 49% de los partos (p < 0,05).
Características del parto
| 1996-2000 | 2001-2005 | p | |||
| Inducción | |||||
| Sí | 109 | (63,7%) | 86 | (49,4%) | 0,05 |
| No | 62 | (36,4%) | 88 | (50,6%) | |
| Vía del parto | |||||
| Vaginal | 147 | (85,9%) | 135 | (77,6%) | NS |
| Cesárea | 24 | (14,1%) | 39 | (22,4%) | |
| Muerte fetal | |||||
| Anteparto | 140 | (81,9%) | 141 | (81,0%) | NS |
| Intraparto | 31 | (18,1%) | 33 | (19,0%) | |
NS: no significativas.
Como se puede observar en la tabla V, no hay diferencias en lo que respecta al sexo ni al peso fetal cuando se estratifican en grupos de 500g, sin embargo, los fetos menores de 1.000g tuvieron una mortalidad menor (odds ratio: 0,64; intervalo de confianza del 95%, 0,41-0,99). El 25,8% de los fetos fallecidos son pequeños para la edad gestacional. Es importante señalar que durante los años 1996-2005, el porcentaje de RN vivos en el Hospital la Fe con peso menor de 1.500g fue del 2,41% del total, mientras que el 53,4% de las muertes fetales corresponde a pesos menores de 1.500g.
Características fetales
| 1996-2000 | 2001-2005 | p | |||
| Peso (g) | |||||
| 500-999 | 53 | (31,0%) | 72 | (41,4%) | 0,07 |
| 1.000-1.499 | 30 | (17,5%) | 25 | (14,4%) | NS |
| 1.500-1.999 | 20 | (11,7%) | 20 | (11,5%) | NS |
| 2.000-2.499 | 20 | (11,7%) | 16 | (9,2%) | NS |
| 2.500-3.999 | 40 | (23,4%) | 29 | (16,7%) | NS |
| > 4.000 | 4 | (2,3%) | 1 | (0,6%) | NS |
| No consta | 4 | (2,3%) | 11 | (6,3%) | NS |
| Tamaño | |||||
| AEG | 110 | (64,3%) | 106 | (60,9%) | NS |
| PEG | 46 | (26,9%) | 43 | (24,7%) | NS |
| GEG | 10 | (5,8%) | 14 | (8,0%) | NS |
| No consta | 5 | (2,9%) | 11 | (6,3%) | |
| Sexo | |||||
| Varón | 87 | (50,9%) | 88 | (50,6%) | NS |
| Mujer | 84 | (49,1%) | 86 | (49,4%) | |
| Gestación múltiple | |||||
| No | 149 | (87,1%) | 135 | (77,6%) | NS |
| Sí | 22 | (12,9%) | 39 | (22,4%) | |
| Necropsia | |||||
| Sí | 150 | (87,7%) | 163 | (93,7%) | NS |
| No consta | 21 | (12,3%) | 11 | (6,3%) | |
AEG: adecuado para la edad gestacional; GEG: grande para la edad gestacional; NS: no significativa; PEG: pequeño para la edad gestacional.
También es relevante, en el estudio comparativo entre 1996-2000 y 2001-2005, el aumento de muertes de fetos por debajo de 1.000g en el grupo B (el 31 frente al 41,4%). De manera acorde, en la tabla VI, que describe las edades gestacionales de los fetos, se observa un aumento de muertes de grandes prematuros menores de 28 semanas (el 27,5 frente al 37,4; p < 0,07).
También es importante señalar que el 17,7% de las muertes fetales corresponde a gestaciones múltiples, mientras que durante este período el porcentaje de embarazos múltiples fue del 2,44%, por lo que la mortalidad en estas gestaciones está incrementada respecto a las únicas (p < 0,001). Además, se observa un aumento de casos en el grupo B (el 12,9 frente al 22,4%), aunque esta diferencia no es significativa.
En el 90,7% de los casos de muerte fetal se consiguió el informe de la necropsia, lo que facilita el diagnóstico de la causa. Además, el 10% ocurrió en fetos de 23-24 semanas donde generalmente no se realizó ninguna actuación de reanimación activa por el mal pronóstico del recién nacido.
Estudio de las causas de muerte fetalPara el hallazgo de la etiología de la muerte fetal, nos hemos basado principalmente en el informe de necropsia y en la patología materna u obstétrica asociada. En algunos casos se hallaba en la historia diversos factores asociados a la muerte fetal, por lo que se ha escogido siempre la causa principal. No hay diferencias sustanciales en las causas de muerte fetal entre estos períodos.
Como se puede observar en la tabla VII, en el 20,3% de los casos no se encontró causa aparente de la muerte del feto. Por detrás, y como primera causa reconocida y descrita, destaca la patología funicular (13,3%), entre la que se incluye circulares de cordón apretadas y nudos verdaderos de cordón. En tercer lugar le sigue la corioamnionitis (8,7%) y la ruptura prematura de membranas pretérmino (RPMPT) (8,4%), también es una causa importante el DPPNI (6,7%) y el crecimiento intrauterino restringido (6,1%).
Causa principal de muerte fetal
| 1996-2000 | 2001-2005 | |||
| Etiología desconocida | 37 | (21,6%) | 33 | (19,0%) |
| Patología funicular | 18 | (10,5%) | 28 | (16,1%) |
| Corioamnionitis | 18 | (10,5%) | 12 | (6,9%) |
| RPMPT | 14 | (8,2%) | 15 | (8,6%) |
| DPPNI | 14 | (8,2%) | 9 | (5,2%) |
| RCIU14 | (8,2%) | 7 | (4,0%) | |
| Parto inmaduro | 7 | (4,1%) | 11 | (6,3%) |
| Infarto placentario | 6 | (3,5%) | 11 | (6,3%) |
| Transfusión feto-fetal | 4 | (2,3%) | 13 | (7,5%) |
| Gemelar monocorial-monoamniótica | 5 | (2,9%) | 0 | (0,0%) |
| Preeclampsia | 8 | (4,7%) | 5 | (2,9%) |
| Prolapso cordón | 0 | (0,0%) | 2 | (1,1%) |
| Vasa previa | 1 | (0,6%) | 0 | (0,0%) |
| Placenta circunmarginata | 2 | (1,2%) | 0 | (0,0%) |
| Rotura uterina | 1 | (0,6%) | 0 | (0,0%) |
| Distocia hombros | 1 | (0,6%) | 0 | (0,0%) |
| Isoinmunización Rh | 2 | (1,2%) | 1 | (0,6%) |
| Otras patologías maternas | 5 | (2,9%) | 4 | (2,3%) |
| Patología fetal | 14 | (8,2%) | 23 | (13,2%) |
DPPNI: desprendimiento prematuro de la placenta normoinserta; RCIU: retraso del crecimiento intrauterino; RPMPT: rotura prematura de membranas pretérmino.
Cabe mencionar las muertes fetales asociadas a embarazos gemelares, como el síndrome de transfusión feto-fetal (4,9%) o la gestación gemelar monocorial-monoamniótica (1,4%).
Además, el 10,7% de las muertes fetales se debió a patología del propio feto, donde destacan las malformaciones cardíacas fetales, así como fetos con síndrome de Edwards, hydrops no inmunitario y muertes en fetos macrosoma.
Por último, si se analizan las distintas etiologías por separado, se puede observar que hay una distribución de éstas según la edad gestacional. En primer lugar, la patología funicular se da principalmente en gestaciones a término (el 60,5% por encima de 36 semanas). Por otro lado, las muertes fetales por RPMPT y corioamnionitis se da de forma predominante en grandes prematuros (el 92,4% de RPMPT y el 67,4% de corioamnionitis antes de la semana 28). El DPPNI aparece en gestaciones entre 32 y 37 semanas en el 65,2% de los casos. En el resto de patologías no cabe destacar una distribución según la edad gestacional como en el resto.
DISCUSIÓNEn nuestro estudio, realizado con los distintos casos de muerte fetal intraútero que se dieron en el Hospital La Fe de Valencia en los años 1996 y 2005, estableciendo comparaciones entre las distintas variables asociadas a estas muertes, ya sean maternas, fetales o del parto, podemos concluir que no se ha producido una disminución del número de muertes fetales en estos 10 años de estudio, al igual que se puede observar en otros estudios comparativos, como el estudio de Cnattingius5 de epidemiología de muerte fetal del Instituto Karolinska en Suecia.
Analizando las variables maternas se puede concluir que ha habido un aumento de muertes fetales en madres menores de 20 años en el último período, como también muestran otros estudios realizados en Suecia o Estados Unidos6–8. Sin embargo, las muertes fetales que en estos estudios están aumentadas significativamente en mujeres mayores de 35 años no se dan en el nuestro.
Se puede observar un aumento de estos casos en madres de nacionalidad no española, asociado posiblemente al aumento de la población inmigrante. Yuan et al7 observaron un aumento de muertes fetales en madres de raza negra, lo que parece estar ligado a unas peores condiciones económicas o menos atención prenatal.
En cuanto a características fetales, es importante resaltar el aumento de fetos muertos con peso menor a 2.000g. El mayor contingente de muertes fetales se observa en el grupo de fetos pequeños para edad gestacional (25,8%) si se compara con la distribución ponderal de los RN vivos. Nuestro hospital es un hospital terciario, con Unidad de Neonatología, al que se remiten la mayoría de pacientes con riesgo de gran prematuridad. Además, al haber mejorado los resultados del cuidado posnatal, se ha adelantado la edad gestacional a la que se remiten. En estos grandes prematuros una de las causas más frecuentes de muerte, como se ha visto, son la RPMPT y la corioamnionitis. Se observa un aumento de casos en 22-27 semanas, y la disminución de la mortalidad fetal en las semanas 37-42, al igual que concluyen también otros estudios como el de Smulian et al9. Éste es un buen indicativo del correcto control prenatal de la gestación, aunque sea a expensas de un mayor intervencionismo, como inducciones o cesáreas.
También es destacable un mayor número de muertes fetales en gestaciones múltiples, que coincide con el estudio realizado por Kahn et al10, en el que se concluye que el riesgo relativo de muerte fetal es mayor en gestaciones múltiples que en gestaciones simples, y mayor en triples que en gemelares durante el tercer trimestre.
En lo referente al momento de la muerte fetal, se puede decir que la mayor parte de éstas se produce anteparto11, y que la vía de parto principal es vaginal, aunque el hecho de que en un 18% de los casos se precise una cesárea para la obtención de un feto no vivo supone una actuación traumática para la madre.
Tras el análisis de las posibles causas de mortalidad fetal se concluye que, en un 20% de los casos, no se ha podido filiar la etiología de la muerte intraútero, ni siquiera realizando una necropsia, aunque se evidencia una disminución de casos sin causa conocida en los años 2001-2005. Este hallazgo se refleja también en el estudio realizado por Grosenor et al12 en 2006, donde se describe que el 15-40% de las muertes fetales permanece inexplicado, a pesar del riguroso análisis del feto, la placenta y la madre.
Como otras causas importantes destaca la patología funicular, la RPMPT, la corioamnionitis o el DPPNI13.
En cuanto a nuestras actuaciones para disminuir la mortalidad fetal, nos encontramos muy limitados por el gran número de muertes fetales de causa desconocida y el escaso margen de intervención que tenemos en la prevención de la RPMPT, la corioamnionitis, el DPPNI y la patología funicular. Hay una disminución aparente de las muertes causadas por retraso de crecimiento intrauterino, lo cual puede considerarse un éxito del uso del control gestacional con la ecografía Doppler.