El diagnóstico de tumores cardíacos durante la vida fetal es muy infrecuente, con una prevalencia aproximada de 1:10.000 nacidos vivos. Representan el 1% de todas las alteraciones cardíacas detectadas durante la vida fetal. De ellos, el 60% corresponde a rabdomiomas. La bradicardia es una forma excepcional de presentación, habiéndose publicado hasta el momento tres casos. El propósito de este artículo es presentar el caso clínico de un rabdomioma cardíaco fetal con una bradicardia como forma de presentación clínica y con un seguimiento postnatal de más de dos años.
The prevalence of fetal heart tumors is 1:10,000 newborns, representing 1% of all cardiac alterations detected during fetal life. Of these, 60% are rhabdomyomas. Distinct clinical onsets have been described for cardiac rhabdomyomas. Fetal bradycardia is an uncommon form of presentation and only three previous cases have been reported. We present the case of a fetal cardiac rhabdomyoma presenting as bradycardia. The newborn was followed up for 24 months.
El diagnóstico de tumores cardíacos durante la vida fetal es muy infrecuente, con una prevalencia aproximada de 1:10.000 nacidos vivos, lo que representa un 1% del total de las alteraciones cardíacas detectadas1. De ellos, el 60% corresponde a rabdomiomas, el 25% a teratomas y el 12% a fibromas2,3, mientras que los mixomas, tumores cardíacos más frecuentes en el adulto, han sido descritos excepcionalmente en el feto4. Su morbilidad y mortalidad son bajas, presentándose la mayoría de los pacientes asintomáticos en el momento del nacimiento1. Hasta en el 65–80% de los casos se asocian a esclerosis tuberosa (ET)2. Sobre todo en los dos primeros años de vida tienden a regresar de tamaño y no suelen causar alteraciones en el llenado o vaciado de las cámaras cardíacas, por lo que sólo se tratan quirúrgicamente si la situación clínica del paciente lo requiere.
El propósito de este artículo es presentar un caso con un seguimiento postnatal de más de dos años de rabdomioma cardíaco con la inusual forma de debut de bradicardia fetal, dado que hasta el momento sólo se han señalado en la literatura médica tres casos similares al que describimos5–7.
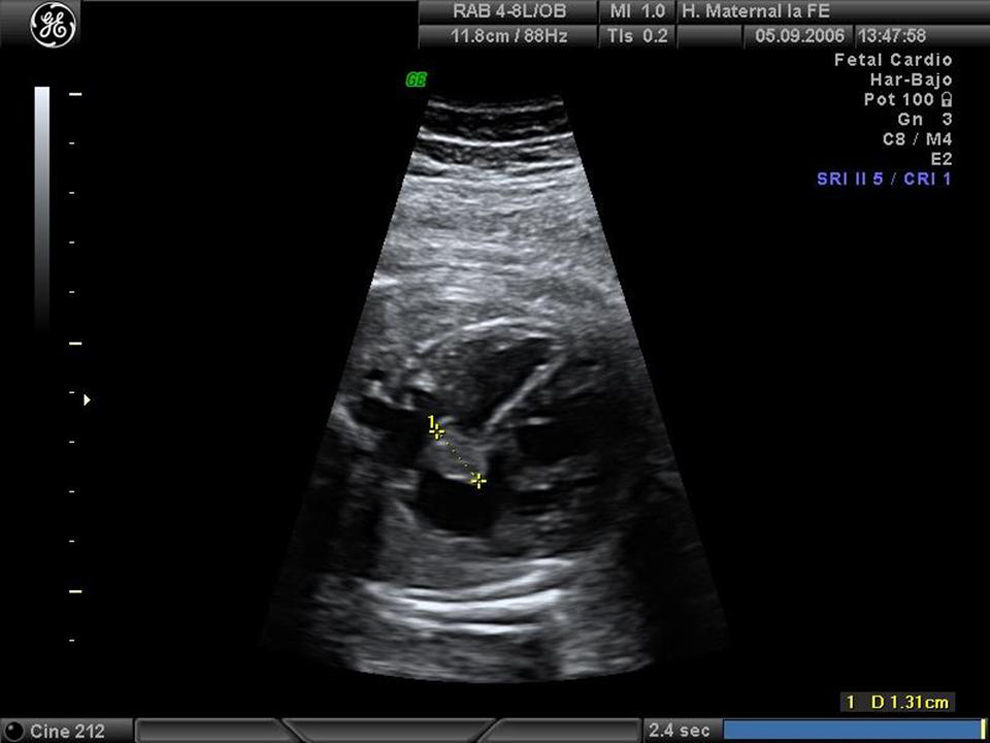
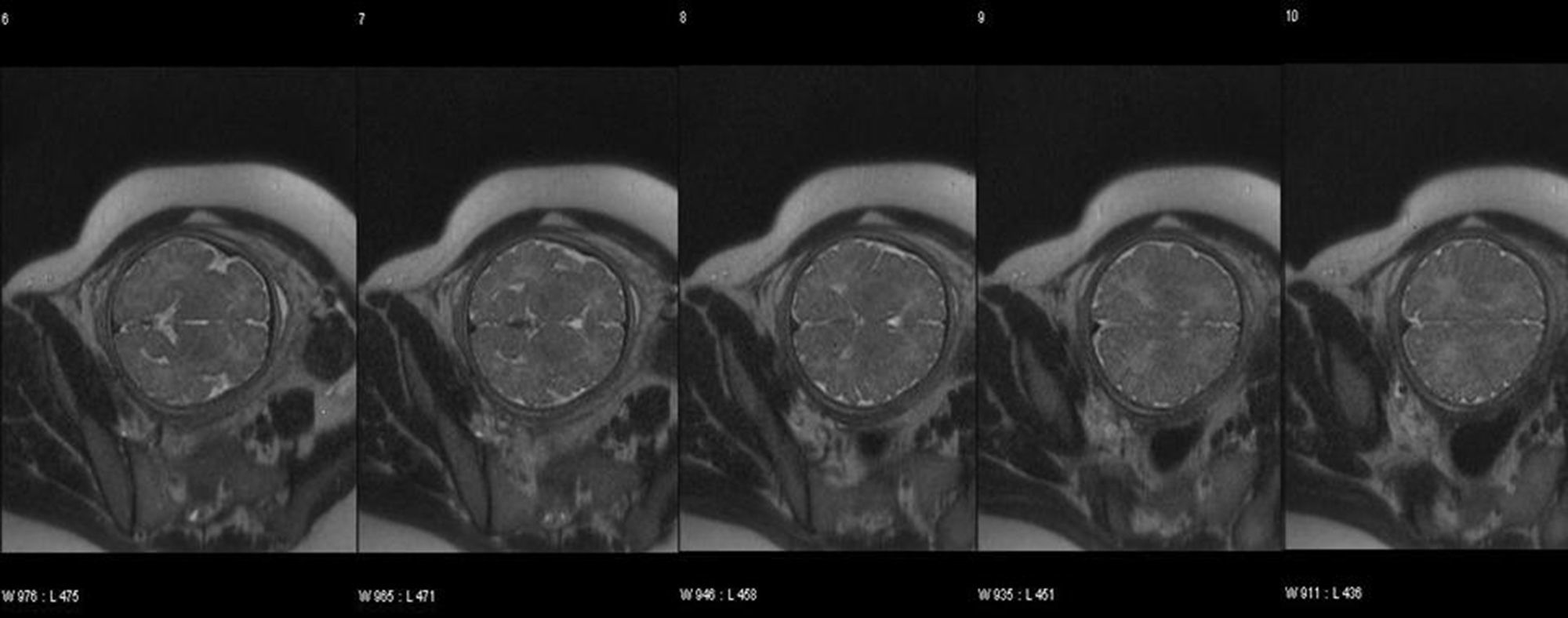
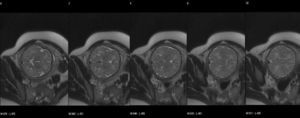
Caso clínicoPrimigrávida de 30 años, sin antecedentes patológicos de interés y con un adecuado control gestacional que nos es remitida para estudio de bradicardia fetal en la semana 32. Durante la semana 34 de gestación se realizó un primer estudio ecocardiográfico que mostró un corazón con relaciones anatómicas normales pero con una tumoración homogénea hiperecogénica, de 8×13mm y bordes bien definidos, localizada en el septo interauricular inferior (fig. 1). Esta tumoración no provocaba trastornos hemodinámicos, obstrucción de tractos de salida valvulares ni signos de insuficiencia cardíaca. El estudio en modo M del ciclo cardíaco evidenció un bloqueo auriculoventricular de segundo grado tipo 2:1, con una frecuencia auricular de 120latidos/minuto y ventricular de 60latidos/minuto. El patrón de velocimetría Doppler mostró un aumento de las resistencias vasculares a nivel de la arteria umbilical (AU), con una arteria cerebral media normal. No se apreciaron signos clínicos de ET en los progenitores, ni tampoco historia familiar. No se encontraron signos de ET en el estudio ecográfico ni de resonancia magnética (RM) fetal (fig. 2). La búsqueda de autoanticuerpos (anti-Ro, anti-La, ANA) resultó negativa. Se procedió a un control ecográfico y cardiotocográfico durante las 4 semanas siguientes, no evidenciándose cambios en el estado fetal. En la semana 38, ante un bishop favorable, se decidió inducción del parto. La monitorización fetal intraparto se realizó mediante cardiotocografía. Ante las frecuentes pérdidas de registro se intentó realizar una monitorización mediante pulsioximetría que resultó infructuosa dadas las dificultades de integración del monitor, por lo que se practicó una cesárea. En ella se obtuvo un recién nacido mujer de 2.850g, Apgar de 9/10 y una frecuencia cardíaca de 60latidos/minuto. En el estudio cardiológico postnatal se observó el tumor cardíaco diagnosticado intrauterinamente con unas dimensiones de 16,7×10mm y una localización en la cruz cordis, sin que provocara obstrucción de las válvulas atrioventriculares (AV) o de los tractos de salida ventricular. Se confirmó la presencia de un bloqueo AV tipo 2:1. La exploración neurológica del recién nacido resultó normal y las ecografías cerebral y renal a los 7 días de vida no mostraron lesiones propias de ET. Se realizó un estudio genético que no evidenció ninguna mutación en los genes TSC. A los 6 y 12 meses del nacimiento se evidenció una disminución progresiva del tamaño de la masa cardíaca. A los 24 meses de seguimiento postnatal el crecimiento se situaba dentro de percentiles normales para la edad, las exploraciones ecográficas no evidenciaban la masa cardíaca y un nuevo estudio mediante RM siguió sin evidenciar ningún signo de ET. El ritmo cardíaco oscilaba entre sinusal y bloqueo tipo 2:1.
En general, los tumores cardíacos son diagnosticados durante la vida fetal en la segunda mitad de la gestación. De ellos, el más frecuente es el rabdomioma, aunque hasta el momento se han descrito en la bibliografía médica internacional menos de 300 casos8.
En el diagnóstico diferencial de tumoración cardíaca hay que incluir otras entidades, como los teratomas, hemangiomas, fibromas y mixomas9. Los rabdomiomas, que pueden ser multifocales, suelen aparecer en el tabique interventricular o en la pared libre ventricular y auricular. Su apariencia ecográfica es la de una masa redondeada hiperecogénica, bien definida. Su crecimiento es mayor entre el segundo y tercer trimestre y disminuye a partir de la semana 32 de gestación, alcanzando un tamaño variable de algunos milímetros a varios centímetros.
Se han descrito diferentes manifestaciones clínicas durante la vida intrauterina, en función del número, el tamaño y la localización de los tumores, que pueden incluso provocar la muerte fetal: obstrucción del flujo ventricular, arritmias cardíacas secundarias a la compresión del sistema de conducción, hipoperfusión miocárdica, incluso infarto de miocardio intrauterino, debidos a la compresión extrínseca de las arterias coronarias7. La manifestación más frecuente de los rabdomiomas es la arritmia cardíaca5, fundamentalmente taquicardia o extrasistolias supraventriculares7. Sin embargo, éstos son una rara causa de bradicardia fetal10, debiéndose descartar malformaciones cardíacas y presencia de bloqueo congénito debido a anticuerpos anti-Ro/anti-La. La mortalidad global ronda el 22%8. Los factores que se asocian con un aumento de dicha mortalidad en este tipo de tumores son un tamaño mayor de 20mm (RR de 20,6 [2,2-195,9]) y la presencia de arritmia fetal (RR de 13,6 [2,9-62,3])8.
Paradójicamente, en los 4 casos descritos en la literatura médica de bradicardia fetal como forma de presentación de un rabdomioma cardíaco, el pronóstico fue bueno, excepto en uno en el que el rabdomioma causó alteraciones hemodinámicas debido a su tamaño (tabla 1).
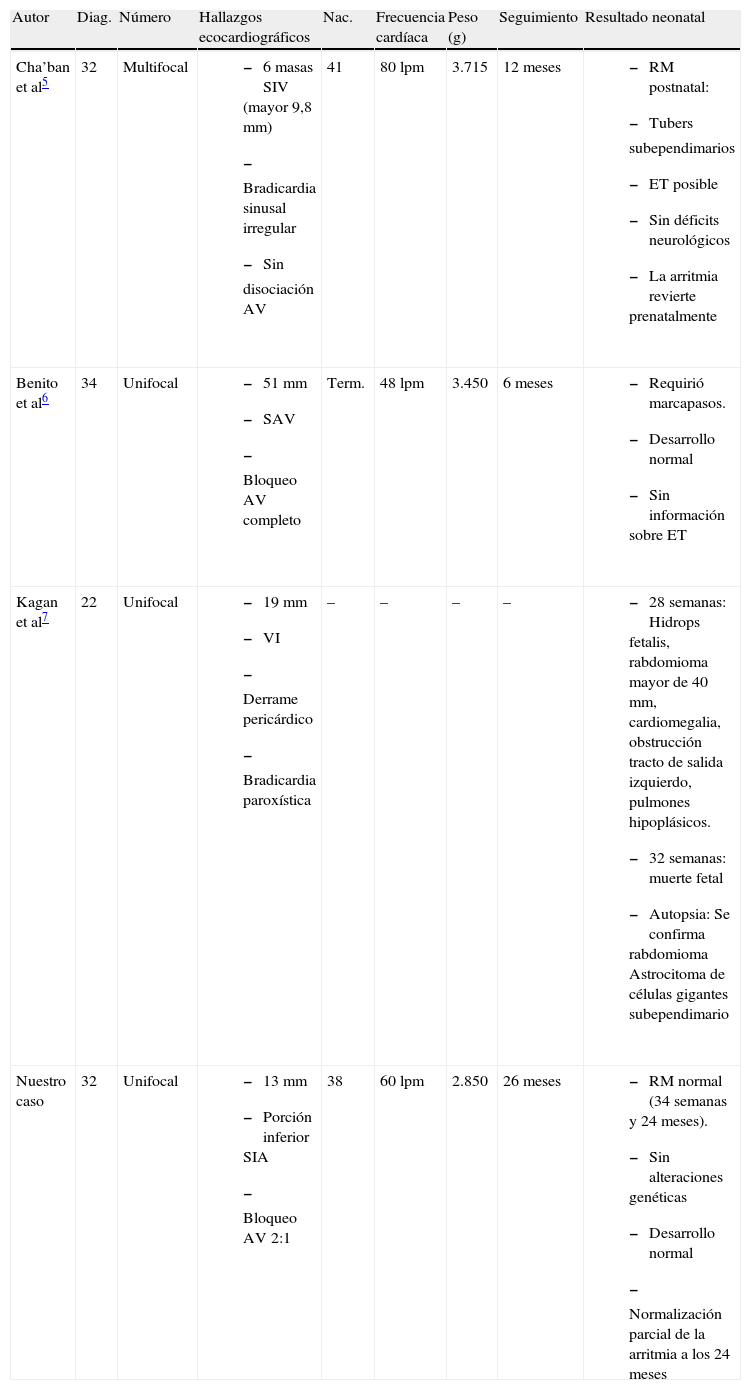
Características de los casos previos publicados de bradicardia como forma de presentación de un rabdomioma cardíaco fetal
| Autor | Diag. | Número | Hallazgos ecocardiográficos | Nac. | Frecuencia cardíaca | Peso (g) | Seguimiento | Resultado neonatal |
| Cha’ban et al5 | 32 | Multifocal |
| 41 | 80 lpm | 3.715 | 12 meses |
|
| Benito et al6 | 34 | Unifocal |
| Term. | 48 lpm | 3.450 | 6 meses |
|
| Kagan et al7 | 22 | Unifocal |
| – | – | – | – |
|
| Nuestro caso | 32 | Unifocal |
| 38 | 60 lpm | 2.850 | 26 meses |
|
AV: atrioventricular; Diag.: diagnóstico (semana en que se diagnosticó); ET: esclerosis tuberosa; Nac.: semanas al nacimiento; PI: índice de pulsatilidad; RM: resonancia magnética; SAV: septo atrioventricular; SIA: septo interauricular; SIV: septum interventricular; Term.: a término; VI: ventrículo izquierdo.
La mayoría de los rabdomiomas cardíacos aislados diagnosticados prenatalmente muestran una evolución favorable, con una regresión y una resolución completa sin complicaciones durante los primeros años de la infancia en el 80% de los casos. La asociación entre ET y rabdomiomas cardíacos puede alcanzar entre un 63 y un 80% según las series publicadas2,8, por lo que se pueden considerar como un marcador ecocardiográfico prenatal de ET. Dicha asociación aumenta en caso de historia familiar previa o multifocalidad de los tumores8. Pueden desarrollarse complicaciones como retraso mental y epilepsia grave, hasta el punto de que el factor pronóstico neurológico más importante en los casos de rabdomioma cardíaco es la asociación con esta enfermedad2.
La ET es un trastorno autosómico dominante con penetrancia incompleta caracterizado por un crecimiento hamartomatoso en múltiples órganos y causado por mutaciones en los genes supresores tumorales TSC1 y TSC2, localizados en los cromosomas 9 y 16, respectivamente. El 70% de estas mutaciones aparecen de novo, lo que conlleva que la ausencia de historia familiar de esta enfermedad no excluya su diagnóstico en el feto.
La RM fetal es una técnica de imagen útil para el diagnóstico de manifestaciones extracardíacas de la ET, especialmente de tumores localizados en el cerebro y el riñón. Sin embargo, una RM cerebral fetal sin alteraciones no excluye completamente el diagnóstico de ET, habiéndose reportado altas de falsos negativos8. Además, se pueden realizar amniocentesis y cordocentesis para estudios específicos del ADN7 cuando esto modifique nuestra conducta obstétrica. En nuestro caso los hallazgos prenatales se corresponden con los estudios postnatales, tanto de imagen como genéticos, así como con la evolución clínica.
En cuanto a la vía de terminar el embarazo han sido descritos casos tanto de cesáreas como de partos vaginales, sin que existan estudios sobre la repercusión de ésta. Actualmente no se puede afirmar que una vía suponga beneficios sobre la otra.
Como conclusión, consideramos que las tumoraciones cardíacas, aunque infrecuentes, deben descartarse en el proceso diagnóstico de arritmias cardíacas. El diagnóstico intraútero de rabdomiomas cardíacos implica el estudio de una ET concomitante, si bien un diagnóstico negativo no la excluye por completo debido a algunas formas de inicio tardío de ésta y a la limitación de algunas de las técnicas de estudio como la RM. La vía de parto debe individualizarse en cada uno de los casos teniendo en cuenta el estado fetal, pues no existen datos concluyentes sobre ella.