El tratamiento conservador para prolapso de órganos pélvicos (POP) está indicado cuando la paciente rechaza la cirugía o cuando existe contraindicación quirúrgica por condiciones médicas adversas.
ObjetivoEvaluar la calidad de vida, complicaciones y percepción subjetiva de mejora en mujeres con POP en tratamiento con pesarios en la Unidad de Uroginecología del Hospital Militar, Santiago, Chile, entre 2009 y 2018.
MétodoEstudio retrospectivo que evaluó 60 mujeres con POP en tratamiento con pesarios. Las variables sociodemográficas y datos clínicos fueron recopilados al inicio del tratamiento y durante los controles de abril del 2018 a marzo del 2019. Además, se aplicaron dos cuestionarios validados: Percepción Subjetiva de Mejora y Prolapse Quality of Life (PQoL).
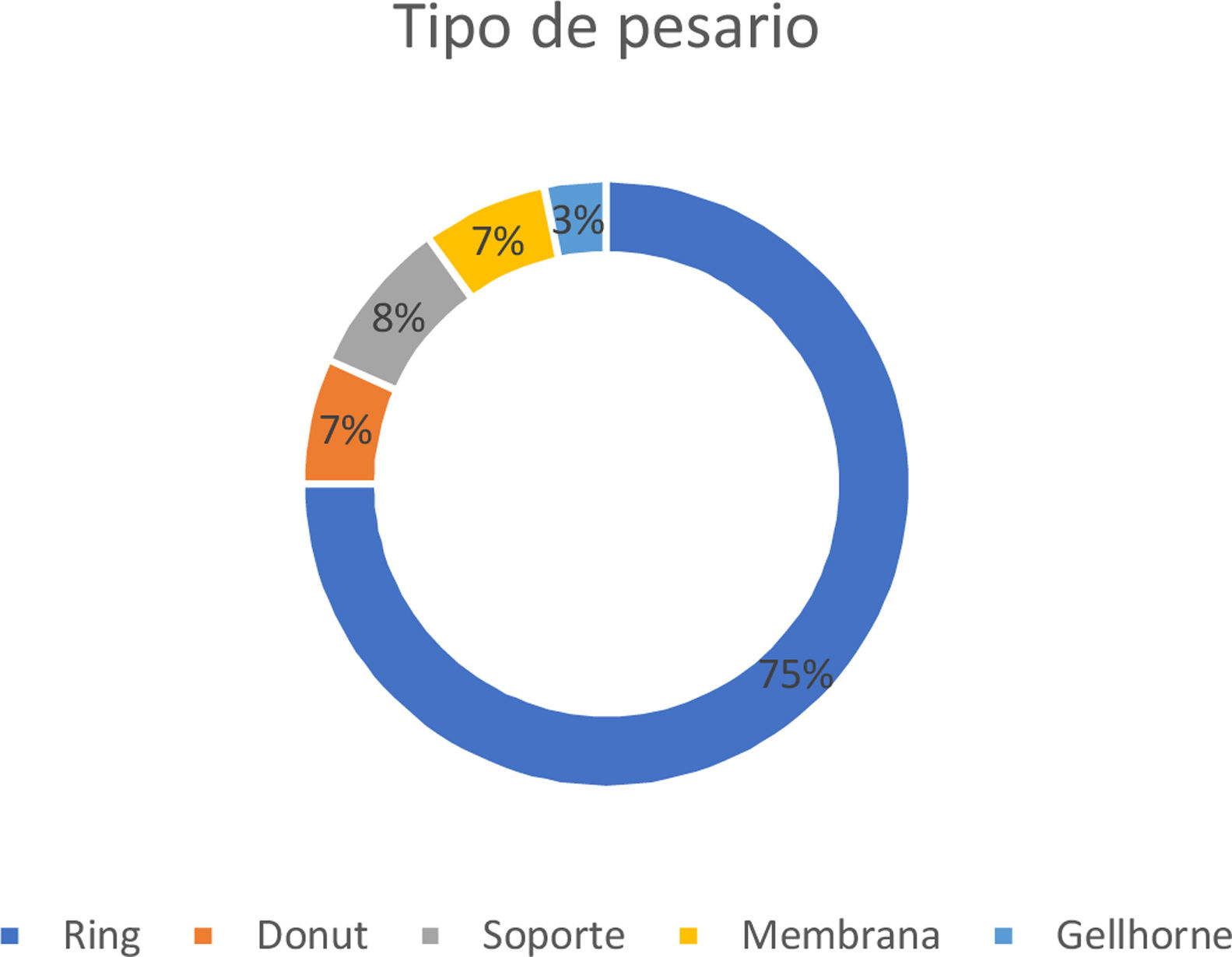
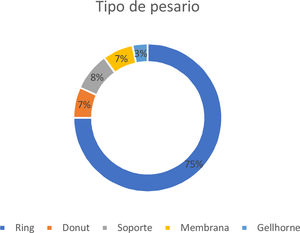
ResultadosEl pesario más utilizado fue el ring (75%), el promedio de edad 78,7 años (± 8,2), las complicaciones más reportadas fueron: vulvovaginitis, erosión, infección del tracto urinario y brida. Un 80% de las mujeres reportó excelente mejora en su condición de salud, las demás refirieron sentirse entre bastante y algo mejor. Las mujeres con erosión y vulvovaginitis presentaron mayor tiempo de uso del pesario versus las que no tuvieron estas complicaciones (p < 0,05). En general, la calidad de vida asociada al POP y uso de pesario fue buena. Las mujeres que tuvieron síntomas de incontinencia urinaria (IU) presentaron mayor compromiso en calidad de vida en los dominios «impacto del POP» y «limitaciones sociales» (p < 0,05).
ConclusiónEl tratamiento conservador con pesarios mostró buenos resultados, en la percepción subjetiva de mejora y en la calidad de vida, y bajo porcentaje de complicaciones.
Conservative treatment for pelvic organ prolapse (POP) is indicated when the patient refuses surgery, or when there is surgical contraindication due to adverse medical conditions.
ObjectiveTo evaluate the quality of life, complications, and perception of health improvement in women with POP on treatment with pessaries in the Urogynaecology Unit of the Military Hospital, Santiago Chile between 2009 and 2018.
MethodRetrospective study that evaluated 60 women with POP on treatment with pessaries. Sociodemographic variables and clinical data were collected at the beginning of the treatment and during follow-up from April 2018 to March 2019. Two validated questionnaires were also completed: Subjective Perception of Improvement and Prolapse Quality of Life (PQoL).
ResultsThe ring was the most commonly used pessary (75%). The mean age of the patients was 78.7 years (± 8.2). The most reported complications were: vulvovaginitis, erosion, urinary tract infection, and flange. Around 80% of the patients reported an excellent improvement in their health condition, and 20% reported feeling better. Women with erosion and vulvovaginitis had a longer time of pessary use compared to women who did not have these complications (p < 0.05). In general, Quality of Life associated with prolapse and pessary use was good. Women with urinary incontinence showed a worse quality of life in domains «impact of prolapse» and «social limitations» (p < 0.05).
ConclusionConservative treatment with pessaries showed good results in subjective perception of improvement, good quality of life, and low percentage of complications.
El prolapso de órganos pélvicos (POP) ocurre en un tercio de las mujeres premenopáusicas y hasta en un 45% de las posmenopáusicas1. El POP provoca síntomas que inciden en las actividades de la vida diaria y en la calidad de vida2. Los síntomas más frecuentemente reportados son: sensación de peso o dolor en la región genital, sensación de masa genital palpable, dolor lumbar inespecífico, disfunción sexual o disfunción urinaria y defecatoria (estreñimiento o necesidad del uso de los dedos para facilitar la defecación)3.
La prevalencia de POP sintomático es de alrededor del 12%4 y las incidencias anuales de cistocele, rectocele y prolapso uterino son, respectivamente, 9,3, 5,7 y 1,5 casos por cada 100 mujeres5. Algunos factores predisponentes como la edad, paridad y tipo de parto, tienden a aumentar su incidencia y aquellos como obesidad y tabaquismo tienden, además, a aumentar su intensidad6,7. En un análisis ajustado por peso, paridad, tipo de parto, factores obstétricos y condición de salud, las mujeres de origen latino tenían 4-5 veces más riesgo de presentar síntomas y molestias que las blancas y, a su vez, éstas tenían 1.4 veces más riesgo que las asiáticas y afroamericanas8. Las tasas de cistocele y rectocele también fueron similares en histerectomizadas (32,9% y 18,3%, respectivamente) y no histerectomizadas (34,3% y 18,6%)1.
La incontinencia urinaria (IU) es otra disfunción del piso pélvico que frecuentemente se presenta asociada con el POP, dado que comparten factores causales y desencadenantes: integridad de la matriz de colágeno, genéticos, raciales, edad, paridad, tipo de parto, comorbilidades y alteraciones anatómicas en el tejido conjuntivo, específicamente la fascia endopélvica6,7,9,10. Se ha descrito que más del 80% de las mujeres con POP tiene algún tipo de IU y que el POP incrementa al doble el riesgo de sufrir IU en cualquiera de sus subtipos6,7,10.
El POP y la IU son dos afecciones que se observan con mayor frecuencia en la consulta ginecológica debido al envejecimiento de la población. En Chile, los primeros datos poblacionales corresponden al estudio SABE 2000 «Encuesta de salud, bienestar y envejecimiento en Chile» donde se reportó que la IU tenía una prevalencia del 34,6% entre las mujeres de 65-74 años11.
El tratamiento conservador con pesarios constituye una buena alternativa por su bajo costo, facilidad de uso, bajo riesgo de complicaciones y porque está especialmente indicado cuando la paciente rechaza la cirugía o hay contraindicación por otras condiciones médicas7. Los pesarios están diseñados para soportar el POP en la pared vaginal o tratar la incontinencia urinaria de esfuerzo (IUE), consiguiéndose una inserción exitosa en aproximadamente 71-90% de las mujeres, logrando alivio de los síntomas en 49-90% de los casos12. Se ha reportado que el tratamiento con pesario logró evitar la operación en 72% de las mujeres13.
El modelo de pesario a elegir se basará en el tipo y estadio del POP, además de las características anatómicas de cada paciente. Son introducidos de manera tal que se logre reducir el POP y disminuir los síntomas que este genera. Aunque se han descrito muchos tipos, actualmente hay 13 modelos disponibles. Algunos como el Gellhorn y el Donut son considerados como llenadores de espacios, otros como el ring y el Dish son pesarios de soporte. Clemons et al.14 describe que la mayoría de los POP y el 50% de los síntomas urinarios se resolvían al segundo mes de tratamiento con inserción exitosa. Una revisión sistemática Cochrane demostró que los pesarios tipo ring y Gellhorn fueron efectivos para reducir los síntomas de POP en aproximadamente 60% de las mujeres, requiriéndose más estudios comparando los tipos de pesario15. Por otro lado, aún falta evidencia para el uso de pesarios en el control de la IU16.
Las complicaciones asociadas con el uso de pesarios incluyen erosiones (24,4%), sangrado vaginal (9,5%), infección urinaria (3,0%), vaginitis (2,5%), dificultad en la micción (2,0%), dificultad en la defecación (1,5%)17, dolor o molestia vaginal (21%) y flujo causado por vaginosis bacteriana seguido por candidiasis (17%)18. Dichas complicaciones pueden ser exitosamente tratadas con terapias dirigidas como la suplementación vaginal de estrógeno y controles clínicos periódicos19.
La alternativa quirúrgica habitualmente se indica cuando ha fallado el manejo conservador o cuando la paciente desea un manejo definitivo aceptando el riesgo quirúrgico. Sin embargo, se ha demostrado que tanto el tratamiento con cirugía como con pesarios aliviaron de manera significativa el POP y las funciones urinarias, defecatorias y sexuales20. Los pesarios se utilizan más en mujeres mayores y en etapa POP-Q más grave, mientras que la cirugía se suele aplicar en mujeres más jóvenes y con síntomas urinarios más graves13.
Respecto de la satisfacción o impresión subjetiva de mejoría y funcionalidad, con el uso de pesarios en Latinoamérica, aún existe poca información. En relación con la calidad de vida la International Continence Society (ICS) y la International Urogynecology Association (IUGA) recomiendan la inclusión de su medición en todos los estudios de IU o POP, evidenciando su evaluación como un resultado esencial después de cualquier intervención en el área. Por lo que el objetivo de este estudio fue evaluar la calidad de vida, las complicaciones y la percepción subjetiva de mejora, con el tratamiento de pesarios para POP, en pacientes de la Unidad de Uroginecología del Hospital Militar Santiago. Incluyéndose las pacientes que tuvieron su último control entre abril del 2018 y marzo del 2019, con revisión de sus historias clínicas desde el año 2009. Además, se buscó relacionar las complicaciones asociadas con el tiempo de uso, tipo y automanejo del pesario.
Material y métodoTipo y diseño de estudioEstudio descriptivo, de tipo observacional, longitudinal, retrospectivo, que incluyó pacientes con POP sintomático y uso de pesario, que habían introducido este tratamiento entre 2009 y 2018 y que asistían a sus controles desde abril del 2018 hasta marzo del 2019. Los datos de la ficha clínica fueron tomados al inicio del tratamiento y durante los controles.
El flujograma de atención de las pacientes usuarias de pesarios en la unidad de uro-ginecología del Hospital Militar de Santiago consiste en: control y tratamiento con uro-ginecólogo, derivándose posteriormente a la matrona de la unidad, quien hace la prueba de pesario (mediciones correspondientes y determinación del pesario adecuado). Luego se cita a la paciente para la inserción del pesario, se le educa sobre su manejo, cuidados, beneficios y efectos no deseados; se le entrega un folleto informativo. Antes de la introducción del pesario se firma un consentimiento informado. Se determina el uso de estriol local o lubricante vaginal de acuerdo con la historia clínica de cada paciente. Los siguientes controles con matrona son: a la semana y un mes posintroducción; posteriormente cada dos meses o a solicitud de la paciente por cualquier molestia. Además, existe contacto telefónico con la profesional de la salud en forma regular. Con el ginecólogo un control anual o en cualquier momento si es solicitado por la paciente.
ParticipantesLos criterios de inclusión fueron: mujeres con POP sintomático etapa ≥ II POP-Q (Pelvic Organ Prolapse Quantification), usuarias de pesario vaginal bajo control en la unidad y que voluntariamente aceptaran participar del estudio. Se incluyeron todas las mujeres que ingresaron para tratamiento con pesario y que mantenían su control en la Unidad de Piso Pélvico del Hospital Militar de Santiago. La Unidad atiende actualmente a 100 mujeres bajo este tratamiento. La muestra fue previamente definida como: todas las pacientes que asistieran regularmente a los controles de rutina en el período entre abril del 2018 y marzo del 2019 y que aceptaran participar en el estudio.
Este estudio fue aprobado por el Comité de Ética del Hospital Militar de Santiago (fecha 30/03/2018). Se utilizó consentimiento informado con todas las participantes y se respetaron los principios éticos destacados en la Declaración del Helsinki.
InstrumentosFichas sociodemográfica y clínicaTanto las características demográficas como las clínicas de las pacientes se obtuvieron de la base de datos de la Unidad de Uroginecología de la institución. Se utilizaron variables sociodemográficas (edad, escolaridad, estado civil) y clínicas (comorbilidad, paridad, actividad sexual, estadio del POP y tipo de pesario).
Percepción subjetiva de mejoraAl inicio del estudio se utilizó la encuesta PGI-I (Patient Global Improvement Index) que evalúa la impresión subjetiva de mejora con base en una pregunta única: «Siente que, en relación con el período previo al uso del pesario, ¿usted se encuentra excelente, mucho mejor, un poco mejor, igual, un poco peor, mucho peor o pésimo?»
Pesarios: tiempo de uso, tasa de discontinuación, complicaciones asociadas
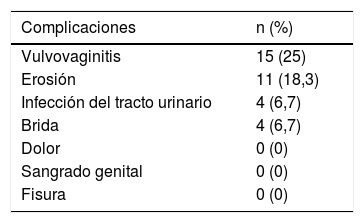
A partir de los datos de la ficha clínica se registró tiempo de uso, tasa de discontinuación y principales complicaciones durante el tratamiento: vulvovaginitis, fisura (lesión del tejido vaginal en formato de una línea) erosión (lesión del tejido que abarca un área irregular), infección del trato urinario, brida, dolor, sangrado genital, extrusión y estreñimiento.
Calidad de vidaPara estimar la calidad de vida se utilizó el cuestionario Prolapse Quality of Life (PQoL), que fue aplicado en el último control con la matrona. Este instrumento validado evalúa nueve dominios: salud general, impacto del POP, limitaciones en la función física y social, relaciones personales, emociones, sueño/energía y severidad de los síntomas. El cuestionario es simple, confiable y de fácil comprensión. Permite caracterizar la gravedad de los síntomas, evaluar su impacto en la calidad de vida y evaluar el tratamiento de las mujeres con POP. Fue desarrollado en inglés21 y recientemente validado en español22.
Cada pregunta del PQoL se gradúa de 0 a 4, en una escala de Likert donde 0 indica nada de impacto y 4 indica mucho. No se calcula una puntuación total, sin embargo, los puntajes por dimensión se calculan mediante una transformación lineal para obtener puntajes de 0 a 100. A mayor puntaje, peor es la calidad de vida en aquella dimensión21,22. Se utilizó el manual entregado por los autores de la versión en español para el cálculo los puntajes finales22.
Análisis de los datosLos datos fueron tabulados de manera anónima en Excel® y posteriormente analizados con el programa SPSS con recursos de estadística descriptiva e inferencial. Para comparación de grupos independientes se utilizó la prueba U de Mann Whitney, puesto que las variables no siguieron criterios de distribución normal acorde con la prueba de Kolmogorov Smirnov. La prueba χ2 fue utilizada para asociar complicaciones tales como erosión y vulvovaginitis, con el automanejo del pesario. Se utilizaron tablas para caracterizar los datos con distribución de frecuencias, promedio, mediana y desviación estándar.
ResultadosCaracterización de las participantesEn la tabla 1 se observa la caracterización sociodemográfica y clínica de las 60 mujeres participantes de este estudio. Entre las que asistieron a sus controles en el periodo del estudio, ninguna rechazó participar. Al iniciar el tratamiento la mayoría (88%) se encontraba en estadio de POP-Q III y IV. En la figura 1 se identifica que el ring fue el pesario más utilizado (75%), seguido por el soporte (8,3%), donut (6,7%), membrana (6,7%) y Gellhorne (3,3%), con un tiempo promedio de uso de 28,7 meses (DS = 25,0). El promedio de controles con matrona fue 12,7 (DS = 10,5). Respecto al cambio de tipo de pesario, la mayoría (63,3%) utilizó solo un tipo, 23% utilizó dos y 13% tres tipos. Respecto del manejo del pesario, un tercio (32%) tuvo automanejo, es decir capacidad de sacar y reinsertar postaseo. Solamente 15 mujeres (25%) reportaron realizar ejercicios de Kegel.
Características sociodemográficas y clínicas de las participantes del estudio (n = 60)
| Variables | Índices |
|---|---|
| Edad (años)* | 78,7 (8,2) |
| Número de hijos* | 3,3 (2,1) |
| Índice de masa corporal (kg/m2)* | 26,9 (4,8) |
| Escolaridad# | |
| Básica | 24 (40) |
| Media | 26 (43,3) |
| Superior | 10 (16,7) |
| Estado civil# | |
| Soltera | 3 (5) |
| Casada | 23 (38,3) |
| Divorciada | 4 (6,7) |
| Viuda | 30 (50) |
| Comorbilidades# | |
| Hipertensión | 30 (50) |
| Diabetes | 12 (20) |
| Fumadora | 4 (6,7) |
| Estreñimiento pretratamiento con pesarios | 6 (10) |
| Estreñimiento postratamiento con pesarios | 5 (8,3) |
| Activa sexualmente# | 11 (18,3) |
| Estadio del prolapso (POP-Q)# | |
| II | 7 (11,7) |
| III | 32 (53,3) |
| IV | 21 (35,0) |
De las 60 pacientes 12 (20%) presentaban IU antes del uso de pesario, después del uso del pesario 11 (91%) reportaron mejoras en dicha condición.
Complicaciones asociadas con el uso del pesario y su discontinuaciónEl 40% de las pacientes presentó alguna complicación asociada con el uso (tabla 2), siendo las más frecuentes vulvovaginitis (25%) y erosión (18,3%). La tasa de discontinuación fue de una paciente (1,7%) por derivación a cirugía a los 11 meses de uso de pesario tipo ring número 7.
Dichas complicaciones fueron asociadas con el tiempo de uso de pesario, automanejo y tipo de pesario. El tiempo de uso fue significativamente mayor (p = 0,007) en las mujeres que presentaron erosión (media: 46,9 meses; mediana: 37 meses; DE: 34,3 meses) vs. las que no presentaron (media: 23,7 meses; mediana: 20 meses; DE: 19,4 meses). De forma similar, el tiempo de uso fue significativamente mayor (p = 0,043), en las mujeres que presentaron vulvovaginitis (media: 37,6 meses; mediana: 34 meses; DE: 26,4 meses) vs. las que no presentaron (media: 25,8 meses; mediana: 22 meses; DE: 24,1 meses). No hubo diferencia respecto al tiempo de uso de pesario e infección del tracto urinario y brida. Tampoco se identificó asociación (χ2) entre el automanejo del pesario y las complicaciones presentadas.
La tabla 3 presenta datos que cruzan el tipo de pesario con las complicaciones encontradas. Fue posible identificar que, de las usuarias con pesario tipo donut, 50% presentó erosión y 75% vulvovaginitis. Las usuarias de pesario tipo ring fueron los que más presentaron infección de tracto urinario (8,9%), mientras que las usuarias de pesarios tipo membrana y Gellhorn presentaron alta frecuencia de vulvovaginitis.
Incidencia de complicaciones asociadas con el uso de pesarios en función del tipo de pesario (n = 60)
| Tipo de pesario/complicación | Erosiónn (%#) | Vulvovaginitisn (%) | ITU*n (%) | Bridan (%) |
|---|---|---|---|---|
| Ring (n=45) | 9 (20) | 8 (17,8) | 4 (8,9) | 3 (6,7) |
| Donut (n=4) | 2 (50) | 3 (75) | 0 (0) | 0 (0) |
| Soporte (n=5) | 1 (25) | 1 (25) | 0 (0) | 0 (0) |
| Membrana (n=4) | 1 (25) | 2 (50) | 0 (0) | 1 (25) |
| Gellhorn (n=2) | 0 (0) | 1 (50) | 0 (0) | 0 (0) |
| n total | 13 | 15 | 4 | 4 |
En la tabla 4 se observa que solo 13 pacientes (21%) requirió usar protectores diarios o algún tipo de ropa interior especial, solo una paciente reportó sentir ocasionalmente molestias y solo una refirió que a veces este le impedía estar de pie.
Síntomas de prolapso de órgano pélvico en usuarias con pesario vaginal (n = 60)
| Nunca | A veces | Frecuentemente | Siempre | |
|---|---|---|---|---|
| n (%) | n (%) | n (%) | n (%) | |
| Frecuencia de uso de toallitas o protectores diarios o ropa interior especial | 47 (78,3) | 6 (10) | 1 (1,7) | 6 (10) |
| Frecuencia con que empuja prolapso con los dedos | 60 (100) | - | - | - |
| Frecuencia con que siente dolor o molestias por su prolapso | 59 (98,3) | 1 (1,7) | - | - |
| Frecuencia con que el prolapso le impide estar de pie | 59 (98,3) | 1 (1,7) | - | - |
Percepción subjetiva de mejora y calidad de vida
En relación con la percepción subjetiva de mejora, la mayoría de las mujeres (80%) reportó una «excelente mejora» en su condición de salud con el uso del pesario, 15% refirió sentirse «mucho mejor» y 5% «un poco mejor».
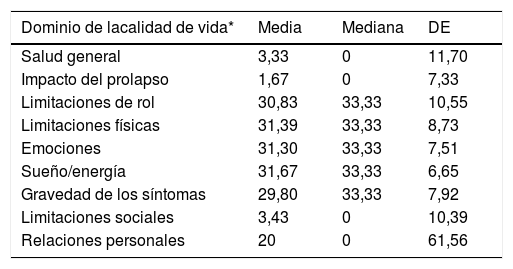
Respecto de calidad de vida, los dominios más afectados por la condición fueron «limitaciones de rol» que refiere a las actividades básicas e instrumentales de la vida diaria, «limitaciones físicas», «emociones» y «sueño/energía» (tabla 5). Muy poco afectados se encontraron los dominios «salud general», «impacto del POP» y «limitaciones sociales».
Calidad de vida de las mujeres usuarias de pesarios (P-QOL) (n = 60)
| Dominio de lacalidad de vida* | Media | Mediana | DE |
|---|---|---|---|
| Salud general | 3,33 | 0 | 11,70 |
| Impacto del prolapso | 1,67 | 0 | 7,33 |
| Limitaciones de rol | 30,83 | 33,33 | 10,55 |
| Limitaciones físicas | 31,39 | 33,33 | 8,73 |
| Emociones | 31,30 | 33,33 | 7,51 |
| Sueño/energía | 31,67 | 33,33 | 6,65 |
| Gravedad de los síntomas | 29,80 | 33,33 | 7,92 |
| Limitaciones sociales | 3,43 | 0 | 10,39 |
| Relaciones personales | 20 | 0 | 61,56 |
DE: desviación estándar.
Al comparar calidad de vida entre las mujeres que tenían síntomas de IUE vs. las que no, se identificó que había diferencia significativa (p < 0,05) en los dominios «impacto del POP» (p = 0,04) y «limitaciones sociales» (p = 0,034), de modo que las mujeres con síntomas de IUE tuvieron mayor compromiso en la calidad de vida.
DiscusiónEste estudio, que incluyó usuarias de pesarios vaginales para tratamiento de POP, identificó baja tasa de discontinuación, buenos niveles de percepción subjetiva de mejora de la salud, aceptable frecuencia de complicaciones y buena calidad de vida. El pesario más utilizado fue el tipo ring que, de acuerdo con la literatura, generalmente es la primera elección de pesario por su fácil inserción y escasas complicaciones asociadas23.
Los resultados de nuestro estudio muestran que el 40% de las usuarias tuvo alguna complicación como vulvovaginitis, erosión, infección del tracto urinario y brida pero, por otro lado, ninguna de ellas reportó complicaciones graves como dolor, sangrado genital o fisura. El artículo de revisión de Abdulaziz23, que consideró 61 estudios y un total de 1.190 pacientes, identificó una prevalencia un poco menor de complicaciones (33,6%) con el siguiente orden de frecuencia: flujo vaginal, sangrado, fistula vesico-vaginal, erosión, ulceración y olor desagradable. Otro estudio con mujeres chinas, con un promedio de edad 10 años menor que nuestras participantes y usuarias de pesario tipo ring, también encontró complicaciones menores como flujo vaginal (40,8%) y erosión (23,5%)24. Pero este estudio describe un 40% de usuarias con IUE (20% más que el nuestro) resolviéndose esta condición en el 46% de ellas con el uso del pesario. También describe una tasa de discontinuación mayor que nuestro estudio (25%) por expulsión, molestias al retirar e insertar, sangrado, deseo de cirugía y falta de confort. Mientras tanto, un estudio reciente, retrospectivo, con 140 usuarias de características similares a las de nuestras participantes (edad, paridad, estadio de POP y tipo de pesario) describió, como nosotros, que la complicación asociada más frecuente fue el flujo vaginal17. No obstante, nuestro estudio obtuvo menores tasas de infección del tracto urinario (6,7%) y de discontinuación del pesario que el análisis recién mencionado, aunque la infección de tracto urinario puede no estar asociada con el POP.
Se identificó que las mujeres con erosión y vulvovaginitis presentaron mayor tiempo de uso de pesario comparadas con las mujeres que no reportaron estas complicaciones (p < 0,05). A pesar del mayor riesgo de presentar algunas complicaciones, se ha descrito que las puntuaciones de calidad de vida mejoran cuanto mayor es el tiempo de uso del pesario25.
La baja tasa de discontinuación observada (1 paciente) fue por derivación a cirugía, reafirmando así los buenos resultados de este método. Una revisión sistemática agrega que los principales motivos para discontinuación de uso eran molestia, dolor en la zona y expulsión del dispositivo25. Por otro lado, un estudio de seguimiento de ocho años, de usuarias de pesarios de tipos ring y Gellhorn, demostraron que las pacientes con POP posteriores son más propensas a tener dificultades con el uso del pesario4.
En lo referente a la «percepción subjetiva de mejora» la mayoría de las mujeres de este estudio (80%) reportó una «excelente mejora» en su condición de salud con el uso del pesario. Resultados similares se observaron con 90 mujeres usuarias de pesario en Tailandia, donde se describe una percepción de alivio de los síntomas de 52% y un 76% de mejora en la calidad de vida26.
Respecto de la calidad de vida, los puntajes obtenidos en este estudio fueron bajos, evidenciando una buena calidad de vida en estas usuarias. Los dominios de la calidad de vida muy poco afectados por el POP fueron salud general, impacto del POP y limitaciones sociales, mientras que los más afectados por la condición fueron limitaciones de rol, limitaciones físicas, emociones y sueño/energía; dimensiones que podrían estar asociadas con la edad y comorbilidad presente. Este cuestionario se aplicó después de varios meses del uso del pesario (promedio 28 meses), lo que nos muestra un posible efecto benéfico del método en los dominios con muy bajo puntaje. Un estudio brasileño demostró que el uso de pesarios tipo ring resultó en una mejora de la calidad de vida, especialmente en los dominios salud general, vitalidad y aspectos sociales27. El estudio tailandés informó 76% de mejora en la calidad de vida de las usuarias de pesarios; sin embargo, no describen los puntajes ni cuales dimensiones fueron las beneficiadas26. Igualmente, los resultados del estudio realizado en China, en el 2018, con 131 mujeres, promedio de edad 67 años, mayoritariamente en etapa III de POP, demostró satisfacción con este método y un alivio significativo de los síntomas, así como un impacto positivo sobre las actividades de la vida diaria, mejoría en la dimensión social y emocional evaluadas con el instrumento PFIQ-7 (que mide el impacto de los síntomas del POP en aquellas dimensiones de la calidad de vida)24.
En este estudio, las mujeres con síntomas de IUE presentaron peor calidad de vida en los dominios «impacto del POP» y «limitaciones sociales» vs. mujeres sin IUE. Esto muestra que la IUE asociada con el POP es un factor que empeora la calidad de vida de las mujeres7,9,10.
Consideramos algunas limitaciones de nuestro estudio que deben ser abordadas. Al ser un hospital de referencia de una población cerrada, la muestra no representa a la población general de mujeres de Chile, donde existen diversos niveles de educación y menos posibilidades de seguimiento en unidades especializadas. Los síntomas molestos relacionados con el POP pueden incidir de forma adversa en las actividades de la vida diaria, las emociones y la calidad de vida. Por lo tanto, cuando se evalúa el impacto terapéutico del método conservador uno debe medir los cambios en calidad de vida. Este es un estudio retrospectivo que no contó con la información de calidad de vida antes del uso del pesario; por lo que no fue posible concluir porcentaje de mejora en cada una de las dimensiones. Por último, el tamaño de la muestra fue definido como el total de mujeres que asistieran a los controles en el periodo del estudio. Se sugiere que futuros estudios hagan seguimiento prospectivo e incluyan un mayor tamaño de muestra.
Sin embargo, este estudio ofrece datos preliminares respecto del beneficio observado en la percepción de mejora y en buena calidad de vida obtenidos con el tratamiento con el uso de pesario y un buen seguimiento de la matrona y del médico uro-ginecólogo. Dichos programas de tratamiento y monitoreo del uso del pesario pueden ser viables para los sistemas públicos de salud, sumados a estrategias de educación en salud que beneficien la calidad de vida de la mujer con POP.
Los pesarios continúan siendo más rentables y son un tratamiento aceptable para el POP y la IUE, sirviendo como una alternativa razonable al manejo quirúrgico. Después de un año de tratamiento no hay diferencia entre mujeres que realizan cirugía o usan pesario respecto de la mejoría en la calidad de vida, síntomas vaginales, funciones urinaria y defecatoria28. Las mujeres que prefieren la cirugía sobre el tratamiento conservador tienden a reportar mayor intensidad en sus síntomas y sienten muy afectado su bienestar general. Además, la mayoría de las pacientes sexualmente activas tienden a preferir la cirugía por sobre el pesario2. Sin embargo, la opción quirúrgica de tratamiento del POP tiene alta tasa de recurrencia, estimándose entre 30 y 56% de los casos25.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
FinanciaciónEste trabajo fue financiado por la Universidad Bernardo ÓHiggins.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Se agradece la ayuda, en la tabulación de los datos, de las estudiantes de Obstetricia de la Universidad Bernardo ÓHiggins: Natalia Rozas y Carla Roa.