La corioamnionitis candidiásica es un suceso raro que afecta al 0,8% de las embarazadas, pero que se asocia a malos resultados perinatales.
No se conoce hoy en día, con exactitud, la etiopatogenia ni los factores implicados en el desarrollo de IIA candidiásica.
Al igual que ocurre con las infecciones de causa bacteriana, aún no se dispone de una forma fiable de prevenir, detectar o tratar la IIA candidiásica que causa parto prematuro o aborto tardío.
Se presenta un caso clínico de aborto tardío con informe histológico de corioamnionitis por hongos y se revisa la bibliografía en busca de las causas que lo producen, si se puede prevenir y su tratamiento.
Mycotic vulvovaginitis (mostly due to Candida) during pregnancy has a reported incidence of 20%-25%. However, obstetric complications caused by this microorganism are rare, the incidence of chorioamnionitis being 0.8%.
Intra-amniotic candidal infections can produce abortion, preterm delivery, rupture of membranes, and chorioamnionitis.
We present a case of late spontaneous abortion with a histologic diagnosis of fungal chorioamnionitis and review the literature to identify causes, their possible prevention, and treatment.
La incidencia de vulvovaginitis micótica (Candida en la mayoría de los casos) durante el embarazo oscila entre un 20 y un 25%, y las complicaciones obstétricas causadas por este microorganismo son muy infrecuentes, con una incidencia descrita para corioamnionitis del 0,8%.
La infección intraamniótica (IIA) por Candida puede causar aborto, parto prematuro, rotura prematura de membranas y corioamnionitis.
Se presenta un caso clínico de aborto tardío con informe histológico de corioamnionitis por hongos y se revisa la bibliografía en busca de las causas que la producen, si se puede prevenir y su tratamiento.
CASO CLÍNICOMujer de 36 años, sin antecedentes personales ni obstétricos de interés, secundigesta, con embarazo y parto anterior normales, que ingresa en la semana 18+ de gestación por metrorragia de días de evolución y que se acompaña de dolor abdominal.
Al ingreso, la paciente muestra buen estado general, presión arterial 100/70mmHg, temperatura de 37,7ºC y frecuencia cardíaca 106 lat/min. Presenta un abdomen blando, no doloroso, tamaño uterino como amenorrea, relajado, sangrado de cavidad uterina en cantidad moderada similar a regla, y cérvix formado aunque permeable.
Por ecografía se objetiva un feto único, vivo y móvil, cuya biometría corresponde a 18 semanas, con placenta anterior sin signos ecográficos de desprendimiento y líquido amniótico en cantidad normal.
En la analítica realizada se muestra una leucocitosis de 18.700/μl con desviación izquierda (segmentados 81,9%), y el resto de los parámetros del hemograma, la bioquímica básica, la coagulación y la orina fueron normales.
Durante el ingreso y con la paciente en reposo, se produce la expulsión espontánea de un feto varón, sin alteraciones macroscópicas evidentes, procediéndose seguidamente a legrado evacuador, que transcurre sin incidencias. La evolución posterior es favorable y afebril.
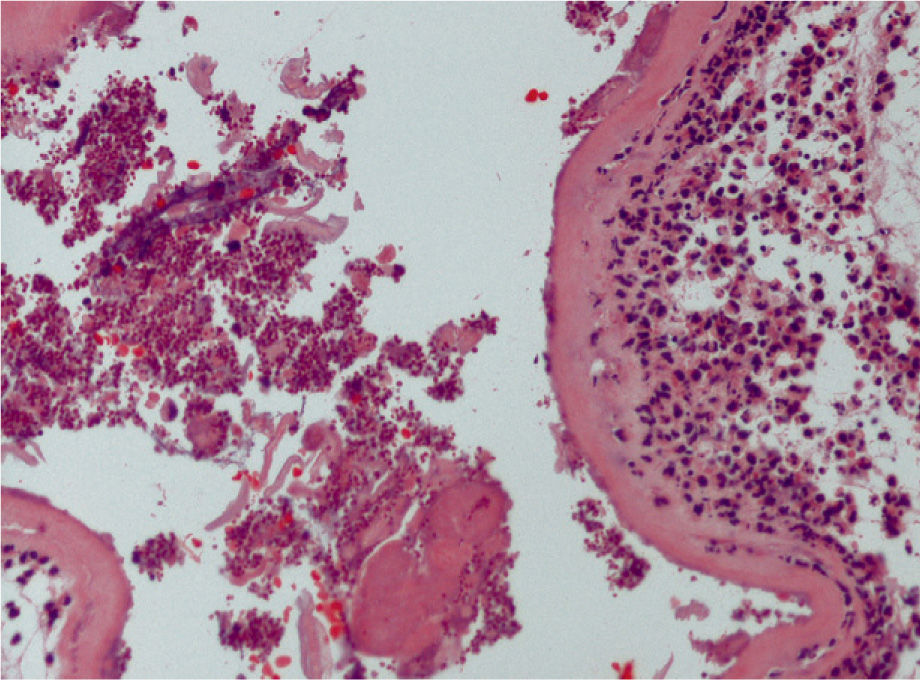
El estudio anatomopatológico de los restos abortivos muestra placenta con cambios morfológicos de corioamnionitis por hongos (fig. 1) y feto varón sin malformaciones internas ni externas.
DISCUSIÓNCandida es un patógeno considerado comensal de la vagina, con limitada patogenicidad en el huésped inmunocompetente.
La infección vaginal por Candida, frecuente durante la gestación, rara vez llega a comprometer los anejos ovulares. El 18-25% de las embarazadas tiene cultivos o tinción de Gram de flujo vaginal positivo para Candida en algún momento durante la gestación, y en la mayoría de los casos se trata de pacientes sanas y que nunca desarrollan síntomas de infección1.
Sin embargo, en un pequeño porcentaje de casos, hay una infección ascendente, y la incidencia descrita para corioamnionitis por Candida es del 0,8%2.
Hoy en día se desconoce por qué en algunas pacientes se produce infección intrauterina en contraste con la alta presencia de Candida en la población de embarazadas.
Los factores de riesgo que se han relacionado con este suceso son la presencia de dispositivo intrauterino durante la gestación (en un 26-66% de los casos descritos), la realización de cerclaje en las insuficiencias cervicales, la inmunosupresión, antibióticos con acción supresora en Lactobacillus, el uso de corticoides y la rotura prematura de membranas (RPM) de larga evolución (de más de 48h). Sin embargo, muchas pacientes con estos teóricos factores de riesgo no desarrollan corioamnionitis por hongos3,4.
También se ha querido relacionar factores del huésped, como alteraciones o diferencias entre individuos en las propiedades antiinfecciosas del líquido amniótico (concentraciones de IgA o IL-6). También se ha implicado la incapacidad de los linfocitos en sangre fetal para inhibir el crecimiento de Candida albicans antes de las 32 semanas, lo que explica que, a mayor prematuridad, haya peores resultados perinatales.
Además, se ha encontrado una asociación entre el polimorfismo en la región promotora del gen del factor de necrosis tumoral alfa (TNF-α), estando aumentada su transcripción, y el parto pretérmino (PP) tras RPM. Se plantea la hipótesis de que la susceptibilidad del huésped a los factores medoambientales, como una hipersensibilidad del gen del TNF-α a la infección del aparato genital, puede promover la RPM y, consecuentemente, el PP1,5,6.
C. albicans explica más del 80% de los casos de infección por Candida sp., seguida por C. glabrata y C. tropicalis, y en menor frecuencia se aísla C. parapsilosis y C. stellatoidea1.
La IIA por Candida se produce en la mayoría de los casos con membranas íntegras y en ausencia de candidiasis vaginal demostrable, es decir, con cultivos vaginales negativos3,5.
Las complicaciones maternas derivadas de la IIA por Candida son en la mayoría de los casos las asociadas a parto prematuro, RPM y aborto. Hay pocos casos en la bibliografía de sepsis candidiásica durante el embarazo y, probablemente, la corioamnionitis sea consecuencia, en estas circunstancias, de diseminación hematógena de la fungemia. No hay descrita morbilidad infecciosa materna posterior a la interrupción del embarazo tras corioamnionitis por Candida.
Respecto a las repercusiones fetales, es causa de prematuridad en el 55% de los casos. La morbimortalidad perinatal es inversamente proporcional a la edad gestacional, y hay una alta mortalidad por este hongo en recién nacidos de menos de 1.500g (70%). La candidiasis congénita conlleva en recién nacidos de más de 1.500g a manifestaciones cutáneas (exantema eritematoso, lesiones pustulosas, uñas distróficas, etc.) y a neumonitis. Los recién nacidos a término permanecen, en general, asintomáticos1,2,5,7.
Respecto a la clínica materna, además de la metrorragia, RPM o dinámica uterina, la corioamnionitis candidiásica se muestra de forma anodina. Suele haber elevación de la temperatura materna, pero rara vez aparece fiebre, en contraste a la corioamnionitis de causa bacteriana. Es común también la leucocitosis con desviación izquierda como presentaba nuestra paciente.
Pero, en general, no hay signos evidentes de infección y el diagnóstico de corioamnionitis candidiásica se realiza mediante el estudio del líquido amniótico (aumento de leucocitos y disminución de glucosa, con tinción de Gram positiva para levaduras), y tras estudio anatomopatológico de los restos ovulares1,4,5,7.
No hay datos suficientes en la bibliografía para recomendar el uso sistémico o intraamniótico de anfotericina B en casos de corioamnionitis fúngica sin evidencia de fungemia o sepsis.
Sin embargo, algunos autores sugieren que el tratamiento sistémico a la madre de anfotericina B, incluso a dosis menores a la recomendada (0,6mg/kg/día intravenosa [i.v.]), puede ser eficaz para tratar la IIA. También puede intentarse tratamiento con fluconazol vía oral (dosis de 400mg/día)5,8,9.
El diagnóstico precoz y el tratamiento oportuno del neonato con anfotericina B i.v., son los factores más importantes en la disminución de la mortalidad.
No hay evidencia suficiente que permita recomendar el cultivo vaginal periódico ni la profilaxis antimicótica mensual propuesta por algunos autores de manera universal, aunque podría ser factible intentar tratamiento erradicador con antimicóticos vaginales en las pacientes con factores de riesgo, independientemente de los resultados del cultivo vaginal1,2,4,10. Sin embargo no hay consenso, ni se conoce actualmente el momento gestacional más adecuado para este tratamiento ni tampoco su efectividad.