El embarazo cornual es una patología poco frecuente pero con una elevada mortalidad si no se diagnostica precozmente. La ecografía vaginal permite un diagnóstico precoz y la realización de un tratamiento conservador con metotrexato, reduciendo la morbimortalidad materna. Presentamos un caso de una gestante diagnosticada de embarazo cornual derecho no accidentado que fue tratada con metotrexato multidosis con éxito.
Cornual pregnancy is a rare condition but has high mortality unless diagnosed early. Early diagnosis with transvaginal ultrasound allows conservative treatment with methotrexate, thus reducing maternal morbidity and mortality. We report a case of an unruptured right cornual pregnancy successfully treated with multidose systemic methotrexate.
El embarazo cornual tiene una incidencia de un 2 a un 4% del total de las gestaciones ectópicas y una tasa de mortalidad materna de entre un 2 y un 2,5%.
El embarazo se implanta entre la porción proximal intramural de la trompa de Falopio y la musculatura uterina, con una alta irrigación sanguínea. La capa muscular permite que el embarazo se desarrolle y no produzca síntomas hasta las 7-16 semanas de gestación, y en caso de rotura provocar una hemorragia severa y riesgo de muerte.
Realizar un diagnóstico precoz de esta patología nos permite llevar a cabo tratamientos más conservadores, disminuyendo significativamente la morbimortalidad materna. El tratamiento con metotrexato multidosis es una opción y tiene una tasa de éxito del 89%.
Caso clínicoPresentamos a una gestante de 30 años, que como antecedentes personales muestra una conización por displasia de cérvix hace 5 años. Su grupo sanguíneo es 0 y Rh positivo. Antecedentes obstétricos; G6P1A5 y FUR: 22/5/12.
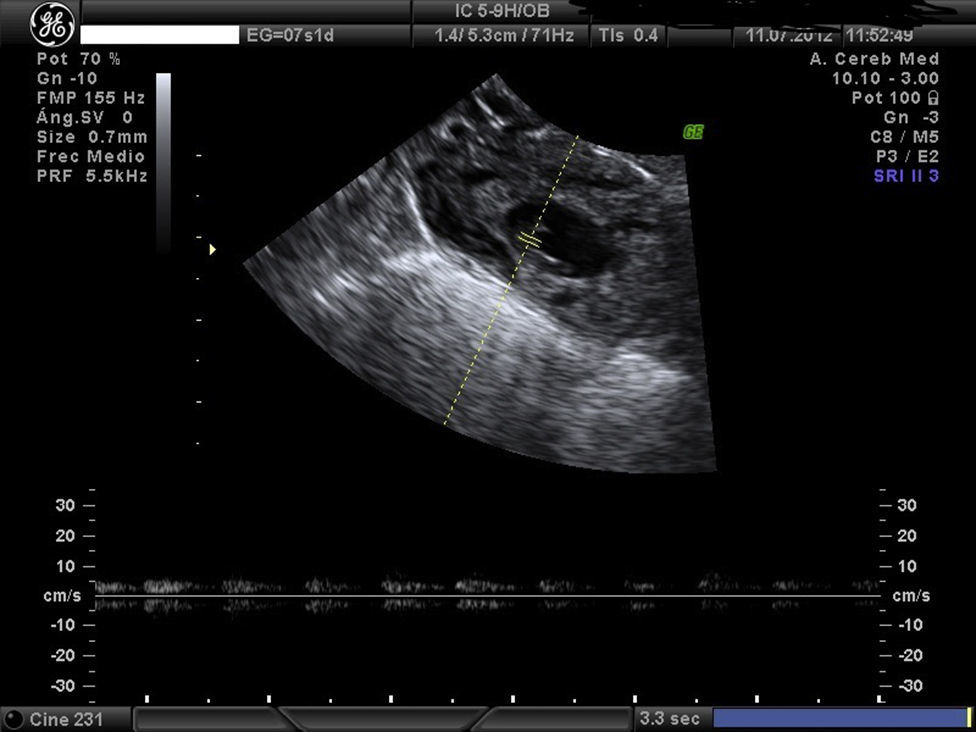
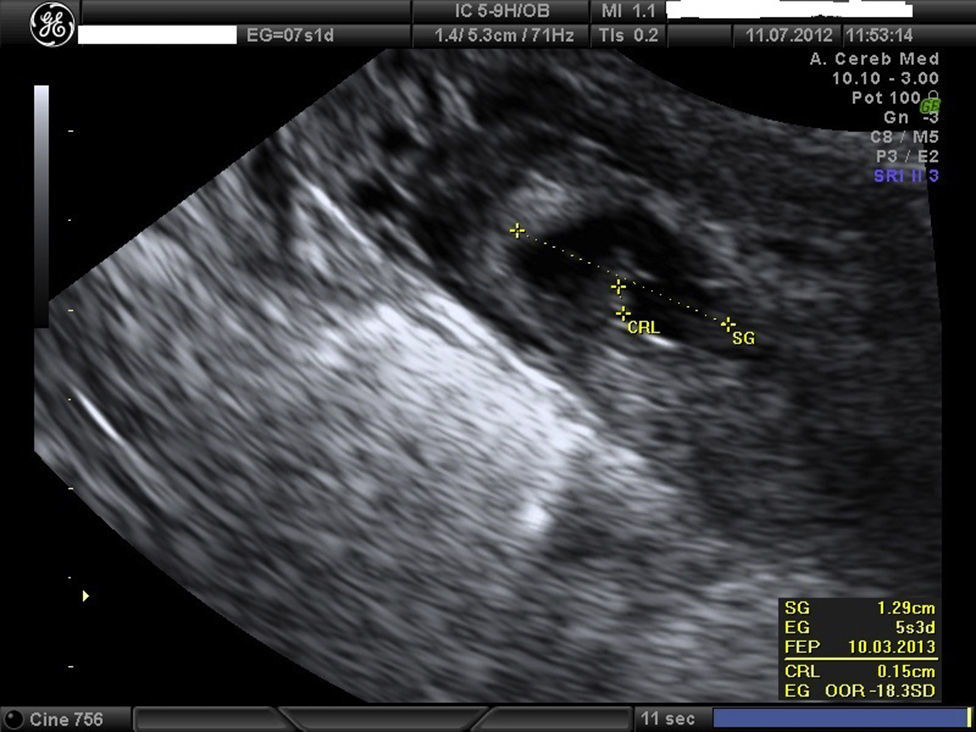
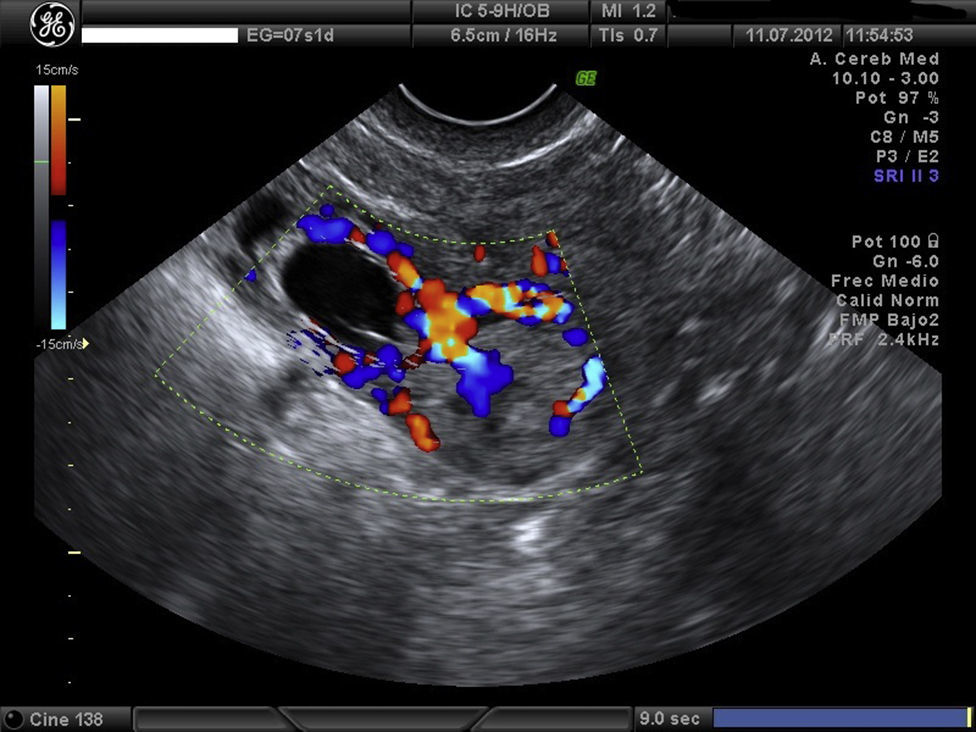
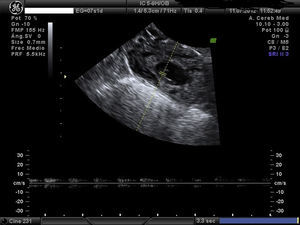
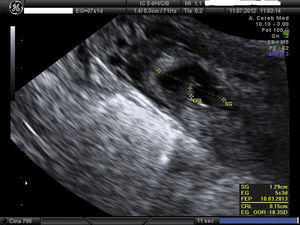
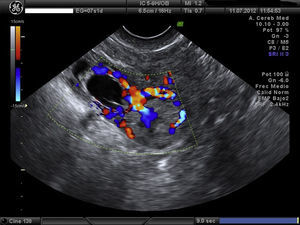
Embarazo actual de 7 semanas de amenorrea con sospecha de embarazo ectópico (EE) cornual. A la exploración, la paciente se encuentra estable, abdomen blando y depresible, sin signos de irritación peritoneal. Hemograma y bioquímica y coagulación normal y la β-HCG de 32.500mU/ml. Se confirma el diagnóstico de EE cornual derecho no accidentado por ecografía, presentando saco gestacional a nivel de cuerno derecho de 13mm con embrión de CRL 1,5mm y actividad cardíaca positiva (figs. 1 y 2). A la izquierda del saco, formación ecogénica mal delimitada de 18×18mm, muy vascularizada, compatible con trofoblasto (fig. 3). Anejos normales y no líquido libre.
Con el diagnóstico de embarazo cornual no accidentado y dada la estabilidad clínica y analítica de la paciente se instaura tratamiento con metotrexato en multidosis en régimen de ingreso hospitalario.
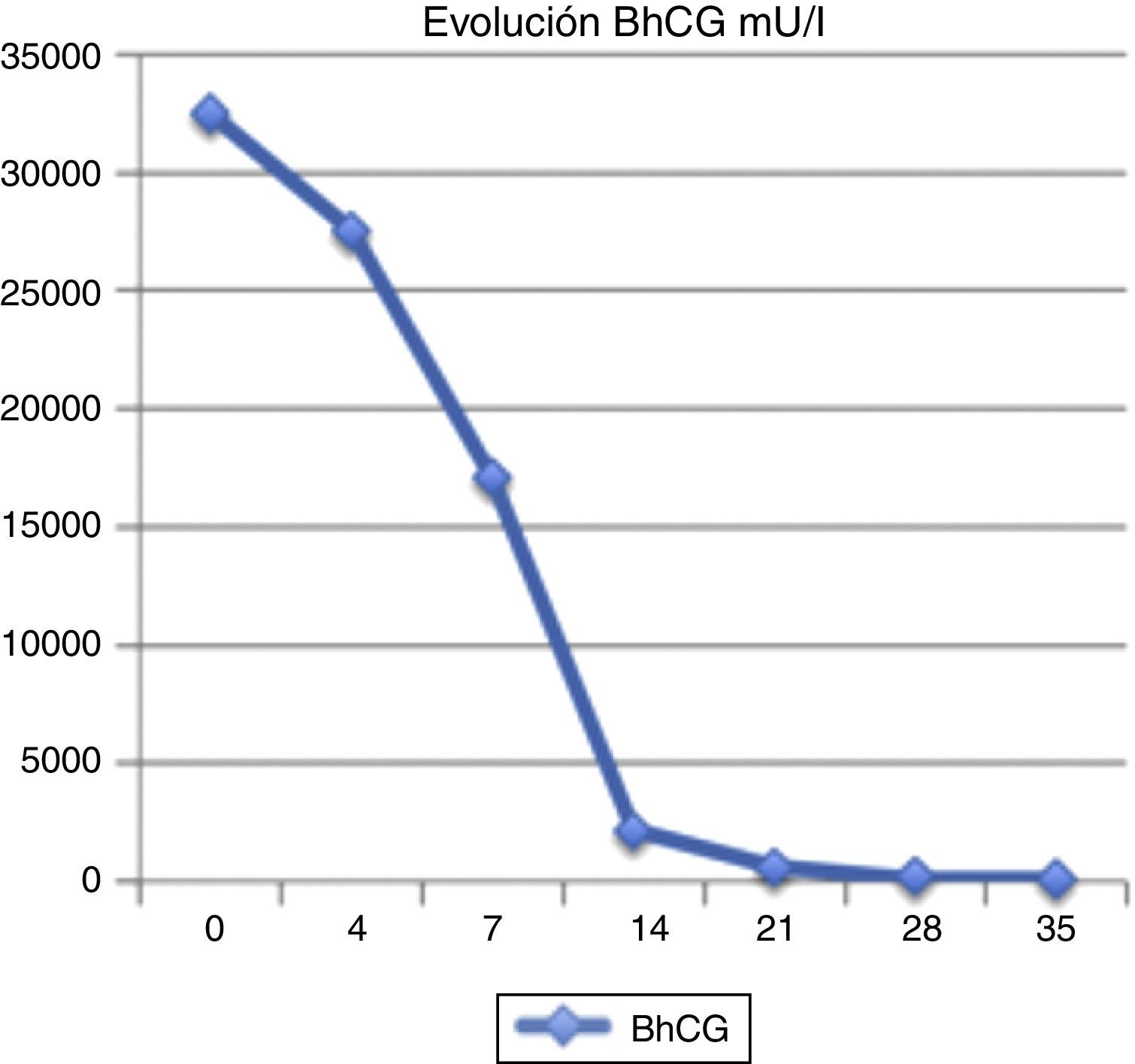
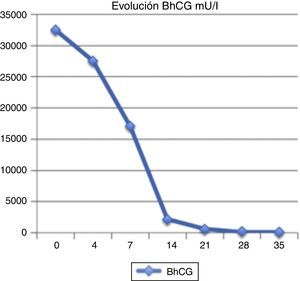
Se administra metotrexato 52mg intramuscular los días 1, 3, 5 y 7, y ácido fólico (5,2mg) los días 2, 4, 6 y 8. Se realizan controles de β-HCG al cuarto día y al séptimo de la administración de metotrexato, siendo de 27.530 y 17.100 mU/l, respectivamente.
Dado el descenso de los niveles de β-HCG se realiza ecografía de control al séptimo día postratamiento. Se visualiza saco gestacional a nivel de cuerno derecho con vascularización periférica abundante. No se visualiza embrión.
Ante la buena respuesta analítica y ecográfica y la estabilidad de la paciente, es dada de alta para seguimiento ambulatorio semanal.
Durante el seguimiento ambulatorio la paciente se encuentra estable y asintomática. A nivel ecográfico la imagen se va resolviendo y los controles BHCG semanales van descendiendo gradualmente hasta su negativización(fig. 4).
DiscusiónEl embarazo cornual es una forma infrecuente de EE, aunque está en aumento debido a las técnicas de reproducción asistida. Presenta una alta tasa de morbilidad por su presentación tardía y su gran irrigación sanguínea.
En la actualidad, gracias a la alta resolución de la ecografía vaginal asociado a la rápida cuantificación de la BHCG se puede realizar un diagnóstico precoz y existe la posibilidad de tratamiento médico, disminuyendo la morbilidad materna y preservando la fertilidad1.
Los factores de riesgo son similares a otras formas de EE, siendo el más frecuente los antecedentes de EE con lesión tubular (40,6%), salpingectomía unilateral o bilateral (37,5%), embarazo por técnicas de reproducción asistida (FIV) (34,4%) y antecedentes de ETS (25%)2.
Los síntomas aparecen más tarde que otras formas de EE; normalmente entre las semanas 7 y 9 de gestación. Los síntomas más frecuentes son dolor abdominal y sangrado vaginal durante el primer trimestre de embarazo. Un 22,2% presenta EE accidentado y shock hemorrágico mientas que el 48% se presenta con dolor abdominal y un 29% con sangrado vaginal. Hasta un 33% está asintomático en el momento del diagnóstico3.
El sangrado vaginal en el primer trimestre es menos frecuente que en otras formas de EE, debido a la presentación tardía de dicho embarazo.
El gold standard para el diagnóstico precoz del embarazo cornual es la ecografía vaginal y los signos más característicos que presentan son: saco gestacional excéntrico rodeado por una fina capa asimétrica de miometrio de <5mm, con una cavidad uterina vacía, separada de este más de 1cm, y zona excéntrica altamente vascularizada del útero cerca de la inserción tubárica, con una especificidad de entre 88-93% pero una baja sensibilidad (40%). Se ha descrito el «signo de la línea intersticial» como una fina línea ecogénica que se extiende desde la región cornual hasta abrirse en el saco gestacional y representa la porción intersticial de la trompa, con una sensibilidad del 80% y una especificidad del 98%.
El tratamiento se adecuará a las condiciones clínicas y a los futuros deseos de fertilidad de la paciente. En pacientes asintomáticas con BHCG aumentadas se podría optar por un tratamiento médico, y en pacientes sintomáticas es mejor realizar un tratamiento quirúrgico1.
Tradicionalmente, el tratamiento del embarazo intersticial era la histerectomía o resección cornual por laparotomía y más recientemente la laparoscopia.
Aproximadamente un tercio de las pacientes son candidatas a tratamiento médico en el momento del diagnóstico. El tratamiento con metotrexato sistémico administrado en dosis única o múltiple por vía intravenosa es una alternativa eficaz en aquellas pacientes diagnosticadas en estadios iniciales, sin evidencia de rotura. También se ha visto eficaz en el tratamiento local con metotrexato administrado vía laparoscópica, o administración guiada por ecografía o con histeroscopia. Su tasa de éxito es del 91-100%, y aunque es una técnica segura y eficaz este tratamiento requiere un procedimiento más laborioso, de cierta experiencia técnica y con un coste añadido1,4,5.
Tanaka et al.7 describieron el primer caso de EE intersticial tratado con éxito con metotrexato sistémico, desde entonces hay varias pautas para la administración de metotrexato pero la más frecuentemente empleada es la de dosis múltiples6. Se administra metotrexato (1mg/kg) por vía intramuscular los días 1, 3, 5 y 7; y ácido folínico o fólico (0,1mg/kg) por vía intramuscular los días 2, 4, 6 y 8. Se hacen controles de β-HCG cada 48h hasta que la β-HCG disminuya >15% respecto al control previo, y controles semanales de β-HCG hasta <15UI/l. Si el control de β-HCG del día14 es superior al 40% de la cifra inicial se considera que el tratamiento ha fracasado1.
Un metaanalisis de Barnhart et al. acerca de la eficacia del tratamiento médico del EE tubárico, que compara un régimen de dosis única frente a múltiples, ha demostrado que el riesgo de fracaso es mayor con la pauta de dosis única (OR=1,71; IC 95% 1,04-2,82), aunque esta se asocia con una menor frecuencia de efectos secundarios4.
Según la literatura, la tasa de éxito del tratamiento de metotrexato en dosis múltiples es de hasta un 89%1.
El tiempo de resolución completa con el tratamiento médico puede ser de entre 19 y 129 días, y es importante realizar un seguimiento estrecho porque entre un 10-20% de los embarazos intersticiales tratados con metotrexato fracasan y son candidatos a cirugía1.
Las pacientes con tratamiento médico o quirúrgico conservador tienen más riesgo de embarazo intersticial persistente y se deben realizar controles BHCG hasta la negativización1.
A largo plazo, el mayor riesgo en pacientes con embarazo intersticial resuelto es la rotura uterina en las siguientes gestaciones y riesgo de embarazo intersticial recurrente, aunque el riesgo real de rotura uterina después del tratamiento médico conservador es desconocido.
En el caso de nuestra paciente, la gestación cornual fue resuelta con éxito mediante tratamiento con metotrexato en multidosis y controles de β-HCG y ecográficos. El procedimiento fue simple, sin complicaciones y conservador.
Una de las ventajas del tratamiento médico, además de reducir los costes frente a la cirugía, es que preserva la integridad de la pared uterina, la fertilidad y los posteriores embarazos.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.