La depresión posparto es una patología frecuente, estigmatizada, con implicaciones socio-familiares. El objetivo es revisar si existe relación entre el parto mediante cesárea comparado con la vía vaginal de parto, en el riesgo de padecer depresión posparto. En la revisión se realiza una búsqueda en PubMed; se incluyeron estudios donde se comparaba el parto vaginal vs. cesárea en relación con la depresión posparto. Tras aplicar los criterios de elegibilidad, se obtuvieron 11 artículos de interés. La literatura revisada mostró resultados heterogéneos y no concluyentes respecto a la relación directa entre la vía de parto y la depresión posparto. La asociación de la vía de parto con el riesgo de padecer este trastorno sigue siendo controversial.
Postpartum depression is a very frequent, yet stigmatized illness, and it may carry serious family and social implications. The main aim of this review is to review whether there is a link between caesarean section and the risk of postpartum depression, compared with vaginal delivery. The main search was performed on PubMed. Articles that compared vaginal delivery with caesarean section in relation to postpartum depression were included. After applying eligibility criteria, 11 relevant articles were obtained. The reviewed literature showed heterogeneous and inconclusive results regarding the direct link between delivery mode and postpartum depression. Conclusions. The relationship between mode of delivery and risk of postpartum depression remains controversial.
El embarazo y el puerperio conllevan cambios y desajustes hormonales, bioquímicos y psicológicos, que favorecen la aparición de trastornos psíquicos en la mujer en el periodo del posparto. Desde un 15% a un 80% de las mujeres experimentará algún tipo de sintomatología psíquica, variando desde molestias leves, como sentimientos de tristeza o llanto, pasando por dificultad para establecer un vínculo materno-filial satisfactorio, hasta escenarios graves como ideación suicida1. Los principales trastornos del ánimo durante este periodo son los denominados: tristeza posparto o «Maternity blues», depresión posparto, y psicosis posparto, los cuales pueden presentarse pasadas algunas semanas, o incluso meses tras el parto1–3.
La depresión posparto suele iniciar en la segunda o tercera semana tras el nacimiento, y puede perdurar desde meses hasta años, sin tratamiento2. El Manual Diagnóstico y Estadístico de Trastornos Mentales, en su quinta edición (DSM-5), incluyó como novedad con respecto a su anterior versión el trastorno depresivo mayor de inicio en el periparto, que se desarrolla durante el embarazo o en las primeras cuatro semanas postparto, aunque este punto generó cuestionamientos, ya que a efectos clínicos y de investigación, el mayor periodo de vulnerabilidad para desarrollar depresión posparto alcanza hasta los tres meses posparto4. La expresión clínica de este trastorno puede incluir: estado de ánimo deprimido, tristeza o llanto persistentes, disminución del interés o anhedonia, cambios en los patrones del sueño, pérdida de concentración o falta de atención, dificultad de vincularse con el recién nacido o imposibilidad de cuidar de él, pensamientos negativos hacia el bebé, sensación de que lo puede dañar, sentimientos de culpa o incluso pensamientos de autolesión e ideación suicida1,2,5.
Según la Edinburgh Posnatal Depression Scale (EPDS), la prevalencia de la depresión posparto oscila desde el 0,9% hasta el 25% en países desarrollados, y de un 8,2% a 38% en países en vías de desarrollo, representando así un problema de salud pública2,6. En ocasiones, debido a la desinformación sanitaria, o bien a la vergüenza y el sentimiento de fracaso de la propia madre, no se llegan a identificar; siendo con frecuencia infradiagnosticados. Muchas mujeres no consiguen acceso a un tratamiento oportuno al carecer de un diagnóstico médico. Así pues, este trastorno representa a día de hoy una de las principales complicaciones perinatales. Afecta seriamente a la salud física y emocional de la madre, teniendo un impacto negativo, a su vez, en el entorno socio-familiar de quien los padece2,7.
Aunque no se conocen claros desencadenantes de dicho trastorno, se proponen algunos factores de riesgo que orientan a un origen multifactorial. Entre estos se encuentran: alteraciones psicológicas durante el embarazo, historia previa de depresión o ansiedad, embarazo no deseado, falta de apoyo familiar o social, pobre relación marital, separación de la pareja, entre otros. Las complicaciones durante el embarazo, el parto o después del mismo, han sido identificadas como factor de riesgo en la etiología de la depresión posparto1,2,5,6,8.
La cesárea es una de las cirugías más comunes en todo el mundo, representando aproximadamente un 18.6% de ellas. Bajo indicación médica, la cesárea puede proteger la salud y supervivencia de la madre y el feto. A pesar de ello, esta vía de parto también tiene efectos adversos, podría aumentar el riesgo de complicaciones maternas, de re-hospitalización y llegar a tener un impacto negativo en la psicología de la madre, lo cual podría incrementar el riesgo de depresión posparto5.
Algunos estudios han sugerido que el parto mediante cesárea puede incrementar el riesgo de padecer depresión posparto, frente a la vía vaginal de parto5,9,10. Otros estudios, sin embargo, han concluido que la vía de parto no influye en la etiología de este trastorno11,12, si bien esta asociación sigue siendo a la fecha poco concluyente y controversial5,11,13.
Dada la alta prevalencia de estos trastornos y efectos negativos sobre la madre, el feto y el entorno socio-familiar, es importante identificar los factores de riesgo implicados en su etiología con el fin de fomentar su conocimiento en el ámbito médico, vindicar su importancia y subsanar el impacto negativo que conlleva el infradiagnóstico para las mujeres que lo padecen.
El presente trabajo de revisión sistemática cualitativa pretende revisar si se ha identificado un claro papel etiológico de los factores obstétricos (parto mediante cesárea, frente a vía vaginal), en la etiología de los trastornos del ánimo del posparto, concretamente de la depresión posparto.
ObjetivosEl principal objetivo de este trabajo de revisión sistemática cualitativa es:
- -
Realizar una revisión de la literatura científica donde se compare el impacto de las diferentes vías de parto (cesárea vs. vía vaginal) en el riesgo de padecer depresión posparto.
Los objetivos secundarios engloban:
- -
Revisar si se han encontrado diferencias significativas entre los subtipos de parto vaginal, parto vaginal espontáneo/no complicado y el parto vaginal instrumentado/complicado, en el riesgo de padecer depresión posparto.
- -
Evaluar si se han encontrado diferencias entre los subtipos de cesárea; cesárea de emergencia y cesárea electiva, en el riesgo de padecer depresión posparto.
- -
Revisar si otros factores obstétricos o consecuencias derivadas de las diferentes vías de parto, se asocian al riesgo de padecer depresión posparto.
Para realizar este trabajo de revisión sistemática cualitativ se seleccionaron principalmente artículos desde PubMed, el motor de búsqueda de libre acceso que recoge los contenidos de la base de datos Medline.
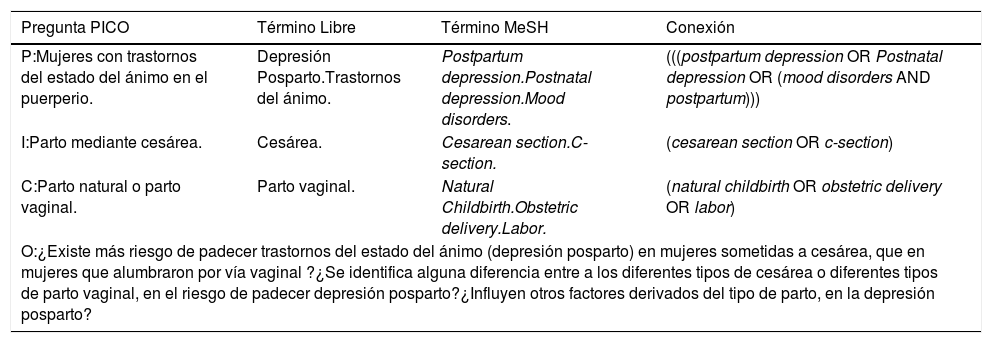
La pregunta de revisión se estableció mediante el sistema PICO. La cadena de búsqueda integró descriptores obtenidos mediante los tesauros MeSH y DeCS, y el sistema de operadores booleanos recogidos en la tabla 1
PICO y Cadena de búsqueda
| Pregunta PICO | Término Libre | Término MeSH | Conexión |
|---|---|---|---|
| P:Mujeres con trastornos del estado del ánimo en el puerperio. | Depresión Posparto.Trastornos del ánimo. | Postpartum depression.Postnatal depression.Mood disorders. | (((postpartum depression OR Postnatal depression OR (mood disorders AND postpartum))) |
| I:Parto mediante cesárea. | Cesárea. | Cesarean section.C-section. | (cesarean section OR c-section) |
| C:Parto natural o parto vaginal. | Parto vaginal. | Natural Childbirth.Obstetric delivery.Labor. | (natural childbirth OR obstetric delivery OR labor) |
| O:¿Existe más riesgo de padecer trastornos del estado del ánimo (depresión posparto) en mujeres sometidas a cesárea, que en mujeres que alumbraron por vía vaginal ?¿Se identifica alguna diferencia entre a los diferentes tipos de cesárea o diferentes tipos de parto vaginal, en el riesgo de padecer depresión posparto?¿Influyen otros factores derivados del tipo de parto, en la depresión posparto? | |||
El resultado de la cadena de búsqueda fue: (((postpartum depression OR Postnatal depression OR (mood disorders AND postpartum))) AND (cesarean section OR c-section)) AND (natural childbirth OR obstetric delivery OR labor).
Tras la búsqueda, la primera selección de artículos contempló la disponibilidad del «Abstract» y «Full text» de los artículos, el estudio sobre humanos y la antigüedad máxima de 5 años. Los idiomas de los artículos incluyen inglés y español. Posteriormente, se leyeron los títulos y keywords de todos ellos para evaluar si estaban directamente relacionados con el tema, o si compartían Keywords y términos MeSH de interés para la revisión. Tras ello, se leyeron los Abstract de los artículos resultantes y se eliminaron los que no se adaptaban a los objetivos de la revisión.
También se obtuvieron artículos mediante fuentes indirectas. Se eliminaron los que sobrepasaban los 5 años de antigüedad, y se procedió a leer los títulos, Abstract y Keywords de cada uno de ellos. Tras finalizar esta primera selección, se procedió a la lectura profunda de los artículos seleccionados y se aplicaron los criterios de elegibilidad.
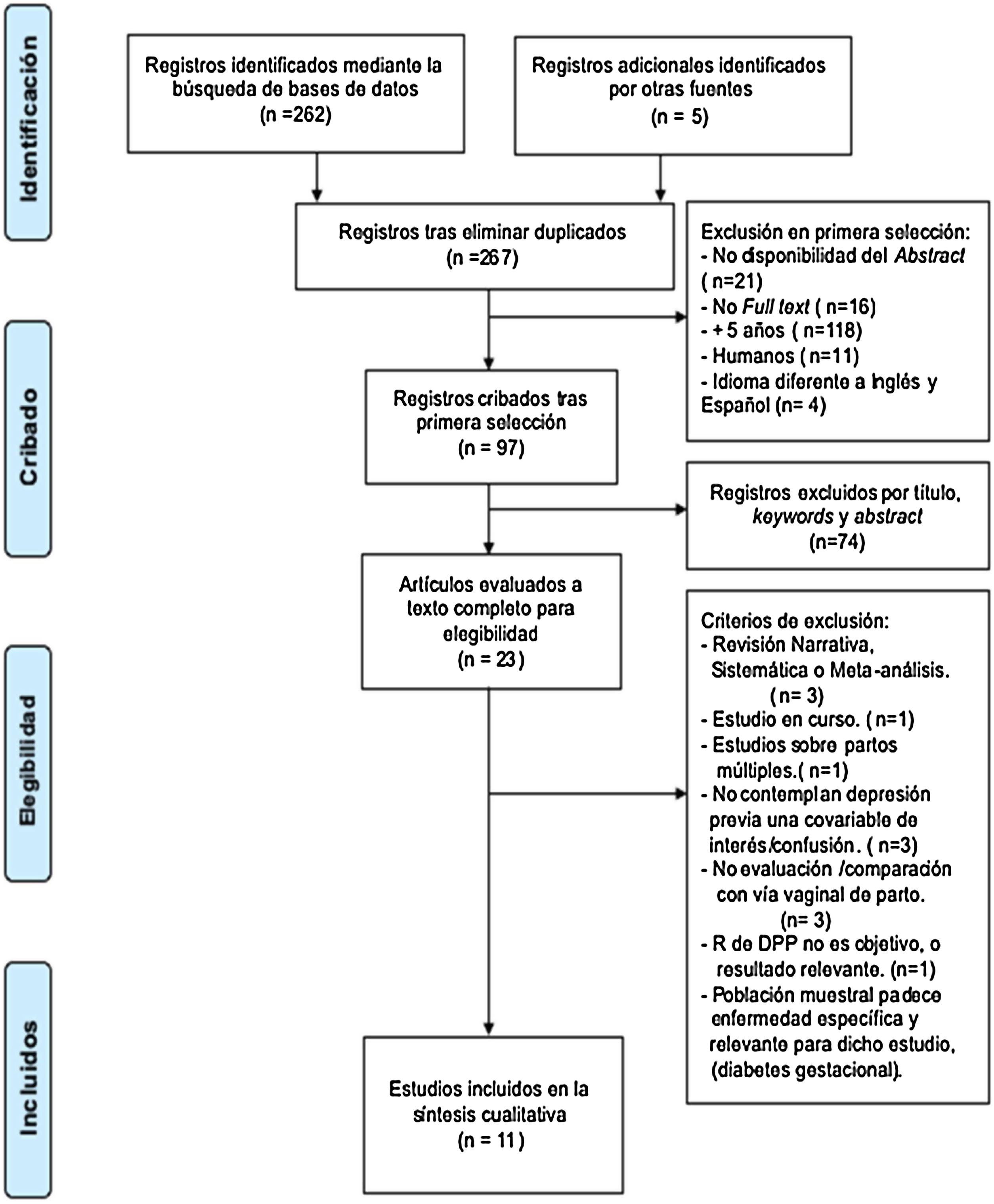
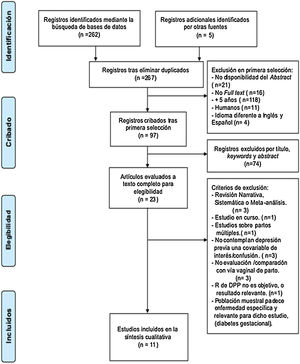
La declaración PRISMA de la búsqueda se muestra en la figura 1.
Criterios de elegibilidadDurante la lectura detenida de los artículos se aplicaron, en primer lugar, los siguientes criterios de inclusión:
- -
Estudios observacionales publicados como artículos originales.
- -
Estudios donde la cohorte experimentase, como mínimo, parto vía vaginal y parto mediante cesárea.
- -
Se incluyeron estudios que evaluaron los subtipos de parto vaginal (espontáneo/no complicado o instrumentado/complicado), o los subtipos de cesárea (electiva y de emergencia).
- -
Estudios en los que la depresión posparto fuese un resultado principal o relevante.
- -
Estudios que excluyesen de la muestra a mujeres con historia de enfermedad mental, enfermedad mental durante el embarazo o que se encontrasen en tratamiento por ello.
- -
Estudios que incluyesen a mujeres con enfermedad mental previa y ajustasen esta covariable (de interés o confusión).
A continuación se rechazaron aquellos artículos que cumplieron con los siguientes criterios de exclusión:
- -
Revisión narrativa, sistemática o meta-análisis (n=3).
- -
Estudio en curso (n=1).
- -
Estudios que únicamente incluían partos múltiples (n=1).
- -
Estudios que no contemplaban los trastornos mentales previos en las mujeres como covariable (de interés o de confusión) (n=3).
- -
Estudios que no evalúan /comparan resultados con vía vaginal de parto (n=3).
- -
Estudios donde el riesgo de padecer DPP no se trate como un objetivo o un resultado relevante (n=1).
- -
Estudios donde la población muestral padeciese algún tipo de enfermedad específica y relevante para dicho estudio, como la diabetes gestacional.
El diagrama de flujo se muestra en la figura 1.
Evaluación de la calidad. Control de riesgo de sesgosPara considerar que la calidad de los estudios fuese suficientemente buena, se utilizó la Newcastle-Otawa quality assessment Scale, la escala de evaluación de riesgo de sesgos recomendada por la Colaboración Cochrane.
La categoría de «comparabilidad», incluyó la evaluación del correcto control de las variables que podían influir fuertemente en el resultado principal. Concretamente, el correcto ajuste como covariable (de confusión o interés) de la depresión materna previa al embarazo, durante el embarazo; o la ansiedad o síntomas depresivos previos al parto. También se prestó atención a la descripción de los criterios de inclusión de las mujeres seleccionadas en los estudios, para saber si la población muestral sería representativa para la población general. El riesgo de sesgo encontrado en cada uno de los estudios se muestra en la tabla 2.
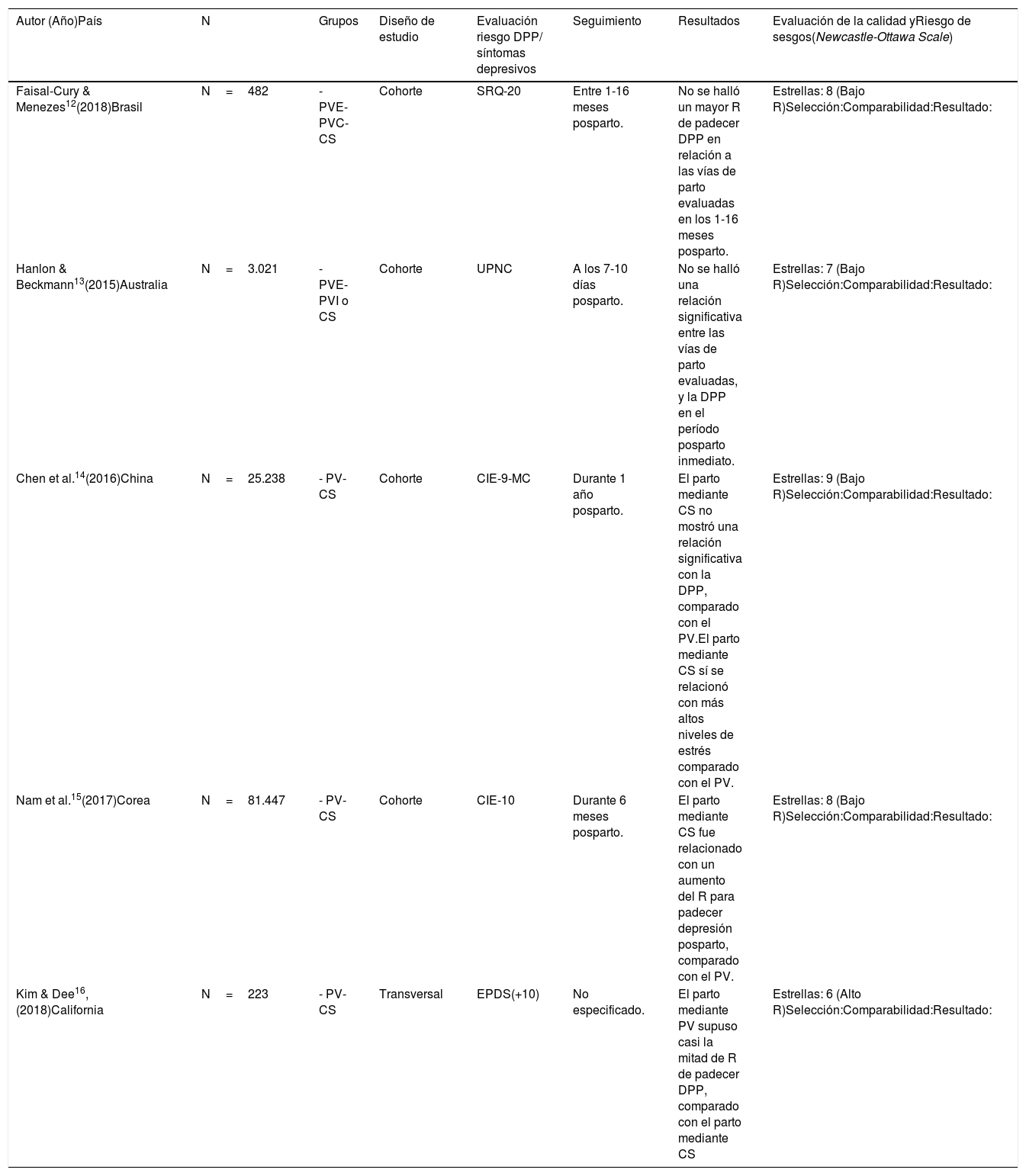
Características generales de los estudios seleccionados.10
| Autor (Año)País | N | Grupos | Diseño de estudio | Evaluación riesgo DPP/ síntomas depresivos | Seguimiento | Resultados | Evaluación de la calidad yRiesgo de sesgos(Newcastle-Ottawa Scale) |
|---|---|---|---|---|---|---|---|
| Faisal-Cury & Menezes12(2018)Brasil | N=482 | - PVE- PVC- CS | Cohorte | SRQ-20 | Entre 1-16 meses posparto. | No se halló un mayor R de padecer DPP en relación a las vías de parto evaluadas en los 1-16 meses posparto. | Estrellas: 8 (Bajo R)Selección:Comparabilidad:Resultado: |
| Hanlon & Beckmann13(2015)Australia | N=3.021 | - PVE- PVI o CS | Cohorte | UPNC | A los 7-10 días posparto. | No se halló una relación significativa entre las vías de parto evaluadas, y la DPP en el período posparto inmediato. | Estrellas: 7 (Bajo R)Selección:Comparabilidad:Resultado: |
| Chen et al.14(2016)China | N=25.238 | - PV- CS | Cohorte | CIE-9-MC | Durante 1 año posparto. | El parto mediante CS no mostró una relación significativa con la DPP, comparado con el PV.El parto mediante CS sí se relacionó con más altos niveles de estrés comparado con el PV. | Estrellas: 9 (Bajo R)Selección:Comparabilidad:Resultado: |
| Nam et al.15(2017)Corea | N=81.447 | - PV- CS | Cohorte | CIE-10 | Durante 6 meses posparto. | El parto mediante CS fue relacionado con un aumento del R para padecer depresión posparto, comparado con el PV. | Estrellas: 8 (Bajo R)Selección:Comparabilidad:Resultado: |
| Kim & Dee16,(2018)California | N=223 | - PV- CS | Transversal | EPDS(+10) | No especificado. | El parto mediante PV supuso casi la mitad de R de padecer DPP, comparado con el parto mediante CS | Estrellas: 6 (Alto R)Selección:Comparabilidad:Resultado: |
| Autor (Año)País | N | Grupos | Diseño de estudio | Evaluación riesgo DPP/ síntomas depresivos | Seguimiento | Resultados | Evaluación de la calidad y Riesgo de sesgos (Newcastle-Ottawa Scale) |
|---|---|---|---|---|---|---|---|
| Smorti et al.17(2019)Italia | N=161 | - PVE- PVI- PV (E/I)- EmCS | Cohorte | EPDS | Al 1 mes posparto. | El parto mediante CS fue relacionado con un aumento del riesgo para padecer DPP, comparado con el PV.El PVI fue relacionado con un aumento del R para padecer PPD, comparado con el PVE | Estrellas: 6 (Alto R)Selección:Comparabilidad:Resultado: |
| Dekel et al.18(2019)Estados Unidos | N=685 | - PV (PVE y PVI)- EmCS- ElCS | Cohorte | BSI | A los 3 meses posparto. | El parto mediante CS o PVI reveló más prevalencia de trastornos psiquiátricos durante el posparto (incluyendo depresión) | Estrellas: 6 (Alto R)Selección:Comparabilidad:Resultado: |
| Eckerdal et al.19(2017)Suecia | N=38.888 | - PVE- PVI- EmCS- ElCS | Cohorte | EPDS(+12) | A las:6 semanasy6 meses posparto. | Las vías de parto evaluadas no tuvieron un impacto directo en el R de padecer DPP.EmCS y PVI estuvieron indirectamente asociados con un mayor R de padecer DPP (consecuencias del parto) | Estrellas: 7 (Bajo R)Selección:Comparabilidad:Resultado: |
| Autor (Año)País | N | Grupos | Diseño de estudio | Evaluación riesgo DPP/ síntomas depresivos | Seguimiento | Resultados | Evaluación de la calidad y Riesgo de sesgos (Newcastle-Ottawa Scale) |
|---|---|---|---|---|---|---|---|
| Kjerulff & Brubaker20(2018)Estados Unidos | N=3.006 | - PVE- PVI- EmCS- ElCS | Cohorte | FBS-BESyEPDS(+12) | 1, 6, 12, 18, 24, 30 y 36 meses posparto. | El modo de parto fue la variable más fuertemente asociada a las puntuaciones mas altas en la FBS.Puntuaciones altas en la FBS se asociaron a DPP.El PVE reportó los sentimientos más positivos sobre la experiencia de parto en la FBS, comparado con el parto mediante CS, la cual tuvo los menos positivos.Las mujeres con EmCS, tuvieron más R a sentirse decepcionadas, enfadadas y fracasadas, comparados con el PV (PVE/PVI) y la ElCS. | Estrellas: 6 (Alto R)Selección:Comparabilidad:Resultado: |
| Zanardo et al.21(2018)Italia | N=2.234 | - PV- ElCS- EmCS | Cohorte | EPDS(+12) | Segundo día posparto. | El R de padecer DPP fue comparable en las diferentes vías de parto.Se halló más anhedonia tras EmCs, y mas ansiedad tras ElCs | Estrellas: 6 (Alto R)Selección:Comparabilidad:Resultado: * |
| Unsal Atan et al.7 (2018)Turquía | N=956 | - PV- EmCS | Transversal | EPDS(+13)yPOBS | Entre 6-8 semanas posparto. | No se hallaron diferencias significativas entre las vías de parto evaluadas, y el R de padecer DPP. | Estrellas: 4 (Alto R)Selección:Comparabilidad:Resultado: |
PV: parto vaginal; PVI: parto vaginal instrumentado; PVE: parto vaginal espontáneo; CS: cesárea, ElCS: cesárea electiva; EmCS: cesárea de emergencia; DPP: depresión posparto; UPNC: Universal Post Natal Contact; SRQ-20: Self Report Questionaire; ICD-9-CM: International Clasifications of Diseases-9 revision-Clinical Modification; BDI: Beck Depression Inventory; BSI: Brief Symptom Interventory; FBS-BES: Birth Experience Scale; POBS: Perception Of Birth Scale; EPDS: Edinburgh Postnatal Depression Scale.
La búsqueda bibliográfica se realizó en la base de datos PubMed, y se obtuvieron un total de 262 resultados. Mediante fuentes indirectas se obtuvieron otros 5 artículos que se consideraron relevantes. La primera selección de artículos redujo la búsqueda a 97 artículos, de los cuales se leyeron los títulos, Keywords y Abstract y se descartaron 74 artículos por no estar relacionados directamente con el tema o no compartir las keywords o términos MeSH requeridos. De este modo, se recopilaron 23 artículos de interés que fueron posteriormente evaluados para elegibilidad. Siguiendo los criterios de exclusión, se rechazaron 12 artículos (tabla 3). Finalmente fueron recuperados 11 artículos para elaborar esta revisión sistemática.
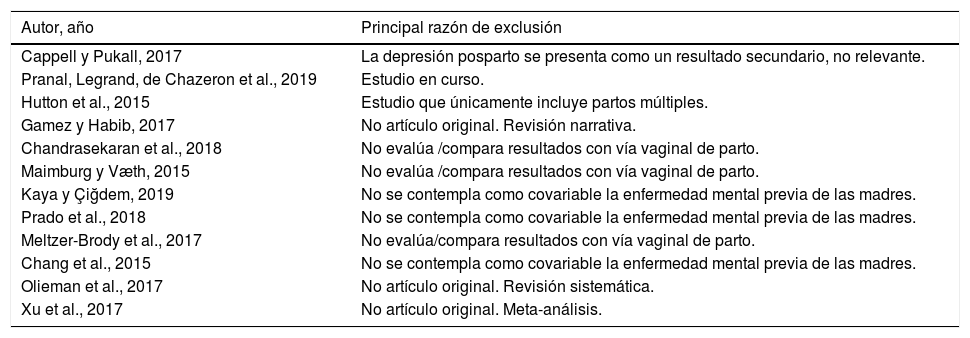
Exclusión de documentos
| Autor, año | Principal razón de exclusión |
|---|---|
| Cappell y Pukall, 2017 | La depresión posparto se presenta como un resultado secundario, no relevante. |
| Pranal, Legrand, de Chazeron et al., 2019 | Estudio en curso. |
| Hutton et al., 2015 | Estudio que únicamente incluye partos múltiples. |
| Gamez y Habib, 2017 | No artículo original. Revisión narrativa. |
| Chandrasekaran et al., 2018 | No evalúa /compara resultados con vía vaginal de parto. |
| Maimburg y Væth, 2015 | No evalúa /compara resultados con vía vaginal de parto. |
| Kaya y Çiğdem, 2019 | No se contempla como covariable la enfermedad mental previa de las madres. |
| Prado et al., 2018 | No se contempla como covariable la enfermedad mental previa de las madres. |
| Meltzer-Brody et al., 2017 | No evalúa/compara resultados con vía vaginal de parto. |
| Chang et al., 2015 | No se contempla como covariable la enfermedad mental previa de las madres. |
| Olieman et al., 2017 | No artículo original. Revisión sistemática. |
| Xu et al., 2017 | No artículo original. Meta-análisis. |
Los estudios resultantes incluían, como mínimo, y cumpliendo con los criterios de inclusión establecidos: mujeres que alumbraron mediante parto vía vaginal, y mediante cesárea. A su vez, todos los estudios evaluaron el efecto de las vías de parto estudiadas en la salud mental de la madre durante el periodo posparto7,12–21. Las características generales de los 11 estudios quedan recogidas en la tabla 2.
Algunos autores estudiaron el impacto de la cesárea frente el parto vaginal en el riesgo de padecer depresión posparto14–16. En cambio, otros autores estudiaron los subtipos de estas dos vías de parto: cesárea de emergencia y cesárea electiva21; parto vaginal instrumentado y parto vaginal espontáneo12,13. Otros cuatro autores incluyeron estos cuatro subtipos de parto en su estudio17–20. Tres artículos evaluaron, además, algunas consecuencias asociadas a las vías de parto, como la interrupción de la lactancia15 o la experiencia subjetiva de las madres respecto al parto19,20. Estos últimos pretendían conocer en qué medida estas consecuencias del parto suponían un riesgo para desarrollar depresión posparto y en que vía de parto eran más frecuentes.
La evaluación de los síntomas depresivos se llevó a cabo mediante diferentes escalas, o instrumentos: Varios autores7,16,17,20,21 emplearon la EPDS (Edinburgh Post Natal Depression Scale), una herramienta ideada y validada para detectar sintomatología depresiva en el posparto. Se trata de un cuestionario de 10 ítems, con una puntuación que oscila de 0 a 3 puntos, según aumenta la severidad del síntoma. La puntuación final puede variar de 0 a 30 puntos. Las puntuaciones más altas indican niveles más altos de síntomas depresivos17. Autores como Kjerulff y Brubaker20, y Unsal Atan et al.7, desarrollaron instrumentos para medir la experiencia subjetiva de la madre con respecto a su parto, buscar una relación entre esta percepción subjetiva,y la puntuación que obtuvieron en la EPDS. Estas dos escalas fueron la FBS-BES (FBS-Birth Experience Scale)20 y la POBS (Perception Of Birth Scale)7. Otros dos autores utilizaron la Clasificación Internacional de Enfermedades (CIE) en sus versiones CIE-9-MC14 y CIE-1015.
Como se puede observar, las líneas de desarrollo encontradas presentan un alto grado de heterogeneidad, tanto en la selección de las vías de parto analizadas como en la selección de las escalas o inventarios para evaluar la depresión. Además, los estudios variaron en las medidas de los resultados, lo que condujo a elaborar una síntesis cualitativa de los mismos.
Análisis cualitativo de los resultadosParto vaginal vs. cesárea y depresión pospartoTres estudios en total compararon estas dos vías de parto en general, sin hacer distinciones entre ellas, parto vaginal (PV) vs. cesárea (CS), en el riesgo de padecer depresión posparto (DPP). Así pues, este grupo de artículos es el que intentó dar respuesta al objetivo principal de la presente revisión.
Autores como Nam et al.15 y Kim y Dee16, encontraron resultados positivos entre la CS, y el aumento de riesgo de padecer DPP. Estos últimos observaron que el PV supuso casi la mitad de riesgo de padecer depresión que la CS16. La evaluación de la depresión en esta población se realizó mediante la escala EPDS, suponiendo a la puntuación>10 como un alto riesgo de padecerla. Nam et al.15 observaron una incidencia de DPP más alta en las mujeres que se sometieron a CS, comparado con el PV durante los primeros 6 meses posparto. En esta ocasión emplearon la CIE-10 para evaluar los síntomas depresivos.
Por el contrario, Chen et al14 concluyeron que el parto mediante CS no presentó un riesgo más alto de depresión durante el primer año posparto, aunque sí se relacionó con niveles más altos de estrés, comparado con el PV. Evaluaron los niveles de depresión mediante la CIE-9-CM.
La comparación de los resultados de estos artículos ente estas dos vías no condujeron a consenso y las conclusiones finales llegaron a ser opuestas.
Subtipos de parto vaginal vs. cesárea, y depresión pospartoSe examinaron los diferentes tipos de PV dividiéndolos en: PV instrumentado (fórceps, ventosa)13, PV complicado (episiotomía o 2.° grado o más de laceración)12, y PV espontáneo (sin intervención médica). Se evaluó la relación de estos subtipos de parto con la DPP, comparándolos con la CS. Los resultados de los diferentes estudios que incluyeron estos tipos de parto mostraron bastante disparidad.
Hanlon y Beckmann13 no encontraron una asociación significativa de la vía de parto, con el padecimiento de síntomas depresivos en el período posparto inmediato (7 a 10 días posparto). Según ellos, las mujeres que tuvieron un PV espontáneo, PV instrumentado o CS, reportaron una proporción de síntomas similares en la escala UPNC, que evaluaba la morbilidad psicológica.
Faisal-Cury y Menezes12 tampoco hallaron diferencias entre el PV complicado, el PV espontáneo y la CS en el riesgo de padecer depresión, esta vez, entre los 6 y los 16 meses posparto. Ellos evaluaron los síntomas depresivos mediante el SRQ-20, un cuestionario desarrollado para el cribado de desórdenes mentales comunes.
Unsal Atan et al.7 evaluaron a las mujeres entre 6 y 8 semanas tras el parto mediante la EPDS. No encontraron diferencias significativas entre las vías de parto analizadas, pero hallaron que la puntuación en la EPDS fue más alta en mujeres que tuvieron PV instrumentado, en concreto, con el uso de enema y la amniotomía.
En cambio, Smorti et al.17 y Dekel et al.18, en 2019, coincidieron en que el parto mediante CS y el PV instrumentado supusieron un aumento de riesgo para padecer sintomatología depresiva en el posparto, comparado con el PV espontáneo. El primero evaluó la depresión al mediante el BDI (Beck Depression Inventory) 1 mes tras el nacimiento17. Dekel et al.18, en cambio, evaluaron los síntomas a los tres meses posteriores al nacimiento mediante la EPDS.
Subtipos de cesárea vs. parto vaginal, y depresión pospartoLos subtipos de CS, CS de emergencia y CS electiva, se compararon con el PV y se estudió su impacto en el riesgo de padecer DPP.
En 2018, Zanardo et al.21 estudiaron una muestra de participantes que fueron sometidas a PV (sin distinción), y ambos subtipos de CS (electiva y de emergencia). Las mujeres completaron la EPDS dos días tras el parto. Se estableció una puntuación>12 como indicador de riesgo de padecer DPP. Los resultados de este estudio desvelaron que el número de mujeres con>12 puntos fue similar entre los tres modos de parto. De este modo, la DPP fue comparable entre la CS de emergencia, CS electiva y el PV. Además, observaron que la EPDS les permitía medir subdimensiones de la depresión, como la anhedonia o la ansiedad. El análisis de estos factores específicos demostraron niveles más altos de anhedonia en las participantes que dieron a luz mediante CS de emergencia, y más nivel de ansiedad en aquellas que se sometieron a CS electiva.
En el mismo año, Unsal Atan et al.7 determinó que la puntuación de la EPDS fue más alta en las mujeres que tuvieron un PV, que en las mujeres que tuvieron un parto mediante CS de emergencia, entre las 6 y las 8 semanas posparto.
Consecuencias de las diferentes vías de parto, y depresión pospartoVarios autores negaron haber encontrado una relación directa entre la vía de parto y la DPP; sin embargo, sí identificaron factores obstétricos y consecuencias del parto que tuvieron un impacto en el riesgo de padecer síntomas depresivos15,19,20.
Eckerdal et al.19 descubrieron que la CS de emergencia y el PV instrumentado estaban indirectamente asociados con la DPP. El mayor aquejo de las madres por síntomas físicos molestos, y la vivencia del parto calificada como «negativa», supusieron una asociación indirecta entre ambas vías de parto y este trastorno.
La experiencia subjetiva del parto también tuvo importancia en el estudio de Kjerulff y Brubaker20. La vía de parto fue la variable más asociada a la experiencia subjetiva de la madre con respecto al parto. Esta experiencia se midió mediante la FBS-BES (FBS-Birth Experience Scale), una escala diseñada para evaluar la manera en que se sintieron tras el parto, asignando emociones a varios ítems, entre ellos la vía de parto. A su vez, la puntuación en la FBS-BES estaba significativamente asociada con la DPP, la cual midieron mediante la EPDS.
Las mujeres que alumbraron mediante PV espontáneo reportaron los sentimientos más positivos (orgullo), comparado con las que alumbraron mediante CS, las cuales resportaron los menos positivos (sentimiento de fallo, tristeza, enfado). Las mujeres que alumbraron por CS de emergencia tuvieron mayor riesgo de sentirse decepcionadas, enfadadas y como un fracaso, comparadas con las que alumbraron mediante PV (instrumentado o no) y CS electiva.
Otro factor que influyó en la etiología de la DPP fue la discontinuación de la lactancia. Nam at al15 descubrieron en su estudio que la discontinuación temprana de la lactancia (primeras 12 semanas posparto) estaba asociada a un mayor riesgo de padecer DPP durante los 6 primeros meses posparto. En particular, las mujeres que dieron a luz mediante CS y discontinuaron la lactancia tuvieron un mayor riesgo de padecer DPP que las que no discontinuaron o dieron a luz mediante PV. En este estudio se postuló que la cesárea podría influir en el abandono de la lactancia como posible efecto del disconfort producido por la herida, la posición incomoda al sujetar al bebé, el ayuno durante las primeras horas tras el parto, la toma de medicación analgésica o el reposo en cama.
DiscusiónEl propósito de esta revisión fue encontrar un consenso en la literatura científica sobre si la cesárea o sus subtipos suponían un factor de riesgo para padecer depresión posparto, frente al parto vaginal. Los hallazgos de esta revisión sistemática han presentado gran variabilidad y, en ocasiones, han sido contradictorios. Las líneas de resultados más convergentes del presente estudio fueron las siguientes:
Autores como Faisal-Cury y P.R.Menezes12, Hanlon y Beckmann13, Chen et al.14, Eckerdal et al.19, Zanardo et al.21 y Unsal Atan et al.7, no hallaron una clara relación entre las diferentes vías de parto y el riesgo de padecer DPP. Otros autores como Nam et al.15, Kim y Dee16, Smorti et al.17y Dekel et al.18, sí hallaron mayor riesgo de padecer este trastorno en mujeres que se sometieron a parto mediante cesárea, comparado con el parto vaginal. Estos dos últimos autores apuntaron, además, que el riesgo de padecer depresión posparto también aumentaba en los partos vaginales instrumentados, comparado con los espontáneos. Finalmente, autores como Eckerdal et al.19, Nam at al.15 y Kjerulff y Brubaker20, descubrieron asociaciones indirectas entre el modo de parto y la depresión, mediante el abandono de la lactancia o los sentimientos que la experiencia de parto evocaba a las madres.
Las discrepancias y heterogeneidad encontradas en los resultados de estos estudios pueden deberse a múltiples causas. En primer lugar, los autores emplearon diferentes métodos para detectar y ajustar las covariables de la población muestral, en concreto, el antecedente de depresión en las madres, que constituye un factor de riesgo bién conocido para desarrollar DPP12,17.
Si bien todos los artículos seleccionados tuvieron en cuenta el historial de depresión materna previa al embarazo, o durante (bien para contemplarla como covariable15,18–20 o como criterio de exclusión de la muestra7,12–14,16,17,21), el método de obtención difirió entre los estudios: algunos emplearon las bases de datos e historiales clínicos de los hospitales de donde obtuvieron la muestra13–15,19; en cambio en otros estudios esta información fue reportada por las madres mediante cuestionarios elaborados para ello12,16–18,20,21. En estos últimos las madres podrían haber pasado por alto los síntomas depresivos o, por el contrario, haber sido reportados sin existir realmente. Este hecho podría haber provocando posibles sesgos de notificación y de desgaste.
Otra posible causa de la discrepancia en los resultados de los estudios podría haber sido el método de evaluación de la DPP. La mayoría de los estudios utilizaron diferentes escalas, cuestionarios o inventarios para evaluar la depresión tras el parto. A pesar de ir dirigido a evaluar la misma patología, el uso de diferentes vías de evaluación podría haber dado lugar a diferentes resultados. Del mismo modo, aun los diferentes estudios que usaron la misma escala establecieron puntos de corte diferentes (tabla 2).
Los resultados también pudieron haberse visto influenciados por diferentes variables no cuantificables inherentes a las mujeres seleccionadas, como cambios hormonales, factores genéticos o situacionales; bajo soporte social, mala relación marital o familiar. Estos factores podrían presentar un importante papel en la psicología y la salud de las madres.
Por último, los tiempos de evaluación de la DPP también difirieron entre los estudios. Este hecho podría haber influido en la detección de síntomas tempranos o tardíos en algunos estudios12,13,16–18, pues la depresión posparto puede iniciarse en cualquier momento hasta los 3 meses posparto4.
A pesar de no haber encontrado un consenso significativo entre las vías de parto y la depresión posparto, esta revisión ha puesto en conjunto muchos factores: vías de parto, sus subtipos e incluso las complicaciones derivadas de este, en relación con un problema de salud serio e invisibilizado.
ConclusiónLa relación entre la depresión posparto y la vía de parto sigue siendo desconocida y no concluyente, lo que refleja la necesidad de investigar más sobre el tema y, sobre todo, usar una metodología más homogénea para poder llegar a conclusiones semejantes. De este modo se podrá desestigmatizar este problema, ofrecer a la madre mejores cuidados y seguir actualizando al personal médico sobre los posibles precipitantes.
Conocer, normalizar y tratar este trastorno que afecta seriamente a la madre, a su hijo y a su entorno sociofamiliar es importante. También lo es el conocer en detalle sus factores precipitantes.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
FinanciacónPara la realización de esta revisión no se ha recibido ninguna financiación.
Conflicto de interesesLas autoras no presentan conflicto de intereses.