La embolización de la arteria uterina ha sido descrita como un método efectivo y seguro en el tratamiento de los miomas sintomáticos. Se presentan 3 casos de pacientes con útero miomatoso sintomático, y su tratamiento mediante esta técnica. En estos 3 casos, las complicaciones postembolización de los miomas hizo necesaria la práctica de una histerectomía. Así mismo se describen otras complicaciones derivadas de la técnica señaladas en la revisión bibliográfica realizada.
Uterine artery embolization has been described as an effective and safe treatment for women with symptomatic uterine leiomyomata. We report three cases of women with symptomatic myomatous uterus and their treatment by this approach. In these three cases, hysterectomy was required due to complications following the embolizations. We also describe other complications of this therapeutic approach that came to light in the literature review.
El mioma uterino, también conocido como leiomioma o fibromioma, es el tumor ginecológico más frecuente, con una prevalencia del 20%. Por lo general, son asintomáticos, por lo que suelen ser infradiagnosticados. Por este motivo, se cree que su prevalencia real es mayor, entre el 25-50%1,2. Cuando las pacientes con miomas presentan manifestaciones clínicas, las que con más frecuencia se pueden atribuir a ellos, incluyen menorragia o hipermenorrea, dolor y presión pélvica3. En estas pacientes, el control de los síntomas es el objetivo principal. Para ello, el tratamiento ha consistido tradicionalmente en la cirugía, ya sea miomectomía o histerectomía.
Sin embargo, desde hace algunos años, la embolización de las arterias uterinas se ha propuesto como un tratamiento alternativo para los miomas uterinos sintomáticos. Durante el procedimiento, las complicaciones más frecuentes son las lesiones vasculares o las alergias al contraste, y en el postoperatorio el dolor, la infección y la aparición de fístulas. Presentamos 3 casos que precisaron histerectomía posterior.
Descripción de los casosCaso 1Mujer de 43 años, 7/24-26, G2P2, sin otros antecedentes de interés, que acude a consulta de ginecología por dolor abdominal e hipermenorrea. La realización de una ecografía transvaginal puso de manifiesto un útero aumentado de tamaño a expensas de un mioma intramural de cara posterior con leve componente submucoso de 6×5cm. Tras la revisión del caso, se propone a la paciente para una embolización usando protocolo habitual mediante micropartículas Bead Block® de 700-900μm en ambas arterias uterinas. La realización de la técnica no presentó incidencias. En la revisión de la paciente a los 6 meses de la embolización, pese a los buenos resultados ecográficos, con disminución del volumen uterino y del mioma, la paciente continua con sangrado excesivo menstrual y se decide la histerectomía laparoscópica.
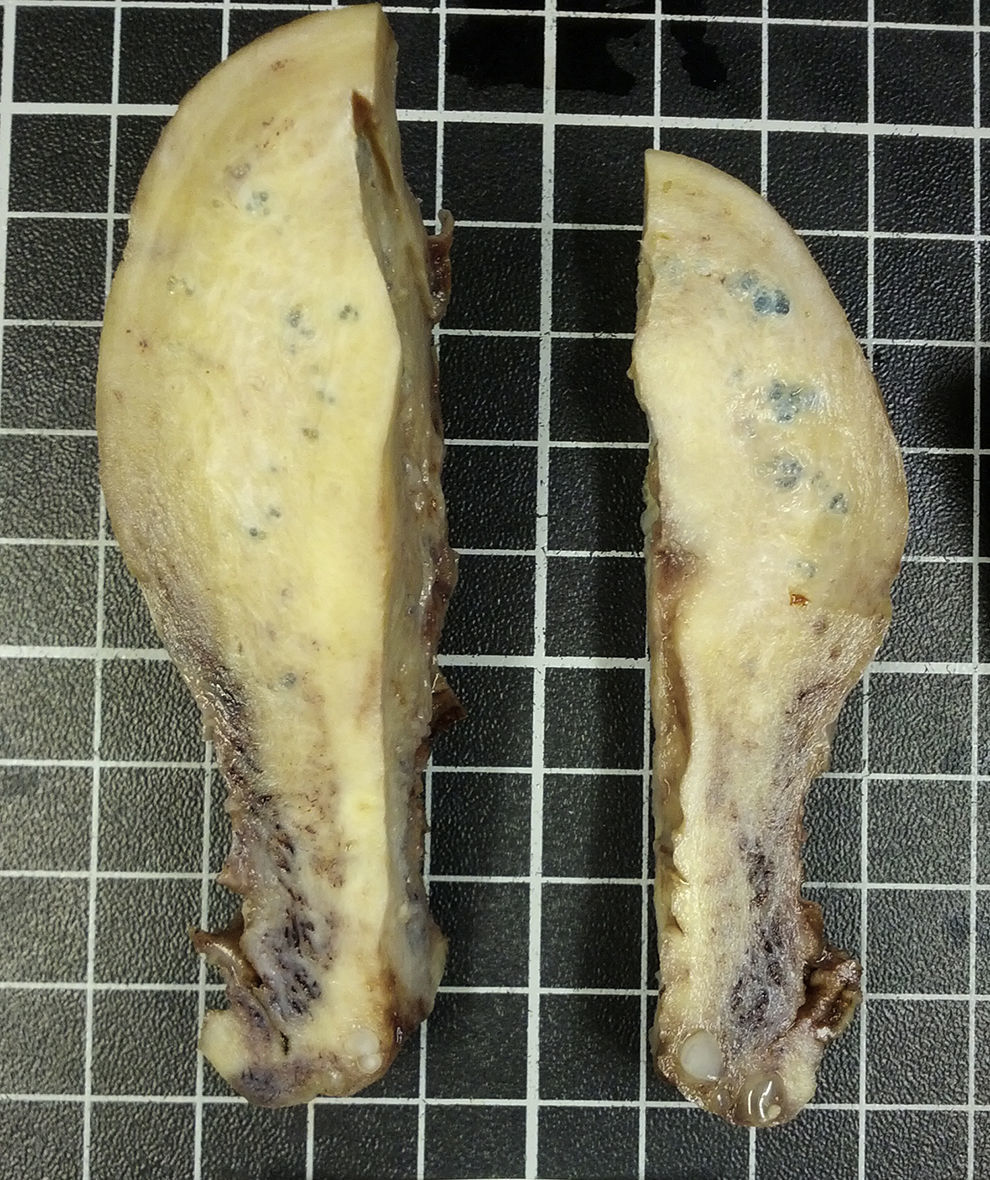
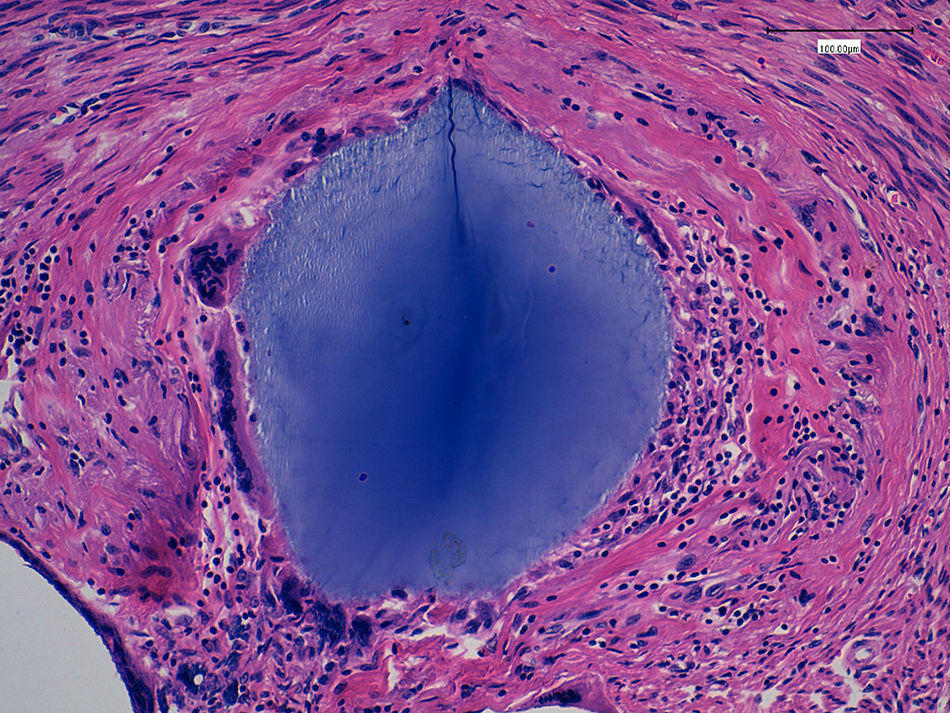
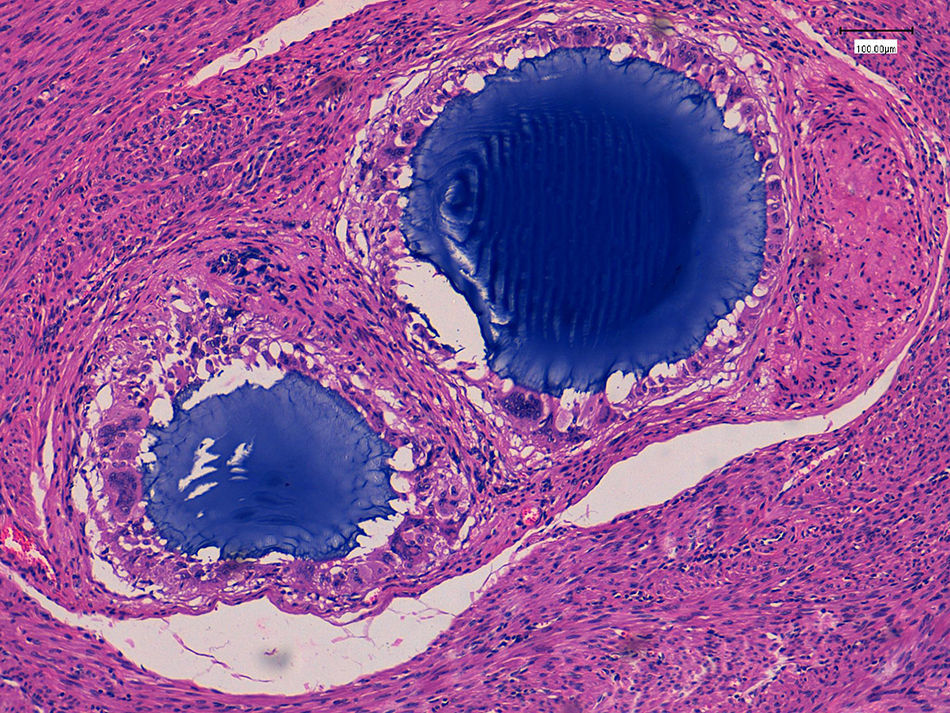
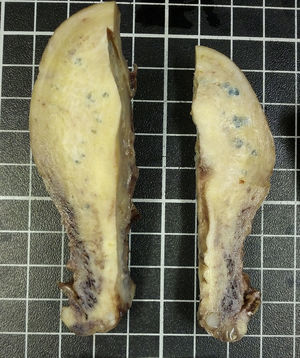
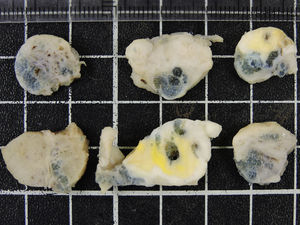
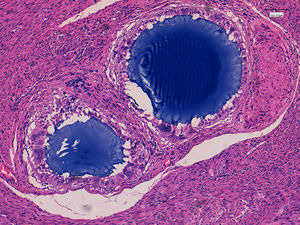
El estudio anatomopatológico posterior demostró la presencia de varias tumoraciones de localización intramural y aspecto macroscópico miomatoso, algunas calcificadas (peso total de la pieza: 84g) (fig. 1). Microscópicamente, la lesión nodular estaba constituida por células fusiformes que se disponían en fascículos arremolinados. Tanto en el endometrio como en el miometrio, existían lóbulos de un material sin estructura tisular, rodeados de reacción granulomatosa a cuerpo extraño (fig. 2).
Mujer de 40 años, 6-7/24-26, G2P2, que acude a consulta por hipermenorrea y anemia ferropénica. En la ecografía abdominal, se observaba un útero aumentado de tamaño, de contornos regulares, de 105×90,5×101,9mm. El miometrio era heterogéneo por la existencia de 3 miomas que se superponían entre sí, uno en cara anterior y fondo de 60,7×36,6×51,5mm, otro en cara anterior derecha de 37,7×39,8×33,4mm y otro en cara posterior de 25,5×27,2×38,9mm. A la paciente se le realizó la embolización de las arterias uterinas, y en la revisión a los 6 meses, presentaba buena evolución, con dolor postembolización bien controlado. Sin embargo, un año después, la paciente continuaba con hipermenorrea y anemia, y dada la edad de la paciente y el crecimiento de uno de los miomas, se indicó la histerectomía simple.
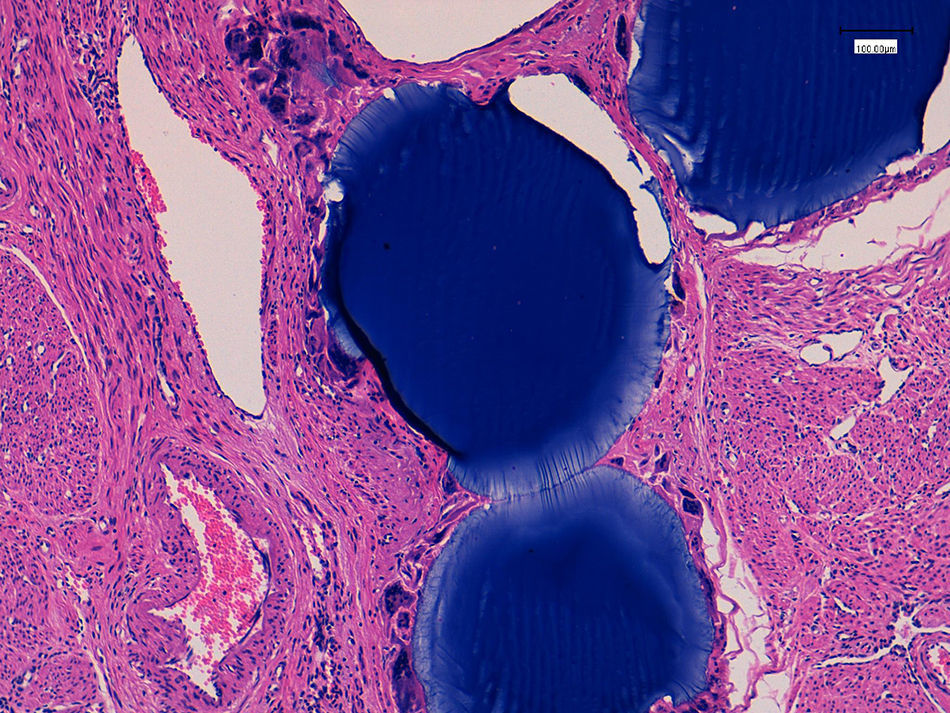
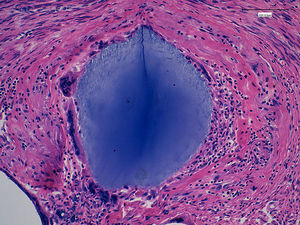
El estudio anatomopatológico puso de manifiesto un útero con un peso total de 342g y 12×8×7cm de dimensiones máximas, con múltiples formaciones nodulares miometriales, la mayor de 4cm, sin áreas de necrosis ni hemorragia y con focos calcificados (fig. 3). Microscópicamente, dichas formaciones nodulares estaban constituidas por una proliferación fusocelular benigna dispuesta en haces entrecruzados y arremolinados, sin atipia ni otras alteraciones. Así mismo se objetivó la presencia de material de coloración azulada, con reacción gigantocelular tipo a cuerpo extraño (fig. 4).
Mujer de 48 años, 7-9/20-22, G3P2A1, que consultó por hipermenorragias y dolor hipogástrico casi constante, y más evidente tras la menstruación. En la ecografía transvaginal, se objetivó un útero de contornos regulares, y miometrio casi indistinguible por la presencia de una tumoración central bien definida de contenido heterogéneo compatible con leiomioma intramural de 88×90×79mm. Se propuso, a la paciente, para el tratamiento embolizador protocolizado, presentando una evolución posterior favorable, con mejoría de la sintomatología. A los 3 años de la embolización, se le practicó una histerectomía subtotal con morcelador y doble salpinguectomía por reaparición del dolor hipogástrico y de la anemia ferropénica.
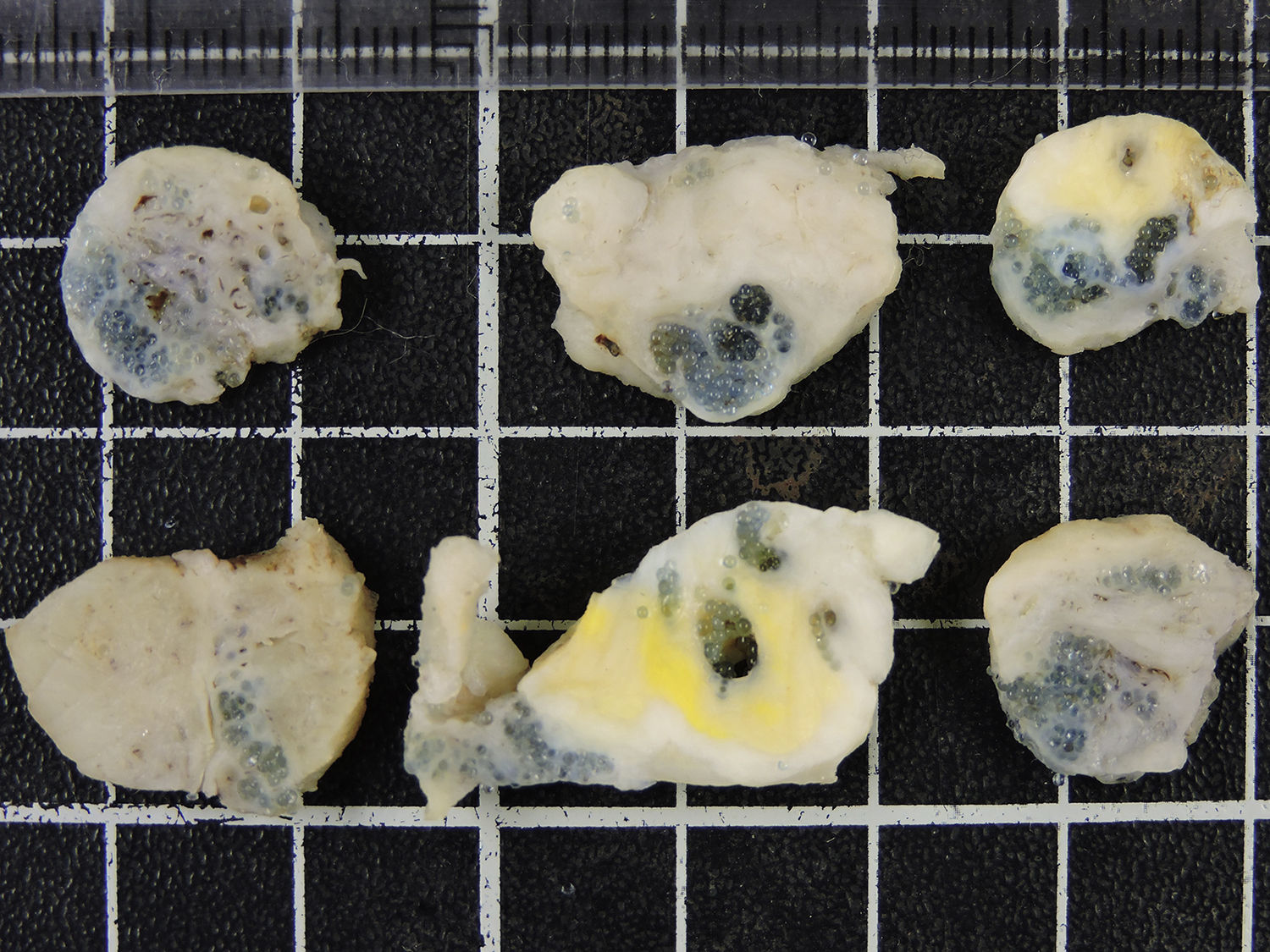
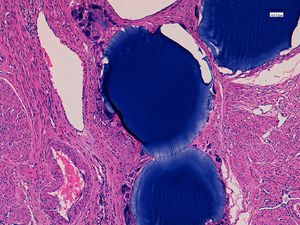
En el estudio anatomopatológico macroscópico posterior se evidenció la presencia de múltiples fragmentos irregulares blanco-grisáceos que ocupaban un volumen total de 201g, y que mostraban múltiples micronódulos azulados (fig. 5). Microscópicamente, se observó la existencia de un leiomioma parcialmente hialinizado, acompañado de un proceso inflamatorio crónico granulomatoso, con presencia de células gigantes tipo a cuerpo extraño, y el material de embolización.
DiscusiónLa embolización de los miomas es una técnica alternativa relativamente nueva a la histerectomía que comenzó en Francia en los años 90. Es una opción de tratamiento no quirúrgica para mujeres premenopáusicas con clínica relacionada con los miomas, tanto sangrado anormal como dolor o peso en el hipogastrio, que desean conservar su útero. La técnica consiste en cartografiar la vascularización uterina llevando a cabo una angiografía con contraste a través de las arterias femoral o radial. Posteriormente, se introducen partículas esféricas calibradas de 500μm por ambas arterias uterinas. El flujo sanguíneo del mioma cesa y con la isquemia se produce la necrobiosis del mismo. Estos fenómenos llevan a que el mioma disminuya de tamaño, desapareciendo así los síntomas. La efectividad en caso de menorragia, síntomas compresivos y dolor abdominal es del 85-90%4,5.
Las complicaciones más frecuentes que surgen a largo plazo son la menorragia, los síntomas por efecto masa y el dolor pélvico en caso de necrobiosis aséptica tras el infarto o en caso de expulsión del mioma pedunculado a través del cérvix. Estos síntomas mejoran significativamente o desaparecen en el 75% de los casos entre los 5-7 años. A los 6 meses, la reducción del volumen uterino y la reducción del mioma de mayor tamaño varía entre el 30-60% y entre el 50-80%, respectivamente6,7.
Los principales efectos adversos son la menopausia precoz, la pérdida de función ovárica (consecuencia de la mala embolización o por las partículas que llegan a otros órganos), la histerectomía debida a la infección, el dolor o fallo de la embolización, o la expulsión del mioma a través del cérvix. Las ventajas de la embolización, incluyendo una reducción significativa en la duración de la hospitalización y la vuelta más rápida, o en 24h a las actividades diarias, necesita ser sopesado con el riesgo del fallo del tratamiento que requiere una segunda intervención y la posibilidad, aunque infrecuente, de efectos adversos8.
Por ello, creemos que, aunque la embolización del mioma es una buena alternativa a la cirugía en el tratamiento de estos tumores uterinos sintomáticos, en el presente trabajo describimos 3 casos de fracaso del tratamiento, con hipermenorrea, anemia ferropénica y dolor, que precisaron la histerectomía posterior.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.