INTRODUCCIÓN
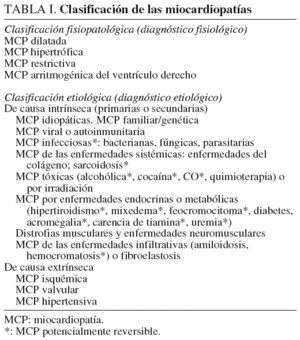
Las miocardiopatías son un grupo de enfermedades del miocardio que causan una mala función de éste, caracterizadas por disfunción del ventrículo izquierdo y lesión difusa del miocardio capaz de alterar su función1. Su clasificación queda expresada en la tabla I.
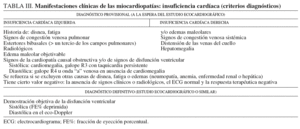
Decimos que un paciente tiene una miocardiopatía dilatada (MCD) cuando presenta una disminución de la contractilidad global de uno o ambos ventrículos con dilatación severa y en ausencia de cardiopatía isquémica o hipertensión arterial2. Esta alteración puede ser secundaria a una infección, un proceso autoinmunitario, tóxicos, alteraciones genéticas o, como sucede con frecuencia, ser de causa desconocida o idiopática (tabla II). Clínicamente, suelen predominar los signos de insuficiencia ventricular izquierda con disnea de esfuerzo progresiva, fatiga, tos con el decúbito, ortopnea y disnea paroxística nocturna ocasional. Si el fallo es biventricular o existe hipertensión pulmonar, puede haber signos de congestión como hepatalgia, edemas o ascitis (tabla III). El diagnóstico de MCD se basa en la detección de disfunción ventricular evaluada mediante la determinación de la fracción de eyección (FE), que debe ser inferior al 45%. Entre las pruebas complementarias a realizar, el ecocardiograma-Doppler es la técnica no invasiva más útil para el diagnóstico de la MCD, puesto que permite valorar el grado de dilatación e hipocinesia ventricular (FE < 40%), el grosor de la pared ventricular, si existen valvulopatías orgánicas o insuficiencia mitral secundaria, patrón de llenado de tipo restrictivo, dilatación auricular o afección concomitante del ventrículo derecho. El tratamiento de la MCD debe iniciarse cuando se detecta la reducción de la función ventricular, tanto si hay signos de insuficiencia cardíaca como si no, y consiste en el manejo de la insuficiencia cardíaca3; hay que limitar la ingesta de sodio y administrar diuréticos para reducir la precarga; la reducción de la poscarga se logra con hidralazina u otro vasodilatador; se deben evitar los inhibidores de la enzima de conversión de la angiotensina si la mujer no ha dado a luz. La digoxina se administra por sus efectos inotrópicos, y debido a la elevada incidencia de embolia pulmonar asociada, se recomienda heparina en dosis bajas.
El pronóstico es muy variable; en diversas series la mortalidad anual se sitúa entre el 20 y el 30%, llegando a ser del 50-60% a los 3 años2.
CASO CLÍNICO
Paciente de 35 años de edad, gestante de 19 semanas cronológicas, secundigesta con embarazo y parto normal anterior y embarazo actual de evolución favorable con peso, presión arterial, analítica de sangre, orina y serología connatal dentro de la normalidad, acude a urgencias por mal estado general, y se detecta presión arterial de 145/100 mmHg, disnea de esfuerzo de una semana de evolución y edemas en miembros inferiores, se hallaba afebril y el hemograma y las pruebas de coagulación bioquímica sanguínea y de orina resultaron sin alteraciones significativas. Tras evaluación obstétrica, se diagnostica, mediante ultrasonidos, una gestación interrumpida (feto sin actividad cardíaca y ausencia de líquido amniótico). Una vez formalizado el ingreso para evacuación uterina, se produce un deterioro respiratorio progresivo, y requiere traslado a la unidad de cuidados intensivos para vigilancia. Ante el deterioro cardiorrespiratorio rápido de la paciente con hipoxemia y taquipnea con criterios de distrés respiratorio del adulto, a pesar de la mascarilla de oxígeno con reservorio, decidimos practicar microcesárea urgente para extracción del contenido intrauterino. La paciente salió de quirófano sin reversión con taquicardia de 150 lat/min, las presiones sanguíneas dentro de la normalidad y una distensibilidad menor de 30 cm de fracción inspiratoria de oxígeno por litro, con una presión venosa central de 9. La auscultación cardiopulmonar presentó murmullo vesicular conservado con crepitantes rudos de distrés, tonos cardíacos rítmicos, sin soplos. Abdomen blando y depresible, pulsos periféricos débiles. No se objetivaron signos de trombosis venosa profunda. Presentaba edemas en los miembros inferiores. El electrocardiograma objetivó taquicardia sinusal. La saturación de oxígeno era del 94% y la frecuencia respiratoria, de 36 respiraciones/min.
La paciente necesitó ventilación mecánica durante 4 días con ayuda inotrópica por un cuadro de edema agudo de pulmón, y se pudo extubar sin complicaciones. En el electrocardiograma aparecieron ondas T isquémicas en la cara anteroinferior compatibles con cardiopatía hipertensiva. Mantenía cifras tensionales elevadas, y precisó de tratamiento antihipertensivo. Un primer juicio diagnóstico apuntó a una insuficiencia cardiorrespiratoria. Se realizó ecocardiografía bidimensional y Doppler, y se apreció una dilatación del ven-trículo izquierdo con hipocinesia generalizada y disfunción sistólica; el resto de las cavidades y válvulas se encontraban sin alteraciones, sin derrame pericárdico.
Se solicitó batería analítica a fin de descartar una etiología autoinmunitaria, con resultados negativos (tabla IV). También se confirmó negatividad para infección por Chlamydia psittaci y C. trachomatis.
El diagnóstico definitivo emitido por cardiología fue de «miocardiopatía transitoria relacionada con miocardiopatía periparto».
La evolución clínica de la paciente ha sido excelente, y a los 6 meses se encuentra con función ventricular sin secuelas.
DISCUSIÓN
Wirchow y Porak ya relacionaron la MCD con el embarazo en 18704. El primer diagnóstico que se emitió en nuestra paciente fue el de una miocardiopatía hipertensiva, y si bien es verdad que presentaba elevación de la presión arterial al ingreso y alteraciones electrocardiográficas compatibles con cardiopatía hipertensiva, por lo que precisó de tratamiento antihipertensivo, esta causa no se confirmó; la cifra de presión sanguínea se normalizó al mejorar el cuadro, y tampoco existían antecedentes de hipertensión arterial. La preeclampsia sobreañadida a la hipertensión crónica es una causa frecuente de insuficiencia cardíaca durante el embarazo4; esta asociación se descartó al no hallarse proteinuria, normalidad en la función renal y en la hepática y estar normotensa en todos los controles prenatales.
El juicio clínico pronunciado por el cardiólogo de miocardiopatía periparto no se sustenta, ya que por concepto ésta se presenta en el último mes del embarazo y 5 meses tras el parto, criterio diagnóstico ya reconocido por Demakis et al5 en 1971, y en nuestro caso la gestación era de 19 semanas.
En cuanto a causas autoinmunitarias, todas las pruebas en esta línea fueron negativas (tabla IV).
Se barajó el origen infeccioso, pero se desestimó al no encontrar evidencia en este sentido desde el punto de vista clínico y analítico. O'Connell et al6 hallaron en un tercio de pacientes embarazadas con miocardiopatía idiopática signos de miocarditis en la biopsia, en comparación con sólo el 10% de las pacientes no embarazadas. Felker et al7 realizaron biopsias endomiocárdicas en 1.230 mujeres no embarazadas con miocardiopatía de origen desconocido, y encontraron en la mitad de los casos una causa, la más frecuente era la miocarditis. Feldman y McNamara8 revisaron recientemente esta asociación; nosotros no estimamos oportuno la práctica de la biopsia al ser una prueba invasiva y no tener incidencia su resultado en la evolución clínica y el tratamiento.
Algunos autores, como Fatkin et al9, apuntan a que una tercera parte de los casos de MCD es hereditaria; no obstante, en nuestro caso no se confirma este extremo.
Se ha involucrado el uso prolongado de betamiméticos en la amenaza de parto pretérmino como factor desencadenante de la miocardiopatía4, aunque esta circunstancia no se dio en nuestra paciente.
Chang et al10 y Mazor et al11 describen 2 casos de MCD en el segundo trimestre, pero con resultados perinatales favorables, a diferencia de los obtenidos por nosotros.
Autores como Brown y Bertolet, así como Hibbard et al, establecen el diagnóstico de miocardiopatía idiopática al excluir la causa subyacente de insuficiencia cardíaca, y creemos que éste es el que se ajusta con mayor precisión a nuestro caso. Sin embargo, estamos convencidos de que un protagonismo esencial se debe imputar en la génesis de esta miocardiopatía a los productos de la concepción retenidos intraútero; además, el carácter tóxico de sustancias de degradación liberadas al torrente circulatorio se convierte en el factor desencadenante de este cuadro clínico.