Estudiamos 122 casos de leucorreas en un año, 52 leucorreas líquidas (42,62%) y 70 leucorreas cremosas (57,37%). Sobre un total de 4.836 consultas representan el 2,52%. Practicamos citología vaginal y cultivo bacteriológico. Calculamos los valores predictivos sobre ambas pruebas.
ResultadosLa citología fue positiva en el 35%. La infección más frecuente fue la vaginosis bacteriana en el 17%. El cultivo fue negativo en el 88%. En los cultivos positivos, las infecciones más frecuentes fueron por Gardnerella vaginalis en el 37%, Candida albicans en el 31% y Candida spp. en el 30%. Cuando hubo correlación positiva de infección en citología y cultivo hubo diferencias significativas (p<0,05) en leucorreas cremosas. La concordancia de Candidas en citología y Candida albicans y Candida spp. en el cultivo fue significativa (p<0,01) en leucorreas cremosas. Hubo diferencias significativas (p<0,01) en el diagnóstico citológico de lesión cervical. Hubo más lesión cervical en las leucorreas líquidas. Los valores predictivos de la citología fueron: sensibilidad=48%, especificidad=66%, valor predictivo positivo=34% y valor predictivo negativo=77%. Los valores predictivos del cultivo fueron: sensibilidad=75%, especificidad=51%, valor predictivo positivo=36% y valor predictivo negativo=85%.
ConclusionesEn el cultivo la sensibilidad fue mayor, detectó más infección. La especificidad fue mayor en la citología, descartó la enfermedad cuando no la había. El valor predictivo positivo fue semejante en ambas pruebas. El valor predictivo negativo fue mayor en el cultivo. Con prueba negativa existió una mayor probabilidad de no padecer la enfermedad.
We studied 122 cases of leukorrhea over a 1-year period: 52 liquid leukorrheas (42.62%) and 70 creamy leukorrheas (57.77%). Of a total of 4836 consultations, leukorrheas represented 2.52%. We performed vaginal cytology and microbiologic culture. We calculated the predictive values of both tests.
ResultsCytology was positive in 35%. The most frequent infection was bacterial vaginosis in 17%. Culture was negative in 88%. In positive cultures, the most frequent infections were: Gardnerella vaginalis in 37%, Candida albicans in 31% and Candida species in 30%. When there was a positive correlation of infection in cytology and culture, there were significant differences (P<.05) in creamy leukorrheas. The concordance of Candida in cytology and Candida albicans and Candida species in culture was significant (P<.01) in creamy leukorrheas. There were significant differences (P<.01) in the cytologic diagnosis of cervical lesions. There were more cervical lesions in liquid leukorrheas. The predictive values of cytology were as follows: sensitivity=48%, specificity=66%, positive predictive value=34%, and negative predictive value=77%. The predictive values of culture were sensitivity=75%, specificity=51%, positive predictive value=36%, and negative predictive value=85%.
ConclusionsSensitivity was higher in culture, which detected more infections. Specificity was higher in cytology, which excluded the disease when not present. The positive predictive value of both tests was similar. The negative predictive value was higher for culture. With negative tests, there was a higher probability that the patient did not have the disease.
La utilidad de la citología cervicovaginal está orientada fundamentalmente al diagnóstico precoz del carcinoma cervical dado el carácter de fácil asequibilidad para la toma de muestras. Otra de sus posibles aplicaciones es el diagnóstico de la infección cervicovaginal1.
En el frotis vaginal teñido con la tinción de Papanicolaou no siempre es posible realizar afirmaciones sobre la flora vaginal, pero los resultados positivos de infección por hongos o tricomonas o vaginosis bacteriana tienen valor en la práctica, incluso cuando no existe sintomatología clínica. Por todo ello, debe valorarse siempre el aspecto microbiológico del frotis2.
En el caso de las tricomonas hay más falsos resultados. La citología puede detectarlas en el 50% de las infecciones reales. En el caso de las infecciones fúngicas ocurre algo semejante debido a la destrucción de esporas y micelios durante los procesos de fijación y tinción.
Para el diagnóstico de cualquier tipo de infección, el cultivo microbiológico resulta superior a la citología, ya que identifica todos los gérmenes, aunque con un coste más elevado. La citología permite diagnosticar en la práctica las infecciones clínicamente más frecuentes.
En este trabajo presentamos los valores predictivos de las pruebas de citología y cultivo para el diagnóstico de infección vaginal en caso de leucorrea.
Material y métodosDesde el 25 de marzo de 2010 hasta el 31 de marzo de 2011, durante un año, en la Unidad de Ginecología del Centro de Especialidades Monteolivete de Valencia, la consulta del autor, hemos recogido todos los casos de leucorreas observadas en la exploración clínica. Las hemos clasificado en 2 tipos: líquidas y cremosas según su viscosidad y consistencia. Hemos excluido todos los casos de leucorrea de otras características como las leucorreas típicas de hongos, candidiasis, apareciendo como grumos sólidos tipo requesón o las leucorreas mixtas, abundantes en líquido y grumos.
En la exploración con espéculo vaginal se vio la leucorrea y su tipo, se tomó una muestra para la citología cervicovaginal, cuyo estudio se realizó en el Instituto Valenciano de Oncología (IVO) y se tomó una muestra con escobillón para cultivo microbiológico, que se colocó en un medio de transporte estéril AMIES, Copan, Brescia (Italia). Se remitió al laboratorio del Servicio de Microbiología del Hospital Peset de Valencia donde sistemáticamente se estudia en la muestra la presencia de Neisseria gonorrhoeae, Trichomonas vaginalis, levaduras, Streptococcus agalactie y Gardnerella vaginalis.
En el estudio clínico se analiza: edad, paridad, método contraceptivo, día del ciclo en que se tomaron las muestras y mes del año, antecedentes personales, tipo de leucorrea, color, si existía prurito, si la paciente estaba depilada, si era extranjera, y si estuvo o no en tratamiento.
En el estudio estadístico, los datos cuantitativos se expresan como rango, media y desvío. Las medias se comparan con la t de Student. Los datos cualitativos se expresan en porcentajes y se comparan mediante la χ2 de Pearson. Un valor significativo se considera con la p<0,05.
Los resultados obtenidos en citología y cultivo se expresan en una tabla 2×2 y se pueden conocer los casos verdaderos positivos (VP) y los verdaderos negativos (VN). Cuando el resultado es incorrecto y la prueba es positiva pero hay ausencia de infección, se considera el falso positivo (FP) y en caso de prueba negativa y presencia de infección se señala como falso negativo (FN).
También se determina la sensibilidad (S) del método, que es la probabilidad de obtener una prueba positiva con presencia de enfermedad, es decir, es la capacidad de la prueba para detectar la enfermedad y se define como la proporción con enfermedad y prueba positiva o proporción de verdaderos positivos.
La especificidad (E), por el contrario, es la proporción de pacientes sin enfermedad con la prueba negativa, esto es, la proporción de verdaderos negativos, e indica la probabilidad condicional de obtener un resultado negativo si no hay enfermedad. Mide por lo tanto la capacidad de descartar la enfermedad cuando no la hay.
El valor predictivo positivo (VPP) se refiere a aquellos casos que tienen resultados positivos con la prueba y padecen la enfermedad, indicando por lo tanto la probabilidad condicional de padecer la enfermedad con prueba positiva.
El valor predictivo negativo (VPN) es la proporción de pacientes con prueba negativa y ausencia de enfermedad e indica la probabilidad condicional de no padecer la enfermedad con prueba negativa. El VPP y el VPN son probabilidades posteriores a la prueba.
La probabilidad de tener infección con la prueba positiva se expresa con la fórmula 1-VPP. La probabilidad de no tener infección con la prueba negativa se valora como 1-VPN.
Se calculan aquí la S, E, VPP, VPN, 1-VPP y 1-VPN que se expresan en porcentajes3,4. La concordancia o no de las pruebas también se expresa en porcentajes. Presentamos los valores predictivos de las pruebas, citología y cultivo para el diagnóstico de infección vaginal en caso de leucorrea.
ResultadosLa serie consta de 122 casos: leucorreas líquidas (LL), 52 casos (42,62%) y leucorreas cremosas (LC), 70 casos (57,37%); sobre un total de 4.836 consultas en ese periodo de un año son el 2,52%.
Los datos clínicos se presentan en otro lugar5 y en resumen son globalmente: la edad media de las mujeres fue 30 años (entre 16 y 62), nuligestas el 50%, en el 60% las leucorreas se dieron en la segunda fase del ciclo, y hubo mayor frecuencia de casos en primavera (meses iii y iv); no usaban contracepción el 60%, las leucorreas eran blancas en un 50% y amarillas en un 25%;hHabía prurito en un 25%, estaban depiladas el 25% y el 23% eran extranjeras.
La citología fue positiva en un 35%. La infección más frecuente diagnosticada fue la vaginosis bacteriana (VB) en un 17%. El cultivo fue negativo en un 88%. En los cultivos positivos, los gérmenes encontrados con mayor frecuencia fueron: Gardnerella vaginalis en un 37%, Candida albicans en un 31% y Candida spp. en un 30%.
Las LL son más fisiológicas, y en el 50% el cultivo es negativo en 50%. Las infecciones más frecuentes con LL fueron: Gardnerella vaginalis y Candida albicans en 17,30% respectivamente. Las LC son más patológicas, y en el 61,42% el cultivo es positivo. Las infecciones más frecuentes con LC fueron: Gardnerella vaginalis en un 22,85%; Candida spp. en un 21,25% y Candida albicans en un14,28%.
Ahora se analizan los valores predictivos de las pruebas. Se considera enfermedad, cuando existe leucorrea asociada a prurito.
En la tabla 1 se presenta la correlación positiva de infección en citología y cultivo. Se dio en 11 casos en LL (21,15%) y en 28 casos de LC (40%). Hay diferencias significativas, χ2=4,86; p<0,05. La infección positiva en citología y cultivo es mayor en LC.
Correlación positiva de infección en citología y cultivo
| Caso n.° | Citología | Cultivo |
| Leucorreas líquidas n=11 (21,15%) | ||
| 3 | VB | Candida albicans+Gardnerella vaginalis |
| 12 | VB | Gardnerella vaginalis |
| 15 | Candidas | Candida albicans |
| 16 | VB | Streptococcus agalactiae grupo B |
| 33 | Candidas | Candida albicans |
| 37 | VB | Gardenerella vaginalis |
| 40 | VB | Gardnerella vaginalis+Candida spp |
| 41 | Candidas | Candida albicans |
| 45 | VB | Gardnerella vaginalis |
| 46 | Candidas | Candida spp. |
| 47 | Candidas | Candida spp. |
| Leucorreas cremosas n=28 (40%) | ||
| 3 | Candidas | Candida albicans |
| 4 | Candidas | Candida albicans |
| 5 | VB | Candida albicans |
| 6 | Tricomonas | Candida albicans |
| 11 | VB | Candida albicans |
| 12 | VB | Gardnerella vaginalis |
| 14 | VB | Candida spp. |
| 17 | VB | Gardnerella vaginalis |
| 19 | VB | Gardnerella vaginalis |
| 21 | VB+Tricomonas | Gardnerella vaginalis |
| 26 | Candidas | Candida spp. |
| 27 | VB | Gardnerella vaginalis |
| 31 | Candidas | Candida spp. |
| 32 | Candidas | Candida spp. |
| 33 | VB | Gardnerella vaginalis |
| 34 | Candidas | Candida spp. |
| 38 | VB | Gardnerella vaginalis |
| 39 | Candidas | Candida spp. |
| 42 | VB | Gardnerella vaginalis |
| 47 | VB | Neisseria gonorrheae+Gardnerella vaginalis |
| 57 | VB | Gardnerella vaginalis |
| 58 | VB | Enterococcus faecalis |
| 63 | Candidas | Candida spp. |
| 64 | VB | Gardnerella vaginalis |
| 65 | VB+Candidas | Gardnerella vaginalis+Candida albicans |
| 66 | Tricomonas | Gardnerella vaginalis |
| 67 | Candidas | Candida albicans |
| 69 | Candidas | Candida spp. |
VB: vaginosis bacteriana.
p<0,05.
χ2=4,86.
En LL hubo concordancia positiva en VB- Gardnerella vaginalis en 5 casos (9,61%), y concordancia positiva en Candidas, y Candida albicans y Candida spp., en 5 casos (9,61%). En LC hubo concordancia positiva en VB- Gardnerella vaginalis en 12 casos (17,14%) y concordancia positiva en Candidas, y Candida albicans y Candida spp., en 10 casos (14,18%). No hay diferencias significativas entre LL y LC en la concordancia de VB y Gardnerella vaginalis (χ2=1,39). En la concordancia entre Candidas, y Candida albicans y Candida spp., hubo diferencias significativas, χ2=8,76; p<0,01. La concordancia entre Candidas en citología y especies de Candidas en el cultivo es mayor en LC.
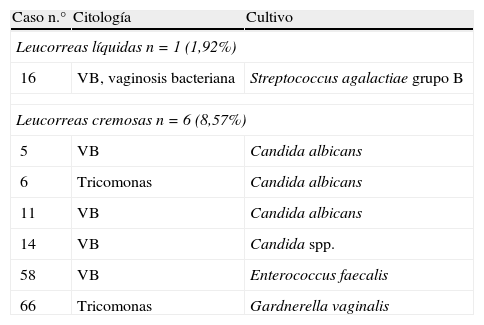
En la tabla 2 se presenta la concordancia de infección positiva, pero no coincidente entre citología y cultivo. Se trata de un caso (n.° 16) en LL (1,92%) y de 6 casos (8,57%) en LC. No hay diferencias significativas entre LL y LC, χ2=2,42.
Concordancia negativa de infección citología-cultivo
| Caso n.° | Citología | Cultivo |
| Leucorreas líquidas n=1 (1,92%) | ||
| 16 | VB, vaginosis bacteriana | Streptococcus agalactiae grupo B |
| Leucorreas cremosas n=6 (8,57%) | ||
| 5 | VB | Candida albicans |
| 6 | Tricomonas | Candida albicans |
| 11 | VB | Candida albicans |
| 14 | VB | Candida spp. |
| 58 | VB | Enterococcus faecalis |
| 66 | Tricomonas | Gardnerella vaginalis |
χ2=2,42.
NS: no significativo.
En la tabla 3 se refleja la correlación de infección (infección negativa), entre la citología positiva y el cultivo negativo. En LL son 2 casos (3,84%), y en LC son 5 casos (7,14%). No hay diferencias significativas entre LL y LC, χ2=0,58.
Infección, no correlación: citología+cultivo negativo
| Caso n.° | Citología | Cultivo |
| Leucorreas líquidas n=2 (3,84%) | ||
| 9 | VB+C | Negativo |
| 43 | VB | Negativo |
| Leucorreas cremosas n=5 (7,14%) | ||
| 29 | VB | Negativo |
| 43 | Tricomonas | Negativo |
| 53 | VB | Negativo |
| 62 | VB | Negativo |
| 70 | VB | Negativo |
VB+C: vaginosis bacteriana+Candidas.
χ2=0,58.
No significativo.
En la tabla 4 se presenta la correlación de infección, (infección positiva), entre citología negativa y cultivo positivo. En LL son 14 casos (26,92%), y en LC son 15 casos (21,42%). No hay diferencias significativas, χ2=0,47.
Infección, no correlación: citología negativa - cultivo positivo
| Caso n.° | Citología | Cultivo |
| Leucorreas líquidas n=14 (26,92%) | ||
| 6 | Negativa | Candida albicans |
| 8 | Negativa | Candida albicans |
| 10 | Negativa | Gardnerella vaginalis |
| 11 | Negativa | Gardnerella vaginalis |
| 18 | Negativa | Candida albicans |
| 21 | Negativa | Gardnerella vaginalis |
| 24 | Negativa | Candida spp. |
| 26 | Negativa | Candida spp. |
| 27 | Negativa | Gardnerella vaginalis |
| 29 | Negativa | Gardnerella vaginalis |
| 36 | Negativa | Candida albicans |
| 49 | Negativa | Candida spp. |
| 51 | Negativa | Candida spp. |
| 52 | Negativa | Gardnerella vaginalis |
| Leucorreas cremosas n=15 (21,42%) | ||
| 1 | Negativa | Gardnerella vaginalis |
| 13 | Negativa | Candida albicans+Streptococcus agalactiae grupo B |
| 18 | Negativa | Candida albicans |
| 24 | Negativa | Gardnerella vaginalis |
| 28 | Negativa | Gardnerella vaginalis |
| 30 | Negativa | Candida spp. |
| 35 | Negativa | Candida albicans |
| 36 | Negativa | Candida spp. |
| 37 | Negativa | Candida spp. |
| 44 | Negativa | Candida albicans |
| 49 | Negativa | Staphylococcus aureus |
| 51 | Negativa | Candida albicans |
| 54 | Negativa | Gardnerella vaginalis |
| 56 | Negativa | Candida spp.+Gardnerella vaginalis |
| 59 | Negativa | Gardnerella vaginalis |
χ2=0,47.
No significativo.
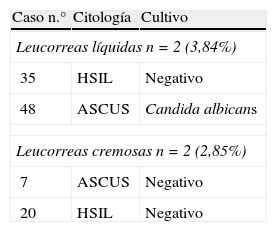
En la tabla 5 se expone el diagnóstico citológico de lesión cervical. Son 2 casos en LL (3,84%) y 2 casos en LC (2,85%). Hay diferencias significativas, χ2=6,672; p<0,01. En LL hay más lesión cervical.
Diagnóstico de lesión cervical en la citología
| Caso n.° | Citología | Cultivo |
| Leucorreas líquidas n=2 (3,84%) | ||
| 35 | HSIL | Negativo |
| 48 | ASCUS | Candida albicans |
| Leucorreas cremosas n=2 (2,85%) | ||
| 7 | ASCUS | Negativo |
| 20 | HSIL | Negativo |
ASCUS: atípias escamosas de significado incierto; HSIL: lesión escamosa intraepitelial de alto grado.
χ2=6,672.
p<0,01.
Anteriormente ya se explicó e significado de S, E, VPP, VPN, 1-VPP y 1-VPN. La citología fue positiva para infección en 46 casos (37,70%), descontamos los 4 casos de lesión cervical sin infección en citología. El cultivo fue positivo en 69 casos (56,55%). El cultivo es el gold standard para el diagnóstico de infección. El cultivo diagnostica más infecciones que la citología.
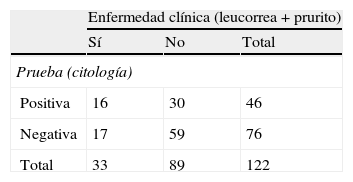
En la tabla 6 se presentan los valores predictivos de la citología para el diagnóstico de infección vaginal: S=48%, E=66%, VPP=34% y VPN=77%. La probabilidad de infección con prueba positiva, 1-VPP=66%; y la probabilidad de no infección con prueba negativa 1- VPN=34%.
Valores predictivos de la citología
| Enfermedad clínica (leucorrea+prurito) | |||
| Sí | No | Total | |
| Prueba (citología) | |||
| Positiva | 16 | 30 | 46 |
| Negativa | 17 | 59 | 76 |
| Total | 33 | 89 | 122 |
Sensibilidad=S=16/33=0,48=48%.
Especificidad=E=59/89=0,66=66%.
Valor predictivo positivo=VPP=16/46=0,34=34%.
Valor predictivo negativo=VPN=59/76=0,77=77%.
1-VPP=1-0,34=0,66=66%.
1-VPN=1-0,77=0,34=34%.
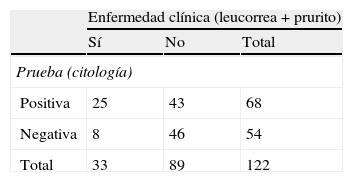
En la tabla 7 se presentan los valores predictivos del cultivo microbiológico para el diagnóstico de infección vaginal; S=75%, E=51%, VPP=36%, VPN=85%. La probabilidad de infección con prueba positiva, 1- VPP=64%, y la probabilidad de no infección con prueba negativa, 1- VPN=15%.
Valores predictivos del cultivo
| Enfermedad clínica (leucorrea+prurito) | |||
| Sí | No | Total | |
| Prueba (citología) | |||
| Positiva | 25 | 43 | 68 |
| Negativa | 8 | 46 | 54 |
| Total | 33 | 89 | 122 |
Sensibilidad=S=25/33=0,75=75%.
Especificidad=E=46/89=0,51=51%.
Valor predictivo positivo=VPP=25/68=0,36=36%.
Valor predictivo negativo=VPN=46/54=0,85=85%.
1-VPP= 1-0,36=0,64=64%.
1-VPN=1-0,85=0,15=15%.
En conclusión: en el cultivo la S es mayor y detecta más infección. La E es mayor en la citología y descarta la enfermedad cuando no la hay y el VPP es semejante en ambas pruebas pero el VPN es mayor en el cultivo.
DiscusiónEl diagnóstico clínico de la infección vaginal es inadecuado6 y esto hace que el tratamiento sea subóptimo. La seguridad del diagnóstico clínico se dio en un 43,6% al correlacionarlo con test microbiológicos. El diagnóstico clínico no es adecuado y debe ser confirmado con el diagnóstico microbiológico.
En el caso de las leucorreas vemos que hay leucorreas fisiológicas no infecciosas y leucorreas crónicas por otros motivos7.
Para el clínico es difícil un diagnóstico correcto de la flora vaginal, hay problemas para diferenciar bacterias con formas de varilla de cocos, y no se reconocen esporas de hongos8.
El uso del escobillón vaginal alto para investigar síntomas de posible infección vaginal con leucorrea es pobre en la consulta de Medicina General9. En un estudio se concluye que en Medicina Primaria hay que involucrarse en estos temas. Se da tratamiento empírico pero pueden hacerse tomas antes; se hace poco uso del cultivo y hay que estandarizar la práctica clínica y saber remitir a Ginecología.
Las vulvovaginitis deben estudiarse más. El cultivo es el gold standard en Candidas y Tricomonas vaginalis10. Solo en un 66% de mujeres con diagnóstico clínico de vulvovaginitis se establece un diagnóstico de comprobación de laboratorio. La práctica de dar tratamiento empírico para el diagnóstico clínico debería reevaluarse, porque no es real y puede haber sobretratamiento. El clínico sobrediagnostica infección. Para uso clínico es apropiado, porque el problema es el tiempo necesario para tener el resultado del cultivo.
En nuestra serie, considerando clínicamente infecciosas todas las leucorreas, solo hubo prurito y molestias vaginales en 25%. La citología fue positiva para infección en 50 casos (40,98%), y el cultivo, en cambio, fue positivo para 69 casos (56,55%).
Al ser necesaria la investigación microbiológica, la preferencia de métodos en la consulta sería: 1) el cultivo; 2) la citología vaginal; 3) el examen en fresco, y 4) la tinción de Gram; pero pueden usarse métodos combinados.
Hay que tener guías clínicas para la leucorrea11, que evalúen todos los aspectos: ver la clínica que presenta (síntomas y signos), si está embarazada, las alergias, los tratamientos que lleva, la contracepción que utiliza, si toma antibióticos o es diabética. En el examen microscópico de la leucorrea, saber que hay falsos positivos y falsos negativos con las 3 grandes infecciones: Candidas, VB y Tricomonas. Ver el pH, si es>5 (Tricomonas y Gardnerella vaginalis) o si es<5 (Candidas). Tricomonas y VB se asocian a otras enfermedades de trasmisión sexual (ETS): sífilis, clamidia, gonorrea y virus del herpes símplex. Y respecto al tratamiento, se debe ver cuál es el preferido y aceptable para la paciente, y tratar a las pacientes de alto riesgo: jóvenes, promiscuas y con antecedentes de ETS.
Al comparar en un estudio12 2 protocolos clínicos para el manejo de la leucorrea, se observó que uno de ellos no tenía datos de laboratorio (solo examen con espéculo) y el otro incluía estudio microbiológico para gonorrea, clamidia, tricomonas y VB. Ambos protocolos mejoran el diagnóstico de las infecciones por Candidas, VB y tricomonas y son efectivos para el manejo práctico.
Cuando se estudia la relación entre el síntoma o queja y el problema real, para ver el valor predictivo de aquel en una serie de 103 casos13 se ve que la queja actual introduce la visita clínica pero tiene valor limitado para identificar específicamente el problema. Con síntomas somáticos el VPP fue del 53%. Con síntomas psicosomáticos o psicosociales fue del 100%. La motivación específica de la visita puede ser distinta a la referida, en el 42%, en relación con la falta de concordancia entre la queja y el problema real.
Nosotros estudiamos los valores predictivos de la citología vaginal para el diagnóstico de infección vaginal2 en una serie de 562 citologías del segundo semestre de 1992. La citología diagnosticó infección vaginal en un 12,27%, siendo la candidiasis vaginal la más frecuente en un 43,47%. Hubo mayor frecuencia de infección en la segunda fase del ciclo menstrual (34,78%) como comprobamos actualmente. La S fue 44%, la E fue 90%, el VPP de 36% y el VPN de 96%.
Actualmente, en las leucorreas, para el diagnóstico de infección vaginal con la citología los valores encontrados han sido: S=48%; E=66%; VPP=34% y VPN=77%, muy semejantes a los anteriores. En cambio, con el cultivo, los valores han sido: S=75%, E=51%, VPP=36% y VPN=85%.
En el cultivo, la sensibilidad es mayor (75%) y detecta más infección. La E es 66%, mayor en la citología, que descarta la enfermedad cuando no la hay. El VPP es semejante en ambas pruebas, pero el VPN es mayor en el cultivo.
En principio hay que dudar de un test cuya sensibilidad y especificidad sean, respectivamente, menores de 80%4. Para detectar una enfermedad grave o cuyo tratamiento sea imprescindible, se busca una prueba diagnóstica con la mayor sensibilidad posible, para ETS y otras enfermedades infecciosas curables. En este caso sería el cultivo. En cambio, cuando la enfermedad sea importante y difícil de curar y tenga importancia psicológica y sanitaria, se busca una prueba diagnóstica con la mayor especificidad posible, para el cáncer oculto. El hecho de saber que no se padece la enfermedad es muy importante.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.