Presentamos un caso de mutilación genital, tipo I, clitoridectomía, en una mujer de 26 años que consulta por anorgasmia. Se procedió a la reconstrucción del clítoris. Revisamos la solución quirúrgica de este problema y la técnica de Foldes.
We present a case of genital mutilation, type I, clitoridectomy, in a 26-years-old woman, which consult for anorgasmy. We performed clitoril reconstruction. We review the surgical solution of this problem and the Foldes operation.
La mutilación genital (MG) es una operación ritual con escisión del clítoris y labios menores o con infibulación (fusión labial)1. La MG afecta a más de 125 millones de mujeres de todo el mundo y ocurren 4-5 millones de casos nuevos por año. Se da en 26 países de África, la practican entre los 4-10 años o antes del matrimonio, y sin anestesia.
Según la clasificación de Toubia (de la OMS), existen 4 tipos:
- -
Tipo I, clitoridectomía, circuncisión o «sunna». Se extirpa el capuchón del clítoris y el glande.
- -
Tipo II, clitoridectomía y escisión parcial de los labios menores. Se da en el 80%.
- -
Tipo III, infibulación o gran circuncisión, faraónica: exéresis de clítoris, labios menores y sutura de labios mayores (infibulación). Se obstruye la vagina para el coito y el parto. Queda un pequeño orificio para la salida de la orina y la sangre menstrual. Se da en el 15%.
- -
Tipo IV, sería la infibulación parcial, o cualquier otro tipo de MG, incluyendo: incisión, punción, quemadura o abrasión química.
En los casos de MG, la sexualidad se encuentra muy afecta, más a más mutilación2, con la pérdida de clítoris y labios, se afectan el deseo sexual, excitación y orgasmo. Se producen quistes del clítoris, de material sebáceo o esmegma y adherencias. Dan sensación de desfiguramiento (82,5%), síntomas urinarios (40,4%), sexuales (38,6%) y leucorrea (17,1%).
El clítoris y los labios son esenciales para el sexo normal. La cirugía devuelve el sexo normal y la satisfacción sexual.
Los riesgos de la MG son: hemorragia masiva, shock, sepsis, tétanos, y muerte. También se puede dar dispareunia, esterilidad, vergüenza y sentimientos de culpa. La MG priva a la mujer de la satisfacción sexual. La practican para evitar el coito antes del matrimonio, como cinturón de castidad permanente, o incluso como tratamiento de la ninfomanía (como se practicó en Inglaterra en el siglo XIX).
En nuestro trabajo anterior presentamos un caso de MG como problema obstétrico3 en una mujer de 29 años, de Etiopía. Se le practicó clitoridectomía e infibulación (tipo III) a los 10 años. Quedó gestante y se practicó una cesárea por sufrimiento fetal agudo. La paciente se negaba a la cesárea y hubo que tomar medidas legales. Ya dijimos que con el aumento de la inmigración sería más frecuente ver mujeres con MG, y así ocurre.
En este trabajo presentamos otro caso de MG como problema ginecológico y sexual, pues consultó por anorgasmia. Para la resolución de este problema se reconstruyó el clítoris. Este es el tema que ahora revisamos.
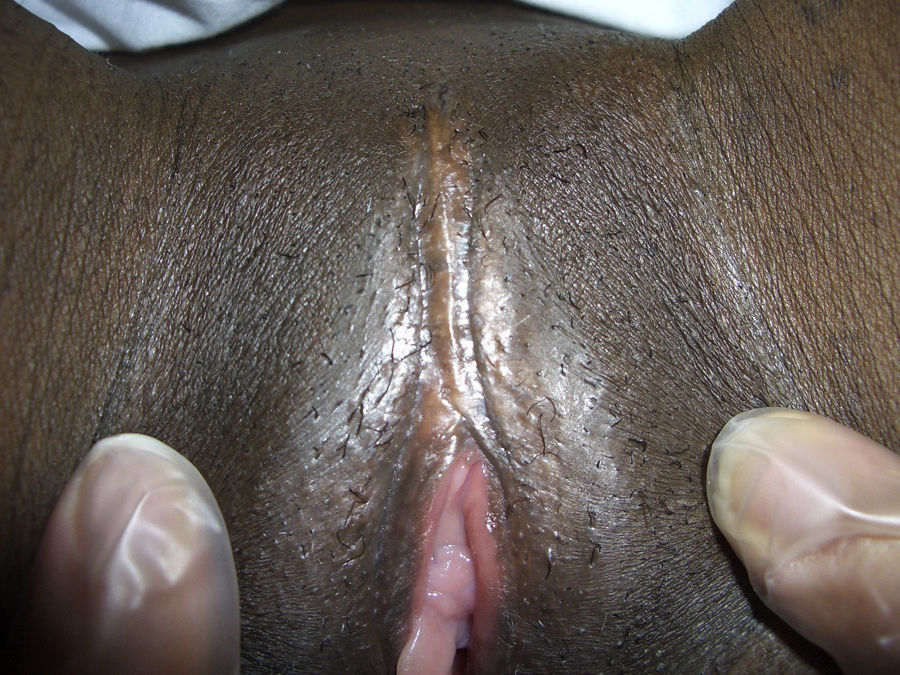
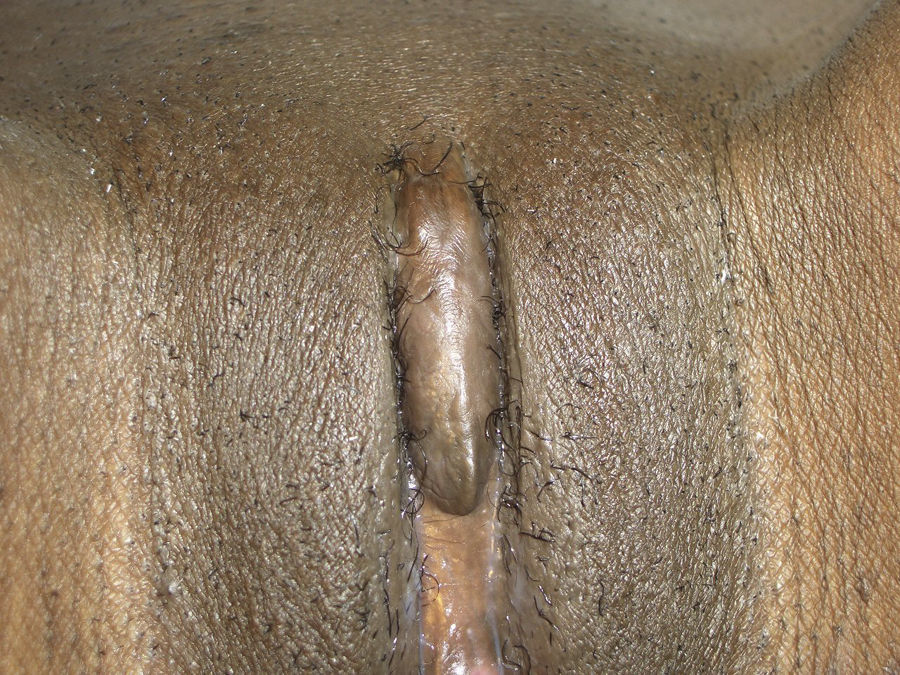
Caso clínicoSe trata de una mujer de 26 años, originaria de Mali, a la que se le practicó MG con clitoridectomía a los 7 años. Bien reglada, 4/28, G1P1. Consultó para revisión ginecológica. Se queja de problema sexual: anorgasmia. A la exploración se aprecia la cicatriz de la clitoridectomía (fig. 1) y una carúncula himeneal superior. Remitimos a la paciente al hospital para la reconstrucción del clítoris. Existía un vestigio de clítoris sobre área fibrótica, finos labios menores, la vagina era normal y la uretra estaba íntegra. Se reconstruyó el clítoris (fig. 2) y la paciente se encuentra satisfecha.
Revisión del problemaLa anatomía del clítorisEl clítoris es una estructura multiplanar pegada al arco púbico y con tejido hacia el Monte de Venus y los labios4. Está pegado a la uretra y a la vagina. Tiene cuerpos eréctiles, el bulbo y cuerpos pares, el tallo y el glande, que es la manifestación externa. Hay un paquete neurovascular procedente del nervio pudendo. El clítoris y el pene son semejantes. El clítoris en la mujer es para la función sexual y el orgasmo.
La resonancia magnética nuclear (RMN) ayuda a entender la representación de la anatomía en vivo. El glande del clítoris no es eréctil, pero es densamente neural y está pegado a los cuerpos eréctiles. Tiene receptores sensibles, los corpúsculos de Paccini, para la sensación y la vibración.
Los labios menores contribuyen a la estructura del frenillo del clítoris5. Luego están los cuerpos cavernosos del clítoris, el bulbo del vestíbulo, y el cuerpo del clítoris. La arteria y nervio pudendo irrigan labios mayores, menores y clítoris.
Al hacer la disección de 14 especímenes de clítoris de fetos de 8-24 semanas6 y estudiar con el tricrómico de Masson, actina músculo liso, y marcadores neuronales: PGP 9,5 y S-100; vieron 2 cuerpos con septo en la línea media y al final el glande. Los nervios van por los cuerpos dorsalmente, como una red o malla, y en el glande igual. A las 12 horas no hay nervio (esto interesa para la cirugía). Del nervio pudendo surgen los nervios cavernosos y el nervio dorsal del clítoris.
Al hacer la disección de 18 cadáveres femeninos7 para estudiar las ramas del nervio pudendo, el nervio pudendo tiene origen en S2, S3, S4, cursa debajo del ligamento sacroespinoso, pasa por la región glútea al músculo obturador interno y por el canal pudendo llega a la tuberosidad isquiática. El nervio dorsal del clítoris sale del canal pudendo, pasa por el músculo isquiocavernoso en medio de la rama isquiopúbica y llega al cuerpo del clítoris.
En otro estudio de 11 fetos femeninos de 10-27 semanas de gestación8 hacen reconstrucción tridimensional de la neuroanatomía del clítoris. Las injurias a la inervación somática o autonómica alteran la función sexual. Y así, en los cabestrillos vaginales para la incontinencia urinaria, pueden lesionar con el paso de la aguja y producir daño vascular o neural, con alteración de la función sexual, por respuesta de menor lubricación.
La cirugía estética vulvovaginalEsta cirugía tiene complicaciones menores y resultados beneficiosos, satisfacción de la paciente en el 90-95%, con satisfacción sexual en el 80-85%9. Mejora la satisfacción sexual y la autoimagen. Mejoría cosmética y funcional.
La cirugía es multidisciplinaria en diagnóstico y tratamiento en caso de malformaciones congénitas10. Lo primero es salvar la vida y obtener anatomía normal. Luego se pasa a la reconstrucción funcional y al resultado cosmético.
En reasignación de género, de hombre a mujer, hay que construir un neoclítoris y hacer la configuración del monte de Venus11. En una serie de 26 casos en 2004-2007 de media de edad de 31 años (entre 21-60) se practicó una técnica nueva en los últimos 15 casos, fácil, sin complicaciones mayores, y con apariencia satisfactoria, un neoclítoris sensible. En 7 casos tenían orgasmo y en 11/15 estaban contentas con la apariencia del Monte de Venus.
En la resección abdominoperineal para el tratamiento del cáncer de colon y recto, se deja colostomía permanente, y existen problemas de suelo pélvico, con disfunción sexual. Con alteración del eje vaginal con apareunia tras resección abdominoperineal12 en una mujer de 60 años, que tenía 3 cesáreas e histerectomía con doble anexectomía, se reconstruyó por vía vaginal con éxito.
En el caso contrario al nuestro, la clitoromegalia, en casos de pseudohermafroditismo femenino y genitales ambiguos, se practica la clitoroplastia para obtener una morfología normal y que no haya compromiso de la función sexual13. Se aplicó una variante técnica en 7 casos de hipertrofia de clítoris14, la movilización del glande con el paquete neurovascular, y reducción del volumen del glande. La vascularización e inervación del glande es por 2 paquetes que pasan a 11 y 1 horas. Se preserva la sensibilidad y el aspecto cosmético. En la clitoroplastia de reducción se hace exéresis de parte de los cuerpos eréctiles15. Esto se discute, porque para algunos no es necesaria, hay que preservar la sensibilidad clitoral.
En una serie de 23 casos con genitales ambiguos de hiperplasia suprarrenal congénita o hipertrofia de clítoris16 en la reconstrucción, se hace clitoroplastia y vaginoplastia con colgajo. Se recupera la sensación táctil en el glande en 15 casos para la respuesta sexual. Siempre es mejor escisión parcial que amputación.
La reconstrucción del clítorisLa MG es una práctica criminal favorecida por la inmersión cultural. Produce dispareunia, distocias y complicaciones obstétrico-ginecológicas, problemas de identidad femenina, y de orgasmo, en la sexualidad de la mujer.
Foldes presenta 20 casos (4 con infibulación) de 18-36 años, media de 22 años17.Describe su intervención, la reconstrucción del clítoris tras MG. Se hace resección de la cicatriz, liberación del cuerpo del clítoris preservando la inervación, reconstrucción del glande, y reimplantación en la situación anatómica. Es restaurar la anatomía y obtener un órgano inervado y funcional. Técnica simple y reproducible, con anestesia general. Da de alta al día siguiente. El edema desaparece en una semana. La sensibilidad se recupera en 4-8 semanas. Resultados: 16 se veían normales; 17 con sensibilidad y 12 con orgasmo.
En otro trabajo18, Foldes, en 1998-2009, presenta su gran estadística, con mayores de 18 a¿nos, y tipos de MG: II (60%) y III. Consta de 2.938 casos con media de edad de 29,2 años. La media de edad de la escisión del clítoris fue de 6,1 años (entre 5-9 años). En Francia fueron operados 564 casos (el resto en África). Las complicaciones de la cirugía fueron: hematomas, fallo de la sutura y fiebre. Se dieron en 5,3% (155/2.938). Hubo readmisión hospitalaria en 4% (108 casos). Se dio de alta al 2.° día y revisión a los 15 días. La epitelización es en 2 meses, luego ya pueden practicar el coito.
Con seguimiento de 866 casos (29%) a un año: en 363 (42%) había glande con capuchón, en 239 (28%) clítoris normal, y en 210 (24%) proyección visible del clítoris. Placer clitoridiano obtenían 815/834 y en 430/841 (51%) había orgasmo. En algunos países la cirugía reconstructiva no es prioridad como urgencia sanitaria. Pero con ella es posible evitar el dolor, la mejoría del placer, recuperar su identidad, y la liberación entre el deseo propio y los valores familiares y tradicionales.
Desde 2004 la seguridad social francesa paga la reconstrucción del clítoris19.
En resumen, la técnica de Foldes es la siguiente:
- -
resección de la piel clitorídea, incisión prepúbica,
- -
sección del ligamento suspensorio, para movilizar el muñón,
- -
liberación del tallo y cuerpo clitorídeo,
- -
exéresis o resección del tejido cicatricial o granuloma,
- -
reconstrucción del glande,
- -
reimplantación en su posición normal,
- -
cubrición con la piel y cierre cutáneo.
La sexualidad de la mujer depende de los siguientes factores: anatómicos, hormonales, psicosexuales, culturales, de contexto, de los factores de la pareja, y de la experiencia personal20. La razón de la cirugía es restaurar la identidad femenina.
Madzou et al.21 tienen 100 casos desde 2006 en Angers (Francia) y en Burkina Faso con la técnica de Foldes. Practican revisiones a 10 días, un mes, 3 meses, 6 meses y un año. Las complicaciones fueron: hematomas, dolor persistente, neuralgias, infección y supuración, y dehiscencias de suturas.
Ouedraogo et al.22, en 2007-2010, tienen 94 casos, también en Burkina Faso. La media de edad fue 32,3 años (entre 18-49 años). El motivo de consulta fue la disfunción sexual (frigidez, 40,6%, y dispareunia, 26,6%), y la restauración anatómica 25,8%. Con la técnica de Foldes: a los 6 meses tenían clítoris en el 89,7%, mejoría sexual entre 83,6-89,4%, mayor deseo sexual e igual orgasmo. En general, satisfacción en el 71,3%, por la integridad física y estética.
La restauración anatómica es para la identidad femenina. Tienen vergüenza de su cuerpo mutilado y falta de confianza en ellas. Con la cirugía se recupera el órgano perdido, se recupera su identidad femenina, la libertad perdida o confiscada, y se tiene acceso a sexualidad más satisfactoria.
Quilichini et al.23 presentan un caso tipo II, de 35 años, de Burkina Faso, G2P2. No tenía placer sexual y tenía deseo de aspecto normal en la vulva (como en nuestro caso). Hay que conseguir un neoglande suficientemente prominente. El resultado es satisfactorio con la técnica de Foldes (ver la fig. 2 correspondiente a nuestro caso). Falta conocimiento de la operación de Foldes por parte de pacientes y médicos.
En casos de tipo III, con infibulación, hay que practicar desinfibulación24, con incisión vertical, exponer el introito y crear nuevos labios mayores, (en el 50% pueden tener el clítoris bajo la herida). En una serie de 40 casos, en 1995-2003, se llevó seguimiento telefónico de 6 meses a 2 años. El 95% eran somalíes, el 65% estaban casadas, el 73% tenían entre 19-30 años. Las indicaciones de la intervención fueron: conseguir el embarazo en el 30%, dismenorrea en el 30%, apareunia en el 20%, dispareunia en el 15%, y dificultades urinarias en el 12,5%. No hubo complicaciones. En el seguimiento de 32 casos: el 94% recomiendan la operación y el 100% están satisfechas con la apariencia y la sexualidad.
También se puede hacer la reconstrucción de clítoris con un colgajo de tejido libre del dedo gordo del pie25, del primer espacio interdigital, inervado por ramas terminales del nervio peroneo. También puede emplearse esta técnica con ablación por tumor del clítoris. A los 14 meses hubo reinervación con sensación vibratoria. Se da de alta a los 5 días y no hubo complicaciones.
Como conclusiones:
- -
La MG es un grave atentado a la integridad de la mujer. Es inaceptable, porque es una violación de un derecho humano. Hay que erradicarla con medidas educativas y sanitarias. Las medidas legales están contempladas en el Código Penal, en el artículo 149: causar grave deformidad (y MG) tiene pena de prisión de 6-12 años. También hay que evitar la impunidad cuando inmigrantes que viven en España van a los países de origen para realizarla a sus hijas26,27.
- -
Se ha considerado un rito de paso dejar de ser niña para pasar a mujer, con más derechos, más respeto y más beneficios sociales en su comunidad. Si no pasan el rito se las considera impuras28. Se han dado razones para su práctica: pertenencia a una casta, razones religiosas, motivos higiénicos, estéticos, etc. En general, es para evitar la promiscuidad de la mujer, con la finalidad de control de la sexualidad femenina para la subordinación de la mujer al hombre.
- -
El bien más preciado es la vida y en segundo lugar la libertad. Por ello es necesario el respeto a la integridad de la persona. Cuando nos llegue la paciente a la consulta quejándose de su problema sexual hay que ofrecerle la solución quirúrgica de la reconstrucción del clítoris, con la técnica de Foldes, que como hemos visto tiene muy buen resultado.
Dedicatoria: en agradecimiento a AS, como representante de todas las mujeres del mundo que han sufrido la MG.
Conflicto de interesesEl autor declara no tener ningún conflicto de intereses.