Los pólipos coriales se definen como tejido placentario retenido, adherido a la pared uterina (endometrio o miometrio), tras un aborto o parto.
Presentamos 4 casos de pólipos coriales de un total de 194 pacientes sometidas a tratamiento médico de aborto diferido. Las pacientes, que se encontraban asintomáticas, fueron diagnosticadas durante el seguimiento, tras el tratamiento con misoprostol, mediante ecografía doppler apoyada con cuantificación de BHCG en sangre. En los 4 casos la imagen que se objetivaba en la ecografía era sugerente de pólipo corial poco vascularizado, por lo que se optó por resección histeroscópica. En la actualidad las 4 pacientes se encuentran asintomáticas. Dos de las 4 pacientes están de nuevo embarazadas y ambos embarazos cursan dentro de la normalidad. Con este trabajo pretendemos resaltar la importancia de los controles postratamiento del aborto diferido cuando han sido tratados médicamente.
Placental polyp is a polypoid mass in the uterine cavity, which is a fragment of placental tissue retained for an indefinite period after abortion or parturition. We report four cases of placental polyp out of 194 patients who received medical treatment for a missed abortion. The patients were asymptomatic and were diagnosed during follow-up after misoprostol treatment. The diagnosis was based on a finding of intrauterine echogenic material on Doppler ultrasound combined with beta human chorionic gonadotrophin (BHCG) levels in serum. In all four patients, transvaginal ultrasound with power Doppler imaging showed a mass with little vascularity. Consequently, the decision was made to perform hysteroscopic resection. Currently, all four patients are asymptomatic. Two are pregnant and both pregnancies are developing normally. This report shows the need for follow-up in patients with early pregnancy loss treated medically.
Los pólipos coriales se definen como tejido placentario retenido, adherido a la pared uterina (endometrio o miometrio), tras un aborto o parto. El tejido retenido sufre degeneración con depósitos de fibrina y zonas con cambios inflamatorios.
Esta entidad fue descrita por Baer en 1884, ante el hallazgo de un pólipo 12 años después de un parto1. La incidencia de pólipos coriales tras un parto es menor del 0,25%, de los que solo el 6% son pólipos hipervascularizados2.
Suelen aparecer posparto, aunque también se diagnostican pólipos coriales tras un aborto tratado, bien sea quirúrgicamente con legrado obstétrico, bien con tratamiento médico con misoprostol. Es extremadamente raro verlos en abortos espontáneos que no necesitan tratamiento, aunque existen casos descritos, como en el estudio de Marques et al.2.
Aún no se ha establecido el tiempo medio de aparición. Incluso se han llegado a diagnosticar tras largos periodos después de un aborto o parto. Watcharotone et al. describen un caso de un pólipo corial después de 10 años tras un parto, de los cuales los 6 últimos la paciente negaba hacer tenido relaciones sexuales3.
Casos clínicosDurante un estudio de cohortes prospectivo observacional, comparativo naturalístico sobre las opciones terapéuticas del aborto diferido (tratamiento médico versus legrado obstétrico) realizado en nuestro centro se seleccionaron 274 pacientes desde diciembre de 2009 a agosto de 2011. Las pacientes debían cumplir los siguientes criterios de inclusión: vesícula gestacional<30mm o CRL<20mm, gestación interrumpida confirmada por ecografía y paciente hemodinámicamente estable.
Eligieron el tratamiento médico 194 pacientes, a las que se les pautaron 600mcg de misoprostol por vía vaginal, repitiendo una segunda dosis a las 24h de la primera en aquellas pacientes que no habían tenido sangrado alguno. Se les realizó un control ecográfico postratamiento a los 7 días, y en caso de haber expulsado la vesícula, otro control a los 15 días en la consulta de ginecología. Se definió tratamiento exitoso si a los 7 días la ecografía objetivaba la expulsión de la vesícula, es decir, si el útero estaba vacío.
A estas pacientes se les ofreció la posibilidad de aportar el material expulsado para un estudio anatomopatológico.
De los 194 casos en los que se administró tratamiento médico se diagnosticaron 4 (2,06%) casos de pólipos coriales durante el seguimiento postratamiento. Dentro del grupo de tratamiento quirúrgico (80 pacientes) no hubo ningún hallazgo de pólipo corial.
Primer caso clínicoSecundigesta de 38 años de edad, sin antecedentes médicos de interés, que a las 10 semanas de gestación acude a consulta de control siendo diagnosticada de aborto diferido por ecografía.
La ecografía vaginal mostraba vesícula gestacional desestructurada con ecos embrionarios en su interior con CRL de 4,5mm sin movimientos cardiacos. Se le ofrecieron ambas alternativas terapéuticas, legrado o tratamiento con misoprostol, y la paciente eligió el tratamiento médico.
A los 7 días acudió al control del tratamiento, presentando sangrado menor que una regla. En la ecografía se objetivaba endometrio de 15mm. No aportó muestra del material expulsado para anatomía patológica. Se catalogó como éxito del tratamiento, puesto que restos inferiores a 16mm no se suelen corresponder con restos abortivos en anatomía patológica4.
Acudió para el siguiente control a la consulta a los 23 días, donde se le realizó una ecografía vaginal objetivándose endometrio engrosado e hiperrefringente y con áreas econegativas en su interior de hasta 18mm.
La paciente acude a la consulta un mes después y la analítica estaba dentro de los parámetros normales, y la BHCG era de 533,35mUI/ml. En la ecografía persistía un endometrio de 15mm.
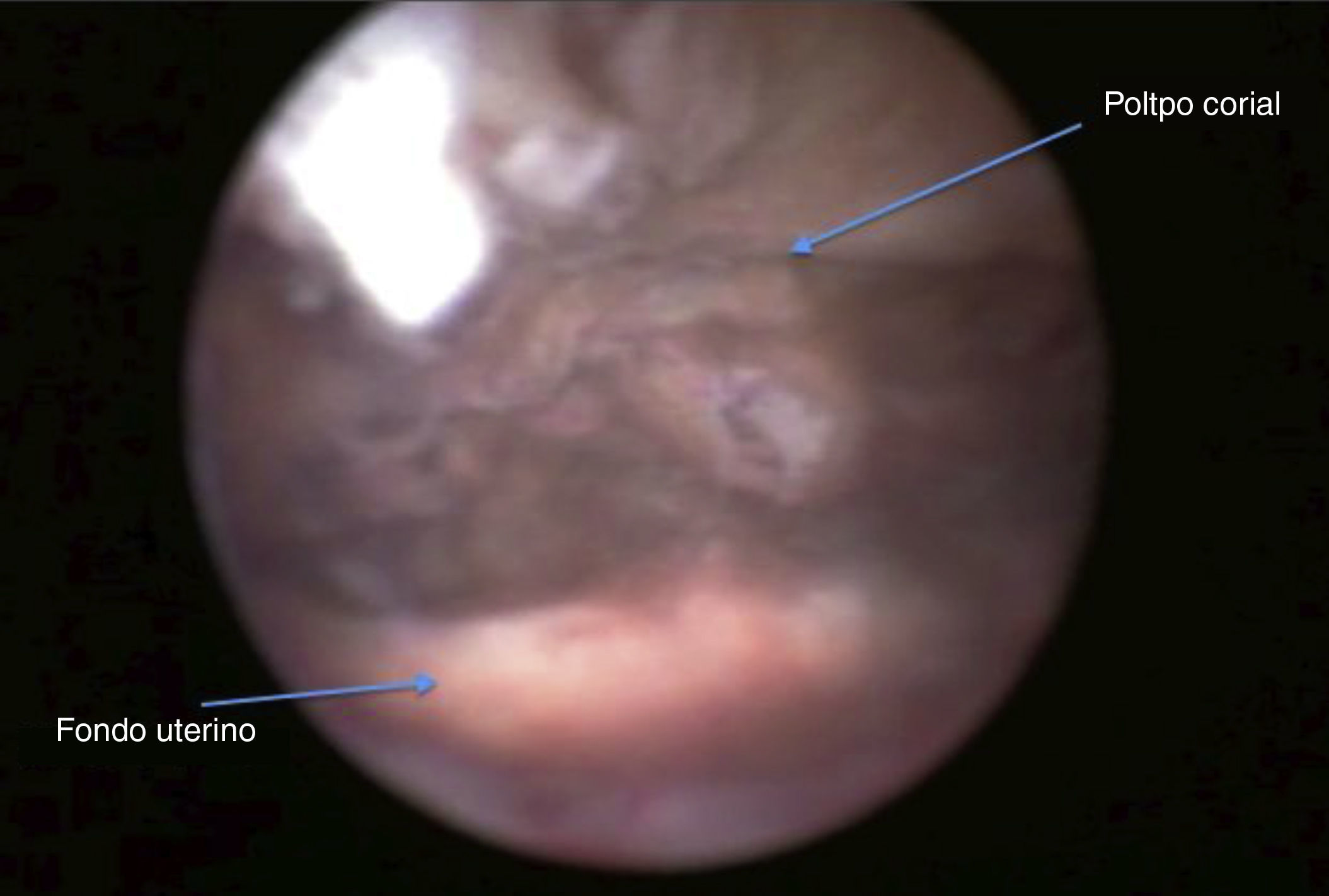
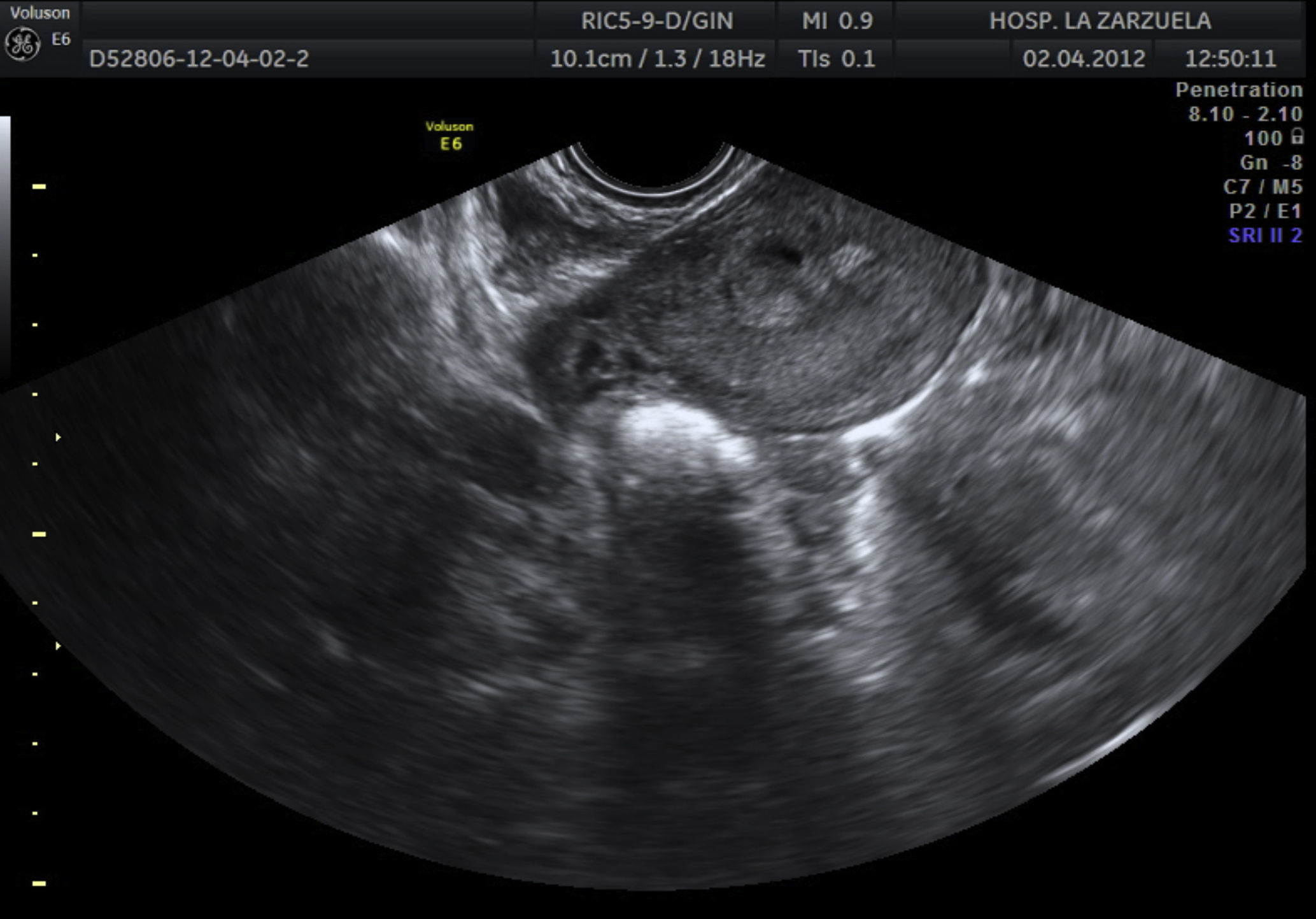
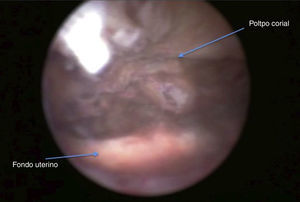
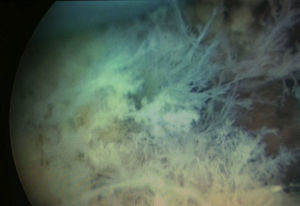
Se programó una histeroscopia en la que se objetivan restos coriales que se resecaron (figs. 1 y 2). El resultado de la anatomía patológica fue de restos abortivos retenidos.
La paciente acudió a revisión posquirúrgica, en la que se le realizó ecografía vaginal que mostró un endometrio de 5mm y BHCG de<1,2mUI/ml.
La paciente quedó gestante de nuevo a los 4 meses de la histeroscopia.
Segundo caso clínicoPrimigesta de 34 años sin antecedentes clínicos de interés, diagnosticada en la consulta tocológica a las 10+3 semanas de aborto diferido por ecografía.
La paciente optó por el tratamiento con misoprostol. Precisó repetir dosis de misoprostol a la semana por presentar en la ecografía de control, a nivel cervical, una imagen heterogénea de 18mm compatible con restos en las vías de expulsión. A los 4 días la ecografía presentó un endometrio de 5,4mm.
En el control a los 15 días se objetivó una imagen de hematocolpos, por lo que se solicitó análisis de sangre y BHCG, siendo los resultados de la analítica normales y la BHCG de 51,47mUI/ml; se decidió control posmenstrual.
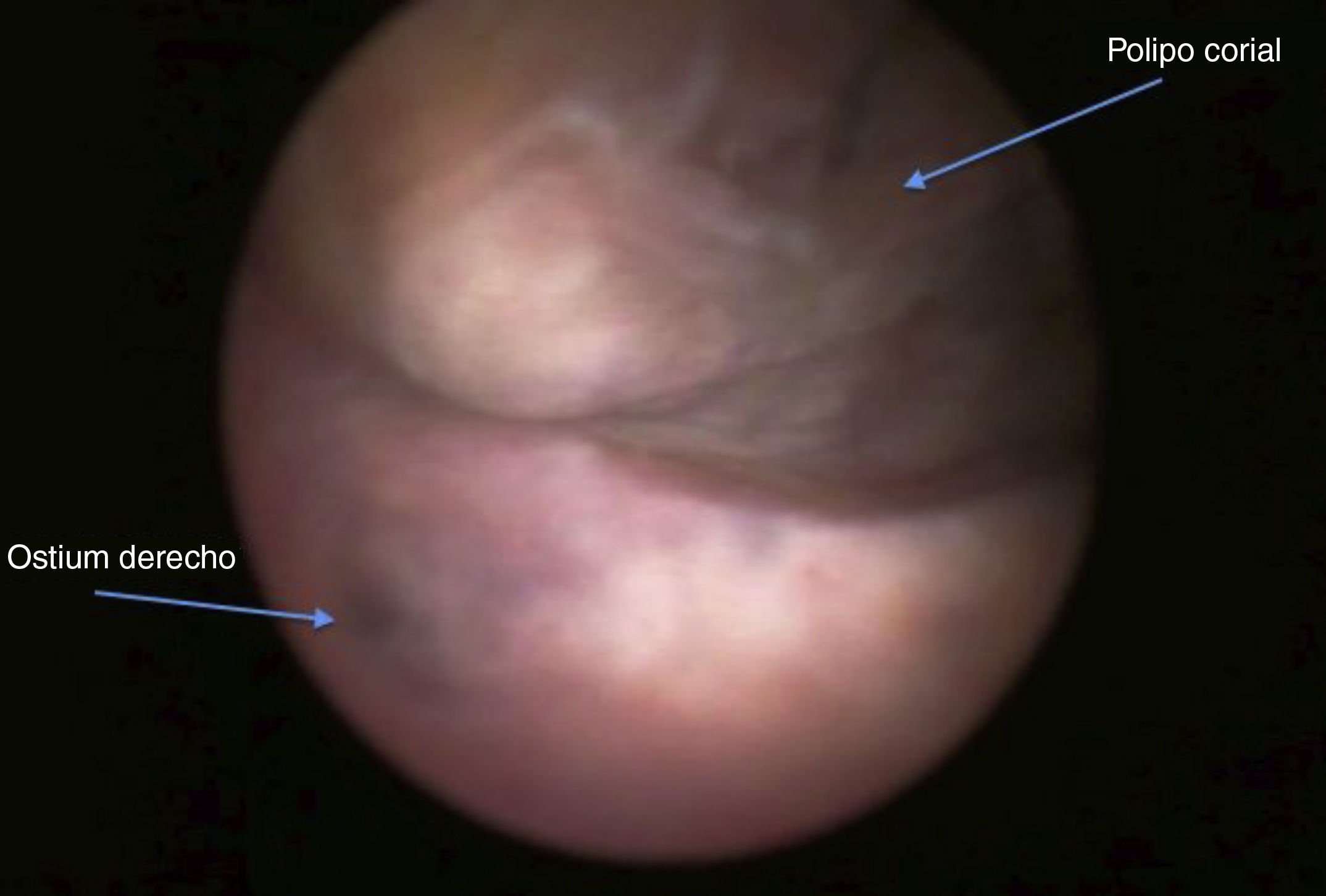
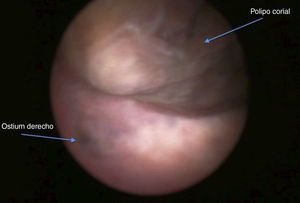
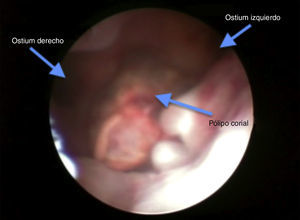
A los 2 meses, y tras 2 menstruaciones normales, acudió a control y presentó en la ecografía un útero con endometrio de aspecto proliferativo e imagen hiperrefringente intracavitaria con áreas econegativas en su interior de 13×12mm y pedículo vascular de alta resistencia de cara posterior; la BHCG era menor de 1mUI/ml. Se programó histeroscopia, durante la cual se resecó un pólipo de 1cm (figs. 3 y 4). El resultado de la anatomía patológica fue de pólipo corial.
La paciente quedó de nuevo gestante a los 7 meses de la histeroscopia, de forma espontánea.
Tercer caso clínicoPrimigesta de 34 años, sin antecedentes clínicos de interés, que acudió a urgencias por diagnóstico extraclínico de aborto diferido. Aportaba ecografía con saco gestacional intrauterino, con embrión en su interior con CRL de 11mm y MCF negativo. Se le ofertaron ambas posibilidades terapéuticas, optando por el tratamiento médico. Se le entregó consentimiento informado e instrucciones para el tratamiento con misoprostol.
Acudió de nuevo a los 7 días habiendo presentado sangrado escaso y en la ecografía se objetivó endometrio de 8mm y ausencia de vesícula gestacional.
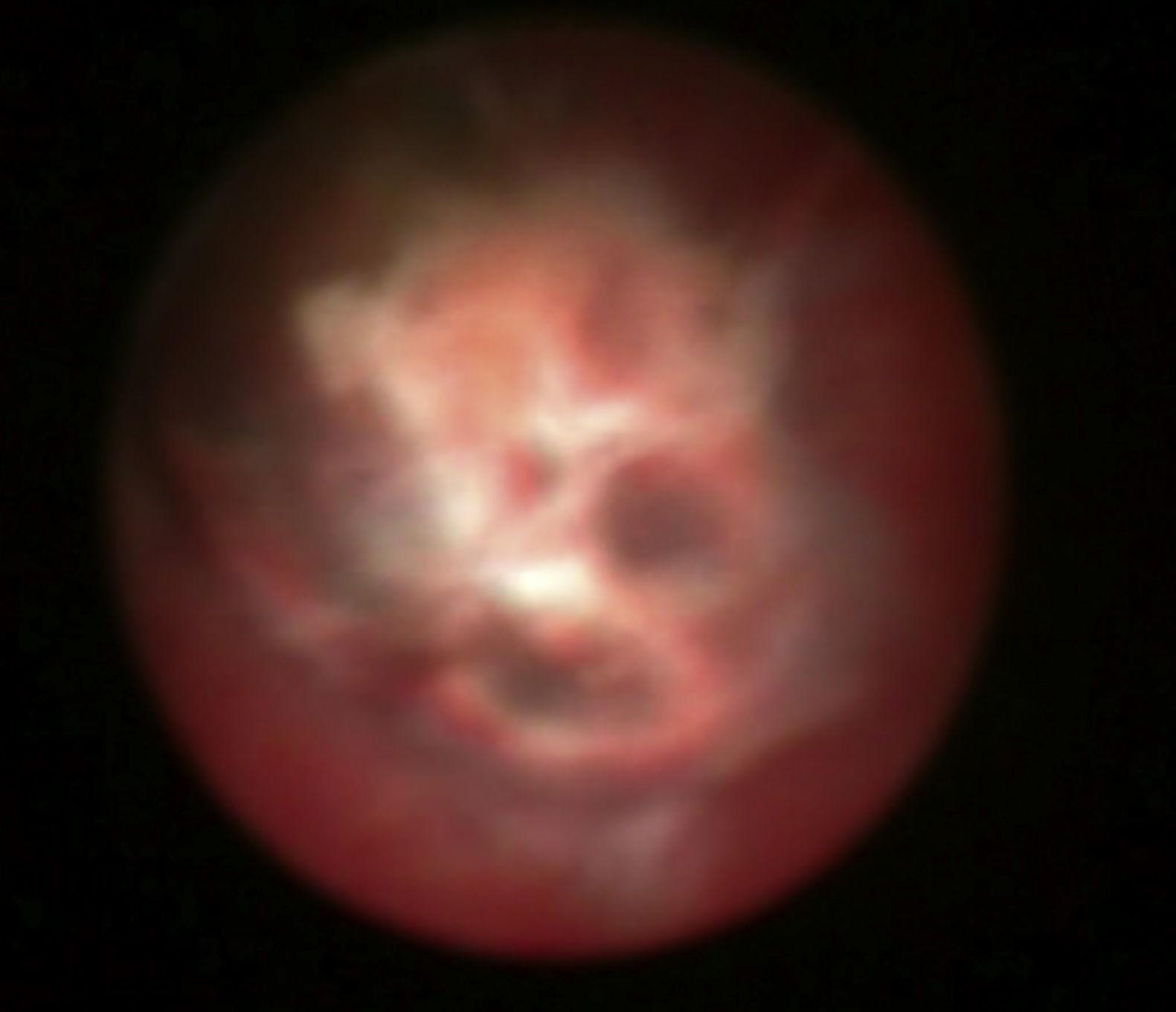
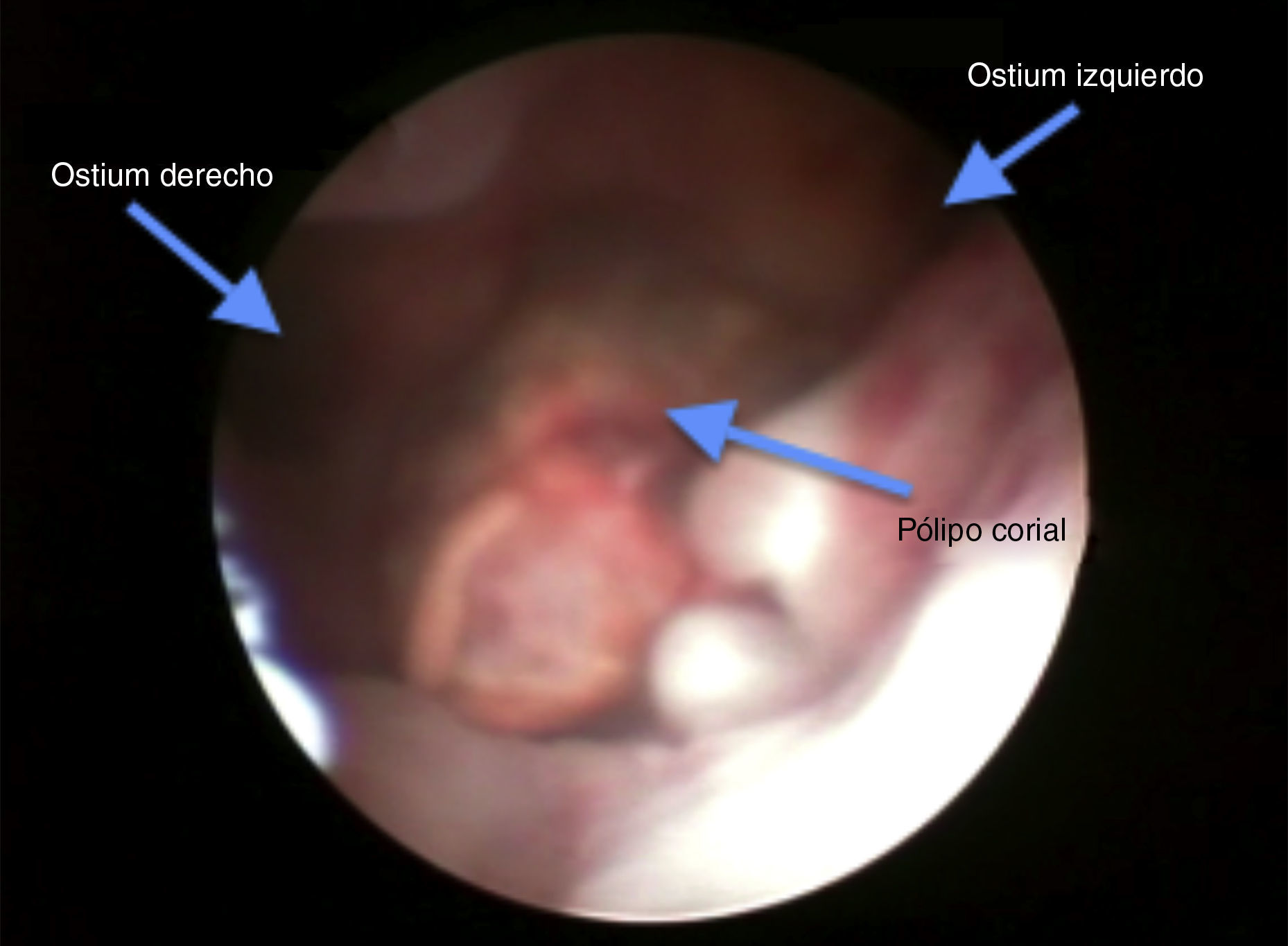
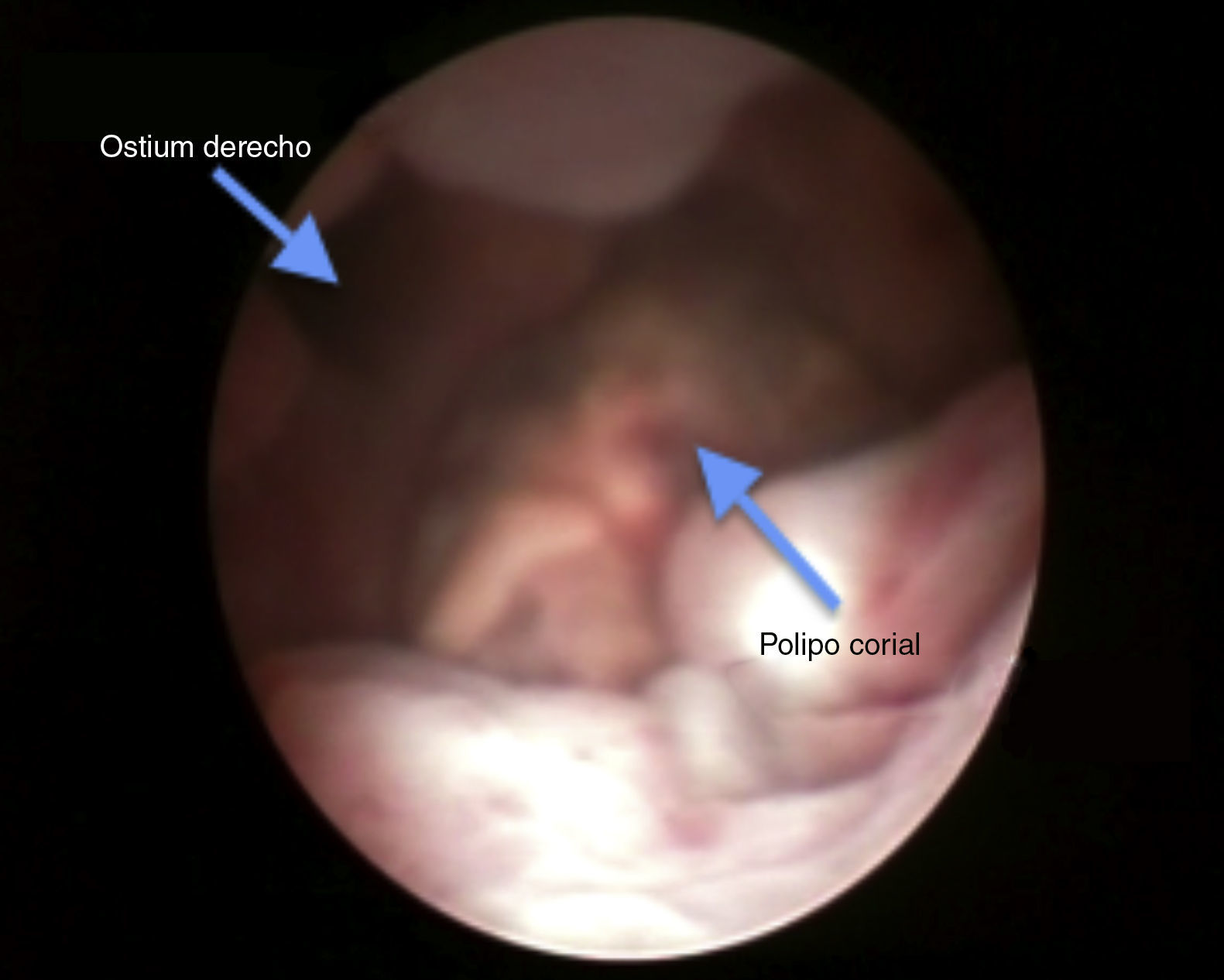
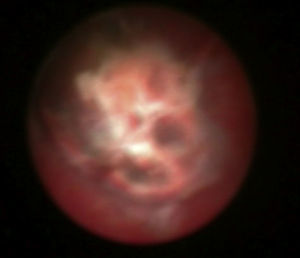
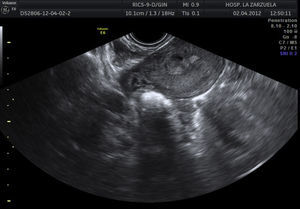
En el control en consulta a los 15 días la paciente presentaba endometrio de 10mm e imagen compatible con pólipo corial de 16mm (fig. 5); se solicitó análisis de sangre y se programó histeroscopia quirúrgica. Los análisis mostraban unos parámetros dentro de la normalidad. Se realizó histeroscopia en la que se resecó una imagen que impresionaba de tejido corial (fig. 6). La anatomía patológica lo informó como decidua necrobiótica con nichos de células coriales.
Secundigesta de 37 años, sin antecedentes clínicos de interés, diagnosticada en la consulta de obstetricia a las 7+3 semanas de aborto diferido.
La ecografía vaginal mostraba una vesícula gestacional de 11mm sin estructuras embrionarias en su interior. Acudió a urgencias a las 72h de administrar el misoprostol por sangrado abundante y dolor abdominal tipo dismenorreico. La paciente presentaba restos hemáticos en la vagina y sangrado moderado-escaso de cavidad en la exploración ginecológica. Se realizó ecografía vaginal objetivando un útero vacío con endometrio de 5,5mm.
La paciente acudió para control a los 20 días a la consulta. Se realizó ecografía doppler visualizando un endometrio proliferativo, con un contenido en fondo hiperecogénico con áreas anecoicas que impresionaba de pólipo endometrial de 14×9mm, con pedículo visible en la cara anterior, con vasos de IR 0,36. La BHCG resultó negativa.
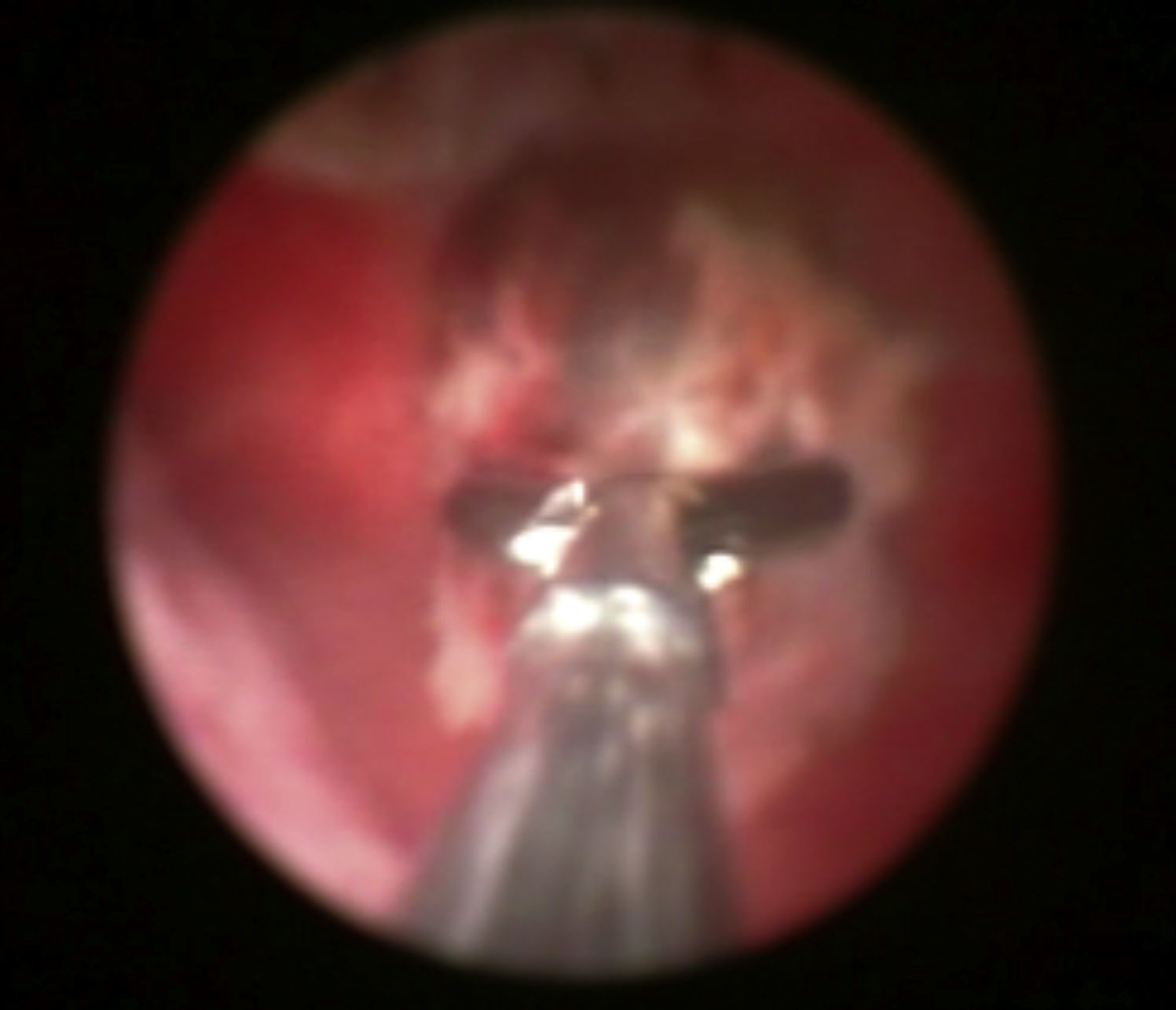
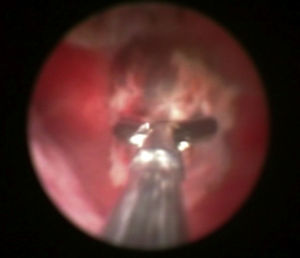
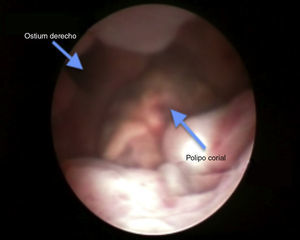
Se programó hiteroscopia diagnóstica, en la que se visualizó un pólipo corial, que se resecó en su totalidad y se envió a anatomía patológica (figs. 7 y 8).
El anatomopatólogo informó de un cuadro histológico compatible con restos deciduales extensamente degenerativos (pólipo corial).
DiscusiónLos pólipos coriales son tejido intrauterino retenido durante un periodo indefinido de tiempo tras un aborto o parto, siendo más habitual verlo tras un parto, e incluso en estos casos es poco común. A pesar de ser una entidad poco frecuente, puede causar hemorragias importantes en el puerperio tardío.
Aunque el término de «pólipo corial» ha sido utilizado durante años, hoy en día debería estar obsoleto puesto que lleva a cierta confusión a la hora de su definición clínica. Algunos autores abogan por denominarlo placental polypoid mass (masa placentaria polipoidea)2.
En ciertas ocasiones los pólipos coriales están hipervascularizados. Esto es debido a la capacidad del sincitiotrofoblasto de estimular la neovascularización en el miometrio. Estos vasos están parcialmente hialinizados, tienen menor capacidad de contracción, con lo que tendrán más posibilidad de sangrado y hemorragia.
Además de todo ello, el sincitiotrofoblasto favorece el efecto anticoagulante local2.
Se han llegado a proponer diferentes teorías en cuanto a su etiopatogenia: Ranney5 sostuvo la teoría de que el miometrio del fondo uterino y cornual es delgado y tiene menor tono, con lo que si la placenta se implanta en esta zona es más complicado su alumbramiento completo. Eastman y Hellman6, al igual que Reid, apoyaron la teoría de que los pólipos coriales tienen su origen en una placenta accreta, existiendo en el lugar de implantación zonas de decidua defectuosas, especialmente en la zona cornual2.
Su presentación clínica más habitual es la hemorragia aguda. Además, en ciertos casos, cursan con dolor abdominal o pélvico. En numerosas ocasiones van acompañados con elevación de la BHCG, con lo que tendremos que realizar un diagnóstico diferencial con otras enfermedades o tumores trofoblásticos, si bien estos cursan con niveles mucho más elevados de BHCG. También se han llegado a describir casos de enfermedad inflamatoria pélvica y endometritis7.
El diagnóstico de estos pólipos habitualmente es sencillo, con una clínica de sangrado en pacientes que hayan tenido un parto o un aborto, junto con pruebas de laboratorio (BHCG) y una prueba de imagen que nos ayudarán a realizar un correcto diagnóstico, aunque en ocasiones es todo un reto para el obstetra por su mínimo tamaño, o por un aspecto necrótico además de unos niveles de BHCG negativos, como ocurre en 2 de nuestros casos.
Entre las distintas pruebas de imagen se encuentran la ecografía doppler, la resonancia magnética, la angiotomografía o la angiografía y, desde luego, la histeroscopia diagnóstica, pero todavía no se ha establecido un algoritmo diagnóstico y terapéutico debido a su baja incidencia dentro de las pacientes obstétricas.
Clásicamente se ha utilizado la ecografía doppler para el diagnóstico diferencial de una lesión hipervascular intrauterina de manera inicial, puesto que es de ayuda para diferenciar una masa o pólipo poco vascularizado de uno hipervascularizado, además de estar al alcance de la mayoría de obstetras en nuestro medio8. Debería ser el primer eslabón dentro de las pruebas de imagen, pero en ciertas ocasiones no es posible su diagnóstico con exactitud; será entonces cuando deberemos acudir a otras pruebas. La ecografía tiene una alta tasa de falsos positivos, alrededor del 34% en la serie de Sadan et al.9 de 156 pacientes (tasas de falsos positivos del 28,9% en mujeres tras un aborto y hasta el 51,5% en mujeres tras un parto).
En los 4 casos presentados las pacientes se encontraban asintomáticas, siendo diagnosticadas por ecografía doppler durante el seguimiento protocolizado tras el tratamiento médico del aborto diferido.
Muchos autores afirman que ante pólipos coriales hipervascularizados se debería realizar una angiotomografía para el estudio de la red vascular y valorar el tratamiento adecuado10. Nos dará un mapa tridimensional de la vascularización, y de este modo evitaremos posibles hemorragias con la finalidad de evitar histerectomías y preservar la fertilidad. Es una prueba mínimamente invasiva, rápida y precisa, aunque al igual que la ecografía es operador dependiente.
Es especialmente importante estudiar la necesidad de una posible embolización previa a la resección histeroscópica en aquellos casos de pólipos de gran tamaño y con vascularización importante. De este modo permite realizar una cateterización y posterior embolización selectiva de las arterias uterinas.
La resonancia magnética pélvica nos dará información sobre el grado de invasión en el miometrio. El tejido del pólipo corial muestra una señal más intensa que el miometrio, aunque puede llevarnos a confusión con la enfermedad trofoblástica, debido a la similitud, en muchas ocasiones, de la imagen observada. El aumento del realce de estos pólipos puede ser de ayuda para su diagnóstico diferencial con la enfermedad trofoblástica9,11–13. La resonancia magnética dinámica con gadopentato de dimeglumina es útil para evaluar la placenta accreta retenida en pacientes con sangrado posparto14.
A pesar de todas las pruebas diagnósticas anteriores, el diagnóstico definitivo es anatomopatológico. Anatomopatológicamente se define como tejido placentario con múltiples zonas necróticas, depósitos de fibrina y zonas de inflamación.
Existen diferentes abordajes terapéuticos, desde tratamiento médico hasta tratamientos quirúrgicos tan agresivos como la histerectomía. Ello deja entrever que no se ha llegado a un consenso entre los obstetras sobre el mejor tratamiento para las hemorragias secundarias a los pólipos coriales.
Entre los tratamientos más conservadores se encuentran los diferentes tratamientos médicos como los oxitócicos, la ergometrina, el metrotexato o las prostaglandinas.
El metrotexato, utilizado comúnmente para el tratamiento conservador del embarazo extrauterino, podría ser una alternativa para los pólipos coriales. Interfiere en la síntesis de ADN y es uno de los quimioterápicos más antiguos y más usados, además de haberse probado su seguridad ante futuros embarazos. Ha sido utilizado como tratamiento efectivo en múltiples pacientes, como en el estudio de 3 pacientes de Flam et al.15, en las que fue el tratamiento definitivo tras diversos intentos con otros tratamientos.
La dilatación cervical y posterior curetaje, tratamiento clásico de esta entidad, puede no ser suficiente para la resolución del cuadro, sino que incluso puede inducir a una hemorragia importante que finalmente requiera una histerectomía obstétrica. Esto ocurre sobre todo en aquellos pólipos hipervascularizados, además de haberse descrito mayores tasas de perforación, ascendiendo aproximadamente al 3%16,17.
La polipectomía histeroscópica ha sustituido al tratamiento convencional de legrado uterino debido a los menores riesgos a los que está asociada, en comparación con el legrado. Esta puede ser muy dificultosa si en el momento de la intervención existe sangrado profuso16,18. Sin embargo, si la paciente se encuentra asintomática, es una opción terapéutica accesible en muchos centros, reporta menores riesgos que otros tratamientos y altas tasas de éxito, como en los 4 casos expuestos.
Finalmente, ante casos en los que la clínica sea incontrolable con los tratamientos anteriores, se podría optar por una opción más agresiva como sería la histerectomía.
En gran parte de la bibliografía sobre pólipos coriales diagnosticados tras interrupciones de gestaciones no se especifica qué tipo de tratamiento del aborto diferido se realizó (quirúrgico versus médico).
En nuestra serie de casos de abortos diferidos (274), divididos en 2 ramas según el tratamiento (con misoprostol [194] versus tratamiento con legrado obstétrico [80]) establecemos que los 4 pólipos coriales diagnosticados gracias al seguimiento de estas paciente postratamiento fueron del grupo de tratamiento médico. No se diagnosticó ningún pólipo corial dentro del grupo de tratamiento quirúrgico.
En la actualidad no existe en la literatura científica estudios que demuestren que los pólipos coriales sean una complicación más frecuente dentro del tratamiento médico del aborto que del tratamiento quirúrgico19,20, pero si tenemos en cuenta nuestros resultados es probable que aumente la incidencia de este proceso patológico siempre que se realicen controles para constatar la evacuación uterina completa tras el tratamiento con misoprostol.
ConclusiónPodemos decir que los pólipos coriales son una complicación poco frecuente tras el tratamiento exitoso de un aborto. Los 4 casos presentados aparecieron en pacientes cuyo aborto diferido se trató con misoprostol (194 casos), mientras que no tuvimos ningún caso durante los 20 meses en los que se reclutaron pacientes con aborto diferido en el grupo de tratamiento quirúrgico (80 casos).
Es importante el control postratamiento médico a medio plazo, aunque el tratamiento haya sido exitoso. Ese control deberá realizarse mediante pruebas de imagen (ecografía transvaginal), ya que la BHCG puede ser negativa y pueden ser asintomáticos.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.