Conocer la capacidad de la resonancia magnética nuclear mamaria preoperatoria para valorar su influencia en el tratamiento final del cáncer de mama
Material y métodosIncluimos a las pacientes diagnosticadas de carcinoma de mama infiltrante o carcinoma ductal in situ en el Hospital Nuestra Señora de Gracia de Zaragoza entre enero de 2010 y diciembre de 2013. Todas ellas tenían estudios con mamografía o ecografía y fueron operadas en el mismo centro del diagnóstico con el estudio anatomopatológico final como «prueba de oro».
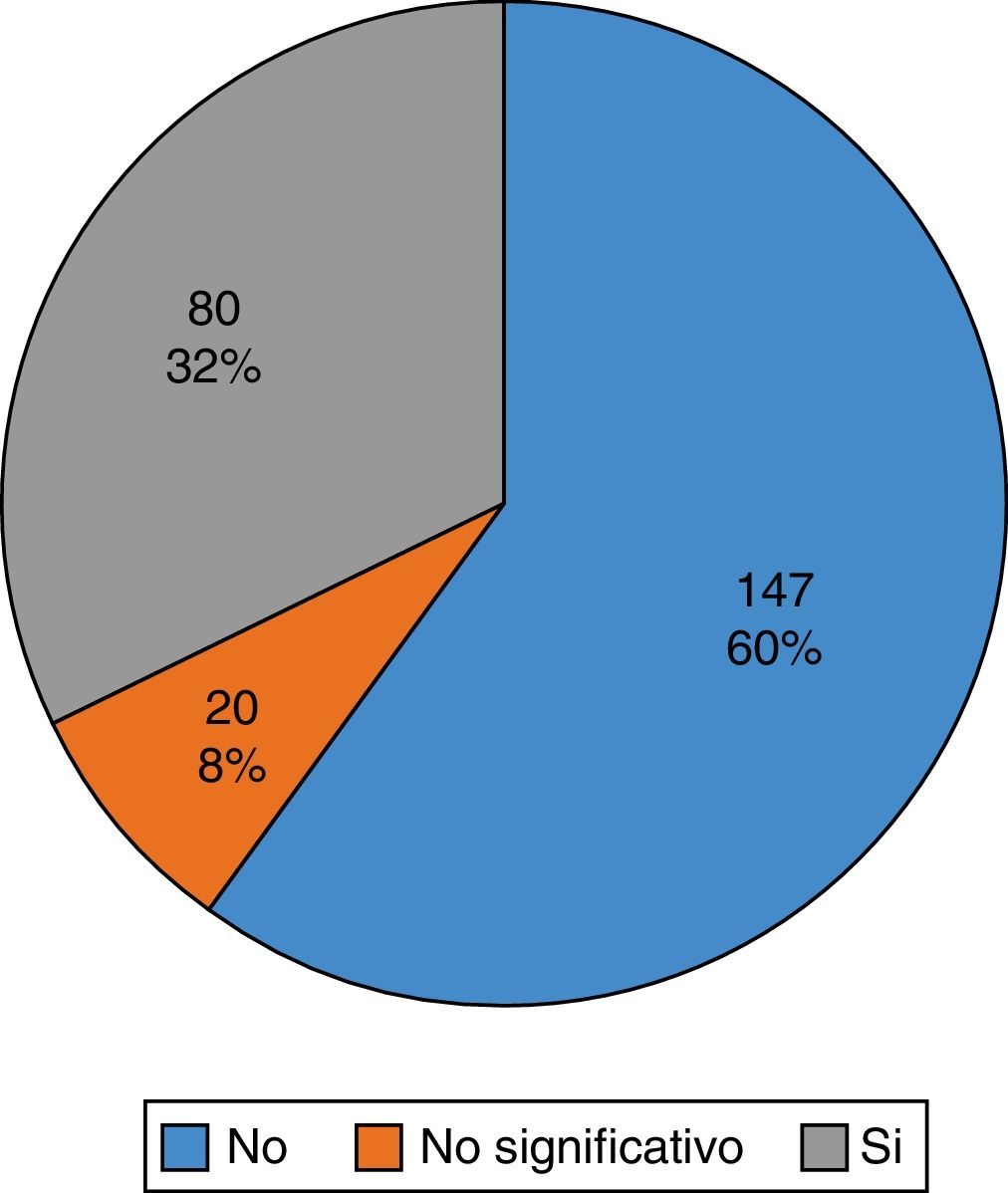
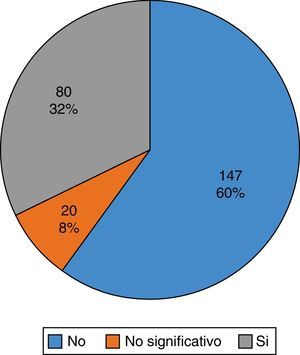
ResultadosEn un 40% de las pacientes, la resonancia provocó un cambio del tratamiento final. En un 8% de las pacientes el cambio fue no relevante, ya que se aumentó el margen de la cirugía conservadora en 1cm como máximo. En el 32% del total de pacientes, en las que sí que consideramos que la resonancia influyó de una manera significativa en la modificación del tratamiento, el cambio más frecuentemente realizado fue de cirugía conservadora a mastectomía.
ConclusionesLa resonancia nuclear magnética mamaria determina de una forma más correcta el tratamiento final del cáncer de mama con una tasa de 4,45% de falsos positivos.
To determine the utility of preoperative breast magnetic resonance imaging (MRI) and its influence on the final treatment of breast cancer.
Material y methodsWe included patients with a diagnosis of breast cancer between January 2010 and December 2013 in Nuestra Señora de Gracia Hospital in Zaragoza (Spain). All patients had undergone mammography and/or ultrasound and underwent surgery in the centre where they received their diagnosis. The final pathological study was taken as the gold standard.
ResultsIn 40% of patients, magnetic resonance imaging led to a change in the final treatment. In 8% of the patients, the change was not relevant, because the margin of conservative surgery was increased by 1cm or less. magnetic resonance imaging significantly influenced a change of treatment in 32% of the patients, the most frequent change being a switch from conservative surgery to a mastectomy.
ConclusionsBreast magnetic resonance imaging was the most useful technique in selecting the final treatment of breast cancer with a false-positive rate of 4.45%.
La resonancia magnética nuclear (RNM) es una modalidad de imagen que se ha incorporado en los últimos años al diagnóstico de la enfermedad mamaria y permite mejorar la calidad de diagnóstico como técnica adicional a la mamografía y a la ecografía mamaria1. Uno de los valores añadidos más importantes de la RNM para la evaluación del tamaño tumoral es la posibilidad de realizar un cambio en el tratamiento quirúrgico previsto: modificar la técnica quirúrgica de la cirugía conservadora, pasar de cirugía conservadora a mastectomía o, incluso, indicar una terapia neoadyuvante previa a la cirugía. De tal forma, se pretende ajustar de una manera más correcta el tratamiento quirúrgico, evitando segundas cirugías y disminuyendo las tasas de recidivas (fig. 1).
Material y métodosRealizamos un estudio observacional descriptivo longitudinal prospectivo, que incluyó a las pacientes diagnosticadas de carcinoma de mama (infiltrante y carcinoma ductal in situ) en el Hospital Nuestra Señora de Gracia de Zaragoza entre enero de 2010 y diciembre de 2013.
En todas las pacientes sin criterios de exclusión (247 en total) se llevó a cabo una RNM mamaria antes de la intervención quirúrgica. Todas ellas tenían estudios con mamografía o ecografía y fueron operadas en el mismo centro del diagnóstico.
Igualmente, todas ellas cumplían los plazos de tiempo establecidos (2 semanas) entre la realización de los estudios convencionales (mamografía, ecografía y biopsia) y la RNM. Se valoró cómo la RNM modificaba el tratamiento quirúrgico final planificado previamente con las pruebas de imagen convencionales.
El gold standard con el que se compararon los hallazgos de la RNM fueron los resultados de la anatomía patológica en las piezas quirúrgicas.
ResultadosGlobalmente, en un gran número de las pacientes (60% de ellas), la RNM no modificó el tratamiento planeado a partir de los resultados vistos en las pruebas de imagen convencionales, tal y como se muestra en la figura 1.
En el 40% (100 pacientes) en las que la RNM sí que modificó el tratamiento final, en 20 pacientes este no fue relevante porque se modificó el tratamiento final en un tamaño menor o igual a 1cm, aumento mínimo de la escisión inicialmente planeada de la cirugía conservadora.
En la tabla 1 se muestran los cambios más frecuentemente realizados.
Tipos de cambios de tratamiento en el tratamiento del cáncer de mama tras la realización de la RNM preoperatoria
| Tipo de cambio de tratamiento | N.° de tratamientos |
|---|---|
| Disminuye tamaño cirugía conservadora | 1 |
| Apoya quimioterapia neoadyuvante | 4 |
| De cáncer oculto a encontrar tumor | 5 |
| Apoya mastectomía | 6 |
| De cirugía conservadora a quimioterapia neoadyuvante | 12 |
| De cirugía conservadora a mastectomía | 35 |
| Aumenta tamaño de cirugía conservadora | 37 |
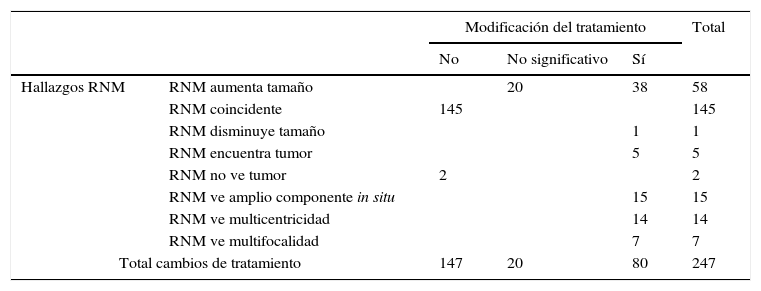
Todos estos cambios (100 casos) en el tratamiento final fueron secundarios a los hallazgos vistos en la RNM, tal y como se detalla en la tabla 2, en la que también se añaden los 145 casos en los que la RNM fue coincidente y, por lo tanto, no hubo cambio de tratamiento y los 2 casos en los que la RNM no vio tumor y, consecuentemente, no pudo cambiar ningún tratamiento.
Hallazgos que objetiva la RNM mamaria preoperatoria
| Modificación del tratamiento | Total | ||||
|---|---|---|---|---|---|
| No | No significativo | Sí | |||
| Hallazgos RNM | RNM aumenta tamaño | 20 | 38 | 58 | |
| RNM coincidente | 145 | 145 | |||
| RNM disminuye tamaño | 1 | 1 | |||
| RNM encuentra tumor | 5 | 5 | |||
| RNM no ve tumor | 2 | 2 | |||
| RNM ve amplio componente in situ | 15 | 15 | |||
| RNM ve multicentricidad | 14 | 14 | |||
| RNM ve multifocalidad | 7 | 7 | |||
| Total cambios de tratamiento | 147 | 20 | 80 | 247 | |
El second look se realizó en 77 pacientes de las 100 en las que se modificó el tratamiento final (ya que en las 23 pacientes restantes el cambio iba a ser mínimo y no se consideró necesaria su realización). Solo en 10 casos este fue positivo; sin embargo, en 28 en los que fue negativos se hizo una biopsia de la zona a ciegas con confirmación anatomopatológica de la lesión.
De las 247 pacientes incluidas en nuestro estudio, en la mayoría de los casos, la RNM acertó en los hallazgos que observó (226 casos; 90,55%); 11 casos (4,45%) fueron falsos positivos, al ver hallazgos que no se corroboraron en la histología final y 10 casos (4%) fueron falsos negativos, al no ver hallazgos que se confirmaron tras el análisis histopatológico definitivo.
La sensibilidad de la RMN en nuestro estudio para detectar correctamente la extensión tumoral y determinar correctamente el tratamiento final fue del 95,76% (de las 236 lesiones halladas en la anatomía patológica, 226 fueron detectadas en la RMN).
DiscusiónA pesar del miedo de que al asociar la RNM a la mamografía y ecografía pueda aumentar la tasa de mastectomías innecesarias por la baja especificidad de la técnica, existen estudios2,3 que han demostrado como en manos expertas e integrando la información que proporciona la reevaluación de la mamografía y la ecografía, la RNM es un instrumento indispensable para una correcta estadificación prequirúrgica adecuada. Se ha demostrado que ayuda a elegir el tratamiento de una forma más adecuada: consigue una mejor indicación de las mastectomías y un tratamiento conservador más ajustado al tamaño del tumor.
En nuestro estudio, un gran número de pacientes (100, un 40%) tuvieron una modificación del tratamiento propuesto a partir de la mamografía y la ecografía, tras la realización de la RNM mamaria, lo cual concuerda con las series publicadas, aunque en el nivel más alto de las tasas de modificación de la conducta quirúrgica. De las 100 pacientes en las que la RNM sí que modificó el tratamiento (40%), en 20 de ellas el cambio fue no relevante, ya que se aumentó el margen de la cirugía conservadora en 1cm como máximo. En las 80 pacientes (32% del total de pacientes) en las que sí que consideramos que la RNM influyó de una manera significativa en la modificación del tratamiento, el cambio más frecuentemente realizado fue de cirugía conservadora a mastectomía (35 pacientes). En 17 pacientes se aumentó el tamaño de la cirugía conservadora, en 12 se cambió el tratamiento de cirugía conservadora a quimioterapia (QT) neoadyuvante, en 5 la RNM encontró el tumor que las pruebas de imagen convencionales no habían visto y solo en un caso se disminuyó el volumen de la cirugía conservadora. En 10 casos el cambio de tratamiento fue apoyar la actitud ya propuesta por las otras pruebas de imagen (en 6 casos se apoyó la mastectomía y en 4 la quimioterapia neoadyuvante). En estos casos consideramos que sí que hubo cambio de tratamiento ya que la RNM vio un aumento en la extensión tumoral mayor de 1cm, a pesar de que el tratamiento en sí no se hubiera modificado.
Puede sorprender el alto porcentaje de cambios de tratamiento de nuestro estudio. Hay que destacar que también incluimos los tratamientos que no se modificaban, pero en los que el tamaño tumoral sí que se había visto modificado. De estas 99 pacientes, solo en 52 pacientes (21% del total de pacientes) se produjo un cambio de tratamiento del inicialmente planificado, previo a la realización de la RNM (35 cambios de cirugía conservadora a mastectomía, 12 cambios de cirugía conservadora a quimioterapia neoadyuvante y 5 casos en los que se encontró el tumor oculto por las demás pruebas de imagen, por lo que también se considera un cambio de tratamiento). Este porcentaje (21%) se acerca más a los publicados en la literatura.
La baja especificidad de la RNM puede derivar en una tasa elevada de falsos positivos (en la literatura se estima una tasa de falsos positivos del 12 al 19%) y a un número alto de biopsias innecesarias4. Nuestro estudio destaca por tener una menor tasa de falsos positivos en comparación con lo descrito en la literatura, a pesar de que no todos los hallazgos vistos en RNM fueron comprobados mediante una biopsia para tener una confirmación anatomopatológica previa a la cirugía.
De todas las RNM realizadas (247 pacientes), solo hubo 11 falsos positivos (FP) (4,45%) y 10 falsos negativos (FN) (4%), aunque cabe destacar que todos los resultados negativos obtenidos en este trabajo no están totalmente confirmados, ya que no se ha realizado una mastectomía a todas las pacientes. Por tanto, pueden existir focos adicionales que no se hayan detectado mediante la RNM mamaria.
En un estudio retrospectivo publicado en The Breast Journal en 2013 por el Grupo de Radiología de Windsong, se demostró la utilidad de la RNM mamaria preoperatoria en el tratamiento quirúrgico final. Basándose en los hallazgos de la RNM y confirmando dichos hallazgos con biopsias (ecoguiadas o a través de la RNM), el tratamiento quirúrgico posterior se vio modificado en 105 pacientes (23,6% de los casos)5. El porcentaje es algo menor que en nuestro estudio, pero cabe destacar que nuestro estudio no solo incluye cambios de tratamiento de cirugía conservadora a mastectomía, sino que también incluye cambios de tratamiento tales como aumentar el volumen de una cirugía conservadora o apoyar un tratamiento ya indicado previamente por otras pruebas de imagen, siempre y cuando el tamaño estimado por RNM sea mayor que el estimado por mamografía o ecografía.
En un estudio observacional publicado en 20126, se evaluó el impacto de la RNM en el manejo quirúrgico de 123 pacientes con cáncer de mama en estadio temprano que eran candidatas a una cirugía conservadora (todas las pacientes tenían un carcinoma unifocal y unilateral diagnosticado por mamografía y ecografía). Este estudio confirmó la utilidad de la RNM en el diagnóstico preoperatorio de los pacientes con cáncer de mama y la importancia de una herramienta sensible como la RNM en la estadificación local del cáncer de mama antes de la planificación del tratamiento.
La estrategia terapéutica establecida a partir de los resultados de la RNM en este trabajo fue adecuada en el 83,8% de los casos, con un 4,9% de sobretratamientos y un 11,3% de infraestimaciones de la extensión tumoral. Estos resultados son equiparables a los de nuestro estudio, donde la RNM determinó con exactitud el 91,5% de las estrategias terapéuticas, con un 4,5% de sobretratamientos y un 4% de infravaloraciones.
Otro trabajo que se llevó a cabo en el Hospital de la Ribera7, en Alzira, con 338 pacientes estudiadas con RNM preoperatoria, concluyó que en el 42,8% de las pacientes tratadas mediante un tratamiento conservador se encontraron lesiones adicionales con la RNM. De ellas un 53% fueron malignas, lo que implicó un cambio de actitud quirúrgica en el 24,2% de las pacientes. El coeficiente de correlación de Pearson resultó ser fuertemente positivo (r=0,784) cuando se compararon resultados de la RNM con la anatomía patológica, ya que hasta el 20,4% del total de las pacientes se confirmaron en la anatomía patológica los resultados de la RNM con solo un 3,8% de falsos positivos. Estos resultados son muy semejantes a los de nuestro estudio, como hemos comentado anteriormente.
Otro estudio retrospectivo realizado en Hong Kong y publicado en 20138 evaluó la influencia de la RNM en el tratamiento quirúrgico final. Se incluyó a 147 pacientes con cáncer de mama, las cuales fueron tratadas estadiadas mediante una RNM mamaria preoperatoria. En el 66% (97 de 147) de los casos, la cirugía previamente planeada fue mayor en extensión tras la realización de la RNM. En 23 de estos 97 casos se aumentó el tamaño de la cirugía conservadora, en 47 de cirugía conservadora a una mastectomía y en 15 de cirugía conservadora unilateral a bilateral. La tasa de falsos positivos fue del 12%
Estos porcentajes son mayores que los de nuestro estudio, en donde el cambio en el tratamiento en vez del 66 fue del 40% (si incluimos todas las modificaciones de los tratamientos, incluso los aumentos de cirugía conservadora menores de 1cm) o del 32% (si no incluimos las modificaciones no significativas). En nuestra serie también hubo una tasa menor de falsos positivos (4 vs. 12%), con lo que concluimos que nuestros resultados son más reales y más precisos que los de este estudio.
Los resultados del metaanálisis de Houssami publicado en 2008 no concuerdan con los nuestros, ya que concluyeron que la RNM aumenta la extensión de la cirugía en un 11,3% de los casos, siendo innecesaria esta mayor escisión tumoral en un 5,5% de los casos9.
Estos resultados no concuerdan con los nuestros, donde se aumentó la extensión de la cirugía o tratamiento en 99 pacientes (40% de todas las pacientes) con solo un 4% de falsos positivos. Consideramos 99 pacientes porque a pesar de que hubo 100 pacientes en las que la RNM modificó la extensión tumoral estimada por las pruebas de imagen convencionales, en un caso disminuyó el tamaño tumoral y en 99 lo aumentó. Puede sorprender, como ya hemos comentado anteriormente, el alto porcentaje de cambios de tratamiento de nuestro estudio, pero hay que destacar que también incluimos los tratamientos que no se modificaban pero en los que el tamaño tumoral sí que se había visto modificado. De estas 99 pacientes, sólo en 52 pacientes (21% del total de pacientes) se produjo realmente un cambio de tratamiento del inicialmente planificado previa a la realización de la RNM (35 cambios de C. conservadora a mastectomía, 12 cambios de C. conservadora a QT neoadyuvante y 5 casos en los que se encontró el tumor oculto por las demás pruebas de imagen por lo que también se considera un cambio de tratamiento). Este porcentaje 21% se acerca más a los publicados en la literatura.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.