El tumor de Krukenberg se define como la existencia de una masa anexial metastásica ocasionada por la diseminación linfática de un tumor primario, habitualmente gástrico. El inicio clínico suele ser insidioso e inespecífico, siendo la sintomatología ginecológica en algunos casos el signo guía para el diagnóstico. En el curso de la enfermedad, una sospecha diagnóstica precoz es crucial para optimizar las posibilidades de supervivencia. Presentamos un caso de diagnóstico de tumor de Krukenberg en una paciente de 22años durante el estudio de sangrado uterino intermenstrual en el área de urgencias.
Krukenberg tumour is defined as a metastatic adnexal mass caused by lymphatic spread of a primary tumour, usually gastric. The clinical onset is typically insidious and non-specific, with gynaecological symptoms being the key signs for diagnosis in some patients. In the course of the disease, an early diagnostic suspicion is critical to optimise the chances of survival. A case is presented of Krukenberg tumour in a 22-year-old patient diagnosed during an inter-menstrual uterine bleeding study in the emergency department.
El tumor de Krukenberg se define como la presencia de una masa anexial metastásica debida a la diseminación linfática de un tumor primario. El origen primario del tumor suele encontrarse en el estómago, seguido en frecuencia por el carcinoma de colon1.
El cuadro presenta una sintomatología habitualmente vaga y variable, siendo frecuente en mujeres en torno a los 40años2. La metástasis ovárica se asocia con un mal pronóstico y es una de las causas más importantes de fracaso del tratamiento del cáncer gástrico en la mujer3.
Dado que no existe un tratamiento eficaz, las pacientes presentan un desenlace fatal en un corto espacio de tiempo (mediana de supervivencia de 14 meses)2, siendo crítico el diagnóstico precoz para optimizar las posibilidades de supervivencia.
Describimos un caso de diagnóstico de tumor de Krukenberg en una paciente de 22años sospechado durante el estudio de sangrado intermenstrual en el área de urgencias.
Caso clínicoPaciente de 22años que acude a urgencias por sangrado intermenstrual escaso de 2 semanas de evolución. No refiere otra sintomatología ginecológica. Previamente había consultado en urgencias por epigastralgia, náuseas y vómitos de 2 semanas de evolución, sin fiebre ni otra sintomatología digestiva, con diagnóstico de gastroenteritis.
No presenta antecedentes de interés. Como antecedentes gineco-obstétricos cabe destacar menarquia a los 12 años, desde entonces ciclos regulares. Nuligesta.
A la exploración presenta abdomen distendido, con dolor difuso a la palpación profunda y Blumberg negativo. Signo de oleada ascítica positivo. Mediante especuloscopia se confirma metrorragia escasa.
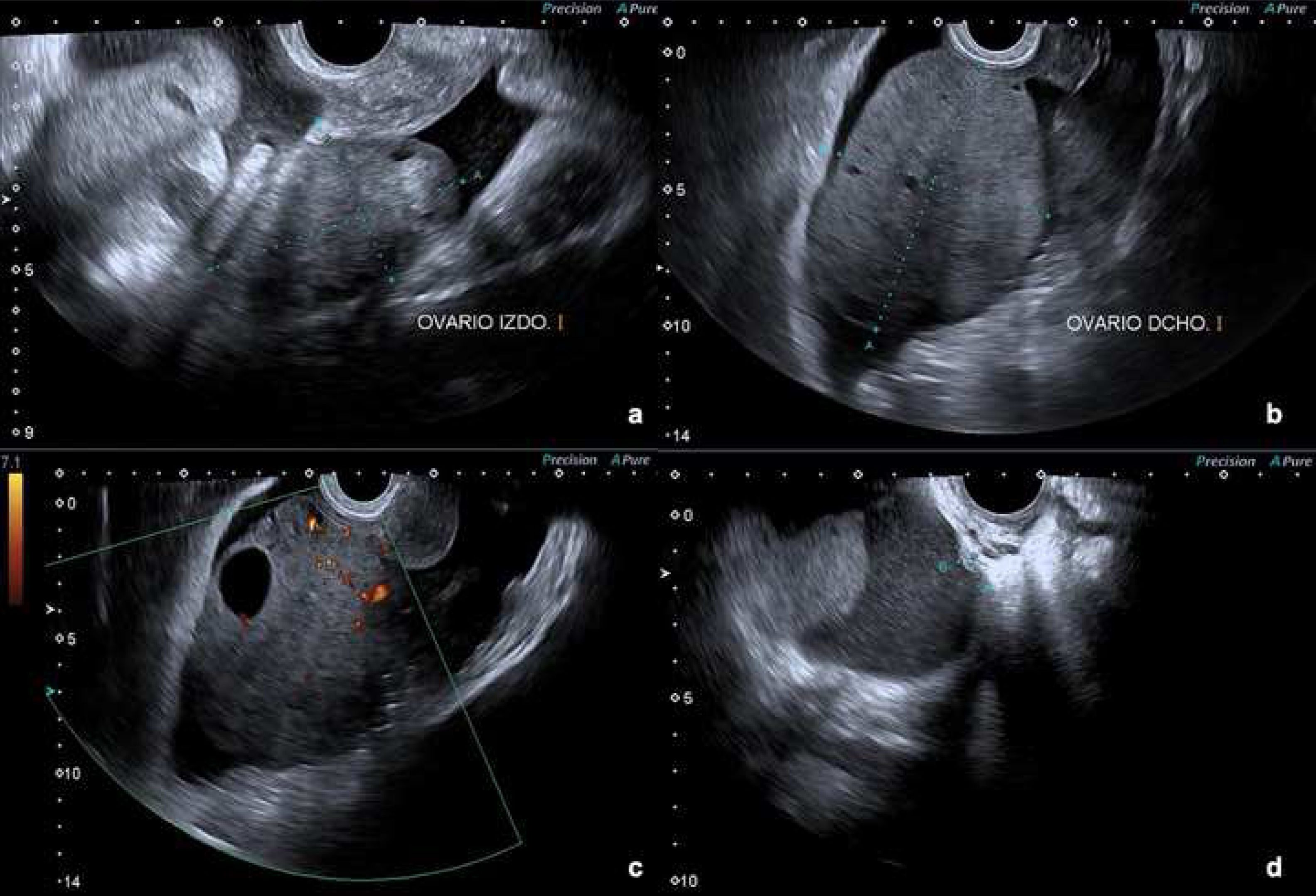
Se realiza ecografía vaginal identificándose ambos ovarios aumentados de tamaño a expensas de formaciones bilaterales (derecha: 104×80mm; izquierda: 66×39mm) predominantemente sólidas, con parcheado anecoico en la periferia, bordes externos regulares y captación central sugestiva de neovascularización. Además presenta abundante cantidad de líquido libre perianexial bilateral y formación sólida de 9,7×4,6mm en fondo de saco de Douglas, sugestiva de carcinomatosis pélvica (fig. 1). Estas formaciones insinúan un alto riesgo de malignidad, procediéndose entonces a descartar origen metastásico.
La analítica revela una elevación de los marcadores tumorales CA-125 (235,0U/mL, rango de normalidad 0-35U/mL), HE4 (84,7pmol/L, normal <70pmol/L en menores de 40años), obteniendo un índice ROMA de 25,195% (>11,4% en mujeres premenopáusicas=alto riesgo de cáncer ovárico epitelial); y antígeno carcinoembrionario (CEA) con niveles de 31,7ng/mL (rango de normalidad 0-5ng/mL). El resto de marcadores tumorales se encuentran en niveles normales.
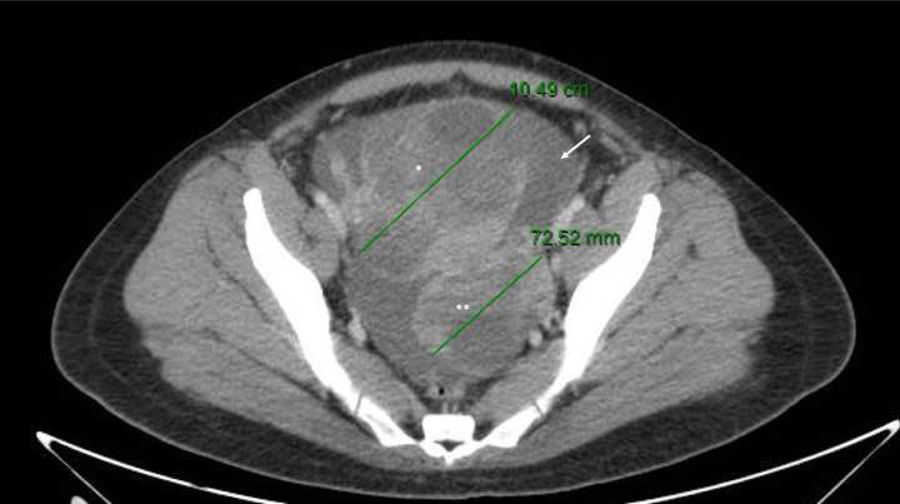
Mediante TAC se confirma la existencia de tumoraciones ováricas sugestivas de malignidad con ascitis a tensión y probable carcinomatosis peritoneal micronodular (fig. 2).
Ingresa para paracentesis, evacuando 5litros de líquido ascítico. Se realiza laparoscopia diagnóstica, con hallazgo de masas anexiales ya conocidas así como epiplón en omental-cake e implante tumoral de 1cm en ángulo esplénico. Se toma biopsia de epiplón y citología de líquido ascítico que confirman, en estudio diferido, grupos celulares concordantes con adenocarcinoma.
Ante estos hallazgos, se solicita gastroduodenoscopia confirmando la existencia de neoplasia infiltrante a nivel de cuerpo y antro gástrico, así como compresión extrínseca de cara posterior del bulbo duodenal y ángulo esplénico por proceso de vecindad. Se toma biopsia que es informada como adenocarcinoma gástrico difuso mixto (tubular/intestinal) G3, HER2 positivo (3+).
Tras la confirmación diagnóstica de adenocarcinoma gástrico estadio IV (implantes peritoneales con citología positiva, tumoración de Krukenberg), inicia quimioterapia sistémica según esquema cisplatino 80mg/m2 IV d1+5FU 1.000mg/m2 IC d1-4 cada 21días+trastuzumab 8mg/kg (C1d1) seguido de 6mg/kg cada 21días desde C2.
A partir de este momento presenta una evolución tórpida, con progresión de enfermedad por TAC (metástasis ovárica, peritoneal, ósea y linfangitis carcinomatosa). La paciente fallece a los 14 meses del diagnóstico efectuado en urgencias debido a fallo multiorgánico secundario a la progresión metastásica.
DiscusiónLa hipótesis de Paget postula que ciertos tipos de tumores presentan un tropismo específico por ciertos órganos secundarios en el desarrollo de metástasis, independientemente de factores anatómicos y vasculares4. El tumor de Krukenberg es un subtipo poco común de carcinoma ovárico metastásico de estirpe epitelial (1-2% de los tumores ováricos)1, caracterizado por la presencia de células «en anillo de sello» con alto contenido en mucina5,6.
El nombre le fue dado por su descubridor, el patólogo y ginecólogo alemán Friedrick Krukenberg, quien en 1896 describe 5 casos de fibrosarcoma ovárico «mucocellulare carcinomatodes»7.
En tres cuartas partes de los casos el carcinoma gástrico difuso es el origen primario del tumor, seguido en frecuencia por el cáncer de colon, apéndice y mama5,8.
Comienza habitualmente en mujeres en torno a los 40años2, siendo infrecuente su aparición por debajo de los 30años9. El lapso de tiempo entre el diagnóstico de la neoplasia primaria y la detección de la tumoración anexial es altamente variable, pudiendo pasar años hasta su aparición.
Los síntomas más habituales comprenden dolor y distensión abdominal, pérdida de peso, dispareunia y síntomas digestivos. En algunos casos el estroma ovárico puede activarse por las células neoplásicas, provocando una alteración hormonal que resulte en cambios en el ciclo menstrual o virilización («tumor ovárico con estroma funcional»)1,5. La ascitis se presenta en un 50% de los casos, siendo una característica tardía. En este caso, la paciente acude a urgencias presentando un patrón de sangrado irregular con predominio de sangrado escaso intermenstrual como única sintomatología. Dado que nos encontramos ante una paciente premenopáusica con alta sospecha de malignidad anexial, no se realizó estudio hormonal al inicio ni biopsia endometrial; no obstante, estas pruebas complementarias serían recomendables en la paciente posmenopáusica con sospecha de metástasis ováricas.
La ruta metastásica hacia el ovario se debe esencialmente a una diseminación linfática a través de los ganglios retroperitoneales, siendo las vías hematógena y peritoneal rutas de diseminación secundarias5.
Ecográficamente este tumor se identifica como una tumoración ovárica, habitualmente bilateral, de contenido sólido e irregular. En ocasiones podemos visualizar un gran vaso principal que penetra en el tumor y se ramifica en patrón de árbol10.
En el estudio anatomopatológico, el componente estromal mesenquimatoso se encuentra infiltrado de forma difusa por células en anillo de sello cargadas de mucina con núcleos hipercromáticos y excéntricos5,6.
A pesar de un tratamiento quirúrgico y quimioterápico adecuado, la esperanza de vida actualmente es pobre (mediana de supervivencia de 7 a 14 meses)2,5, similar a la esperanza de vida de la paciente reportada (14 meses). El papel de la metastasectomía ovárica es motivo de controversia, y es probable que beneficie sólo a un subconjunto específico de pacientes11,12. Los factores pronósticos no se encuentran bien establecidos (carcinomatosis peritoneal, receptores estrogénicos y de progesterona)12, sin embargo, cuando el tumor primario se identifica tras descubrir la metástasis ovárica el pronóstico se empobrece, lo cual ocurre en el 65% de los casos3. En nuestro caso se optó por un tratamiento quimioterápico, que no impidió la rápida progresión de la enfermedad con un desarrollo fulminante.
ConclusionesEl tumor de Krukenberg es una neoplasia metastásica ovárica que se constituye como una forma infrecuente de presentación del tumor primario gastrointestinal. Su mal pronóstico asociado a las limitadas opciones de tratamiento enfatizan la necesidad del diagnóstico precoz. Por tanto, no hemos de perder la oportunidad de incluirlo en el diagnóstico diferencial de la patología tumoral ovárica en el estudio de la sintomatología ginecológica.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
FinanciaciónLos autores no han recibido apoyo financiero para la realización del artículo.
Conflicto de interesesNo existe conflicto de intereses.