Los tecomas representan del 1 al 2% de los tumores ováricos. Generalmente son benignos; provienen de las células de la teca interna del ovario y, por tanto, son productores de estrógenos. Además, pueden causar sintomatología hormonal, lo que depende de la edad de la mujer. Se presenta el caso de una mujer de 49 años de edad con tumor blanco grisáceo, algunas áreas de edema y hemorragia en la superficie, con aparente contenido gelatinoso que se diagnosticó como tecoma ovárico.
Thecomas represent approximately 1–2% of all ovarian tumors. Generally, these tumors are benign and arise from cells in the internal theca and are thus estrogen producing. Thecomas can cause hormonal symptoms, depending on patient's of age. We present the case of a 49-year-old patient with a white-gray tumor, some areas of edema and hemorrhage on the surface, and gelatinous content that was diagnosed as an ovarian thecoma.
Los tumores de las células de la granulosa y de la teca, por su localización y relación, constituyen prácticamente una entidad única, ya que frecuentemente coexisten los 2 tipos celulares, con predominio de uno o de otro. Los tumores de las células de la teca son neoplasias generalmente benignas (formados por células originadas en la teca interna) que producen estrógenos, aunque en algunos casos pueden producir efectos androgénicos1. Esta neoplasia representa del 1 al 2% de los tumores ováricos y puede aparecer a cualquier edad, pero la mayoría lo hace en el período menopáusico1,2.
Los tecomas son habitualmente unilaterales sólidos, de volumen variable, superficie lisa y están bien encapsulados. El tecoma tiene una incidencia menor del 1% de todos los tumores ováricos y sólo el 10% se presenta en mujeres menores de 30 años1. El pronóstico es generalmente bueno, ya que su potencial malignidad es baja (entre el 3 y el 5%) e inferior a la de otros tumores ováricos. Aunque aparentemente son benignos, a veces se observan recidivas2. A continuación se presenta un caso de tecoma ovárico.
Descripción del casoSe trata de una mujer de 49 años de edad que consultó por presentar trastornos menstruales tipo menometrorragia y dismenorrea desde hacía aproximadamente 6 meses, sin otros síntomas concomitantes.
La ecografía transvaginal reveló la presencia de una tumoración heterogénea de 19×12cm del lado izquierdo del útero. Las concentraciones del marcador tumoral monoclonal del cáncer de ovario y ciertos linfomas (CA 125), el antígeno carcinoembriogénico, la alfafetoproteína y el resto de los exámenes de laboratorio estaban dentro de los límites normales.
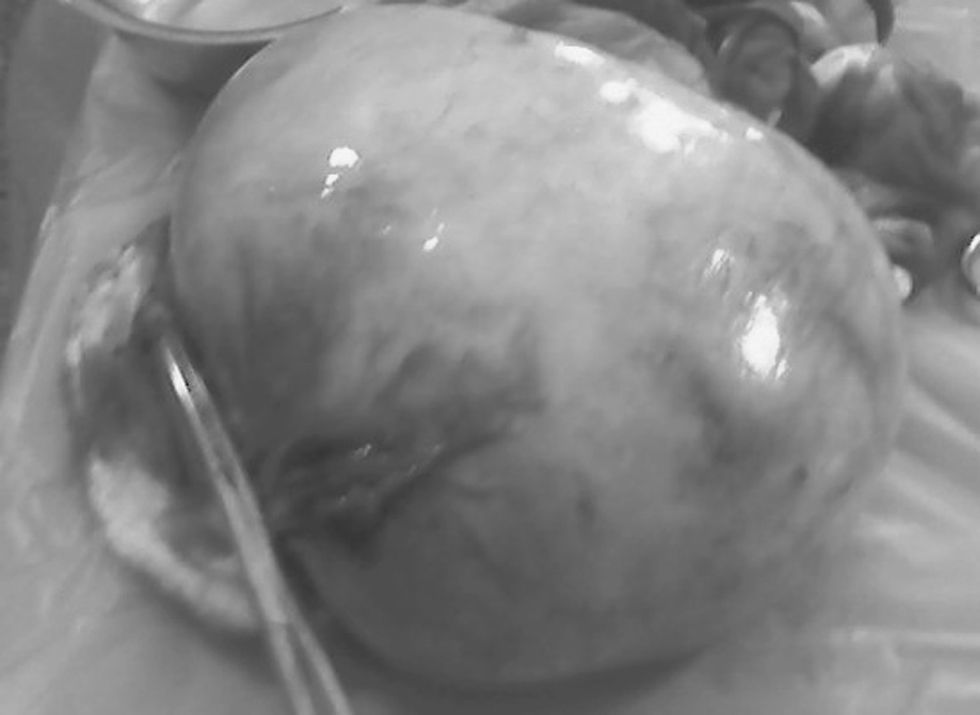
Se realizó laparotomía y se encontró la presencia de un tumor blanco grisáceo en el ovario izquierdo, algunas áreas de edema y hemorragia en la superficie, con aparente contenido gelatinoso, de 18×15cm (fig. 1). El epiplón y el hígado no presentaban signos de invasión y no se encontraron linfa ni adenopatías abdominales o pélvicas. Se practicó histerectomía abdominal total más ooforosalpingectomía bilateral con omentectomía.
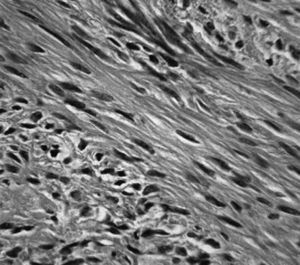
En el examen histopatológico del ovario con la lesión tumoral sólida de color blanco grisáceo alternado con otras áreas de menor consistencia, se encontró que las células tenían forma oval o redondeada con porciones espículas, dispuestas en fascículos, con núcleos pequeños y redondeados sin atipias, con abundante citoplasma vacuolado (fig. 2). También se observó la presencia de degeneración quística y hialinosis, por lo que se diagnosticó tecoma con degeneración mixoide. La trompa de Falopio no mostraba alteraciones.
La mujer fue dada de alta sin complicaciones y luego de 12 meses de seguimiento no ha presentado recidivas de la tumoración.
DiscusiónHay varios tipos de neoplasias de la estroma ovárica: tecoma, fibrotecoma, luteoma estromal y tumor de células de Leydig, considerados de muy baja o nula malignidad y potencialmente hormonosecretores3.
La presencia del tecoma ovárico generalmente es asintomática, pero aun así, puede ocasionar metrorragias, además de dolor local discreto o moderado3. Se han descrito casos en los que están asociados a ascitis e hidrotórax (síndrome de Meigs) y en los que, una vez removido el tumor, desaparece este síndrome1. Aún no hay una explicación para la presencia de líquido ascítico. La principal hipótesis es que el mecanismo de trasudación de la superficie del tumor excede tanto a la capacidad de reabsorción como a otros mecanismos implicados en la congestión de los vasos linfáticos peritoneales y de las venas en la región, proceso del que el tumor es causante. El derrame pleural se reporta en la mayoría de los casos en el lado derecho del tórax debido a la acumulación de líquido proveniente del abdomen que pasa a través de los vasos linfáticos y a las fenestraciones del diafragma4.
Por otra parte, se han asociado ciertas entidades patológicas, como el adenocarcinoma endometrial, los teratomas maduros y el sarcoma endometrial publicados5,6. También se han descrito casos de virilización debida a la producción de testosterona. Su incidencia es menor en adolescentes, niñas y embarazadas, y más frecuente en las perimenopáusicas7. También se asocia al tratamiento anticonvulsionante en niñas. Hay informes de casos de tecoma asociado al embarazo2.
La ecografía Doppler abdominal y transvaginal a color sugiere la posibilidad de que sea una lesión benigna, su diámetro en promedio es de 2 centímetros y de características sólidas. La tomografía computarizada tiene la ventaja de suministrar la característica del tumor, la invasión y las adenomegalias regionales2,4.
Aunque en la mayoría de los casos el diagnóstico de tecoma se realiza como hallazgo operatorio, se han descrito diferentes métodos de diagnóstico preoperatorio, como la elevación de las concentraciones de CA 125 (en casos benignos) que vuelve a sus valores normales una vez resecado el tumor1,2. Las concentraciones de CA 125 también se pueden incrementar en la irritación o inflamación del pericardio, la pleura o el peritoneo4.
Al realizar el corte histológico, se puede observar que los tecomas están constituidos por células fusiformes, que forman cordones, haces y masas, separadas por bandas de tejido fibroso. Al realizar el estudio microscópico, se puede observar que presentan un aspecto fibromatoso, son de color blanco grisáceo, con áreas amarillentas5. El análisis citogenético ha reportado cierta relación con la trisomía e incluso tetrasomias del cromosoma 128,9. En una serie de casos de tecomas, fibrotecomas y tumores de células de la granulosa, la mayoría de éstos representaron trisomía del cromosoma 12, lo que sugiere un mecanismo común de oncogénesis de bajo grado de proliferación celular9.
Los tecomas tienen una baja tasa de proliferación y, como son de crecimiento lento, tienden a diagnosticarse en etapas tempranas y tienen un excelente pronóstico; sin embargo, los hallazgos como la tasa mitótica, hemorragia y necrosis deben tratarse con cuidado ya que puede haber confusión con los hallazgos de los fibrosarcomas3. La diferencia entre los tecomas luteinizados y los tumores de células de Leydig es la presencia de los cristales de Reinke y, debido a la dificultad de identificar estas estructuras, algunos tecomas luteinizados pueden confundirse con tumores de células de Leydig3,10. En caso de malignidad, puede haber metástasis por vía hemática a diversos órganos, incluidas las mamas. Se describen casos de recurrencia tumoral, hasta en un 30% de los casos10.