El tumor miofibroblástico inflamatorio (TMI) es un tumor mesenquimal benigno, con potencial de transformación maligna. Puede aparecer en múltiples órganos (pulmón, intestino…), siendo la mama una ubicación excepcional.
Hallazgos clínicosSe presenta el caso de una paciente de 53 años que tiene como antecedente un carcinoma de mama derecha, tipo ductal infiltrante G2, luminal A. Fue tratada con cirugía, radioterapia y quimioterapia, consiguiéndose curación. Transcurridos nueve años, reinició estudio por aparición de una tumoración sospechosa de 3 cm en la misma mama.
Diagnósticos principales, intervenciones terapéuticas y resultadosSe realizó una biopsia con aguja gruesa. El estudio anatomopatológico no fue concluyente, por lo que se decidió realizar una exéresis de la lesión. Los resultados del análisis anatomopatológico fueron: tumor miofibroblástico inflamatorio. La paciente no precisó tratamiento adyuvante posterior y se encuentra libre de enfermedad actualmente.
ConclusiónEl TMI es una entidad poco frecuente, con pocos casos publicados hasta la fecha. Representa un reto diagnóstico, tanto a nivel radiológico como anatomopatológico. A pesar de ser una neoplasia con comportamiento benigno, está indicado realizar una exéresis amplia y completa de la lesión, ya que en algunos casos se ha descrito su recurrencia, y de forma excepcional se han descrito casos de metastatización. El conocimiento de su existencia y comportamiento es clave a la hora orientar el diagnóstico y tratamiento.
Inflammatory myofibroblastic tumour (IMT) is a benign mesenchymal tumour, with potential for malignant transformation. It can appear in multiple organs (lung, intestine…), the breast being an exceptional location.
Clinical findingsWe present the case of a 53-year-old female patient with a history of right breast ductal infiltrating carcinoma, G2, Luminal A. She was treated with surgery, radiotherapy, and chemotherapy, achieving complete response. Nine years later, she was re-examined due to the appearance of a new suspicious tumour in the same breast, which measured three centimetres.
Main diagnosis, therapeutic intervention, and outcomesA core needle biopsy was performed. The anatomopathological study was inconclusive, so it was decided to perform total excision of the lesion. The results of the anatomopathological analysis were: Inflammatory Myofibroblastic Tumour. The patient did not require further adjuvant treatment and is disease free at present.
ConclusionsIMT is a rare entity, with few cases published to date. It represents a diagnostic challenge, both radiologically and anatomopathologically. Although it is a tumour with benign behaviour, wide and complete excision of the lesion is indicated, as its recurrence has been described in some cases, as well as some exceptional cases of metastatisation. Knowledge of its existence and behaviour is a key factor in guiding diagnosis and treatment.
El tumor miofibroblástico inflamatorio es una entidad poco frecuente y de etiología desconocida. Según la Organización Mundial de la Salud, se trata de un tumor de partes blandas, considerado como una neoplasia benigna con potencial de transformación maligna. Presenta una afectación multiorgánica, siendo la mama un tejido excepcional, debido al escaso número de casos documentados.
Información del pacienteSe presenta el caso de una paciente de 53 años, raza blanca. Como antecedentes médico- quirúrgicos presenta: hemitiroidectomía derecha por adenoma folicular, tiroiditis de Hashimoto e histerectomía y doble anexectomía por útero miomatoso. Entre sus antecedentes gineco-obstétricos: nuligesta, menarquia a los 14 años, nunca usuaria de terapia hormonal. En cuanto a sus antecedentes familiares destacaban su madre y hermana, diagnosticadas de cáncer de mama a los 59 y 53 años, respectivamente, abuela materna diagnosticada de cáncer de ovario a los 47 años y padre fallecido por carcinoma diseminado de origen desconocido.
Hallazgos clínicosLa paciente inicia el estudio a los 43 años, por sensación de nódulo en la mama derecha, a nivel de cuadrante superointerno. A la exploración se palpaba un nódulo mal delimitado de unos 2 cm de diámetro máximo, adherido a planos profundos y de consistencia dura. No se palparon adenopatías a nivel axilar. Ante la sospecha de patología mamaria maligna, se inició estudio en nuestro centro sanitario.
Línea temporalUna vez completado el estudio, la paciente fue diagnosticada de carcinoma de mama derecha ductal infiltrante GII, de 1,7 cm, con invasión vascular y linfática focal (T1c), tipo subrogado luminal A-like, con bordes quirúrgicos libres de infiltración tumoral y biopsia selectiva de ganglio centinela con micrometástasis (N1mic), baja carga tumoral: < 15.000 copias ARNm citoqueratina 19 positiva, cuantificado mediante sistema One Step Nucleic Acid Amplification (OSNA). Se realizó cirugía conservadora, radioterapia, quimioterapia y hormonoterapia complementaria. No se observaron datos de recidiva durante el seguimiento protocolizado.
Nueve años más tarde, la paciente consulta de nuevo por autoexploración de nódulo en la misma mama (derecha), de dos años de evolución.
Evaluación diagnósticaAnte la aparición de un nuevo nódulo en la mama derecha, se realiza una evaluación completa de la paciente para descartar recidiva de su enfermedad. A la inspección destacan unas mamas simétricas, sin alteraciones de piel ni complejo areola-pezón. A la palpación se objetiva un nódulo sólido de 3 cm en cuadrante superointerno de mama derecha, de bordes irregulares y adherido a planos profundos.
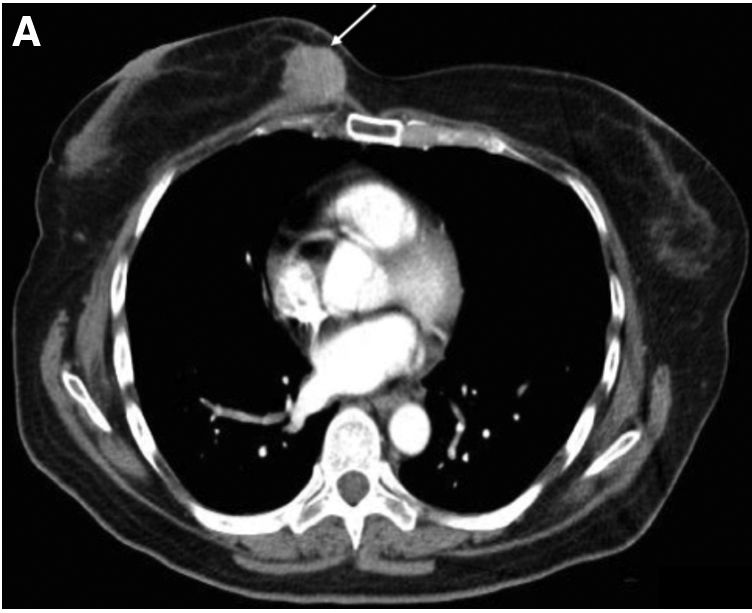
Se solicita estudio ecográfico donde se visualiza una lesión focal de ecogenicidad heterogénea, con márgenes irregulares y tamaño 36 x 20 mm. Se solicitó una tomografía axial computarizada (TAC), donde se visualizaba una masa sólida y heterogénea en unión de cuadrantes internos, de márgenes irregulares, que podría encontrarse en íntimo contacto con el músculo pectoral mayor subyacente (fig. 1). La biopsia con aguja gruesa (BAG) planteó como primera posibilidad que se tratase de una mastitis esclerosante asociada a
IgG4 (ME-IgG4), ya que se halló una proporción IgG4/IgG superior al 50%, aunque, por otra parte, el recuento de células IgG4 positivas por inmunohistoquímica no superó el mínimo requerido (50 por campo de alta potencia), para el diagnóstico de ME-IgG. Además, la determinación sérica de IgG4 fue normal. Las técnicas inmunohistoquímicas para la detección de células epiteliales carcinomatosas (CKAE1/AE3, CK5/6 y p63) fueron negativas, así como la beta-catenina que descartó fibromatosis mamaria (tabla 1).
Pacientes con tumor miofibroblástico inflamatorio de mama7
| Caso | Autor, año de publicación | Edad | Sexo | Localiza ción | Tama ño (mm) | Tratami ento | AML | IgG4 | ALK | Seguimie nto (meses) |
|---|---|---|---|---|---|---|---|---|---|---|
| 1 | Pettinato, 1988 | 29 | Mujer | Derecha | EL | + | 29 | |||
| 2 | Coffin, 1995 | 13 | Mujer | Derecha | EL | 12 | ||||
| 3 | Bisceglia, 1995 | 38 | Mujer | EL | ||||||
| 4 | Chetty, 1997 | 16 | Mujer | Derecha | 20 | EL | + | 12 | ||
| 5 | Chetty, 1997 | 18 | Mujer | Derecha | 20 | EL | + | 12 | ||
| 6 | Chetty, 1997 | 46 | Mujer | Derecha | 80 | EL | + | 6 | ||
| 7 | Yip, 1997 | 66 | Mujer | Bilateral | 30/20 | EL | 9R | |||
| 8 | Gobbi, 1999 | 86 | Mujer | Izquierda | EL | |||||
| 9 | Sastre-Garau, 2002 | 64 | Mujer | Derecha | 20 | EL | + | |||
| 10 | Haj, 2003 | 31 | Mujer | Derecha | 60 | EL | ||||
| 11 | Zardawi, 2003 | 79 | Mujer | Bilateral | EL | 108R | ||||
| 12 | Ilvan, 2005 | 60 | Mujer | Derecha | 10 | EL | 84 | |||
| 13 | Khanafshar, 2005 | 33 | Mujer | Izquierda | EL | + | - | 12R | ||
| 14 | Khanafshar, 2005 | 47 | Mujer | Derecha | EL | + | - | 14 | ||
| 15 | Khanafshar, 2005 | 75 | Mujer | Izquierda | EL | + | - | 12 | ||
| 16 | Zen, 2005 | 46 | Mujer | Izquierda | 16 | EL | + | 12 | ||
| 17 | Akbulut, 2007 | 38 | Mujer | Izquierda | 10 | EL | + | - | 12 | |
| 18 | Kim, 2009 | 60 | Mujer | Izquierda | 15 | EL | + | - | 24 | |
| 19 | Hill, 2010 | 53 | Mujer | Derecha | 50 | EL | + | + | - | |
| 20 | Park, 2010 | 47 | Mujer | Derecha | 30 | EL | + | - | 36 | |
| 21 | Sari, 2011 | 54 | Mujer | Izquierda | 30 | EL | + | 4 | ||
| 22 | Vecchio, 2011 | 22 | Varón | Izquierda | 70 | EL | + | - | 120 | |
| 23 | Zhao, 2013 | 56 | Mujer | Derecha | 40 | EL + RT | + | + | 7M | |
| 24 | Li, 2013 | 39 | Mujer | Izquierda | 40 | EL | + | + | 24 | |
| 25 | Xing, 2014 | 56 | Mujer | Derecha | 90 | EL | + | 3M | ||
| 26 | Bosse, 2014 | 23 | Mujer | Izquierda | 20 | EL | + | + | 12 | |
| 27 | Choi, 2015 | 27 | Mujer | Derecha | 30 | EL | + | - | 12M | |
| 28 | Markopoulos, 2015 | 67 | Mujer | Izquierda | 10 | EL | + | - | 6 | |
| 29 | Chougule, 2015 | 66 | Mujer | Izquierda | 30 | EL | - | + | - | 18 |
| 30 | Greenleaf, 2016 | 69 | Mujer | Derecha | 23 | EL |
| 31 | Talu, 2016 | 38 | Mujer | Izquierda | 15 | EL | + | -16 | ||
| 32 | Goto, 2016 | 52 | Mujer | Izquierda | 30 | Esteroide s | 9 | |||
| 33 | Siraj, 2017 | 60 | Varón | Izquierda | 15 | EL | + | -6 | ||
| 34 | Fernández-Aceñero, 2018 | 52 | Mujer | Derecha | 50 | EL | + | - | 8 | |
| 35 | Mao, 2018 | 43 | Mujer | Izquierda | 15 | EL | + | -12 | ||
| 36 | Dani, 2018 | 73 | Mujer | Bilateral | 30 | EL | + | + | -19R | |
| 37 | Presente caso, 2019 | 53 | Mujer | Derecha | 45 | EL | + | + | 15 |
EL: escisión local; RT: radioterapia; AML: actina específica de músculo liso; IgG4: inmunoglobulina G4, ALK: cinasa de linfoma anaplásico; R: recurrencia; M: enfermedad.
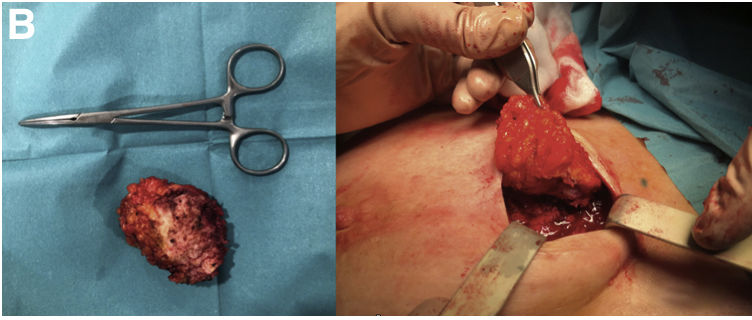
Ante la dificultad de determinar con seguridad el resultado histológico mediante biopsia, se decide realizar una exéresis completa de la lesión. Se realizó una escisión local amplia de la misma (fig. 2).
Seguimiento y resultadosEl estudio anatomopatológico definitivo fue: tumor miofibroblástico inflamatorio. Se trataba de una tumoración de bordes mal definidos, compuesta por células fusiformes con aisladas células gigantes que alternan con áreas de escasa celularidad, estroma escleroso y presencia de un infiltrado inflamatorio compuesto por células plasmáticas y linfocitos. El estudio inmunohistoquímico fue positivo para marcadores miofroblásticos (actina músculo liso y desmina) y, negativo para citoqueratinas y p63. En esta ocasión, la relación IgG/ IgG4 fue inferior al 20%.
Tras la cirugía, se realizó un estudio de extensión con resultado negativo. La paciente se encuentra libre de enfermedad 15 meses tras el diagnóstico.
DiscusiónEl tumor miofibroblástico inflamatorio (TMI) fue descrito por primera vez en el pulmón por Brunn, en el año 1939. Es un tumor mesenquimatoso muy infrecuente y difícil de distinguir de verdaderas neoplasias malignas en estudios radiológicos. Desde el punto de vista histológico, se trata de una proliferación de fibroblastos con un infiltrado variable de linfocitos, células plasmáticas e histiocitos con estudio inmunohistoquímico positivo para vimentina y marcadores miogénicos1.
La localización más frecuente es la afectación pulmonar2. Sin embargo, se ha descrito afectación a nivel de otros órganos como el tracto gastrointestinal, mediastino, retroperitoneo, hígado y vejiga, resultado la mama una ubicación excepcional.
De acuerdo con los estudios publicados, un total de 36 casos de TMI de mama se han notificado hasta la fecha en la literatura anglohispana. La edad media de inicio es de 48,38 años (rango: 16-86 años). A diferencia de los TMI que aparecen en otras localizaciones, donde la edad media es menor, en los casos de TMI de mama ocurren en individuos mayores a 40 años. El tamaño medio fue de 32,20 mm, el 47,20% afectaron a la mama derecha y solo tres casos tuvieron una presentación bilateral. Afecta predominantemente a la mujer, ya que solo se han encontrado dos casos de TMI de mama en el varón. Vecchio describió el primer caso en el varón tras un traumatismo en la mama3.
Inicialmente fue catalogada como una lesión inflamatoria reactiva no neoplásica, no obstante, la aparición de casos de recidiva local cuestionó su carácter de lesión inflamatoria. Actualmente, es considerada como una neoplasia con bajo potencial de malignidad. Solo el 11% de los casos informados mostraron recurrencia local durante el seguimiento4–7. El tiempo hasta la recurrencia varió entre tres meses y nueve años. La metástasis a distancia de los TMI es rara y ocurre en menos del 5% de los casos. Hasta ahora, solo tres pacientes con TMI en la mama han desarrollado metástasis a distancia8.
La etiopatogenia es desconocida. Algunos autores defienden que tiene relación con la respuesta inmunológica a una noxa que podría ser infecciosa. Por otra parte, otros defienden que son lesiones tumorales causadas por hiperplasia de miofibroblastos con una ventaja proliferativa debido a una reacción exagerada inducida por una lesión tisular. En nuestro caso, la paciente fue intervenida nueve años antes de un cáncer de mama en la misma localización.
Aproximadamente el 50% de los TMI son positivos para el reordenamiento que involucran al gen ALK. Las anomalías clonales de ALK se describieron por primera vez en el linfoma anaplásico de células grandes. La traslocación del gen ALK conduce a una activación constitutiva de la tirosina quinasa que desempeñaría un papel importante al promover la fosforilación de sustratos celulares9. La expresión de ALK es más común en pacientes jóvenes. Zhao en 2013 describe el primer caso de una paciente con ALK positivo en un TMI en la mama7. Se necesita un mayor número de pacientes con ALK positivo en la mama para establecer su impacto en la metástasis y recurrencia. Esta premisa, junto con los casos de recurrencia local y metástasis, favorecen la idea de una naturaleza verdaderamente neoplásica.
El TMI se trata adecuadamente con una escisión local amplia, sin necesidad de tratamientos adyuvantes. El tratamiento recomendado es la escisión quirúrgica completa, ya que experimentan tasas de recurrencia de hasta el 25%. Son tradicionalmente insensibles a quimioterapia y radioterapia. Se han utilizado como tratamiento los antiinflamatorios no esteroideos, prednisona y ciclosporina sin un beneficio probado10.
En conclusión, el TMI en la mama es una patología muy infrecuente, sin signos distintivos en los estudios de imágenes, por tanto, el diagnóstico definitivo será histológico. El seguimiento regular de estos pacientes será preceptivo, ya que los TMI muestran ocasionalmente un comportamiento biológico maligno, aunque sea considerada como una neoplasia de potencial biológico intermedio que recurre con escasa frecuencia y rara vez genera metástasis a distancia.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
FinanciaciónEste trabajo no ha recibido ningún tipo de financiación.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.