Resúmenes del Congreso de Cáceres
Presidente de la Jornada: Dr. Nicolás Marigliano (Cáceres, España)
HEMODIAFILTRACIÓN ON LINE CON INFUSIÓN MEDIA EN PACIENTES CON CATÉTER TUNELIZADO
J. Márquez, R.M. Ruiz-Calero, S. Barroso, E. García de Vinuesa, A. Guareño, L. Blanco, G. Tinoco, L. Rici, J.J. Cubero y F. Calderón
Nefrología. Hospital Infanta Cristina. Badajoz. España.
Introducción: Las técnicas convectivas mejoran la depuración de moléculas medianas y grandes, y la infusión es más eficaz después del filtro que antes del filtro. La limitación principal para la hemodiafiltración (HDF) después del filtro suele ser el flujo de sangre, que limita la infusión y la elevación de la presión transmembrana (PTM), que suele quedar restringida a pacientes con FAV. Recientemente, se han comercializado filtros que permiten HDF con infusión a mitad del filtro (infusión media), que combinan la HDF antes y después del filtro y disminuyen la PTM, con posibilidad de aplicarla a más pacientes portadores de catéter.
Objetivo: Evaluar la eficacia de HDF-MD (infusión media) con HD estándar de alto flujo y HDF tras el filtro en pacientes con catéter tunelizado, y valorar posibles inconvenientes de la técnica.
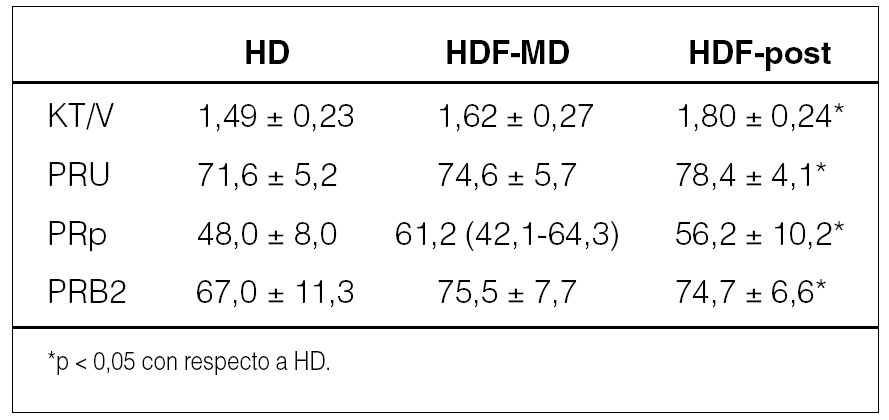
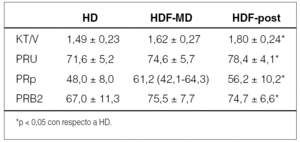
Material y métodos: Seis pacientes estables (3 varones), con una media de edad de 62,2 ± 7,98 años, en tratamiento crónico con HD, portadores de catéter tunelizado y una media de tiempo en HD de 171,83 ± 101,49 meses. Etiología 2 PQHR y 4 no filiados. Todos se dializaban 4 h con monitor Fresenius 4008H. Se realizó la primera semana HD con membrana de polifenileno de alta permeabilidad y superficie 1,7-2,1 m2; la segunda semana, HDF con infusión media (el 50 % del flujo de bomba), manteniendo iguales membrana y superficie, y la tercera semana, HDF después del filtro (el 25 % del flujo de bomba). Se realizó analítica antes y tras la diálisis en la sesión media de la semana; se calculó KT/v (Daugirdas 2aG), PRU, porcentaje de reducción de fósforo (PRp) y de beta-2-micro-globulina (PRB2). Se recogieron datos de tolerancia y coagulación del circuito.
Resultados: El Qb medio fue de 358,3 ± 49,26 ml/min, el Qd de 800 ml/min. El volumen medio de infusión en HDF-MD por sesión fue 39,67 ± 6,89 l y en HDF después del filtro de 19, 92 ± 3,74 l. No hubo diferencias entre valores de Hb, Urea, Cr, Na, Ca, P, K, bicarbonato ni beta-2-microglobulina prediálisis las 3 semanas.
No encontramos diferencias estadísticamente significativas entre la HDF-MD con respecto a HD, aunque Kt/V, PRU, PRp y PRB2 fueron casi significativos (p = 0,061, p = 0,065, p = 0,068 y p = 0,054, respectivamente). No hubo diferencias en cuanto a tolerancia y coagulación del circuito entre las 3 técnicas. La PTM fue mayor en HDF tras el filtro que en HDF-MD con una diferencia media de 35 mmHg (IC del 95 %, -1,8-71,8), aunque no fue estadísticamente significativo (p = 0,058).
Conclusiones: La HDF-MD es una técnica eficaz y bien tolerada, y aunque no se ha podido demostrar mejoría en la depuración de moléculas pequeñas o medianas con respecto a HD de alto flujo, los datos orientan hacia una superioridad de la HDF-MD sobre la HD de alto flujo, y al menos es tan eficaz como la HDF tras el filtro consiguiendo PTM más bajas y permitiendo su aplicación a pacientes portadores de catéteres.
ESTUDIO DESCRIPTIVO DEL USO DE CATÉTERES PARA HEMODIÁLISIS EN UN HOSPITAL DE REFERENCIA
R. Macías, E. García de Vinuesa, R.M. Ruiz-Calero, S. Barroso, B. Romero y J.J. Cubero
Servicio de Nefrología. Unidad de Hemodiálisis. Hospital Infanta Cristina. Badajoz. España.
Introducción: El acceso vascular (AV) es actualmente uno de los principales factores determinantes de la evolución del paciente en diálisis. El uso de catéteres venosos centrales (CVC) no es la mejor opción para hemodiálisis, debido a que conllevan mayor morbimortalidad, pero en determinadas situaciones es necesario recurrir a su utilización.
Objetivo: Evaluar las características del paciente, indicación, tipo y localización de CVC en la Unidad de Hemodiálisis del Hospital Infanta Cristina.
Material y métodos: Analizamos una base de datos de registro de CVC colocados en nuestro servicio durante un período de 1 año (diciembre 2006-diciembre 2007).
Resultados: Se colocaron 214 catéteres a 115 pacientes; el 61,68 % eran varones. El 22 % de los CVC correspondían a diabetes mellitus y el 27,6 % a insuficiencia renal crónica no filiada. La gran mayoría eran catéteres percutáneos. Las indicaciones fueron primer acceso vascular (23,78 %), FAV disfuncionante/parada (25,95 %), catéter previo disfuncionante (17,84 %), pérdida del catéter (12,43 %), infección (12,43 %), cambio a permanente (5,95 %) y TVP (1,62 %). La media de catéteres por paciente fue del 1,82 %. El 23 % de los pacientes precisaron 3 catéteres. La vena yugular derecha fue la primera seleccionada (45,24 %), yugular izquierda (11,43 %) y femorales (43,34 %). De los femorales, el 30 % eran de una luz.
Conclusiones: La utilización de CVC percutáneo es muy frecuente, con el riesgo que puede conllevar para el paciente. En muchos casos podría haberse evitado el uso de CVC. Se debería intentar reducir este número con: a) mejor planificación del AV en prediálisis; b) seguimiento en unidades de hemodiálisis de la disfunción del AV y tratamiento adecuado; c) medidas para prevenir infecciones y salida accidental del CVC; d) mayor número de catéteres tunelizados, y e) mayor coordinación entre todos los profesionales implicados en el seguimiento de estos pacientes. Son necesarios más estudios para valorar la morbimortalidad asociada a CVC.
VALORACIÓN DEL PROTOCOLO DE MANEJO DE CATÉTERES PERMANENTES PARA HEMODIÁLISIS
E. García de Vinuesa, R. Macías, I. Cerezo, J.L. Pizarro, R. Ruiz-Calero y S. Barroso
Servicio de Nefrología. Unidad de Hemodiálisis. Hospital Infanta Cristina. Badajoz. España.
La incidencia de catéteres venosos centrales permanentes como acceso vascular para hemodiálisis está aumentando en los últimos años debido a las características de los pacientes incluidos en terapia renal sustitutiva. Las bacteriemias relacionadas con los catéteres son uno de los principales problemas; la prevención es el principal objetivo para evitarlas. Diversos artículos cifran los episodios de bacteriemia en 1,6-5,5 bacteriemias/1.000 catéteres/día, con una media de 2,4-2,8 bacteriemias/1.000 catéteres/día. El principal pilar de la prevención es una estricta asepsia en el manejo de los catéteres durante las sesiones de hemodiálisis para evitar la colonización por bacterias de la luz vascular. El objetivo de nuestro estudio fue evaluar la incidencia de bacteriemias relacionadas con catéteres permanentes tras implantar un protocolo de manejo de catéteres en hemodiálisis.
Se incluyó a todos los pacientes portadores de catéter permanente subcutáneo de un centro periférico de hemodiálisis durante el año 2007. El protocolo de manejo consistía en la utilización de un campo estéril, uso de guantes estériles cada vez que hubiera que manejar el catéter, utilización de mascarilla por parte del personal de enfermería y por el paciente cada vez que las luces del catéter o las líneas estuviesen en contacto con el aire, limpieza de las conexiones del catéter antes de iniciar y al finalizar y de la zona del orificio de salida con clorhexidina. No se aplicó mupirocina ni ningún otro antibiótico tópico preventivo nasal ni en el orificio de salida. Se estudió a 17 pacientes con un tiempo medio de seguimiento de 254 ± 123 días. La media de edad fue de 70,9 años; 4 varones y 13 mujeres. La etiología de la IRCT fue desconocida en el 52,9 % de los casos, nefropatía diabética en el 17,7 %, nefropatía intersticial crónica en el 23,5 % y enfermedad poliquística autosómica dominante en el 5,9 %. La mediana del tiempo desde la colocación del catéter fue 244 (RI, 59,5-423) días. La localización fue, en el 64,7 % de los casos, yugular derecha; el 17,7 %, yugular izquierda; el 5,9 %, femoral derecha, y el 11,8 %, femoral izquierda. Se produjeron 8 episodios de bacteriemia durante el período de seguimiento, con una tasa de incidencia de 1,9 bacteriemias/1.000 catéteres/día; 3 episodios se produjeron en 2 pacientes con catéter yugular, 2 de ellos en una paciente con úlcera de decúbito en el trayecto del túnel subcutáneo proximal al cuff; 5 episodios en 3 pacientes con catéter permanente femoral. No hubo ninguna bacteriemia por Staphylococcus aureus; 4 hemocultivos fueron positivos para S. epidermidis, 1 cultivo positivo para Corynebacterium, 1 cultivo positivo para S. auricularis, y 2 cultivos fueron negativos. Sólo hubo que retirar un catéter por salida accidental del cuff coincidiendo con el episodio de bacteriemia.
Conclusiones: La tasa de incidencia de bacteriemia en nuestra unidad fue baja. Una estricta asepsia durante el manejo de los catéteres es fundamental para evitar la colonización de la luz vascular y la posible bacteriemia.
ACCESOS VASCULARES PARA PACIENTES INCIDENTES EN HEMODIÁLISIS
B. Romero, R.M. Ruiz-Calero, S. Barroso, R. Macías, E. García de Vinuesa y J.J. Cubero
Servicio de Nefrología. Hospital Infanta Cristina. Badajoz. España.
Introducción: La ausencia de acceso vascular desarrollado (AVD) al inicio de hemodiálisis (HD) se asocia a mayor morbimortalidad del paciente, y predispone a necesitar mayor número de accesos vasculares.
Objetivo: Valorar el tipo y la localización de acceso vascular en los pacientes incidentes en hemodiálisis, tiempo que tardan en conseguir AVD, número de catéteres temporales, relación con el seguimiento antes de la diálisis y características del paciente.
Material y metodos: Se estudió a los 64 pacientes incidentes durante el año 2007 en programa de hemodiálisis crónica en el Hospital Infanta Cristina.
Resultados: 64 pacientes (el 64 %, varones); mediana de edad, 66,5 años; con etiología más frecuente: vascular (26,5 %), diabetes (20,6 %), glomerulopatía (12,5 %) y no filiadas (15,6 %). El 70 % de los pacientes no tenían AVD al inicio; el 36 % no tenía seguimiento previo por nefrología. De los procedentes de prediálisis (n = 34), la mitad presentaba AVD; el más frecuente, FAV autóloga humerocefálica izquierda (n = 10). Los pacientes sin AV necesitaron 2,11 catéteres venosos centrales temporales, y tardaron 37,5 días en lograr AV definitivo. El tipo de AV definitivo en todos los pacientes fue: FAV autóloga (61 %) (la más frecuente, humerocefálica izquierda; 56,4 %), prótesis (8 %) y catéter tunelizado (30 %). No encontramos diferencias significativas entre sexo y AV definitivo, pero sí por grupo de edad, en que la mayor edad se relacionaba con el catéter tunelizado (p = 0,01 en mayores de 60 años). La etiología también estaba relacionada con el tipo de AV definitivo (p = 0,035). El 22 % de los pacientes sin AVD al inicio de HD han fallecido, y sólo un 5 % de los pacientes con AVD.
Conclusiones: En nuestro hospital un elevado número de pacientes inicia HD crónica sin AVD, incluidos los procedentes de prediálisis. La nefropatía isquémica hipertensiva y la diabetes fueron las dos causas principales de inicio de HD. El AV definitivo más frecuente, en general, fue la FAV humerocefálica izquierda, y en pacientes mayores, los catéteres tunelizados. Debido al corto período de seguimiento, se aprecia mayor mortalidad de los pacientes sin AVD, pero no significativa. Sería necesario completar el estudio a largo plazo con datos de comorbilidad. Para mejorar estos resultados sería conveniente implantar un sistema de control de calidad de accesos vasculares.
UTILIDAD DE LA ANGIOPLASTIA TRANSLUMINAL PERCUTÁNEA EN LAS COMPLICACIONES DEL ACCESO VASCULAR DE LOS PACIENTES CON INSUFICIENCIA RENAL CRÓNICA EN HEMODIÁLISIS
N. Marigliano-Cozzolinoa, M.A. Suárez-Santistebana, J.P. Marín-Álvareza, R. Carrera-Rodríguezb, S. Romaníb, J. Fernández-Portalesb, R. Novillo-Santanaa y A. Covarsí-Rojasa
aSección de Nefrología. Servicio de Cardiología. Hospital San Pedro de Alcántara. Cáceres. España.
bUnidad de Hemodinámica. Hospital San Pedro de Alcántara. Cáceres. España.
Introducción: El acceso vascular autólogo (AV) se considera de primera elección y la localización radiocefálica izquierda es la más utilizada. Conseguir un acceso vascular seguro, de larga duración y que permita una dosis de diálisis adecuada sigue siendo uno de los retos de la nefrología actual. Las complicaciones de los AV representan, en los pacientes de hemodiálisis (HD), la mayor causa de morbilidad y uno de los motivos de ingreso de mayor frecuencia. El tratamiento de las estenosis y/o trombosis del AV presenta, según las guías DOQI de la National Kidney Foundation y de las normas elaboradas por la Sociedad Española de Nefrología, diferentes opciones: a) angioplastia transluminal percutánea (ATP); b) revisión quirúrgica; c) realización de nuevo AV, y d) colocación de AV transitorio/permanente. La trombosis de los AV constituye, en términos de frecuencia, la complicación más importante. Su tratamiento, al contrario de la infección, no implica inexorablemente la pérdida del AV.
Objetivos: Se presentan los resultados de una revisión retrospectiva de las complicaciones de los AV (trombosis, estenosis/mal funcionamiento) observados en nuestra sección desde el 31-1-2006 al 31-3-2008 (total, 26 meses).
Material y métodos: Revisamos un total de 57 pacientes (25 mujeres y 32 varones), con una media de edad de 65,6 (intervalo, 27-84) años, con un tiempo medio en HD de 39,3 meses. La etiología de la IRC fue: glomerulonefritis crónica, 8 (14 %); nefropatía túbulo-intersticial, 9 (15,8 %); nefropatía diabética, 14 (24,6 %); nefroangiosclerosis, 5 (8,8 %); poliquistosis renal, 8 (14 %); etiología no filiada, 13 (22,8 %). La trombosis se considero como una urgencia, mientras que la estenosis del AV se revisó de forma programada. El rescate de los AV mediante ATP se realizó en la unidad de hemodinámica de nuestro hospital.
Resultados: Se trataron un total de 59 AV: 20 (33,9 %) FAVI radiocefálica, 10 (16,9 %) FAVI húmero-basílica, 20 (33,9 %) FAVI húmero-cefálica y 9 (15,2 %) FAVI protésicas. Se realizaron 81 procedimientos, 48 (75 %) recuperaron función; de éstos, 22 (37,3 %) fueron trombosis y 26 (44 %), estenosis. Un total de 27 (45,8 %) procedimientos fueron infructuosos tras ATP, 6 se descartaron de forma inicial tras realizar fistulografía. Se han presentado sólo 2 complicaciones: una perforación de vena cefálica, que requirió cirugía vascular de urgencia, y una rotura venosa proximal, que se solucionó con colocación de stent.
Conclusiones:
1. La estenosis/mal funcionamiento del AV fue la causa más frecuente de intervención y fue el procedimiento más rentable.
2. La reparación de las estenosis ha representado una medida eficaz para la recuperación de la permeabilidad del AV (> 50 %).
3. La indicación de ATP en nuestros pacientes ha permitido la recuperación de un alto porcentaje de AV malfuncionantes y trombosadas, con lo que se evitan las pérdidas y las posibles complicaciones derivadas de la realización de nuevos AV.
4. Existe controversia acerca de qué procedimiento sería el más adecuado y a quién le corresponde actuar en cada caso para realizar la repermeabilización.
TROMBECTOMÍA MECÁNICA DEL ACCESO VASCULAR
Antonio Pinar, Geovani Valencia, Sara Anaya, Miguel Ángel Zarca, Mazine Bennouna, Carmen Vozmediano, Minerva Arambarri y Francisco Rivera
Introducción: El correcto funcionamiento del acceso vascular (AV) en hemodiálisis es esencial para una mayor supervivencia y mejor calidad de vida. La trombosis del AV es una complicación frecuente. El éxito de la trobectomía en fístulas protésicas es mayor que en fístulas autólogas, aunque cada vez son más los estudios que minimizan dichas diferencias.
Objetivo: Evaluar el éxito a corto y medio plazo de la trombectomía mecánica de fístulas autólogas y protésicas.
Material y métodos: Estudio retrospectivo. Revisamos las trombectomías mecánicas realizadas desde el 1-4-2005 hasta el 31-1-2008 por el servicio de radiología intervencionista. Evaluamos las características basales de los pacientes, el éxito inmediato, permeabilidad a los 30, 60 y 90 días, estenosis residual, retrombosis y supervivencia. Los datos fueron analizados con SPSS para Windows 10.1.
Resultados: Se realizaron 60 trombectomías en 44 pacientes, 25 fístulas autólogas y 35 protésicas. Media de edad, 74,5 años; el 58,3 %, varones; el 38,3 %, diabéticos; la media de tiempo en hemodiálisis, 3,94 ± 4,2 años. La trombectomía fue realizada de forma inmediata en 15 % de los casos; a las 24, 48 y más de 72 h en el 50, el 18 y el 6,7 %, respectivamente. El 86,7 % de las trombectomías fueron exitosas, sin diferencias entre el tipo de AV y el éxito de la intervención. Las trombectomías exitosas se realizaron en una media de 1,35 ± 1,22 días desde la trombosis, mientras que las no exitosas, en 2,7 ± 1,7 días (p = 0,006). No hubo complicaciones relevantes de la intervención. Encontramos relación inversamente proporcional entre permeabilidad del AV a los 30, 60 y 90 días con el tiempo que se tardó en realizar la trombectomía (p < 0,005). Hubo retrombosis en el 73,7 %, con una supervivencia media del AV de 5 meses (1 día-32,5 meses), sin diferencia entre autólogas y prótesis. La estenosis residual se relacionó con una mayor tasa de retrombosis (p < 0,0001). No se evidenciaron diferencias entre edad, sexo, diabetes y AV con éxito, estenosis residual, retrombosis, permeabilidad a los 30, 60 o 90 días y supervivencia del acceso. Dos pacientes murieron por causas no relacionadas con el procedimiento al cabo de 4 y 6 meses.
Conclusiones: La trombectomía mecánica es segura y eficaz en el tratamiento de la trombosis de las fístulas autólogas y protésicas. La precocidad en la realización de esta técnica aumenta la probabilidad de éxito. La supervivencia que aporta esta intervención podría permitir a los clínicos preparar al paciente para una nueva fístula, y evitar la utilización de catéteres.