El déficit de yodo es considerado un problema de salud pública. El estado nutricional de yodo de una población debería determinarse periódicamente.
ObjetivoConocer el estado de nutrición de yodo en Asturias y su relación con el uso de sal yodada y con otros parámetros sociodemográficos y nutricionales.
Material y métodosEstudio observacional descriptivo en una muestra aleatorizada de población escolar de 5 a 14 años, determinando yoduria mediante cromatografía líquida de alta resolución. Previamente, la familia de cada niño respondía una encuesta sobre consumo de lácteos, pescado, sal yodada y datos sociodemográficos.
ResultadosSe estudió a 705 escolares (51,1% niñas), con una edad media de 9,9 años (DE 2,6). La yoduria media fue 204,1μg/L (DE 120,6), la mediana 180,7μg/L (P25-P75: 124-252,3μg/L; rango intercuartílico 128,3μg/L), en un total de 620 determinaciones válidas. La proporción de niños con yodurias<100μg/L fue del 16,6% del total y con yodurias muy bajas (<20μg/L) del 0,2%. Se consumía sal yodada en el 69,3% de los hogares y todos los comedores escolares la utilizaban. El consumo de lácteos se relacionó significativamente con la yoduria (p<0,0005).
ConclusiónLa nutrición de yodo en escolares asturianos es adecuada, aunque aún queda lejos el objetivo del 90% de consumo de sal yodada en los hogares. El adecuado estado de nutrición de yodo podría deberse a otras fuentes, como el consumo de lácteos. Son necesarias campañas de salud pública para fomentar el consumo de sal yodada en nuestra población, así como la evaluación periódica del estado nutricional de yodo.
Iodine deficiency is a public health problem, and iodine nutritional status should therefore be regularly measured.
ObjectiveTo ascertain iodine nutritional status in Asturias and its relation to use of iodized salt and to other sociodemographic and nutritional parameters.
Material and methodsA descriptive, observational study was conducted in a random sample of schoolchildren aged 5 to 14 years, in whom urinary iodine levels were measured by high-performance liquid chromatography. Families completed a survey on use of iodized salt, consumption of dairy products and fish, and sociodemographic data.
ResultsThe study sample consisted of 705 schoolchildren (51.1% females) with a mean age of 9.9 years (SD 2.6). In a total of 620 valid measurements, mean urinary iodine level was 204.1 μg/L (SD 120.6), while the median value was 180.7 μg/L (P25-P75: 124-252.3 μg/L, interquartile range 128.3 μg/L). Urinary iodine levels were <100 μg/L in 16.6% of children, and very low (<20 μg/L) in 0.2%. Iodized salt was used in 69.3% of all households, and in all school canteens. Consumption of dairy products was significantly associated to urinary iodine levels (P<.0005).
ConclusionIodine nutrition of Asturian schoolchildren is adequate, although the target of use of iodized salt in 90% of households is still far away. Adequate iodine nutrition may be due to other sources, such as dairy products. Public health campaigns are required to promote iodized salt consumption. Regular assessment of iodine nutritional status is also needed.
El yodo es un micronutriente esencial para la síntesis de hormonas tiroideas y su déficit tiene múltiples efectos en el ser humano. Hasta hace unos años el problema de la deficiencia de yodo se centraba básicamente en el bocio endémico1, pero en las últimas décadas las investigaciones llevadas a cabo en varios países han demostrado que además del bocio existen los llamados trastornos por déficit de yodo (TDY), que incluyen entre otros el aumento de la mortalidad neonatal y el número de abortos, anomalías congénitas con daño neuromotor permanente, defectos de audición y disminución de la capacidad intelectual y del crecimiento2. De hecho, la OMS considera3 que la carencia de yodo es la principal causa prevenible mundial de lesión cerebral en el feto y el lactante, y del retraso psicomotor en los niños pequeños.
La carencia de yodo es un problema de salud pública de origen geológico. El déficit de yodo afecta a una parte importante de la población mundial: los TDY constituyen una de las enfermedades carenciales más frecuentes. Por ello, los programas de prevención contra los TDY deberían incluirse en toda política sanitaria nacional. Por otra parte, la yodación universal de la sal constituye la mejor estrategia para controlar el déficit de yodo y ha demostrado claramente ser coste-efectiva4.
En los últimos años se han producido grandes avances en la lucha para la eliminación del déficit de yodo. En 1993, la OMS calculaba que a nivel mundial los TDY afectaban a 110 países5, mientras que estudios más recientes estiman en 30 el número de países con deficiencia de yodo6. Además, el 71% de la población mundial tiene acceso a la sal yodada, a diferencia del 20% en 19907. Debido a que muchos países han eliminado o se están acercando al objetivo de erradicación del déficit de yodo, los esfuerzos actualmente se centran en mantener este objetivo. Para ello, los programas de promoción de consumo de sal yodada deberían realizarse periódicamente, promovidos por las instituciones gubernamentales, con evaluaciones periódicas de su impacto en la población8. Los niños de áreas yododeficientes son vulnerables incluso a periodos cortos de interrupción del uso de sal yodada9. De ahí que en 2005 la OMS recomendara la evaluación de los programas de yodoprofilaxis con una periodicidad de al menos cada 3 años10.
Para la evaluación del déficit de yodo en una población se han ido cambiado gradualmente los métodos utilizados: se sustituyó la presencia de bocio, usada ampliamente en el pasado, por la concentración urinaria de yodo y el porcentaje de consumo habitual de sal yodada en los hogares8. Para considerar que la deficiencia de yodo está erradicada, la OMS, UNICEF y el ICCIDD creen necesario que se cumplan los siguientes objetivos11: más del 90% de los hogares deben consumir sal yodada habitualmente, menos del 50% de los escolares deben presentar yodurias inferiores a 100μg/L y menos del 20% yodurias inferiores a 50μg/L.
De acuerdo con las recomendaciones de la OMS sobre la evaluación de los programas de yodoprofilaxis y su impacto, son precisos estudios epidemiológicos periódicos sobre población escolar para conocer la situación actual de nutrición de yodo.
En el presente trabajo nos planteamos los siguientes objetivos:
- 1.
Conocer el estado actual de la nutrición de yodo en nuestra comunidad, determinando la yoduria en la población escolar.
- 2.
Conocer si Asturias cumple los objetivos propuestos por la OMS de erradicación de los trastornos por deficiencia de yodo.
- 3.
Valorar si existen otros parámetros que podrían influir en el estado nutricional de yodo, además del consumo de sal yodada.
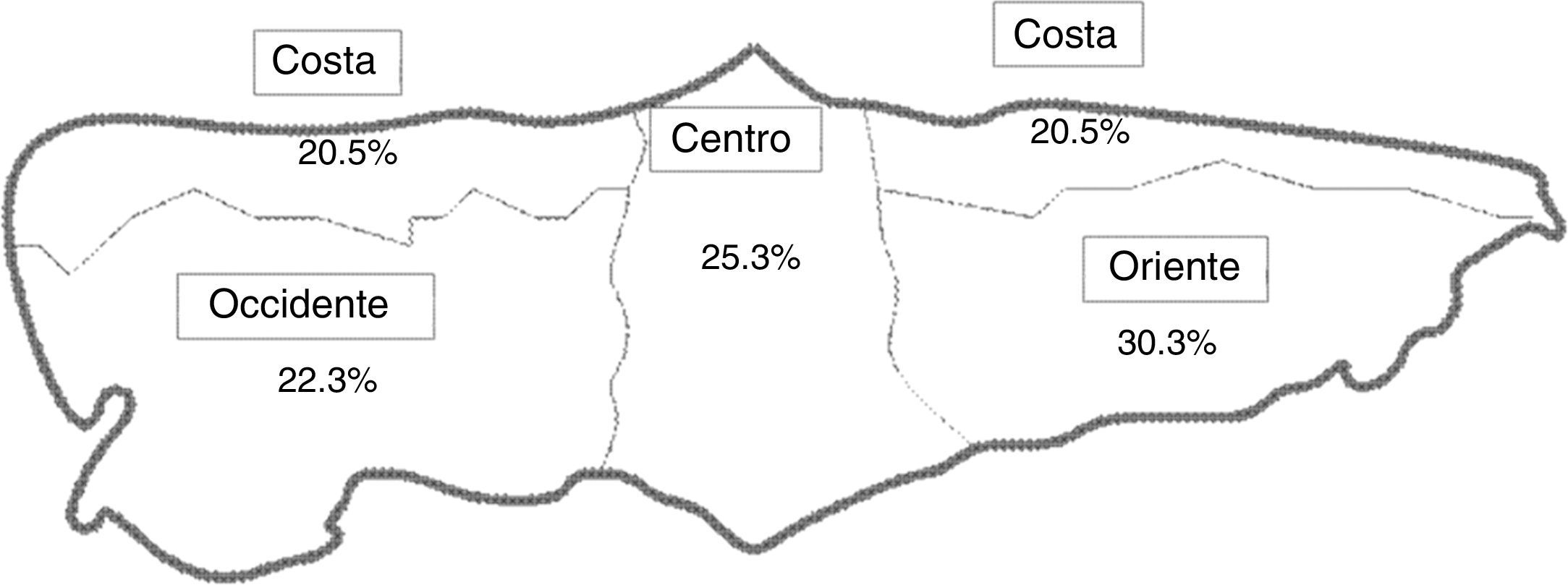
Se realizó un estudio observacional descriptivo sobre la población escolar asturiana del curso 2009-2010. El estudio fue aprobado por el Comité de Ética del Hospital Universitario Central de Asturias. Se utilizó una división geográfica de Asturias en 4 zonas (occidental interior, oriental interior, costa y centro) para poder realizar comparaciones.
La población total a estudio era de 74.837 escolares de 5 a 14 años distribuidos en un total de 232 centros escolares. La unidad de análisis considerada ha sido la escuela y, dentro de ella, se incluyó a todos los niños matriculados en los cursos de 1.° a 6.° de Primaria y de 1.° y 2.° de ESO, para cubrir todas las etapas de la edad escolar.
Se realizó un muestreo por conglomerados, se estratificó la muestra inicialmente según esas 4 zonas y seleccionamos 30 escuelas al azar (27 públicas y 3 privadas) distribuidas en cada una de dichas áreas geográficas.
Para conocer la yoduria media en dicha población con una seguridad del 95% y una precisión de±10μg/L, aplicando la fórmula para el cálculo del tamaño muestral, se necesitarían 382 escolares (fórmula aplicada para población finita).
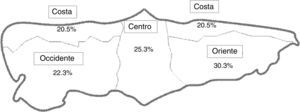
El número total de niños seleccionados en primera instancia, antes de las pérdidas del estudio, mediante este muestreo fue de 932 escolares. El número final de niños estudiados fue de 705 escolares (0,94% del total de la población escolar asturiana y el 75,4% de la selección inicial), lo que nos permite minimizar el margen de imprecisión del cálculo estadístico. En la figura 1 se muestra el mapa de división geográfica y la proporción de escolares por zona.
Una vez seleccionada la muestra, se envió a los centros la lista de alumnos seleccionados, los impresos de solicitud de permiso paterno y una breve encuesta que debía ser contestada por las familias con información sociodemográfica (lugar de procedencia, nivel de estudios y profesión de ambos progenitores), consumo diario del escolar de vasos de leche y yogures, así como frecuencia de consumo semanal de queso, pescado, verduras y huevos. Se preguntaba, asimismo, por el uso habitual de sal yodada en el domicilio. Además, se verificó en los centros la utilización de sal yodada en el comedor escolar.
El trabajo de campo consistió en:
- •
Medición de talla y peso en tallímetro y báscula seca.
- •
Determinaciones de laboratorio: se recogió una muestra de orina para determinar el yodo en orina a todos los escolares. Las muestras se almacenaron congeladas en envases de plástico hermético hasta su procesamiento para determinación de yodo mediante cromatografía líquida de HPLC-ECD (High-Performance Liquid Chromatography de pares iónicos por detección electroquímica). Se utilizó un cromatógrafo Agilent 1200 con detector electroquímico BioRad 1640 y columna Waters Resolve C18, 3,9×150mm. El análisis se realizó en el departamento de Bioquímica Clínica del Hospital Universitario Central de Asturias. La precisión intraensayo fue del 4,8%, con un error sistemático de −4,49%, mientras que la precisión interensayo fue del 5,45%, con un error sistemático de −3,73%. Se realizaron comparaciones con el método de Benotti y Benotti y se obtuvo una buena correlación, lo que significa que los resultados entre ambas técnicas eran comparables12.
La recogida de muestras tuvo lugar entre diciembre de 2009 y mayo de 2010 en las propias escuelas.
Para el procesamiento de los datos se utilizó el programa SPSS versión 15.0. Los valores se han descrito como media±desviación estándar, o como mediana y rango intercuartílico (RIC) si no seguían una distribución normal. Se utilizó el test de U Mann-Whitney y el test de Kolmogorov-Smirnov para las comparaciones. Para correlaciones se utilizó el el coeficiente de correlación de Pearson o Spearman en función de las variables en estudio.
Para todas las pruebas se aceptó un nivel de significación inferior a 0,05 en contraste bilateral.
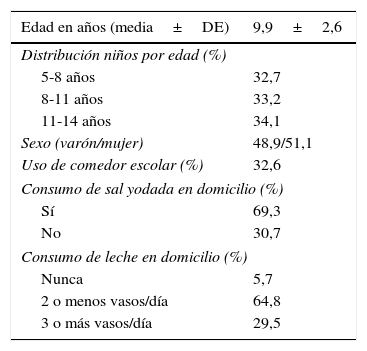
ResultadosSe estudió un total de 705 escolares (51,1% niñas), con una edad media de 9,9 años (DE 2,6) y un rango de 5 a 14 años. Las principales características demográficas y de consumo de leche y sal yodada se muestran en la tabla 1.
Datos demográficos y de consumo de sal yodada y leche de la población escolar estudiada
| Edad en años (media±DE) | 9,9±2,6 |
|---|---|
| Distribución niños por edad (%) | |
| 5-8 años | 32,7 |
| 8-11 años | 33,2 |
| 11-14 años | 34,1 |
| Sexo (varón/mujer) | 48,9/51,1 |
| Uso de comedor escolar (%) | 32,6 |
| Consumo de sal yodada en domicilio (%) | |
| Sí | 69,3 |
| No | 30,7 |
| Consumo de leche en domicilio (%) | |
| Nunca | 5,7 |
| 2 o menos vasos/día | 64,8 |
| 3 o más vasos/día | 29,5 |
La yoduria media fue de 202,5μg/L (DE 114), con una mediana de 180,7μg/L (P25-P75: 124-252,3μg/L; RIC 128,3μg/L), en una muestra de 620 determinaciones válidas (no se obtuvo autorización familiar para la obtención de muestra urinaria en 85 escolares). No hubo diferencias significativas en los niveles de yodo urinario entre sexos (mediana de yoduria en niños 184,9μg/L y en niñas 175,8μg/L; p=0,26).
Entre las 4 zonas geográficas diferentes tampoco se encontraron diferencias estadísticamente significativas en la mediana de yoduria: centro 182,7μg/L; costa 176,1μg/L; occidente 183,2 y oriente 183,3μg/L (p=0,46).
Se comprobó que todos los comedores escolares usaban sal yodada y que el 69,3% de los hogares asturianos (intervalo de confianza [IC] del 95% 65,3-72,1%) la consumían habitualmente y de una forma homogénea en toda Asturias: centro 69,1%; costa 68,4%; occidente 74,7% y oriente 66,4% (p=0,40).
La yoduria de los escolares que utilizaban el comedor escolar fue significativamente superior a la de los que no lo utilizaban (mediana 194,1 y 176,8μg/L, respectivamente; p = 0,031).
Los escolares que consumen sal yodada en el domicilio de manera habitual tienen una yoduria significativamente superior (mediana 194μg/L) a los que no la usan (mediana 154μg/L; p<0,0005).
La proporción de niños con yodurias bajas (<50μg/L) es del 2,5% (IC del 95%: 1,04-3,15%) y de yodurias muy bajas (<20μg/L) de tan solo el 0,2% del total (un único caso procedente del occidente asturiano).
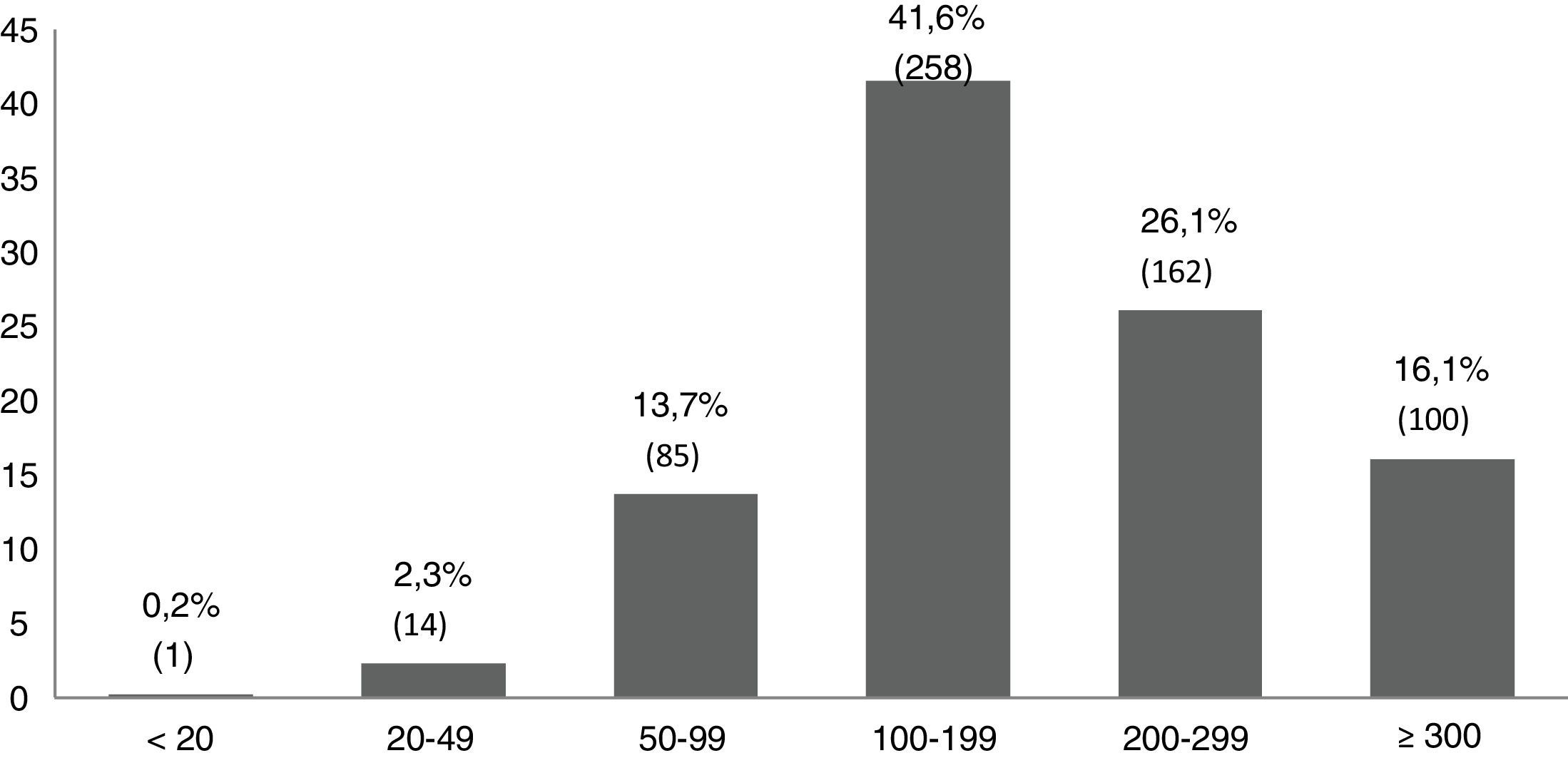
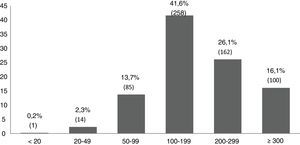
El 16,1% (IC 95%: 13,2-19%) del total presentaba yoduria inferior a 100μg/L. En la zona occidental interior el porcentaje de escolares con yodurias inferiores a 100μg/L fue superior al observado en la zona costa (22 frente a 11,2%; p<0,0001). Las zonas centro y oriente presentaban similar proporción de escolares con yodurias <100μg/L (17 frente a 17,2%). La figura 2 muestra la distribución de la yoduria en diferentes intervalos epidemiológicos recomendados por la OMS10.
Representación gráfica de la distribución de yoduria de los escolares asturianos en intervalos epidemiológicos recomendados por la OMS10.
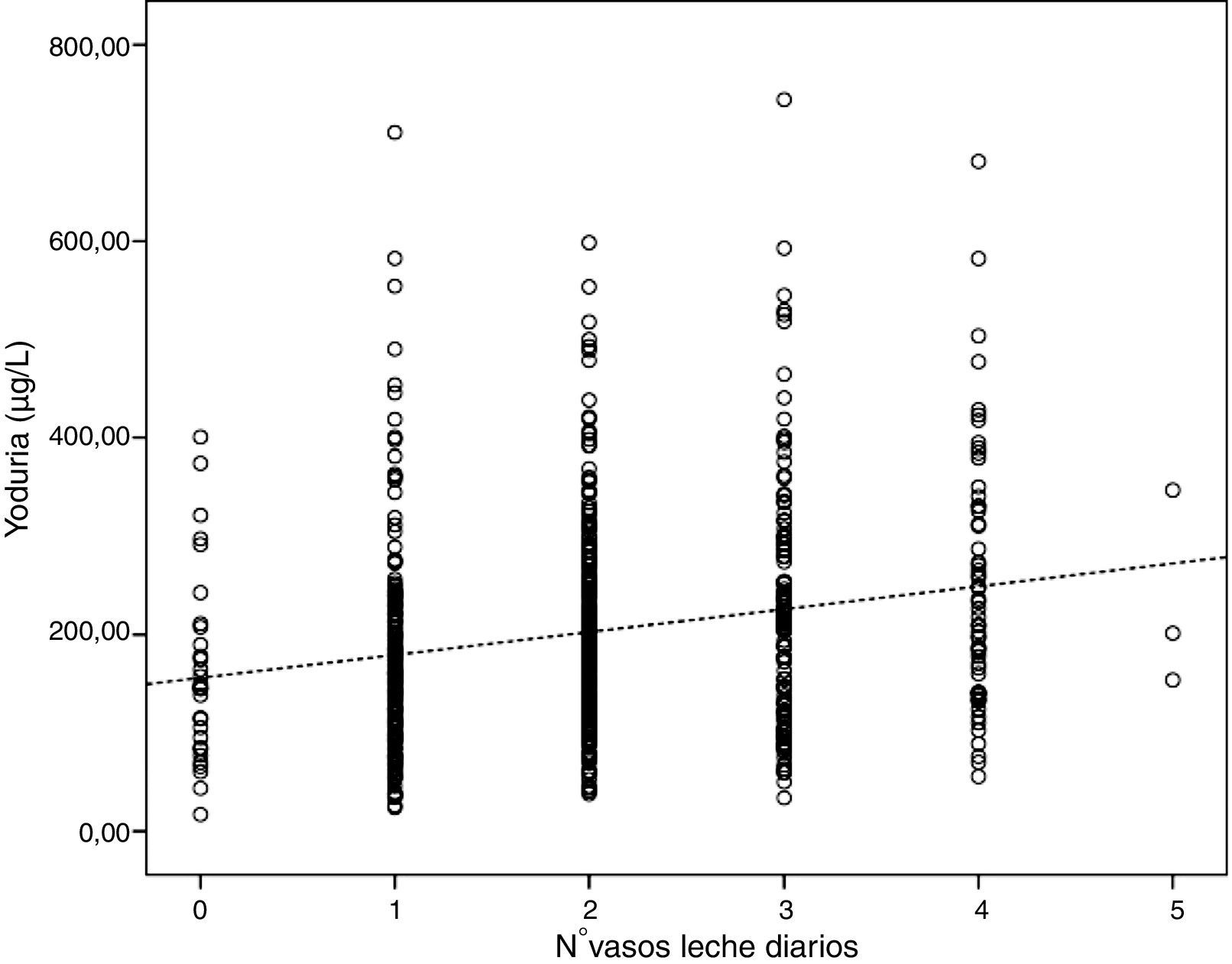
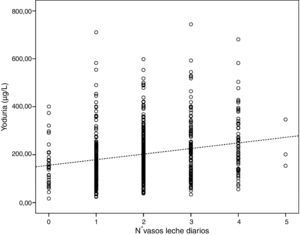
El consumo de leche se relacionó de forma significativa con la yoduria, que aumentaba proporcionalmente en función de la cantidad diaria de vasos de leche (p<0,0001, fig. 3). Por cada vaso de leche consumido diario, la yoduria media aumentaba 24μg/L. Estas diferencias no se encontraron en función de las raciones semanales de otro tipo de alimentos, tales como pescado, huevos o verdura.
En función del momento del año de la recogida de muestras, hubo diferencias en los niveles de yoduria, con valores significativamente más bajos en los meses de invierno (mediana 173μg/L; RIC 128,25) que los obtenidos en los meses de primavera (mediana 198μg/L; RIC 138,27; p=0,006).
No se encontraron diferencias en el estado nutricional de yodo de los escolares en relación con el nivel de estudios o el país de procedencia de ambos progenitores.
DiscusiónLa deficiencia de yodo en la dieta es, tras la inanición extrema, la causa nutricional más frecuente de retraso mental prevenible. En áreas con deficiencia grave de yodo, puede observarse hipotiroxinemia materna y fetal debido a este déficit, lo cual conllevará daños en el desarrollo neurológico fetal13. En las sociedades desarrolladas la yodación universal de la sal suele ser la medida más eficaz para la corrección de los TDY10. Las recomendaciones diarias de ingesta de yodo están bien establecidas (tabla 2)14.
Recomendaciones de ingesta de yodo diaria por grupos de edad (OMS)10
| Etapa de la vida | Ingesta de yodo al día (μg/día) |
|---|---|
| 0-6 años | 90 |
| 6-12 años | 120 |
| >12 años y adultos | 150 |
| Embarazo y lactancia | 250 |
En los últimos años, en España las autoridades sanitarias han generado iniciativas legislativas y educativas dirigidas a aumentar el consumo de yodo en nuestra población15 (por ejemplo, con la obligación del uso de sal yodada en los comedores escolares en Galicia, Asturias y Andalucía); sin embargo, tal y como especifica la OMS, no basta con legislar e instaurar medidas para asegurar una ingesta de yodo adecuada, sino que deben establecerse diferentes acciones para conocer periódicamente el resultado de dichas actuaciones.
Asturias es la comunidad autónoma donde se han realizado el mayor número de estudios dentro del programa de erradicación de los TDY. En el primer estudio realizado en Asturias en 198216, se evidenció un claro déficit de yodo, con una yoduria media en escolares de 63,5μg/L. Posteriormente, en 1983 se publicó el Real Decreto 1424/1983 del 27 de abril, que aprobaba la reglamentación técnico-sanitaria para la obtención, circulación y venta de sal y salmueras comestibles, y se definía la sal yodada. Tras esto se realizó una campaña informativa para el uso de sal yodada, dirigida a la población y al personal sanitario, promovida por la Consejería de Sanidad del Principado de Asturias. Desde entonces se han realizado otros 4 estudios incluyendo el presente para evaluar y reforzar dichas campañas.
En función de la yoduria registrada en nuestro estudio (mediana 180,7μg/L), podemos afirmar que Asturias tiene una suficiente nutrición de yodo (yoduria mediana superior a 100μg/L y<50μg/L en menos del 20% de los casos), con solo un 16,1% de los escolares con yoduria<100μg/L. Este grado de nutrición se mantiene desde el año 1992. Así, hemos pasado de tener yodurias inferiores a 100 en el 84,8% de los escolares en el año 1982 al 16,1% en la actualidad, lo que confirma la eficacia de estas campañas.
En cuanto al consumo de sal yodada en los hogares asturianos, se objetiva una cifra inferior a las recomendaciones actuales (69,3% de los hogares refieren consumirla habitualmente). Son cifras bastante inferiores a dicho objetivo del 90% y ha disminuido discretamente con respecto al último estudio realizado en Asturias en el 200017, cuando se consumía en el 75% de los hogares.
Aun así, con respecto a otras regiones del país, Asturias presenta un consumo sensiblemente superior a la mayoría de los estudios, con frecuencias de consumo de sal yodada inferiores al 60% en Madrid18 y País Vasco19. Con respecto a los estudios realizados a nivel nacional, son resultados bastante acordes con los hallados en el Tirokid20 con consumo en el 69,8% de los hogares. En el estudio Di@bet.es21 el consumo de sal yodada fue sensiblemente inferior (43,9%) aunque la población incluida era exclusivamente adulta. Por tanto, es obligatorio realizar periódicamente campañas sanitarias para promover el consumo de sal yodada entre toda la población.
Las principales fuentes alimentarias de yodo en muchos países industrializados son la sal yodada y algunos alimentos enriquecidos en yodo durante su producción y procesamiento, especialmente la leche, esta última debido a la utilización de piensos yodados y al uso de desinfectantes con yodo en las ubres del animal19. Además, la yodación de la sal es la mejor y más barata estrategia para la erradicación y prevención de los TDY. La OMS y el ICCIDD promueven como objetivo que el 90% de los hogares la utilicen de manera regular22.
A pesar de esta baja implantación en el consumo de sal yodada, el estado nutricional de yodo en los escolares asturianos continúa siendo adecuado: se objetivan valores de yoduria apropiados incluso en escolares que no utilizaban sal yodada en su domicilio (mediana 154μg/L), por lo que podrían existir otras fuentes distintas de yodo además de la utilización de sal yodada en el hogar. El consumo universal de sal yodada en los comedores escolares utilizados por el 32,6% de los niños estudiados constituye otra de las posibles fuentes de yodo diferentes de la utilización de sal yodada en la vivienda, y podría contribuir al adecuado estado de nutrición de yodo de la población estudiada.
La leche y los lácteos, por la cantidad y la frecuencia de su consumo, se han convertido en vehículos que proporcionan una parte considerable del yodo alimentario en diversos países. En un estudio realizado en España con diferentes marcas de leche de vaca, se registraron concentraciones que oscilaron entre los 200 y los 270μg/L de leche23. En Europa se llevan tomando medidas de profilaxis con yodo en el ganado desde hace 80 años24. En España, los trabajos realizados con escolares en la zona de la Axarquía25, País Vasco19 y, más recientemente, el estudio Tirokid20 de ámbito nacional, muestran relación entre el consumo de lácteos y el estado nutricional de yodo. El consumo de lácteos se ha visto también directamente relacionado con la yoduria: puede haber contribuido de forma no controlada a este nivel de nutrición de yodo y se confirma como otra fuente importante de este micronutriente, como también se ha comprobado en población gestante26.
Cabe destacar la diferencia en las yodurias encontradas de carácter estacional. Los resultados pusieron de manifiesto que la mediana de yoduria no fue constante a lo largo del año, con niveles más bajos en los meses de diciembre a febrero (173μg/L), frente a los meses primaverales de marzo a mayo (198μg/L). Estas diferencias de tipo estacional se han encontrado en otros estudios, aunque no en la misma dirección, ya que en la mayor parte de los estudios en los que se ha evaluado, como el del País Vasco19, las yodurias más elevadas fueron en los meses de invierno. Esta variación, en un principio, se atribuye a la mayor utilización de piensos yodados en los meses de invierno por la falta de pastos. Revisada la literatura científica, no hemos encontrados estudios poblacionales amplios que ofrezcan datos sobre la variación estacional, quizá porque la mayoría son realizados en un periodo corto de tiempo, lo que no permite observar variaciones de la yoduria a lo largo del año.
Debemos resaltar que una de las limitaciones de nuestro estudio fue que tanto el consumo de sal yodada como el de lácteos fueron determinados mediante encuesta contestada por las familias de los escolares incluidos y no comprobado «in situ», como en el trabajo de Arrizabalaga et al.19.
Concluimos que la nutrición de yodo en la población escolar asturiana es suficiente en la actualidad, si bien el consumo de sal yodada aún está lejos del objetivo de la implantación en el 90% en los hogares. Aun así, existen otras fuentes alimentarias de yodo, como la leche, que han contribuido a mantener este grado de nutrición. El desarrollo de campañas de educación sanitaria y salud pública que potencien y favorezcan el consumo de sal yodada en los hogares y, sobre todo, la evaluación periódica de dichas campañas siguen siendo medidas absolutamente necesarias para conseguir la total erradicación de los TDY.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.