El hipoparatiroidismo permanente es la complicación a largo plazo más prevalente tras una tiroidectomía total, siendo responsable de una importante morbilidad y de necesidad de tratamiento sustitutivo a largo plazo. El objetivo de este estudio fue determinar si el valor de la hormona paratiroidea intacta (PTHi) en el primer día postoperatorio tras una tiroidectomía total es un buen predictor de hipoparatiroidismo permanente.
Material y métodosEstudio retrospectivo de observación en el que se analizaron todos los pacientes intervenidos de tiroidectomía total entre enero de 2009 y diciembre de 2014. Se recogieron los valores de PTHi y calcio sérico en el primer día postoperatorio, y todos los pacientes tuvieron un seguimiento mínimo de un año.
ResultadosSe incluyeron 481 pacientes con una edad media de 53±14 años, el 82% de los cuales eran mujeres. La causa más frecuente de tiroidectomía fue el bocio multinodular (75%), seguido del carcinoma papilar de tiroides (15%). La complicación precoz más frecuente fue la hipocalcemia transitoria (49%), y a largo plazo fue el hipoparatiroidismo permanente (6%). El estudio estadístico mediante curvas ROC mostró que la PTHi en el primer día postoperatorio es un buen predictor de hipoparatiroidismo permanente (área bajo la curva de 0,87; IC 95%: 0,84-0,91). Valores de 5pg/ml presentan una sensibilidad del 95%, una especificidad del 77%, un valor predictivo positivo del 21,6% y un valor predictivo negativo del 99,6%.
ConclusionesLa PTHi en el primer día postoperatorio de la tiroidectomía total es un predictor útil de hipoparatiroidismo permanente gracias a su alto valor predictivo negativo. Valores de PTHi>5 pg/ml excluyen prácticamente la presencia de hipoparatiroidismo permanente.
Permanent hypoparathyroidism is the most common long-term complication after total thyroidectomy, causing significant morbidity and requiring long-term replacement therapy. Our study objective was to assess whether intact parathyroid hormone (iPTH) levels on the first day after total thyroidectomy are a good predictor of permanent hypoparathyroidism.
Patients and methodsA retrospective observational study of all patients undergoing total thyroidectomy between January 2009 and December 2014. iPTH and calcium levels were measured the first day after surgery. Patients were followed up for at least one year after surgery.
ResultsThe study group consisted of 481 patients with a mean age of 53±14 years, 82% of them females. The most common reason for thyroidectomy was multinodular goiter (75%), followed by papillary thyroid cancer (15%). Transient hypocalcemia was the most common early complication after total thyroidectomy (49%), and permanent hypoparathyroidism was the most common long-term complication (6%). ROC curve analysis showed that iPTH level on the first postoperative day was a good predictor of permanent hypoparathyroidism (area under the curve 0.87; 95% CI: 0.84-0.91). Cut-off iPTH levels of 5pg/mL had 95% sensitivity, 77% specificity, 21.6% positive predictive value, and 99.6% negative predictive value.
ConclusionsiPTH level on the first day after total thyroidectomy is a useful predictor of permanent hypoparathyroidism because of its high negative predictive value. Serum iPTH levels >5pg/mL virtually exclude presence of permanent hypoparathyroidism.
La hipocalcemia, la parálisis recurrencial o la reintervención por hemorragia son las 3 complicaciones más frecuentemente asociadas a la cirugía tiroidea, siendo el hipoparatiroidismo permanente la complicación a largo plazo más prevalente, responsable de una importante morbilidad y de necesidad de tratamiento sustitutivo a largo plazo.
El hipoparatiroidismo permanente posquirúrgico es provocado por la lesión de las glándulas paratiroideas al realizar una tiroidectomía total, ya sea por su extirpación inadvertida, daño directo o su desvascularización1. Los factores de riesgo asociados descritos en la literatura son: la linfadenectomía asociada a la tiroidectomía por enfermedad maligna2,6, la duración prolongada de la cirugía (superior a 120min)6, el volumen de cirugía tiroidea llevada a cabo por el cirujano3, la enfermedad de Graves5, los pacientes con tiroiditis9, la reintervención por sangrado o la identificación de menos de dos glándulas paratiroideas10.
Según el metaanálisis publicado por Edafe et al. en 2014, la hipocalcemia transitoria presenta una prevalencia del 19-38% y unas tasas de hipoparatiroidismo permanente que oscilan entre el 0 y el 3%10, aunque estos resultados son muy variables en la literatura debido a la diferencia de criterios y valores límite que determinan dichas complicaciones.
Por otra parte, diferentes estudios han demostrado que el descenso de la hormona paratiroidea intacta (PTHi) por debajo del rango de normalidad en el postoperatorio inmediato (menos de 24h) de una tiroidectomía total es un indicador fiable para predecir hipocalcemia transitoria posquirúrgica11,12-14. Esto es debido a que la PTHi tiene una vida media corta (de 2 a 5min) y un rápido recambio plasmático (por metabolismo hepático y renal), lo que la convierte en un buen marcador de función paratiroidea8.
Así, se han planteado diversos protocolos para el inicio precoz del tratamiento sustitutivo de la hipocalcemia transitoria con calcio y vitamina D, pero son pocos los estudios que han analizado el papel de la medición postoperatoria de la PTHi en la predicción del desarrollo de hipoparatiroidismo permanente1,7-9.
El principal objetivo de este estudio fue determinar si el valor de la PTHi en el primer día postoperatorio tras una tiroidectomía total puede ser útil para predecir qué pacientes van a presentar un hipoparatiroidismo permanente, evitar los riesgos asociados al desarrollo de hiper o hipocalcemia, e individualizar los tratamientos.
Material y métodosPacientes y métodosSe incluyeron todos los pacientes intervenidos de tiroidectomía total en el Hospital Universitario Puerta de Hierro de Majadahonda (Madrid), entre enero de 2009 y diciembre de 2014. Se recogieron las características basales y evolutivas de la historia clínica, incluyendo los datos demográficos, el diagnóstico preoperatorio y las complicaciones posquirúrgicas.
La intervención quirúrgica realizada en todos ellos fue una tiroidectomía total según la técnica estándar, completando con linfadenectomía central y/o lateral en los carcinomas de tiroides que lo precisaran según criterio médico. El procedimiento fue llevado a cabo por cirujanos especialistas en cirugía endocrina, o residentes de cirugía general tutelados por estos.
Los criterios de inclusión fueron: todos aquellos pacientes intervenidos en nuestro centro de tiroidectomía total por enfermedad tiroidea benigna, maligna o profiláctica por mutación del oncogén RET. Se excluyeron aquellos pacientes con hemitiroidectomía previa en quienes se completara la tiroidectomía total en un segundo tiempo, o cualquier otra cirugía cervical previa.
El hipoparatiroidismo transitorio fue definido como un valor de PTHi en suero por debajo del rango de normalidad (<15pg/ml) a las 24h de la cirugía; la hipocalcemia posquirúrgica, como un valor de calcio sérico <8mg/dl a las 24h después de la intervención, y el hipoparatiroidismo permanente, como la necesidad de suplementación de calcio y vitamina D pasados más de 12 meses de la intervención. Los valores de calcio sérico utilizados en el estudio no fueron corregidos por la albúmina.
Las muestras de sangre para la determinación de calcio y PTHi fueron extraídas desde el primer día después de la cirugía a las 7:00am (16-20h postoperatorias), y en los días sucesivos solamente los valores de calcio durante el periodo de hospitalización.
Las determinaciones de calcio se realizaron mediante el método colorimétrico Arsenazo III (ADVIA® XPT - Siemens Healthineers), y las de PTHi a través del inmunoanálisis quimioluminiscente (ADVIA® Centaur - Siemens Healthineers). Los rangos de referencia de la medición de PTHi declarada por el fabricante abarcan valores entre 4,4-1.900pg/ml, con una sensibilidad analítica <2,5pg/ml y funcional <6,4pg/ml.
El seguimiento y tratamiento inicial durante la hospitalización fue realizado de forma conjunta por el equipo de cirugía general y endocrinología, mientras que el seguimiento ambulatorio se realizó en las consultas de endocrinología.
Diseño del estudio y análisis estadísticoEste estudio es retrospectivo de observación. Los datos se presentan como media y desviación estándar, o mediana y rangos intercuartiles. Una p<0,05 fue considerada como estadísticamente significativa.
Para la comparación de dos variables continuas independientes se utilizó el test t de Student para muestras no apareadas, o el test no paramétrico de Mann-Whitney, según las características de las variables. Para la comparación de variables discretas se utilizó el test chi-cuadrado con corrección continua.
Para evaluar la precisión diagnóstica de los valores de PTHi en el primer día posquirúrgico o el diferencial del valor del calcio en suero del primer día postoperatorio con respecto al prequirúrgico como predictores de hipoparatiroidismo permanente, se emplearon curvas ROC (característica operativa del receptor) y el AUC (área bajo la curva).
El análisis estadístico se realizó con el programa SPSS 20.0 (SPSS, Chicago, Illinois, EE.UU.).
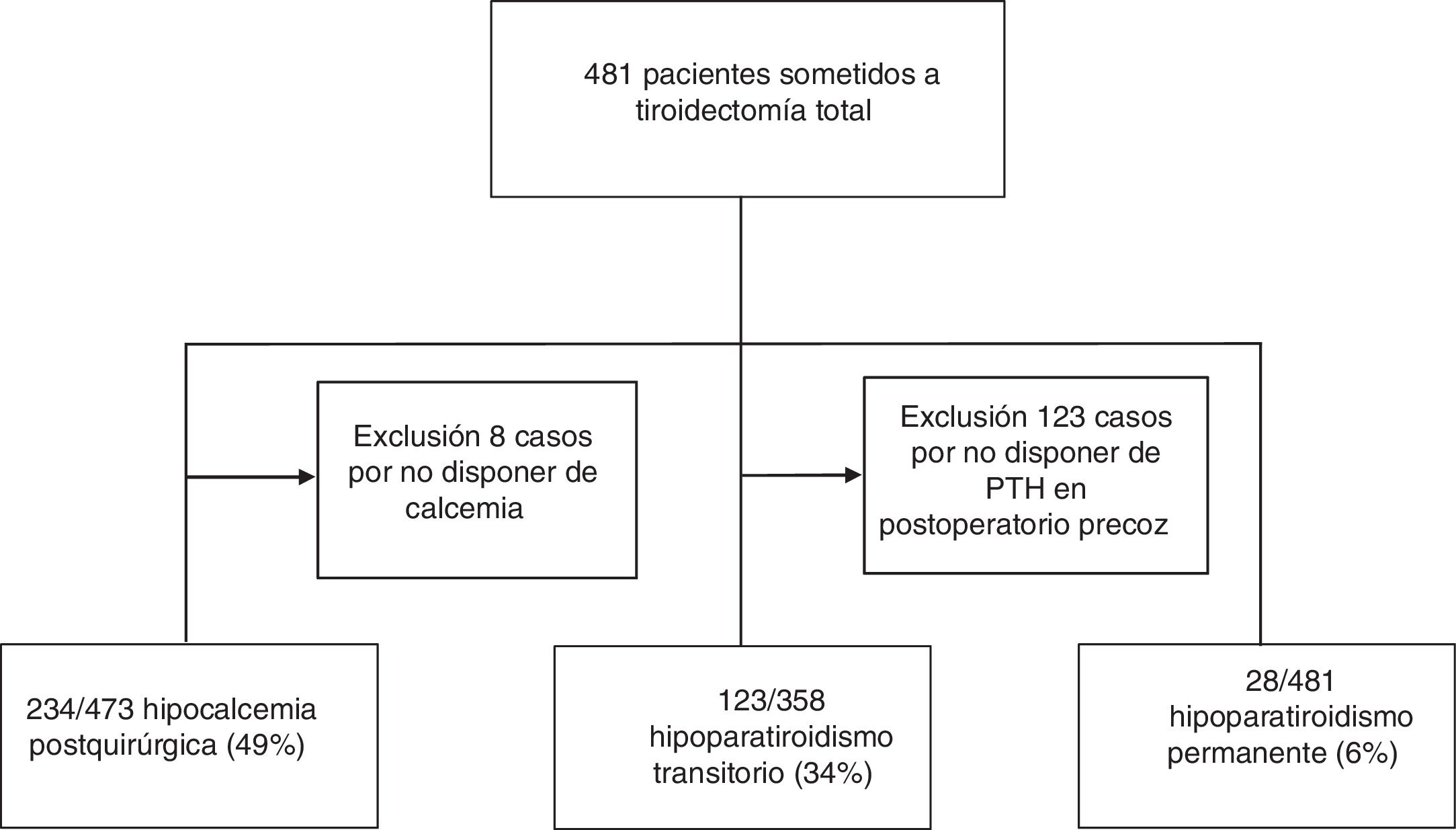
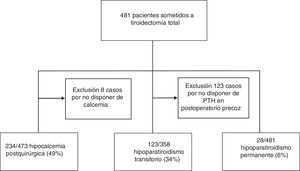
ResultadosSe incluyeron 481 pacientes con una edad media de 53±14 años, el 82% de los cuales eran mujeres. En el estudio de hipoparatiroidismo transitorio se excluyeron 123 pacientes (26%) de quienes no se disponía de la PTHi postoperatoria, por la imposibilidad de analizar dicho parámetro en nuestro centro en días no lectivos, por lo que el número de casos estudiado para dicho análisis se restringió a 358 (fig. 1).
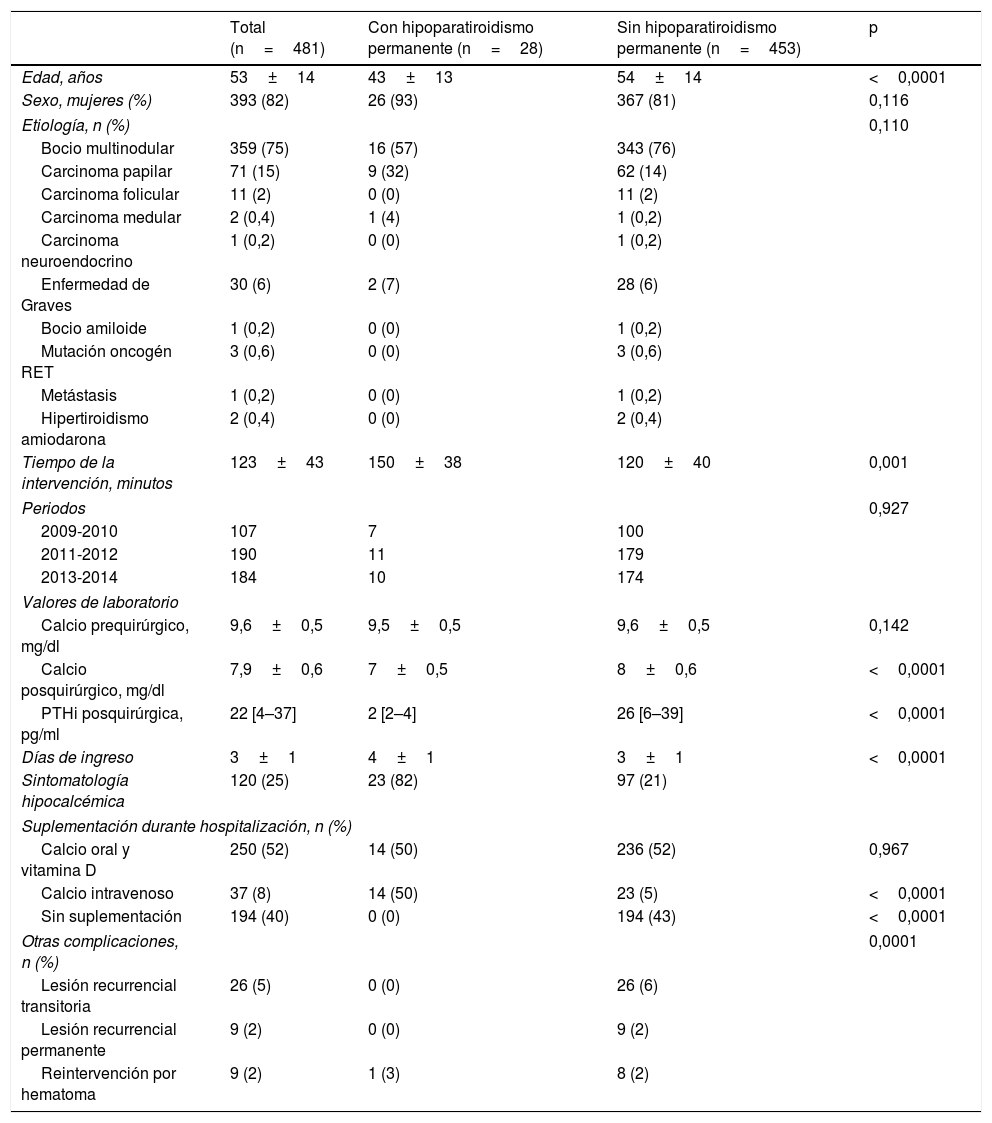
En la tabla 1 se muestran las principales características clínicas basales, analíticas y complicaciones posquirúrgicas. Resumiendo los hallazgos, la causa más frecuente de tiroidectomía fue el bocio multinodular (75%), seguido del carcinoma papilar de tiroides (15%), la enfermedad de Graves (6%) y el carcinoma folicular (2%).
Características clínicas, analíticas y evolutivas de los pacientes estudiados, y según desarrollaran hipoparatiroidismo permanente
| Total (n=481) | Con hipoparatiroidismo permanente (n=28) | Sin hipoparatiroidismo permanente (n=453) | p | |
|---|---|---|---|---|
| Edad, años | 53±14 | 43±13 | 54±14 | <0,0001 |
| Sexo, mujeres (%) | 393 (82) | 26 (93) | 367 (81) | 0,116 |
| Etiología, n (%) | 0,110 | |||
| Bocio multinodular | 359 (75) | 16 (57) | 343 (76) | |
| Carcinoma papilar | 71 (15) | 9 (32) | 62 (14) | |
| Carcinoma folicular | 11 (2) | 0 (0) | 11 (2) | |
| Carcinoma medular | 2 (0,4) | 1 (4) | 1 (0,2) | |
| Carcinoma neuroendocrino | 1 (0,2) | 0 (0) | 1 (0,2) | |
| Enfermedad de Graves | 30 (6) | 2 (7) | 28 (6) | |
| Bocio amiloide | 1 (0,2) | 0 (0) | 1 (0,2) | |
| Mutación oncogén RET | 3 (0,6) | 0 (0) | 3 (0,6) | |
| Metástasis | 1 (0,2) | 0 (0) | 1 (0,2) | |
| Hipertiroidismo amiodarona | 2 (0,4) | 0 (0) | 2 (0,4) | |
| Tiempo de la intervención, minutos | 123±43 | 150±38 | 120±40 | 0,001 |
| Periodos | 0,927 | |||
| 2009-2010 | 107 | 7 | 100 | |
| 2011-2012 | 190 | 11 | 179 | |
| 2013-2014 | 184 | 10 | 174 | |
| Valores de laboratorio | ||||
| Calcio prequirúrgico, mg/dl | 9,6±0,5 | 9,5±0,5 | 9,6±0,5 | 0,142 |
| Calcio posquirúrgico, mg/dl | 7,9±0,6 | 7±0,5 | 8±0,6 | <0,0001 |
| PTHi posquirúrgica, pg/ml | 22 [4–37] | 2 [2–4] | 26 [6–39] | <0,0001 |
| Días de ingreso | 3±1 | 4±1 | 3±1 | <0,0001 |
| Sintomatología hipocalcémica | 120 (25) | 23 (82) | 97 (21) | |
| Suplementación durante hospitalización, n (%) | ||||
| Calcio oral y vitamina D | 250 (52) | 14 (50) | 236 (52) | 0,967 |
| Calcio intravenoso | 37 (8) | 14 (50) | 23 (5) | <0,0001 |
| Sin suplementación | 194 (40) | 0 (0) | 194 (43) | <0,0001 |
| Otras complicaciones, n (%) | 0,0001 | |||
| Lesión recurrencial transitoria | 26 (5) | 0 (0) | 26 (6) | |
| Lesión recurrencial permanente | 9 (2) | 0 (0) | 9 (2) | |
| Reintervención por hematoma | 9 (2) | 1 (3) | 8 (2) | |
La complicación más frecuente en nuestra serie fue el desarrollo de hipocalcemia posquirúrgica transitoria en hasta el 49% de los casos (234 de 473 casos, dado que en los restantes no se realizó la calcemia postoperatoria). De ellos, un 25% de los casos presentaron sintomatología asociada a la hipocalcemia como parestesias periorales y en extremidades, espasmos musculares, o signos de Trousseau o Chvostek positivo.
El hipoparatiroidismo posquirúrgico fue otra de las complicaciones asociadas, siendo transitorio en 123 casos (34%) y permanente en 28 casos (6%) (fig. 1).
Los pacientes que desarrollaron hipoparatiroidismo permanente a largo plazo eran significativamente más jóvenes, y la intervención quirúrgica fue de mayor duración que en el grupo que no desarrolló hipoparatiroidismo. Sin embargo, no se observaron diferencias significativas entre las etiologías que condicionaron la tiroidectomía.
Con el objetivo de determinar si la incidencia de hipoparatiroidismo permanente posquirúrgico pudiera guardar relación con la curva de aprendizaje del equipo quirúrgico a lo largo del periodo de estudio, se analizaron el número de intervenciones y complicaciones en 3 periodos sin encontrarse diferencias significativas (tabla 1).
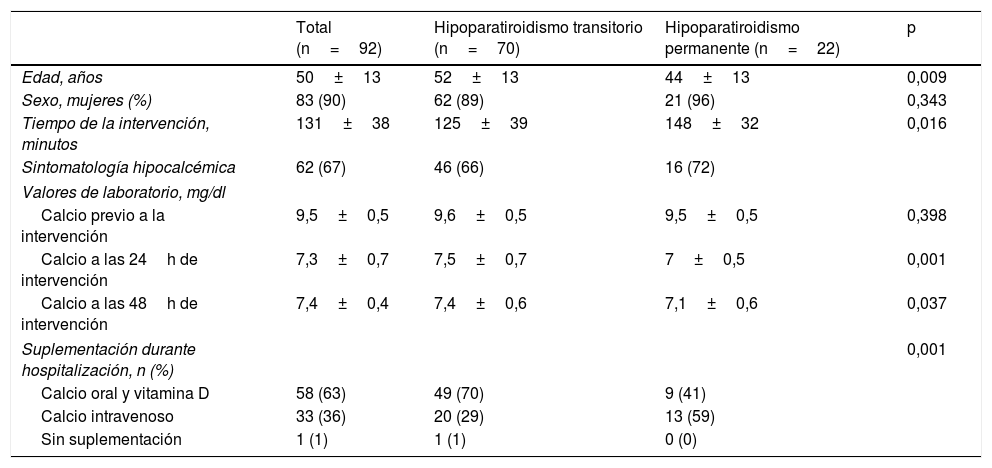
En la tabla 2 se analizan las características clínicas de los pacientes que en el postoperatorio precoz presentaban una PTHi suprimida (inferior a 5pg/ml), según desarrollaran o no hipoparatiroidismo permanente a largo plazo.
Características y analíticas de los pacientes con PTH posquirúrgica inferior a 5pg/ml, según desarrollaran hipoparatiroidismo transitorio o permanente a largo plazo
| Total (n=92) | Hipoparatiroidismo transitorio (n=70) | Hipoparatiroidismo permanente (n=22) | p | |
|---|---|---|---|---|
| Edad, años | 50±13 | 52±13 | 44±13 | 0,009 |
| Sexo, mujeres (%) | 83 (90) | 62 (89) | 21 (96) | 0,343 |
| Tiempo de la intervención, minutos | 131±38 | 125±39 | 148±32 | 0,016 |
| Sintomatología hipocalcémica | 62 (67) | 46 (66) | 16 (72) | |
| Valores de laboratorio, mg/dl | ||||
| Calcio previo a la intervención | 9,5±0,5 | 9,6±0,5 | 9,5±0,5 | 0,398 |
| Calcio a las 24h de intervención | 7,3±0,7 | 7,5±0,7 | 7±0,5 | 0,001 |
| Calcio a las 48h de intervención | 7,4±0,4 | 7,4±0,6 | 7,1±0,6 | 0,037 |
| Suplementación durante hospitalización, n (%) | 0,001 | |||
| Calcio oral y vitamina D | 58 (63) | 49 (70) | 9 (41) | |
| Calcio intravenoso | 33 (36) | 20 (29) | 13 (59) | |
| Sin suplementación | 1 (1) | 1 (1) | 0 (0) | |
Un total de 287 pacientes (60%) precisaron suplemento con calcio con o sin suplementos de vitamina D durante el ingreso, de los cuales 37 llegaron a necesitar calcio intravenoso (8%). En 53 pacientes (11%) se inició tratamiento con suplementos de calcio en el postoperatorio de forma profiláctica al no disponer de valores de PTH posquirúrgica y presentar valores de calcemia en el límite inferior de la normalidad, bajo criterio del equipo médico tratante.
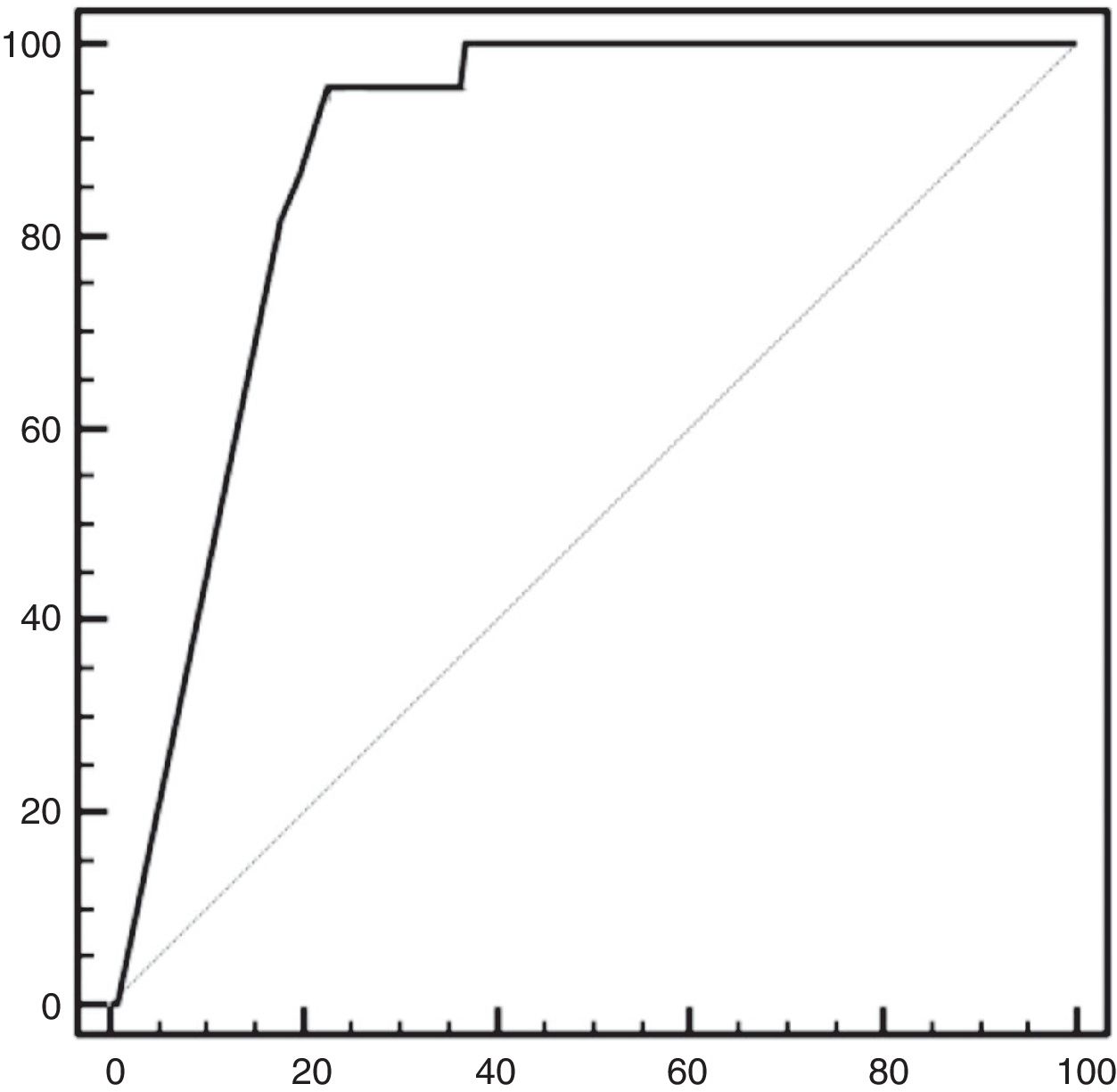
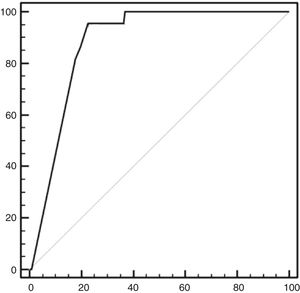
En el estudio estadístico de la PTHi a las 24h como predictor de hipoparatiroidismo permanente, mediante curvas ROC se encontró que valores de PTHi de 5pg/ml presentaron una sensibilidad del 95,4% y una especificidad del 77,4%, con aumento de esta última conforme disminuían los valores de PTHi (fig. 2). El valor predictivo positivo (VPP) fue del 21,6%, y el valor predictivo negativo (VPN), del 99,6%.
La curva ROC (acrónimo de receiver operating characteristic, o característica operativa del receptor) demuestra la precisión del valor de la PTH en el primer día postoperatorio como predictor de hipoparatiroidismo permanente. Área bajo la curva de 0,87 (0,91-0,84 con un intervalo de confianza del 95%).
La sensibilidad no alcanzó el 100% porque hubo un paciente de la serie que presentó un valor de PTHi normal (15pg/ml) en el primer día postoperatorio, pero desarrolló posteriormente un hipoparatiroidismo permanente.
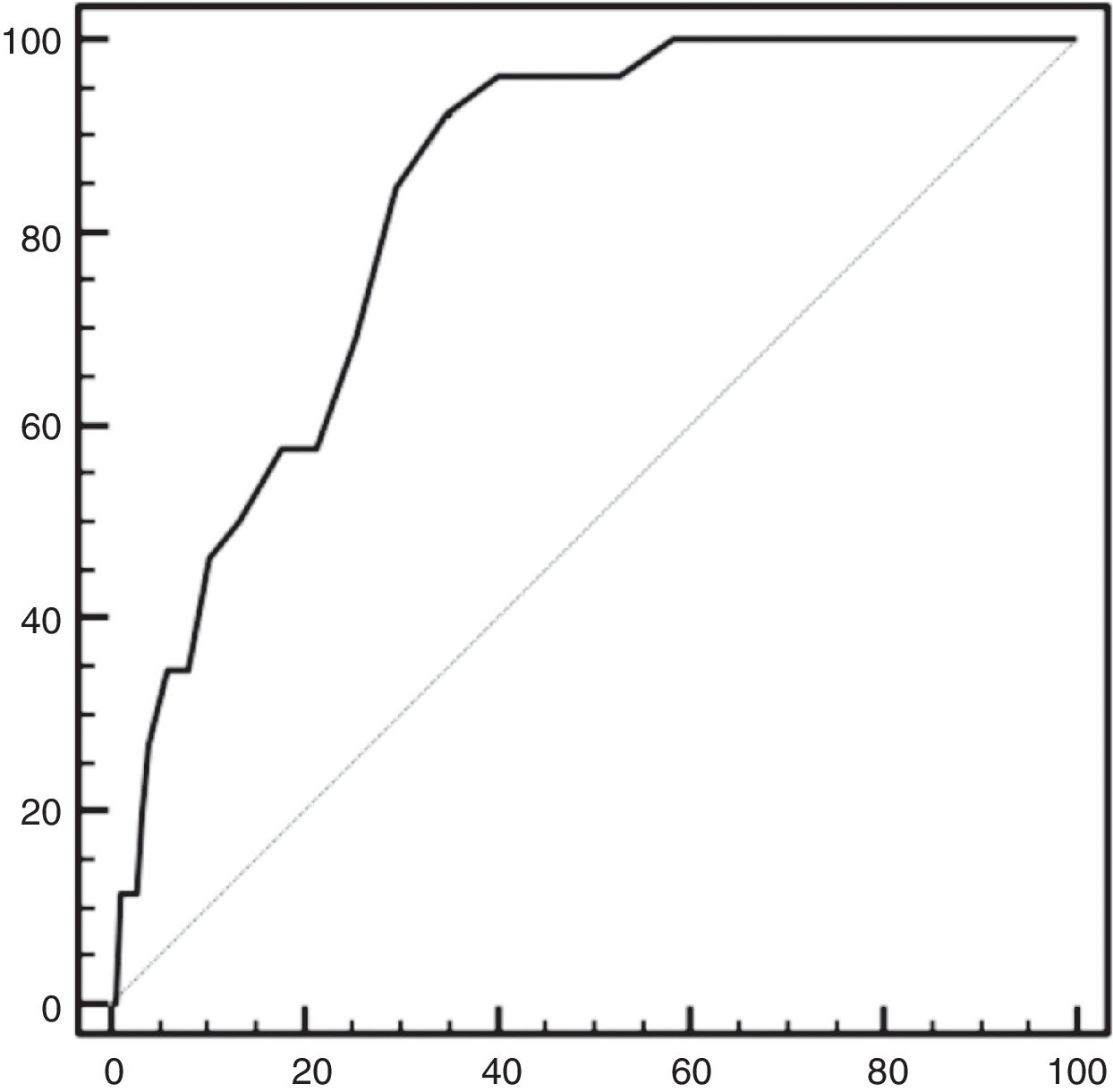
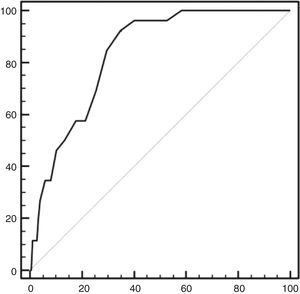
Por otra parte, también se analizó el valor diferencial del calcio sérico posquirúrgico respecto al prequirúrgico. En el análisis mediante curvas ROC, un descenso de 1,8mEq/l presentó una sensibilidad del 92% y una especificidad del 65% en la predicción de hipoparatiroidismo permanente (fig. 3).
DiscusiónLos resultados de este estudio muestran que el hipoparatiroidismo permanente tras la cirugía de tiroidectomía total es una complicación infrecuente cuando es llevada a cabo por un equipo quirúrgico experimentado, y que los niveles de PTHi posquirúrgica >5pg/ml pueden ayudar a predecir qué pacientes no desarrollarán dicha complicación.
El desarrollo de hipoparatiroidismo permanente posquirúrgico se asocia con un incremento de la morbilidad y costes sanitarios. Para disminuir dicha complicación es importante la preservación del mayor número de glándulas paratiroides, así como evitar su daño directo y desvascularización durante la cirugía, porque, como demostraron Lorente-Poch et al., la prevalencia de hipocalcemia, hipoparatiroidismo transitorio y permanente está inversamente relacionado con el número de glándulas paratiroides preservadas in situ4.
La tasa descrita en la literatura de hipoparatiroidismo permanente es muy variable, y uno de los motivos es por la falta de unificación de criterios bioquímicos y temporales. Las cifras de hipoparatiroidismo permanente varían del 1-11%1,4,6-8,15. En nuestra serie, la prevalencia fue del 6%.
La PTHi es un excelente marcador de la función paratiroidea gracias a su corta vida media, y tiene como acción fisiológica fundamental la homeostasis del calcio, a través de la resorción de calcio por los túbulos renales, estimulando la absorción de calcio a nivel intestinal y estimulando la resorción ósea.
En este estudio encontramos que una PTHi de 5pg/ml en el primer día postoperatorio después de la tiroidectomía total tenía una sensibilidad del 95% y una especificidad del 77% en la predicción de hipoparatiroidismo permanente, con un VPP del 21,6% y un VPN del 99,6%. Con estos resultados se puede inferir que si en el primer día postoperatorio se obtienen valores de PTHi>5pg/ml, la probabilidad de desarrollar hipoparatiroidismo permanente a largo plazo es prácticamente nula, y que aproximadamente una de cada 5 personas que presenten PTHi<5pg/ml van a padecer hipoparatiroidismo permanente.
Como indicamos en los resultados, hubo un paciente que desarrolló un hipoparatiroidismo permanente con un valor de la PTHi de 15pg/ml. Promberger et al.16 describieron dicho fenómeno en una serie de 8 pacientes especulando con la probable existencia de una cantidad mínima de células paratiroideas funcionantes, fuertemente estimuladas por la hipocalcemia persistente, pero en la que su producción de PTHi no fuera suficiente para restablecer los niveles normales de calcio sérico. Así, los autores argumentan que en estos casos sería más apropiado hablar de insuficiencia paratiroidea en lugar de hipoparatiroidismo permanente.
Hay pocos estudios previos al nuestro que hayan analizado la misma variable, y sus resultados han sido similares a los nuestros: el estudio de Almquist et al. mostró una tasa de hipoparatiroidismo permanente del 19% en pacientes con un valor de PTHi<6,6pg/ml en el primer día posquirúrgico1. Julian et al. encontraron que un valor de la PTHi≤5,8pg/ml a las 24h después de la tiroidectomía total tenía una sensibilidad del 100% y una especificidad del 82% para predecir el hipoparatiroidismo permanente, con un VPP del 30% y un VPN negativo del 100%7. Hermann et al. demostraron en su estudio que aquellos pacientes con una PTHi<6pg/ml 3h después de la intervención quirúrgica tenían un VPP del 15% y un VPN del 100% para predecir hipoparatiroidismo permanente, y que un valor de PTHi por encima de 6pg/ml descartaba la presencia de hipoparatiroidismo permanente8. Finalmente, Wang et al. encontraron que una PTHi<7pg/ml en el primer día postoperatorio predecía un hipoparatiroidismo permanente, con una sensibilidad y VPN del 100% pero con una especificidad del 70%9.
Otro variable analizada como posible predictor de hipoparatiroidismo permanente fue el descenso del valor del calcio sérico a las 24h postoperatorias con respecto al calcio sérico prequirúrgico, que, en estudio estadístico con curva ROC, un descenso de 1,8mEq/l presentó una sensibilidad del 92% y una especificidad del 65% para predecir hipoparatiroidismo permanente, siendo este por tanto un peor indicador. El calcio sérico como indicador también fue analizado por el equipo de Julian et al. mostrando que una concentración en suero≤1,95mml/l tenía un 60% de sensibilidad y un 79% de especificidad para predecir hipoparatiroidismo permanente, con un VPP del 18% y un VPN del 96%7.
Este estudio tiene limitaciones. Dado el diseño retrospectivo, no se pudieron establecer relaciones causales firmes, y dado que se realizó en un solo centro con unos determinados criterios de tratamiento, los resultados podrían no ser generalizables. Además, tampoco se analizó el porcentaje de glándulas paratiroides extirpadas en el acto quirúrgico y/o autotrasplantadas. A pesar de estas limitaciones y gracias al importante número de pacientes analizados, este estudio aporta información clínica relevante sobre complicaciones asociadas a la tiroidectomía total.
Como conclusión, aunque no existe un valor específico de PTHi en el postoperatorio de la tiroidectomía total con el que podamos predecir con gran fiabilidad el desarrollo de hipoparatiroidismo permanente, su determinación sí es útil gracias a su alto VPN. Así, con valores séricos posquirúrgicos de PTHi>5pg/ml descartaremos prácticamente que el paciente pueda desarrollar hipoparatiroidismo permanente a largo plazo, lo que permitirá a su vez establecer el mejor tratamiento y programar un seguimiento ambulatorio individualizado.
Conflicto de interesesNo existe conflicto de intereses.
Este trabajo fue presentado como Comunicación Oral en el XXXI Congreso Nacional de Cirugía celebrado del 7 al 10 de noviembre de 2016 en Madrid.