La prevalencia de disfagia en pacientes hospitalizados es extraordinariamente elevada y poco conocida. El objetivo asistencial debe ser evaluar la eficacia y la seguridad de la deglución, para indicar un tratamiento nutricional personalizado. El desarrollo de Unidades de Disfagia, constituidas por equipos multidisciplinares, facilita una asistencia integral a este tipo de pacientes.
Material y métodosEstudio observacional transversal tipo encuesta vía web, dirigida a los jefes de servicio de la SEEN, realizado en septiembre-octubre de 2021. Se analizaron: tamaño y tipo de centro, existencia de Unidad de Disfagia, cribado de disfagia, tratamiento dietético y nutricional, formación y capacitación de profesionales y pacientes, codificación y evaluación de la calidad de vida.
ResultadosSesenta y cinco respuestas (39% de Servicios de Endocrinología y Nutrición). El 37% de los hospitales disponen de Unidad de Disfagia y en el 25% está en desarrollo. El 75,4% realiza cribado, con MECV-V en el 80,6%, y se realizan evaluación fibroscópica de la deglución (61,4%) y videofluoroscopia (54,4%) como pruebas complementarias principales. Los centros disponen de distintos modelos de dieta oral, espesantes y suplementos nutricionales adaptados a disfagia. En el 40% de los centros no se ofrece información sobre disfagia ni sobre el uso de espesantes, se codifica la disfagia en el 81%, el 52,3% disponen de protocolos de enfermería específicos y solo en el 8% se registran escalas de calidad de vida.
ConclusionesLa alta prevalencia y el riesgo de complicaciones graves exigen un manejo precoz y multidisciplinar a nivel hospitalario. La información que reciben el paciente y el cuidador sobre las adaptaciones dietéticas que precisa es fundamental para minimizar los riesgos y mejorar la calidad de vida.
The prevalence of dysphagia in hospitalized patients is extraordinarily high and little known. The goal of care should be to assess the efficacy and safety of swallowing, to indicate personalized nutritional therapy. The development of Dysphagia Units, as a multidisciplinary team, facilitates comprehensive care for this type of patient.
Material and methodsA observational, cross-sectional, web-based survey-type study, focused on Spanish Society of Endocrinology and Nutrition department heads, was conducted in September-October 2021. The following data were analyzed: size and type of center, existence of a dysphagia unit, dysphagia screening, dietary and nutritional therapy, education and training of professionals and patients, codification, and quality of life evaluation.
Results65 responses (39% of the total Endocrinology and Nutrition departments). 37% of hospitals have a Dysphagia Unit and 25% are developing it. 75.4% perform screening, with MECV-V in 80.6%, and VED (61.4%) and VFS (54.4%) are performed as main complementary tests. The centers have different models of oral diet, thickeners and nutritional oral supplements adapted to dysphagia. In 40% of the centers, no information is offered on dysphagia, nor on the use of thickeners, dysphagia is coded in 81%, 52.3% have specific nursing protocols and only 8% have scales for quality-of-life evaluation.
ConclusionsThe high prevalence and the risk of serious complications require early and multidisciplinary management at the hospital level. The information received by the patient and caregiver about the dietary adaptations they need, is essential to minimize risks and improve quality of life.
La disfagia orofaríngea (DOF) es un trastorno reconocido por la Organización Mundial de Gastroenterología que se caracteriza por la presencia de dificultades para trasladar de manera segura y eficaz el bolo alimenticio desde la boca hasta el esófago1. Esta situación aumenta la probabilidad de desnutrición, deshidratación y aspiración pulmonar, con un consiguiente empeoramiento de la situación clínica, el pronóstico y la calidad de vida.
La DOF es un síntoma relativamente común que ocurre en aproximadamente el 3% de la población general y puede llegar a afectar, según el tipo de codificación utilizada, al 24-30,7% de los pacientes hospitalizados2,3. La frecuencia de la DOF aumenta con la edad, de tal forma que entre un 10-30% de los mayores de 65 años presenta algún tipo de dificultad en su deglución4 pudiendo afectar al 82,4% en series de pacientes mayores de 80 años5. La prevalencia de DOF descrita tras un ictus oscila entre el 22 y el 70%, dependiendo de los criterios utilizados para definirla, el método de evaluación y el tiempo de evolución desde el ictus. La prevalencia es más elevada en los casos de ictus hemorrágicos y en aquellos con afectación combinada del tronco y los hemisferios6.
Los pacientes con daño cerebral traumático presentan DOF en el 30% de los casos, mientras que, en la enfermedad de Parkinson, la prevalencia puede llegar a alcanzar el 81%7. En el caso de las demencias, cursan con DOF el 13-57%, en esclerosis múltiple el 31,3% y en pacientes con enfermedad de neurona motora pueden presentar disfagia el 30-100%6. Sin olvidar el grupo de pacientes que presentan las secuelas de una cirugía por tumores de cabeza y cuello o las del tratamiento radioterápico7.
El objetivo de este artículo es exponer la realidad de la atención a nivel hospitalario del paciente con DOF y plantear, desde el Comité Gestor del Área de Nutrición de la SEEN, una serie de recomendaciones para la práctica clínica habitual que ayuden a optimizar la asistencia, disminuir la variabilidad entre centros y mejorar la calidad de vida de los pacientes.
Material y métodosSe trata de un estudio observacional transversal diseñado como encuesta, vía web. Un equipo del Comité Gestor del Área de Nutrición de la SEEN, con experiencia en el manejo del paciente hospitalizado con disfagia, diseñó un cuestionario para responder a los objetivos del estudio. Esta encuesta fue difundida vía correo electrónico desde la secretaría de la SEEN a jefes de servicio de Endocrinología y Nutrición, así como a miembros del Área de Nutrición que animaron a la participación (una por servicio). Todos los datos fueron anónimos y autorregistrados (la encuesta completa puede verse en el material adicional, anexo).
El objetivo principal de este estudio es analizar el manejo hospitalario del paciente con disfagia, para posteriormente establecer una serie de recomendaciones que permitan mejorar la atención y disminuir la variabilidad en la práctica clínica.
Para dar respuesta a este objetivo, se preguntó acerca de los siguientes aspectos: cribado de disfagia, de desnutrición relacionada con la enfermedad (DRE) y de sarcopenia, tratamiento dietético y nutricional de la disfagia, formación y capacitación, codificación y evaluación de calidad de vida.
Una vez consensuada la encuesta, se trasladó a un formulario, empleando la herramienta Google Forms® para la recogida y el procesado de los datos. La encuesta estuvo abierta del 17 septiembre al 8 de octubre del 2021.
El estudio se ajusta a la Declaración de Helsinki (octubre del 2013), respetando los principios de Buenas Prácticas Clínicas y la Legislación Europea de Protección de Datos, EU 2016/679. La información sobre la encuesta se proporcionó a los potenciales participantes a los que también se les ofreció la posibilidad de contactar con el equipo de trabajo. La finalización de la encuesta en línea y el envío de los datos se consideraron como consentimiento para el análisis e interpretación de estos. Los datos se recopilaron de forma anónima.
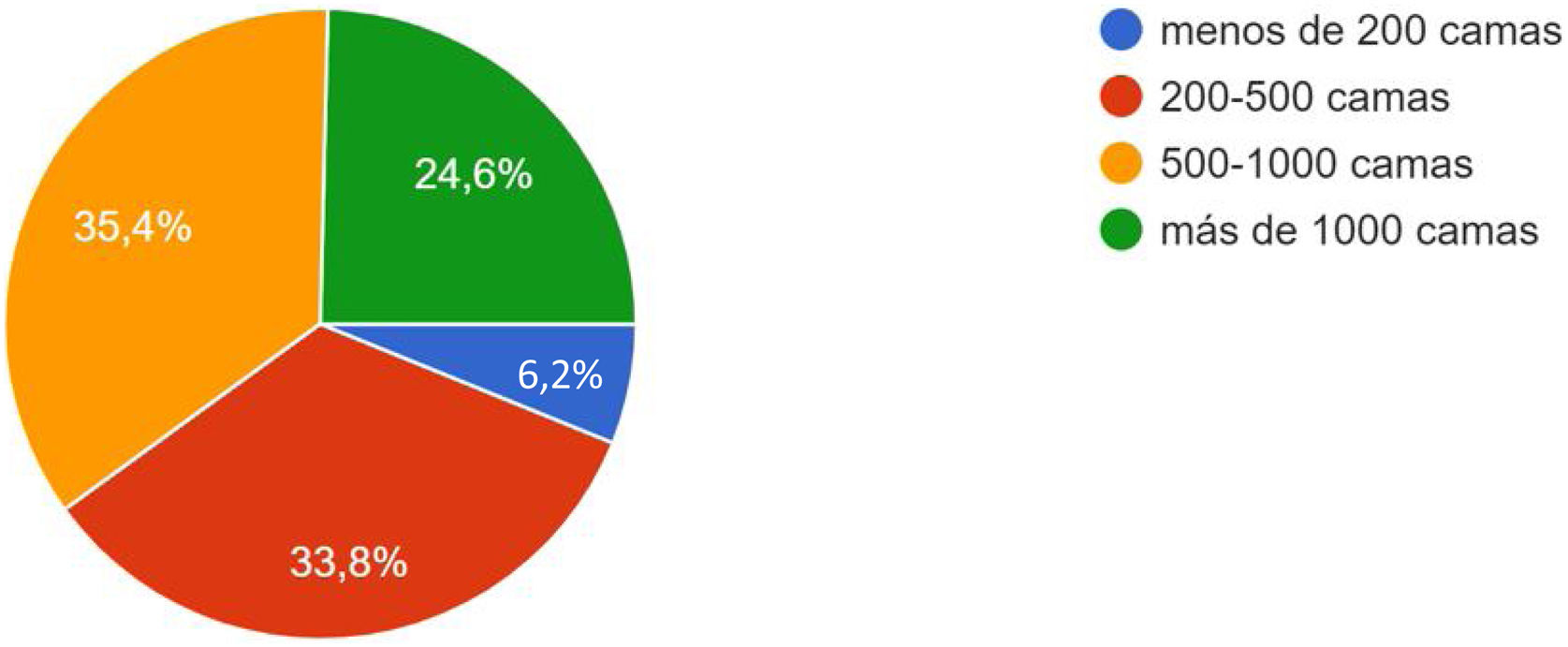
ResultadosPoblación de estudioEn total se obtuvieron 65 respuestas, lo que supone la participación del 39% de servicios de Endocrinología y Nutrición. La representación por tipo de centro y representación por comunidades autónomas se puede ver en figura 1 y la tabla 1. El 98% de los centros participantes son públicos y en el 94% de los hospitales hay Unidad de Nutrición Clínica y Dietética (UNCyD).
Distribución por comunidades autónomas
| Andalucía 18,5%12 |
| Comunidad de Madrid 16,9%11 |
| Comunidad Valenciana 13,89 |
| Cataluña 12,38 |
| Aragón 6,2%4 |
| Comunidad Foral de Navarra 4,6%3 |
| Galicia 4,6%3 |
| Castilla y León 4,6%3 |
| Castilla-La Mancha 4,6%3 |
| Canarias 4,6%3 |
| Extremadura 3,1%2 |
| Principado de Asturias 3,1%2 |
| País Vasco 1,5%1 |
| Ciudad Autónoma de Melilla 1,5%1 |
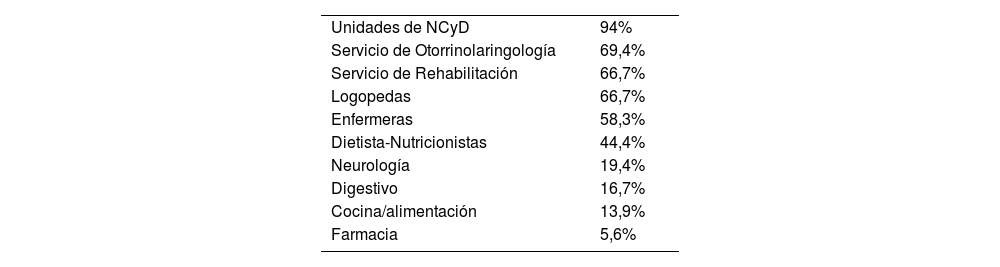
En relación con la disponibilidad de Unidad de Disfagia, el 37% de los hospitales disponen de una, en el 25% está en desarrollo y el 38% de los hospitales no disponen. En aquellos centros que disponen de Unidad de Disfagia, el 53% evalúa cualquier tipo de disfagia, el 41% DOF y el 6% disfagia estructural. En relación con la coordinación y la constitución de las Unidades de Disfagia, se detalla más información en las tablas 2 y 3. Solo en 2 Unidades de Disfagia no participa la UNCyD.
La identificación temprana de disfagia evita resultados adversos en la salud, sin embargo, no hay consenso universal sobre la mejor herramienta de cribado de disfagia; generalmente, los objetivos y los planes son individualizados para ajustarse a distintos escenarios clínicos, con la participación de equipos multidisciplinares9. A la hora de seleccionar un tipo de cribado existen muchos factores que debemos tener en cuenta: edad del paciente, localización del ACVA, otras enfermedades de base que pueden alterar la deglución, polimedicación, nivel de consciencia fluctuante, personal sanitario con poca sensibilidad y poca formación en alteraciones de la deglución10.
Las pruebas establecidas y validadas para la evaluación de la disfagia son:
- a.
Evaluación de screening o cribado: método de exploración clínica volumen-viscosidad (MECV-V o V-VST), Standardized Bedside Swallowing Assessment (SSA), test del agua combinada con la oximetría, Gugging Swallowing Screen (GUSS), Oz water, Toronto Bedside Swallowing Screening Test (TOR-BSST), Barnes-Jewish Hospital Stroke Dysphagia Screen (BJH-SDS, MMASA), Eating Assessment Tool-10 (EAT-10)11. Detectan riesgo de aspiración pulmonar asociada a disfagia y pueden reducir la necesidad de evaluación clínica de la deglución o evaluaciones instrumentales.
Según la encuesta, el 75,4% de los centros realiza cribado de disfagia, pero solo en algunas unidades de hospitalización, el 12,3% lleva a cabo cribado de forma global en todo el centro y el 12,3% no realizan cribado.
El cribado es realizado por enfermeras de la UNCyD (61,8%), enfermeras de la Unidad de hospitalización correspondiente (52,7%), médicos de la UNCyD (34,8%), médicos de otras especialidades (23,6%), dietistas-nutricionistas (20%) o enfermeras de la Unidad de Disfagia (16,4%). Las pruebas más realizadas son MECV-V (80,6%), EAT-10 (46,8%) y solo en un 8,1% de los centros realizan el test del agua combinado con oximetría.
En la mayoría de los centros (77%) no se solicita consentimiento informado específico para la realización de estas pruebas.
- b.
Evaluación instrumental: son exploraciones objetivas, pero a la vez más costosas, como la videofluoroscopia (VFS) o la evaluación fibroscópica de la deglución (VED), entre otras12.
Desde la European Society for Swallowing Disorders (ESSD) se posicionan sobre la utilidad de las pruebas diagnósticas para el estudio de la DOF e indican una serie de normas a seguir13:
- –
Los pacientes con cribado positivo de DOF o una protección deficiente de las vías respiratorias deben someterse a una evaluación instrumental, ya sea VFS o VED.
- –
La VFS y la VED deben realizarse de forma estandarizada, preferentemente con el paciente en posición vertical. La VFS siempre debe incluir una proyección lateral de la cavidad oral, la faringe y el esófago.
- –
Es esencial disponer de protocolos estandarizados para la realización de la VFS y de la VED, teniendo en cuenta que algunos pacientes precisarán pruebas con diseño individualizado.
- –
La prueba de diagnóstico debe centrarse en la peor deglución del paciente para revelar la disfunción o anormalidad morfológica que pueda explicar los síntomas del paciente y debe servir también para determinar los métodos por los que la alteración se puede corregir mejor.
- –
El procedimiento debe incluir maniobras y posturas cuando sea necesario, así como el uso de diferentes viscosidades y texturas, teniendo en cuenta diferencias culturales.
- –
La VFS se realizará por un experto en disfagia junto con un radiólogo. La VFS debe realizarse a una velocidad de captura de al menos 25 fotogramas por segundo.
Para la realización de pruebas complementarias los centros encuestados disponen de: VED (61,4%), VFS (54,4%), manometría faríngea/esofágica (52,6%), pH-metría esofágica (49,1%) y impedanciometría esofágica (12,3%). La combinación más frecuente de pruebas diagnósticas disponibles en los hospitales que han contestado a la encuesta es la de VED junto con la pH-metría esofágica y la manometría faríngea/esofágica (37,8%), pero muchas de las veces no son las únicas técnicas disponibles.
Tratamiento nutricional de la disfagia- a.
Cribado de DRE y de sarcopenia: es conocido que la desnutrición, la pérdida importante de masa muscular y peso, la sarcopenia, la deshidratación y las sobreinfecciones respiratorias bacterianas son complicaciones específicas de la disfagia14,15. Al igual que los músculos de las extremidades, los músculos relacionados con la deglución también pueden verse afectados en pacientes con DRE. Se ha constatado que la sarcopenia es un factor de riesgo para presentar disfagia16,17.En relación con estas comorbilidades, en los centros encuestados se realiza:
- –
Cribado DRE: 55% de forma general; 25% solo en algunas Unidades de Hospitalización.
- –
Cribado de sarcopenia: 20% de forma general; 18% solo en algunas Unidades de Hospitalización.
No se preguntó en esta encuesta por el método de cribado empleado para ninguna de las 2patologías, ya que no eran objetivos de este estudio.
- b.
Dieta oral: se debe adaptar la textura de alimentos y líquidos al grado de DOF del paciente con el objetivo de, además de nutrir e hidratar, mantener el placer por la comida10. Es necesario involucrar a pacientes y cuidadores en todo el proceso, informando del motivo y el tipo de modificaciones que deben llevar a cabo para conseguir una mejor adherencia terapéutica. Además, no podemos olvidar que hay que realizar evaluaciones periódicas para confirmar el grado y la evolución de la DOF, ya que algunos pacientes pueden revertir o empeorar el trastorno deglutorio.
La desnutrición y la deshidratación son algunas de las complicaciones que pueden presentar las personas afectadas de disfagia. Para evitarlas hay que establecer las pautas de un tratamiento nutricional que cubra los requerimientos nutricionales y de hidratación del paciente, empezando por la adaptación de la dieta habitual. Las medidas dietéticas van encaminadas a ofrecer una dieta adecuada, suficiente y segura tanto en las texturas de los alimentos, como en la viscosidad de los líquidos18-20. Si esta fuese insuficiente se continuará con suplementación por vía oral, nutrición enteral o nutrición parenteral, si fuese preciso.
En relación con la dieta hospitalaria, en los centros encuestados disponen de dieta de fácil masticación (72,3%), dieta triturada artesanal (64,6%), dieta triturada comercial (40%), dieta triturada hiperproteica (32,3%), texturizados (18,5%) y todas las opciones citadas (18,5%).
- c.
Espesantes: los pacientes que presentan disfagia tienen dificultadas para poder conseguir una hidratación adecuada, debido a que la mayoría de ellos deben modificar la viscosidad de los líquidos para conseguir una deglución segura21. Los líquidos deben espesarse, mediante el uso de espesantes, hasta conseguir la viscosidad adecuada, dependiendo del grado de severidad de la disfagia. En la composición de los espesantes destacan el almidón de maíz modificado, dextrinomaltosas o gomas que, añadidos a un líquido (agua, zumo, infusión, etc.), consiguen que aumente la viscosidad en función de la cantidad agregada22. Los espesantes de última generación, elaborados únicamente con gomas (goma guar, goma xantana, etc.) son los más estables y seguros. También se pueden aportar los líquidos en forma de aguas gelificadas (disponibles en el 43,1% de los centros), teniendo en cuenta que estas mantengan la estabilidad a temperatura ambiente.
En los centros encuestados el 43% dispone de espesantes tipo gomas, 11% tipo almidón, 45% ambos y un 1% desconocía el modelo de espesante disponible. En relación con el formato, el 35% dispone de bote-cazos, el 32% dispone de sobres y el 32% ambos formatos. Los espesantes se suministran por parte de enfermería de la Unidad de Hospitalización (44,6%), Farmacia (43,1%) o Cocina (18,5%). La dosificación/textura de los líquidos se ajusta en un 80% según los resultados del test de disfagia. Al alta, los espesantes figuran en el informe de alta y son prescritos por el médico de la UNCyD (53,1%), el médico responsable del ingreso (37,5%), la enfermera de Nutrición (25%) o la enfermera de la Unidad de Hospitalización (14,1%).
- d.
Suplementos nutricionales orales: cuando un paciente con disfagia no es capaz de cubrir sus requerimientos nutricionales a través de la alimentación natural o se encuentra en una situación de desnutrición, se debe plantear la suplementación oral nutricional (SON)23. Los suplementos nutricionales son fórmulas químicamente definidas compuestas por macro y micronutrientes, que se administran por vía oral y sirven para reforzar o modificar la composición de una dieta. En algunos casos, cuando las fórmulas enterales son completas, pueden utilizarse como única fuente de nutrientes si el paciente ingiere la cantidad suficiente para cubrir sus requerimientos nutricionales. En los centros encuestados disponen de SON textura néctar (47,7%), SON textura crema/pudding (46,2%), todos (49,2%) o ninguno (6,2%).
Tras realizar la evaluación de la disfagia y adaptar el tratamiento dietético y nutricional, el paciente, la familia y el cuidador deben recibir antes del alta hospitalaria todas las recomendaciones de alimentación segura y eficaz, adaptaciones instrumentales si precisa, objetivos nutricionales y medidas sobre la higiene oral. Además, se debe informar y alertar sobre los signos de neumonía aspirativa y sobre las adaptaciones de dieta y las medidas posturales de seguridad que se deben tener en cuenta en el domicilio. La formación e implicación del paciente en el manejo de la disfagia posibilita una mayor capacitación para afrontar su enfermedad e incluso prevenir las complicaciones24.
En el 40% de los centros encuestados no se ofrece información sobre disfagia ni sobre el uso de espesantes y en el 60% solo se realiza en ocasiones.
Codificación y tratamiento al altaLa disfagia se clasifica bajo la denominación de «signos y síntomas» en la Clasificación Internacional de Enfermedades (International Classification of Diseases) o CIE10 con el código R13. Un síntoma como la disfagia y una comorbilidad como la desnutrición aumentan la complejidad de los pacientes que se atienden a nivel hospitalario y, por tanto, el consumo de recursos, como podemos ver en la atribución de los pesos de los grupos relacionados de diagnóstico25. Según la encuesta realizada, se codifica la disfagia en el 81% de los centros.
Protocolos de EnfermeríaEl seguimiento del paciente con disfagia, así como el planteamiento de las estrategias terapéuticas, debe ser abordado desde un punto de vista multidisciplinar donde Enfermería tiene un papel fundamental. Las enfermeras deben participar en la evaluación de la disfagia (cribado), la elección de la dieta más adecuada, la capacitación a pacientes y cuidadores (viscosidad de los líquidos, textura de los alimentos, posturas de seguridad), proporcionando durante el ingreso unos cuidados de calidad para disminuir las posibles complicaciones derivadas de la dificultad de deglución.
Una vez confirmado que un paciente tiene disfagia, se deberían poner en marcha 3tipos esenciales de cuidados26:
- 1.
Los dietéticos, que, apoyándonos en la información obtenida con las pruebas antes mencionadas, y, siempre que no esté contraindicada la alimentación oral, se inician con la prescripción de una dieta específica para disfagia, con texturas, volúmenes y viscosidades adaptadas a las posibilidades de masticación y deglución de cada paciente.
- 2.
Los posturales, orientados fundamentalmente a mantener la sedestación y la flexión anterior de la cabeza durante la ingesta y, en caso de hemiplejias, la rotación hacia el lado afecto.
- 3.
Los formativos, que consisten en instruir a los cuidadores del enfermo con disfagia en el manejo de esta.
Según la encuesta realizada, el 52,3% de los centros disponen de protocolos de Enfermería específicos para el manejo de la disfagia y, en relación con la formación del personal sanitario, el 58% disponen de cursos específicos.
Calidad de vidaLa disfagia puede causar un aumento de la ansiedad y el miedo. Muchos pacientes evitan la ingesta oral, lo que conduce a la desnutrición, el aislamiento y la depresión. Comprender y equilibrar los riesgos y los beneficios potenciales de continuar con la ingesta oral o elegir la administración de nutrición artificial, hace que esta sea un área compleja y desafiante del cuidado de la salud27.
Hasta el momento se encuentran pocos cuestionarios específicos para evaluar la calidad de vida en el paciente con disfagia, entre ellos está: Swallowing Quality of Life Questionnaire (SWAL-QOL y SWAL-CARE), la MD Anderson Dysphagia Inventory (MDADI) y el Dysphagia Handicap Index (DHI). Todos estos instrumentos de medición de la calidad de vida se hacen útiles para el seguimiento de la evolución de los pacientes después de haber realizado tratamientos para manejar la etiología de la disfagia y para conocer la efectividad de la intervención.
Según la encuesta realizada, solo en el 8% de los centros se registran escalas de calidad de vida en pacientes con disfagia.
Cambios en el contexto de la pandemia COVID-19La pandemia por la COVID-19ha promovido múltiples cambios en la asistencia y organización del sistema sanitario28. Hasta un 52% de los pacientes ingresados por COVID-19 presentaban disfagia, según un estudio realizado en el Hospital de Mataró. Los pacientes con DOF al alta mostraron una reducción en la supervivencia a los 6meses en comparación con los que no la tuvieron (71,6% frente 92,9%, p<0,001)29. Asumiendo esta realidad, muchos centros sanitarios han redimensionado sus equipos y dotaciones para mejorar la atención de pacientes con disfagia.
Según la encuesta realizada, en el 57% de los centros ha cambiado la asistencia de los pacientes con disfagia durante la pandemia, pero en el 34% solo en el caso de pacientes con infección por SARS-CoV-2.
DiscusiónPara gestionar todas las necesidades de los pacientes con disfagia es fundamental el desarrollo de Unidades de Disfagia hospitalarias, constituidas por equipos multidisciplinares bien coordinados que cubran completamente las necesidades diagnósticas y terapéuticas de estos pacientes. En España, tenemos como referencia la Unidad Funcional de Disfagia Orofaríngea del Hospital Universitario Príncipe de Asturias (Alcalá de Henares), en la que los distintos profesionales de 4unidades estructurales (Servicio de ORL, Servicio de Rehabilitación, UNCyD y Servicio de Cocina Hospitalaria), con una visión multidisciplinar de la disfagia, en función de capacidades y competencias, añaden valor al proceso trabajando estrechamente coordinados10.
Dada la prevalencia de la disfagia y la gravedad de las comorbilidades que se asocian (DRE, sarcopenia, deshidratación, neumonías aspirativas) llama la atención que en otoño del 2021 todavía el 38% de los centros encuestados no cuenten con una Unidad de Disfagia. Queda demostrado que un hospital de poco más de 500 camas puede disponer de este tipo de unidad y consideramos que son fundamentales, como factores críticos de éxito, la sensibilidad y el compromiso de la dirección del centro, así como la formación del personal sanitario.
Asimismo, no podemos olvidar la dotación necesaria de medios y de personal. La cartera de servicios de una Unidad de Disfagia debe incluir: historia clínica dirigida, cribado nutricional con método de volumen-viscosidad a pie de cama, realización de pruebas instrumentales (VED, VFS), cribado de DRE y de sarcopenia, valoración nutricional y funcional, oferta de menús con alimentos con textura modificada y adaptada, espesantes y suplementos orales de textura adaptada y programas de tratamiento rehabilitador. Según los datos recogidos, también es mejorable el cribado de disfagia, que se realiza en la actualidad en 3 de cada 4 centros, y la disponibilidad de pruebas diagnósticas (VED, VFS). En ninguna otra patología, a nivel hospitalario, se plantearía hacer un cribado extensivo sin disponer del material, procedimientos y personal suficientes y adecuados para llegar a realizar un diagnóstico certero.
Una de las dificultades que nos encontramos cuando se prescribe una dieta para pacientes con DOF, tanto durante el ingreso como al alta hospitalaria, es que con mucha frecuencia no sabemos el grado de disfagia que padece el individuo, debido muchas veces a la falta de sensibilización que existe hacia este síntoma, a que no se realiza una evaluación adecuada para determinar la gravedad de la DOF o porque se carece de métodos instrumentales que ayuden a tipificar el grado de gravedad de la DOF. El objetivo de la dieta del paciente con DOF es conseguir una deglución eficaz y segura que permita, por un lado, mantener un buen estado de nutrición/hidratación y, por otro, evitar las complicaciones respiratorias y disminuir las situaciones de riesgo. Igualmente, es fundamental incluir un programa de formación dirigido a pacientes y familiares que incluya: medidas de cuidado e higiene de la cavidad oral, condiciones ambientales y posturales seguras durante las ingestas, preparación de platos con volumen, textura de los sólidos y viscosidad de los líquidos adecuados.
La SEEN, sensible a las grandes posibilidades que ofrece la capacitación de los pacientes y aprovechando las ventajas y el uso extendido de Internet, tiene disponible en su web el espacio Aula Virtual SEEN30, apostando por la formación de pacientes y cuidadores. Desde el Comité Gestor del Área de Nutrición, y contando con la participación de equipos multidisciplinares de Unidades de Nutrición con larga trayectoria y experiencia, se han elaborado materiales informativos y formativos relacionados con enfermedades frecuentes como la disfagia, que implican el conocimiento y el adecuado manejo por parte del paciente y del cuidador. El material está disponible en lenguaje sencillo, comprensible y descargable. Asimismo, se puede acceder a vídeos, relacionados con especificaciones terapéuticas (uso de espesantes con distintos tipos de líquidos) y con testimonios de pacientes y cuidadores. Los objetivos fundamentales son ofrecer información de rigor y enseñar a pacientes y cuidadores el manejo adecuado y seguro de enfermedades crónicas relacionadas con el campo de la nutrición.
Y de cara al alta hospitalaria, también debemos recordar la importancia de la codificación y el desarrollo de procesos asistenciales integrados para el seguimiento de pacientes en otros niveles asistenciales31,32.
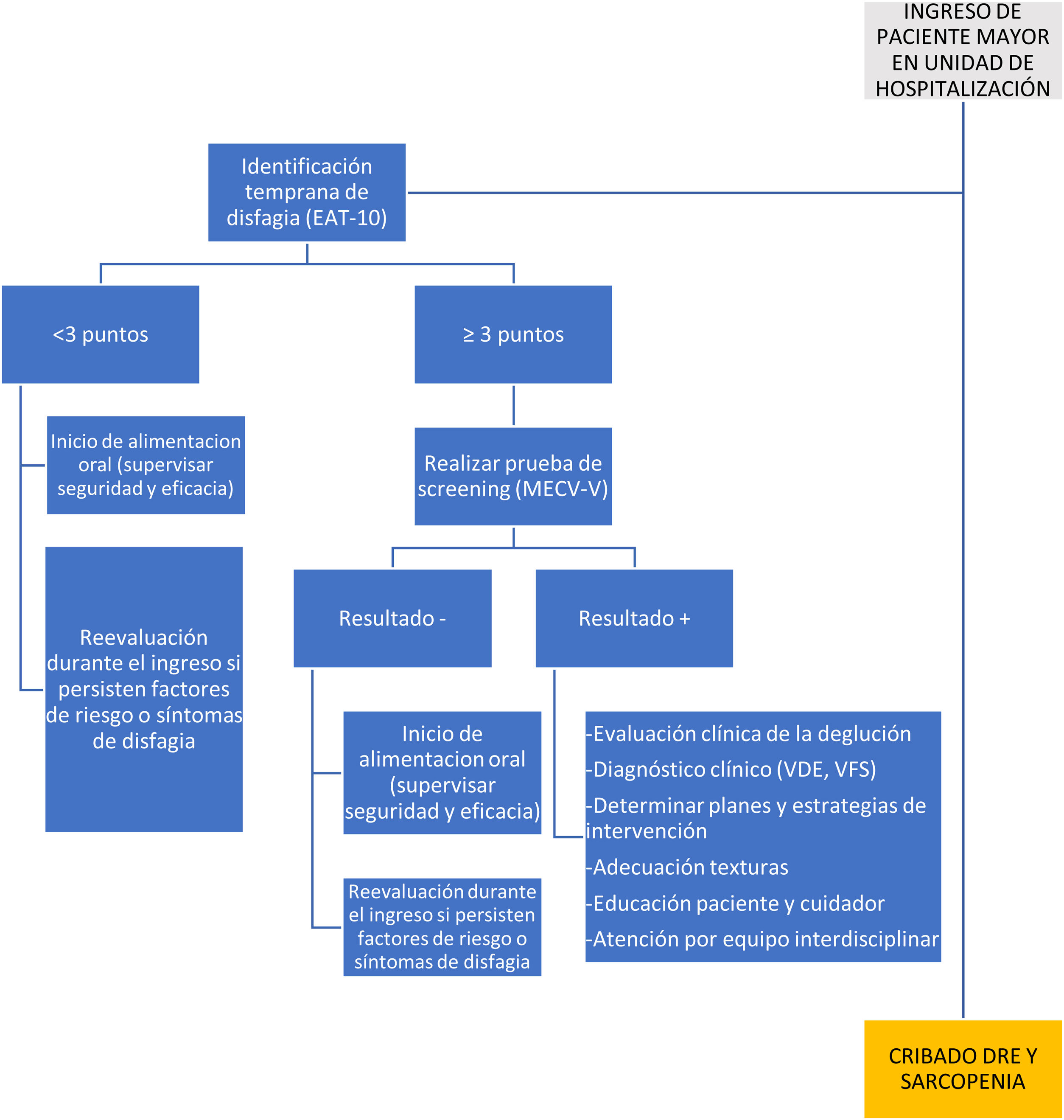
ConclusionesLa situación de las Unidades de Disfagia a nivel nacional es preocupante. Es posible que, desde las Unidades de Nutrición, y los demás servicios implicados en el manejo de estos pacientes, no hayamos sabido transmitir la necesidad y la trascendencia del correcto manejo de la disfagia que se relata en este documento. Por eso, desde el Comité Gestor del Área de Nutrición de la SEEN, proponemos una serie de recomendaciones generales para la práctica clínica habitual (tabla 4) y un algoritmo (fig. 2) que pueda facilitar tanto la puesta en marcha, como la mejora en la prestación que se esté haciendo en la actualidad en las Unidades de Disfagia. Y si la pandemia por la COVID-19ha servido para visibilizar esta patología, aprovechemos para mejorar la atención de todos los pacientes que tienen esta dificultad en la deglución.
Recomendaciones SEEN de práctica clínica en paciente hospitalizado con disfagia
| Cribado |
| Cada centro debería establecer en sus protocolos de actuación un cribado para la detección precoz de la disfagia en todos los pacientes con riesgo, especialmente mayores de 70 años, que presenten 2o más de los siguientes signos de alarma: alteración del nivel de consciencia, disartria, voz húmeda o disfonía, tos voluntaria débil, tos, cambios en la voz o carraspeo con la ingesta |
| En pacientes con enfermedades con elevado riesgo de disfagia, recomendamos llevar a cabo una búsqueda proactiva, periódica y oportunista del riesgo de aspiración |
| Sugerimos el uso inicial del cuestionario EAT-10 para el cribado de la disfagia en el caso de pacientes hospitalizados/institucionalizados |
| Dada la estrecha relación con la disfagia y la implicación en el plan dietético que se proponga, se aconseja realizar además cribado de DRE y de sarcopenia |
| Dieta oral |
| Los menús de los centros sanitarios deben cubrir los requerimientos nutricionales (energéticos, proteicos, micronutrientes), con texturas adaptadas de sólidos y líquidos (según la clasificación IDDSI) y teniendo en cuenta alimentos a evitar, platos o presentaciones de estos, que pueden comprometer la seguridad de la deglución |
| Se debe individualizar el tipo de dieta a la capacidad de deglución y masticación del paciente evitando elegir la dieta triturada por defecto, ya que puede afectar negativamente en la recuperación funcional de la disfagia |
| La adaptación de la dieta oral será periódica, en función de la ingesta y de la evolución clínica del paciente |
| Se debe llevar a cabo un registro de la ingesta, del tiempo y de la ayuda que precisa para la misma |
| Se aconseja realizar encuestas de satisfacción y variación periódica de los menús |
| Espesantes |
| Se debe ajustar la dosis y la textura de líquidos y sólidos a las características individuales de cada paciente, en relación con los resultados del test de disfagia |
| Se debe avisar a los pacientes y cuidadores del riesgo de una dosis excesiva o insuficiente de espesante |
| Suplementos nutricionales orales |
| La textura más adecuada de los SON será la resultante del test de disfagia realizado |
| En caso de suministrar SON líquidos junto con espesantes, se debe conseguir una mezcla homogénea |
| Al alta hospitalaria |
| Se debe incluir «disfagia» en el diagnóstico y codificarlo |
| La pauta de espesantes (receta, dosis, textura) debe figurar en el informe médico de alta y en el informe de continuidad de cuidados |
| Se debe realizar una evaluación periódica tras el alta, para confirmar si precisa mantener la misma dosis/textura o si se debe ajustar por cambio/mejora en la deglución |
Otra área de mejora que debemos incentivar desde las sociedades científicas es la incorporación de la experiencia del paciente en los procesos asistenciales, para conseguir mejorarlos, adecuándolos, en lo posible, a las circunstancias de vida de las personas en tratamiento. Los mecanismos de medición de Experiencia Reportada por el Paciente (Patient Reported Experience) y de los Resultados Reportados por el Paciente (Patient-Reported Outcome Measure [PROM]) ayudan en la construcción del valor en la salud. Eso ocurre porque integran una asistencia basada en la calidad, por la cual no se mide el diferencial de una institución solo por la eficacia del tratamiento, sino por lograr las expectativas anteriores, actuales y posteriores a la asistencia. Los PROM presentan preguntas acerca de la calidad de vida general y funcional del paciente, del efecto y de la eficacia del tratamiento, y también de la necesidad de re-hospitalización y otros. Y analizando y reflexionando sobre el manejo de la disfagia, asumiendo como urgente lo referido en la cartera de servicios, y en el camino de una medicina basada en el valor, no podemos olvidar incluir también los PROM en los registros hospitalarios33.
FinanciaciónLa presente investigación no ha recibido ayudas específicas provenientes de agencias del sector público, sector comercial o entidades sin ánimo de lucro.
Conflicto de interesesLos autores no presentan conflictos de interés en relación con este trabajo.
Agradecemos su implicación a los jefes de servicio de Endocrinología y Nutrición, así como a los miembros del Área de Nutrición de la SEEN.