El desarrollo de seudoaneurismas de arteria carótida interna (pACI) es una complicación vascular de la cirugía endoscópica endonasal transesfenoidal (EET), con una incidencia del 0,55-2%1,2. Son lesiones que se componen únicamente de la capa vascular adventicia1. La ausencia de un tratamiento adecuado puede resultar en consecuencias devastadoras, dado que presentan riesgo de crecimiento rápido y rotura, con una tasa de mortalidad del 30-50%1-4. Aunque su manejo terapéutico es complejo, existen múltiples técnicas quirúrgicas y endovasculares para el mismo1,2.
Presentamos el caso de una mujer de 71 años con diagnóstico incidental de acromegalia, asociada a un macroadenoma hipofisario (1,3×1,1×1,4cm), Knosp 1, con extensión supraselar y contacto con el quiasma óptico. La paciente no presentaba alteraciones hormonales, salvo elevación de IGF-1. Se trató mediante EET asistido con doppler, con fresado selar hasta exposición de ambos senos cavernosos (SC), sin destechar las carótidas ni apertura de los SC. Se consiguió la exéresis macroscópicamente completa de la lesión, blanda, sin precisar especial manipulación en los límites laterales ni de las carótidas. No se identificó fístula de LCR. Se realizó cierre multicapa, sin precisar taponamiento nasal.
En el postoperatorio (p.o.) inmediato presentó sangrado nasal tras estornudar, precisando taponamiento anterior, retirado 48h después. La paciente evolucionó favorablemente, siendo dada de alta en el 4.° día del p.o. Diez días después acudió por nuevos episodios de epistaxis en contexto de HTA. Se realizó revisión quirúrgica urgente, cauterizando un leve sangrado en rescue flap y en el cornete superior derecho.
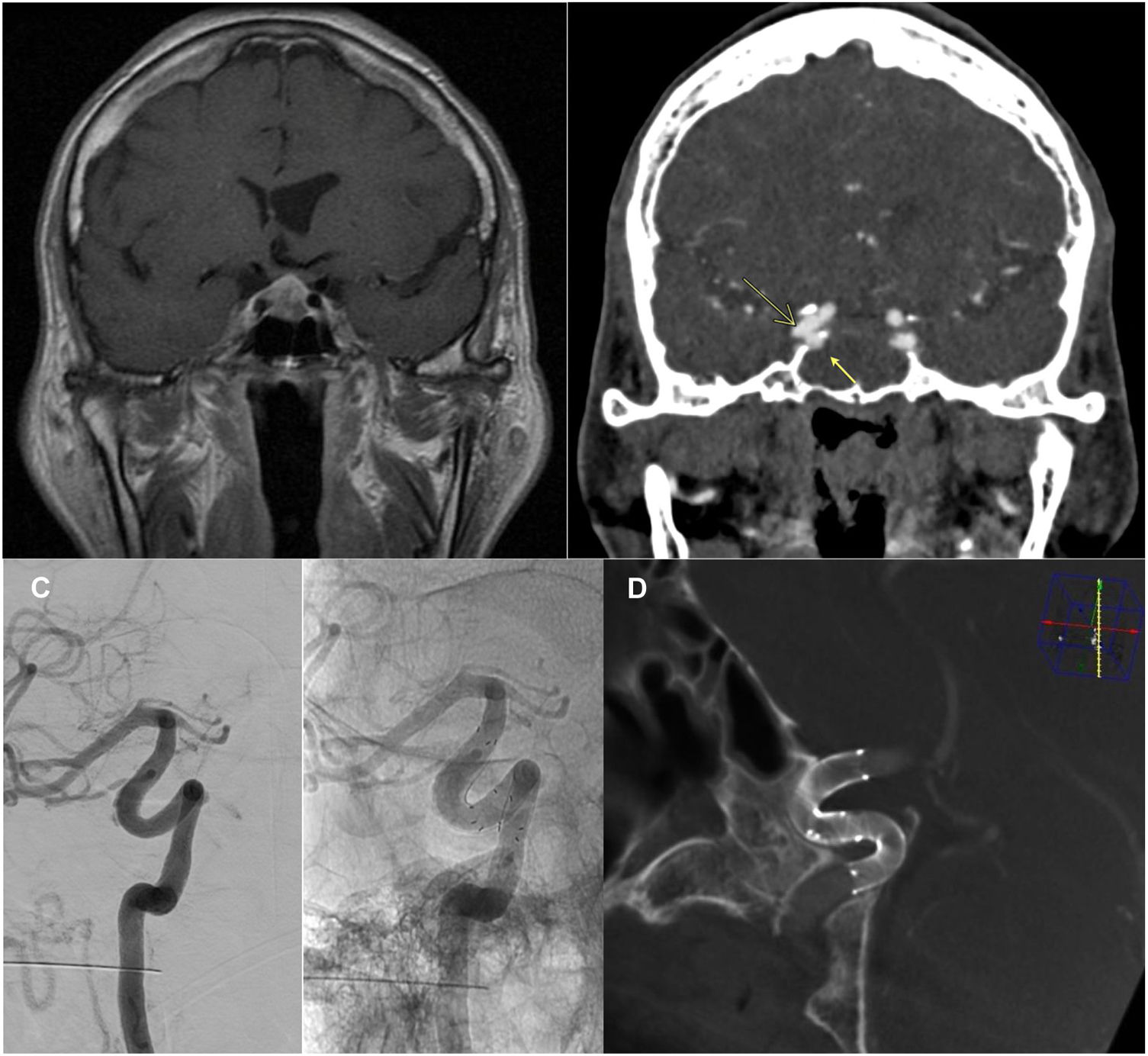
Pese a dicha revisión la paciente presentó nueva epistaxis a los 3 días, que motivó nueva revisión quirúrgica, y ante la ausencia de sangrados que la justificaran, la realización de un angio-TC (Fig. 1A) y posterior angiografía cerebral urgentes (Fig. 1B). Se objetivaron 2 imágenes compatibles con seudoaneurismas de la carótida interna derecha. Se trataron mediante microcatererización de la carótida interna derecha distal a las lesiones aneurismáticas e implantación sin incidencias de dos endoprótesis derivadoras de flujo tipo Derivo® solapadas, cubriendo el cuello de ambas lesiones, sin complicaciones. La paciente fue dada de alta tras 48h de observación con tratamiento de doble antiagregación (ticagrelor 90mg/12h y AAS 100mg/24h), sin nuevas complicaciones. Los controles a los 6 y 15 meses confirmaron la permeabilidad de los stent y la resolución de los pACI, persistiendo relleno del cuello del cavernoso, sin imágenes de hiperplasia significativa ni otras complicaciones (Fig. 1C y 1D), retirándose el tratamiento con ticagrelor. Actualmente mantiene cifras de IGF-1 dentro de la normalidad.
Macroadenoma hipofisario objetivado en RM preoperatoria (A), secuencia T1 con contraste. Angio-TC (B) diagnóstico 20 días p.o. Se identifican 2 pACI (flechas), de cuello ancho y tipo blister, en los segmentos cavernoso (medial, 3,5mm de cuello y 2,5mm de fondo, adyacente a la glándula hipofisaria) y clinoideo (bilobulado, lateral, fondo de 3 y 2,5mm, respectivamente) de la ACI derecha, que se estudiaron también mediante angiografía. C y D) Angiografía de control a los 6 meses (C) y DynaCT® de control a los 15 meses (D) postratamiento endovascular mediante la implantación de 2 stent derivadores de flujo tipo Derivo® solapados. Confirman la permeabilidad de los stent y resolución de los pACI, con permeabilidad de la arteria portadora y ausencia de signos de estenosis ni otras alteraciones intra-stent.
Como ocurre en el pACI medial del presente caso, el segmento más frecuentemente afectado es el cavernoso4. Incluso cuando existe una buena hemostasia intraoperatoria y ausencia de sospecha de lesión carotídea pueden aparecer lesiones diferidas, como los pACI o las fístulas carótidas-cavernosas3,5,6. El manejo es complejo, y la ausencia de tratamiento adecuado puede resultar en consecuencias devastadoras, incluida la muerte1,6. Las series clínicas informan de una tasa de rotura de los pACI de hasta un 60%1.
Ante la sospecha de lesión vascular debe realizarse un estudio angiográfico inmediato, y si resulta negativo, repetirlo tras una semana para identificar la formación diferida de posibles pACI3,4,7. La presentación con epistaxis diferida observada se describe en la literatura, con una incidencia del 0,6-3,3% (1-3 semanas tras la cirugía)6,8.
Los factores de riesgo para la lesión vascular durante la EET son las variantes anatómicas óseas y vasculares, el desplazamiento de las ACI por la propia lesión o espacio intercarotídeo reducido, la invasión del SC por la lesión, los tratamientos con cirugía previa o radioterapia, y los abordajes expandidos a lesiones más complejas1,4,7,9.
En este caso, destaca que uno de los pACI es de localización lateral, no directamente en contacto con la zona quirúrgica. En los pacientes con acromegalia se ha descrito disfunción endotelial por cambios estructurales y funcionales que hacen que los vasos sean más rígidos y menos elásticos9, factor que podría explicar la aparición del mismo, posiblemente por daño indirecto. Se describe mayor incidencia de dolicoectasia y protrusiones en la ACI (35-53%), asimetría en el curso de las mismas, y una mayor incidencia de aneurismas cerebrales (en cualquier localización) que la población general (2-18 vs. 0,8-1,3%)9,10. A nivel óseo pueden presentar ausencia de pared alrededor de las ACI («dehiscencia carotídea», en un 22,2% de los casos con acromegalia vs. 6,6%). Por otro lado, la remodelación ósea en estos casos se relaciona con una menor distancia intercarotídea a nivel del segmento C39,10. Todo ello se asocia a un mayor riesgo quirúrgico en cuanto a posible lesión de las ACI9,10.
El mejor manejo de las lesiones a la ACI es su prevención, gracias al conocimiento de los factores de riesgo para la aparición de los mismos, y a tenerlos en cuenta cuando se estudia el caso en la RM preoperatoria. Para su tratamiento, cada vez se describen más casos en los que puede preservarse el vaso gracias a las técnicas actuales de tratamiento, como en nuestro caso, permitiendo la embolización o la reconstrucción endovascular5,7. El tratamiento de elección es el endovascular1-3, dada su menor invasividad y morbilidad.
El tratamiento mediante stent derivadores de flujo suele ser de primera elección por tener una efectividad similar al resto de técnicas endovasculares y con menos complicaciones2,3. La alternativa es la oclusión arterial mediante coils o balón3. El tratamiento quirúrgico deberá efectuarse en casos de efecto de masa significativo, o como rescate en aquellos casos en los que el tratamiento endovascular no sea eficaz1.
El resultado favorable que se observó tras el tratamiento es el esperado según se reporta en la literatura: en una revisión de 3.658 pacientes tratados mediante EET con 20 casos de lesión de la ACI, 19/20 tuvieron buena recuperación tras el tratamiento endovascular (6 con stent, 5 con oclusión arterial, 10 de ellos por pACI) o taponamiento (en 9 pacientes)3. En el seguimiento al mes, el control angiográfico mostró resolución completa de las lesiones de la ACI3. En el seguimiento posterior (4-10 meses) un paciente presentó mRS de 0, 5 pacientes mRS de uno y 3 pacientes mRS de 23. Otras series también describen una favorable evolución neurológica a corto y largo plazo tras el tratamiento de las lesiones a la ACI7.
Por tanto, aunque infrecuentes, las lesiones iatrogénicas a la ACI en la EET pueden tener consecuencias devastadoras. En caso de sospecha de pACI, incluso con síntomas diferidos, debe realizarse un estudio angiográfico inmediato, y valorar el tratamiento endovascular. Cabe destacar la acromegalia como factor de riesgo quirúrgico.