El tabaquismo es, junto con la diabetes mellitus, uno de los principales factores de riesgo cardiovascular. Los pacientes diabéticos presentan peculiaridades y características, algunas no bien conocidas, que hacen que el tabaquismo agrave los efectos de la diabetes y que el proceso de la deshabituación tabáquica en estos pacientes presente dificultades añadidas y que, por tanto, requiera un abordaje específico, más intensivo y con controles más rigurosos. En esta revisión se desgranan todos los aspectos conocidos que influyen en la interacción entre el tabaquismo y la diabetes, tanto en lo referente al incremento del riesgo de las complicaciones macrovasculares y microvasculares de la diabetes como a los factores que influyen en los resultados de los programas de deshabituación tabáquica. Así mismo se exponen las pautas de tratamiento de estos fumadores, incluyendo los algoritmos y pautas de tratamiento farmacológico que, basándose en evidencia científica, se han mostrado más eficaces.
Smoking is, together with diabetes mellitus, one of the main risk factors for cardiovascular disease. Diabetic patients have unique features and characteristics, some of which are not well known, that cause smoking to aggravate the effects of diabetes and impose difficulties in the smoking cessation process, for which a specificand more intensive approach with stricter controls is required. This review details all aspects with a known influence on the interaction between smoking and diabetes, both as regards the increased risk of macrovascular and microvascular complications of diabetes and the factors with an impact on the results of smoking cessation programs. The treatment guidelines for these smokers, including the algorithms and drug treatment patterns which have proved most useful based on scientific evidence, are also discussed.
La principal Guía de Práctica Clínica sobre tabaquismo, Treating Tobacco Use and Dependence, 2008 Update1, del Public Health Service de Estados Unidos reconoce desde 2008 el consumo de tabaco como una enfermedad crónica de carácter adictivo, aunque la Organización Mundial de la Salud sigue incluyendo su clasificación en el Código CIE2 dentro del grupo de Trastornos mentales y del comportamiento debidos al consumo de psicotrópicos (F17). El reconocimiento de la cronicidad no es una cuestión baladí, ya que como la propia guía señala, a menudo requiere intervenciones repetidas y múltiples intentos de abandono para el control de la enfermedad1. El consumo de tabaco es considerado también como factor de riesgo para numerosas enfermedades respiratorias, cardiovasculares y tumorales principalmente. Aunque es menos conocido, también puede influir en el comportamiento de la diabetes y en las complicaciones vasculares de la misma3.
El tabaquismo es la primera causa prevenible de enfermedad y muerte en Estados Unidos según el Centers for Disease Control4. No obstante, el porcentaje de fumadores disminuyó desde el 20,9% en 2005 hasta el 15,1% en 2015 y los fumadores diarios del 16,9 al 11,4%4. En España el consumo también ha disminuido durante los últimos años.
Son pocos los datos de los que se dispone acerca de la prevalencia del consumo de tabaco entre pacientes diabéticos. En el estudio de Schipf et al. realizado en el ámbito alemán y agrupando datos de 2 grandes estudios, concluyeron que el porcentaje de fumadores activos era algo menor en personas con diabetes que sin diabetes: un 20-35% en hombres y un 10-30% en mujeres5.
Existen estudios clásicos como el de Bott et al. que tras estudiar a 700 pacientes diabéticos tipo 1 concluían que el tabaco era uno de los predictores más fuertes de mal control metabólico6.
El tabaco se relaciona como factor etiológico con el desarrollo de la diabetes tipo 2 por su influencia en la modificación de la sensibilidad de los receptores de la insulina y también como factor desencadenante o agravante de las complicaciones vasculares de la diabetes7. Existen estudios que indican que los pacientes con diabetes y fumadores presentan un alto riesgo de morbimortalidad en relación principalmente con las complicaciones macrovasculares8,9. Otras publicaciones lo relacionan con complicaciones microvasculares tempranas10. Por ello la cesación tabáquica se considera esencial en la prevención de la diabetes del adulto y de las complicaciones asociadas a la misma.
Las interacciones entre tabaco y diabetes no son bien conocidas, aunque son objeto de preocupación desde hace años. Soulimane et al. en un metaanálisis publicado en 2014 señalaron que los fumadores tienen una hemoglobina glicosilada (HbA1c) más alta y una glucosa en plasma a las 2 h (2H-PG) más baja que los no fumadores, diferencia que se observa también entre fumadores y exfumadores, aunque la significación clínica de estos hallazgos aún no está clara11.
Interacciones bioquímicas insulina-nicotina y metabolismo en pacientes diabéticosDesde hace años se ha planteado la hipótesis de que fumar reduce la sensibilidad a la insulina y de que este efecto podría estar producido por la nicotina mediante la estimulación de sustancias antagonizantes de la insulina como el cortisol, las catecolaminas y la hormona de crecimiento12. Se han descrito otros mecanismos que podrían influir en el desarrollo de la diabetes como efectos colaterales de la nicotina: la inhibición de la motilidad gástrica y su influencia en un vaciado diferenciado para alimentos sólidos y líquidos13,14, la absorción más rápida de la glucosa15, así como la mayor permeabilidad de los eritrocitos a la misma16. Sin embargo, Wareham et al. señalan que una relación causal es poco probable, ya que su importancia se atenuó después de ajustar los resultados por edad e índice de masa corporal (IMC)17. No se ha demostrado que las alteraciones en la secreción de insulina estén directamente relacionadas con el tabaquismo12. También es probable que los fumadores tengan otras conductas no saludables o que los hábitos nutricionales o un estatus socioeconómico bajo, reconocidos factores de riesgo para la diabetes, puedan ser factores de confusión.
Pocos estudios han observado la relación entre tabaco y peso en fumadores diabéticos. Habitualmente estos pacientes se muestran preocupados por la potencial ganancia de peso al abandonar el hábito tabáquico y su influencia en relación con su tratamiento con insulina18. Algunos fumadores diabéticos ven el tabaco como una herramienta para controlar el peso y expresan su preocupación por el hecho de que el abandono pueda tener una mala influencia sobre el control de su diabetes.
Farley et al. concluyen en su metaanálisis que las drogas más utilizadas en la cesación tabáquica –bupropión, vareniclina, terapia sustitutiva nicotina (TSN) y fluoxetina– reducen la ganancia ponderal durante el tratamiento farmacológico activo, pero que no han demostrado mantener este beneficio al año19. También comprobaron que la educación individual del paciente para el control del peso no es efectiva, e incluso baja la tasa de abstinencia, y que las dietas muy bajas en calorías no previenen la ganancia de peso a largo plazo. La única medida que demostró en este metaanálisis una reducción de peso a largo plazo fue el ejercicio físico19.
La relación entre el tabaquismo y un IMC más bajo está estudiada y se conoce que es una de las principales razones de algunos pacientes para retrasar o evitar el abandono del tabaco. Los genes CHRNA5-CHRNA3-CHRNB4 están fuertemente asociados con la cantidad de tabaco consumido por los fumadores. Habitualmente las copias de estos genes aumentan según lo hace el consumo, pero, sin embargo, su relación con el IMC era hasta ahora desconocida. Un artículo de Freathy et al. concluye que no existe relación en no fumadores entre estos genes y el IMC, mientras que en fumadores y exfumadores la presencia de alteraciones alélicas en estos genes supone una mayor disminución de IMC en los primeros20. Además, otra de las conclusiones de este artículo es que con la abstinencia prolongada a largo plazo el IMC de los exfumadores casi se igualaba al de los no fumadores. Este aspecto debe ser tenido en cuenta a la hora de abordar el problema del tabaquismo en estos pacientes, para incentivar un control estricto de la dieta y un aumento del ejercicio físico. No se puede olvidar que el aumento de peso es una de las causas de recaída en todo tipo de fumadores, especialmente en mujeres. En todo caso la ganancia ponderal es un riesgo menor frente a los que asumen continuar fumando18.
Lycet et al. han señalado que en pacientes diabéticos dejar de fumar se asocia con un peor control glucémico, que se traduce en un incremento de la HbA1c21, aunque otros autores como Taylor et al. cuestionan estos hallazgos por la presencia de factores que confunden y sugieren la necesidad de estudios con muestras poblacionales mayores22. El principal factor de confusión puede ser nuevamente el incremento de peso que se produce al dejar de fumar y su influencia sobre los controles de glucemia. En cualquier caso, es preciso resaltar que el beneficio que supone dejar de fumar supera claramente a otros efectos negativos que se puedan objetivar.
Algunos estudios de investigación sugieren que en los fumadores diabéticos pueden existir alteraciones de los mecanismos de recompensa, por interacciones poco conocidas entre insulina y dopamina. Este hecho podría explicar la mayor dificultad de los fumadores diabéticos para abandonar el consumo de tabaco y justifican la necesidad de realizar intervenciones más intensivas sobre estos pacientes23. Por ello, el tratamiento del tabaquismo con fármacos que aumenten los niveles de dopamina en el área mesolímbica, como bupropión, podrían estar especialmente indicados en estos pacientes.
Genética, tabaco y diabetesEl consumo de tabaco y la morbimortalidad que le acompaña representa uno de los problemas sociosanitarios más importantes, siendo este de mayor calado en enfermos diabéticos. Sin duda, el desarrollo, mantenimiento y cese del tabaquismo está relacionado con genes de susceptibilidad, entre los que se incluyen desde patrones de herencia mendeliana clásica hasta herencia poligénica compleja24.
Existe abundante literatura que vincula genes relacionados con el metabolismo de la nicotina, como los genes CYP2D6, CYP2A6 y CYP2B6, con la dificultad para la cesación tabáquica. Se ha postulado este último como marcador de intensidad de los síntomas de abstinencia y de las recaídas que serían modificables con fármacos como bupropión24.
El principal punto de actuación de la nicotina es el sistema nervioso central, donde actúa sobre receptores neuronales modificando los sistemas de neurotransmisión24. Existe abundante evidencia sobre las vías relacionadas con la adicción a la nicotina, entre las que destaca la vía dopaminérgica. Algunos de los genes más estudiados en relación con la adicción al tabaco son los que regulan los flujos de dopamina en el sistema nervioso central. La nicotina aumenta la producción y liberación de dopamina y estimula el metabolismo de los ganglios basales. Los genes estudiados a este nivel son los que codifican los 5 receptores de dopamina y se denominan DRD con su respectivo número.
El sistema serotoninérgico está implicado sobre todo en las variaciones del estado de ánimo. La nicotina aumenta la secreción de serotonina y su ausencia la reduce, lo que se ha relacionado con los cambios de humor que aparecen durante el proceso de cesación tabáquica.
En los últimos años se ha propuesto a los receptores nicotínicos como importantes reguladores en la modulación de la adicción a la nicotina25. Se ha identificado al gen del receptor nicotínico CHRNA5 como un importante indicador de dependencia. Múltiples estudios han demostrado y explicado que variaciones de este gen pueden influir en la mayor o menor dificultad para abandonar el tabaco o en la propensión a iniciarse al mismo.
Otro aspecto importante es la influencia del tabaco sobre la metilación. El estudio de referencia es el de Zeilenger et al., quienes fueron los primeros en establecer que el tabaco produce importantes cambios en el patrón de metilación génica26; otros estudios han observado cambios incluso en hijos de madres fumadoras, siendo la metilación dosis dependiente27.
Respecto al aumento de riesgo para el desarrollo de diabetes tipo 2 desde el punto de vista genético, y en relación con la metilación, Ligthart et al. han intentado vincular genes relacionados con la diabetes y los cambios que el tabaco produce en los mismos. Su conclusión en los individuos estudiados fue que el tabaco produjo cambios en la metilación de los genes ANPEP, KCNQ1 y ZMIZ1 (genes relevantes en el desarrollo de la diabetes)28.
En otro estudio de Besingi et al. los estudios de metilación adquirieron otro nivel, porque en él se estudiaron funciones moleculares y no solo regiones génicas aisladas. En este estudio los autores encontraron en el receptor de insulina diversas zonas génicas distintamente metiladas (PTPN11, GRB10, ENPP1, IGF1R)29. La metilación podría alterar el receptor de la insulina, produciendo resistencia a la misma y aumentando riesgo de diabetes tipo 2. Esta función molecular es de especial interés porque, como hemos citado previamente en otros apartados de este artículo, estudios previos ya habían sugerido que el tabaquismo es un factor de riesgo para el desarrollo de diabetes tipo 2 y este hallazgo, que aportan Besingi et al., es una explicación satisfactoria a nivel molecular3. También observaron que estos cambios de metilación no eran permanentes, ya que en algunas muestras se observaron cambios tras el abandono tabáquico, lo que justificaría aún más las intervenciones antitabaco en estos pacientes29. Por último, otro proceso observado fue la regulación negativa de los transportadores de glucosa, pero, aunque este campo se presenta muy prometedor, aún se necesitan más estudios en esta línea.
Existen otros estudios que se centran en la relación del tabaco con la longitud telomérica. Los telómeros son regiones hexaméricas donde se repite la secuencia nucleotídica TTAGGG en la parte distal de los cromosomas y que funcionan como «buffers» durante la división celular, evitando que se replique la parte final, lo que hace que los telómeros se vayan acortando con el paso de los años. El consumo de tabaco se asocia con el acortamiento telomérico y con un aumento de mortalidad por cualquier causa. Rode et al. quisieron testar la causalidad de estas relaciones antes descritas. Para ello estudiaron a 55.568 individuos daneses a los que se midió la longitud telomérica, el consumo de tabaco y su genotipo en CHRNA3, que está estrechamente relacionado con el consumo de tabaco. Realizaron tras ello un estudio de causalidad para ver la relación entre estos factores. Estos autores concluyeron que el tabaco presenta una relación causal con el aumento de mortalidad de cualquier causa, pero no encontraron una relación causal entre consumo de tabaco y acortamiento telomérico, por lo que ese acortamiento no es el que media la relación entre tabaco y aumento de mortalidad (o al menos no lo hace en solitario)30.
Complicaciones vasculares (macro- y micro-) en enfermos diabéticosDesde hace tiempo se conoce la relación entre diabetes tipos 1 y 2 con el exceso de morbimortalidad debido a enfermedades cardiovasculares y la fuerte influencia que presenta el tabaco en ello. En el trabajo de Sowers et al.31, ni siquiera el efecto de protección hormonal en mujeres podía frenar el avance de las enfermedades cardiovasculares en pacientes diabéticos.
El estrés oxidativo tiene un papel fundamental como mecanismo lesivo tras el consumo de tabaco. En 1992, el grupo danés de Loft et al.32, hablaron por primera vez del estrés oxidativo producido por el tabaco y del daño que este producía en el ácido desoxirribonucleico.
En el metaanálisis de Ellegaard et al.33, se incluyeron 36 estudios. Algunos de los mismos encontraban una relación directa y otros no. Tras la realización de los estudios estadísticos pertinentes, este metaanálisis mostró una diferencia significativa en el estrés oxidativo sobre el ácido desoxirribonucleico entre fumadores y no fumadores. La diferencia era de aproximadamente un 15%. Analizando los datos de forma global y con más de 5.377 pacientes, este estudio provee una evidencia firme sobre la relación del tabaco con el estrés oxidativo.
En cuanto a las complicaciones macrovasculares, Meigs et al.34, observaron en 1.500 diabéticos tipo 2 que aquellos que fumaban activamente tenían 1,54 veces más posibilidades de sufrir alteraciones coronarias que los que no fumaban. Otro estudio, en una cohorte prospectiva seguida durante 16 años, observó que el tabaco era un predictor independiente de ictus en estos pacientes35.
Chaturvedi et al.36, reclutaron una cohorte de alrededor de 4.500 diabéticos y estudiaron la mortalidad entre ellos en función de su historia tabáquica y su fecha de abandono. Concluyeron que en comparación con no fumadores, el riesgo de mortalidad en aquellos que habían sido fumadores y que lo habían dejado hacía más de 10 años era un 25% superior al de quienes nunca habían fumado, pero marcadamente menor que los que habían dejado de fumar hacía menos de 10 años. Por tanto, el tabaco aumenta la morbimortalidad por causa macrovascular en pacientes diabéticos, persistiendo este riesgo más de 10 años tras el abandono del tabaco36.
La nefropatía en diabéticos tipo 1 y la microalbuminaria en diabéticos tipo 2 son los aspectos que han recibido más atención en la literatura. Ikeda et al.37, reclutaron 148 pacientes con diabetes y concluyeron que la incidencia de micro- y macroalbuminuria era mayor en fumadores activos (53%), comparado con exfumadores (33%) y no fumadores (20%).
Otro estudio prospectivo siguió a una cohorte de 231 pacientes sin polineuropatía simétrica distal durante 5 años y concluyó que la incidencia de neuropatía fue 2,2 veces más alta en fumadores que en no fumadores. Además, en aquellos que ya tenían neuropatía el tabaco aumentó su desarrollo 12 veces38.
Como ya reflejó Klein et al.39, la mayor parte de la investigación epidemiológica no ha encontrado relación entre tabaco y retinopatía aunque existen excepciones.
Reichard et al.40, encontraron relación entre tabaco y progresión de complicaciones microvasculares en el seguimiento de 96 diabéticos tipo 1 seguidos durante 5 años y randomizados a terapia intensiva o convencional. Observaron que la progresión de la retinopatía se aceleraba por el hábito tabáquico y el nivel de hemoglobina glicosilada. Muhlhauser et al.41, también observaron que había relación significativa entre tabaco, retinopatía y nefropatía.
En resumen, numerosos estudios indican que el hábito tabáquico impacta en el desarrollo y progresión de la microalbuminuria y de la alteración de la función renal en diabéticos tipo 1 y tipo 2; otros estudios sugieren también la relación con la neuropatía diabética y la retinopatía
Procedimiento específico para ayudar al abandono del tabaco en pacientes diabéticosAunque no existe mucha información publicada acerca de la efectividad de los métodos de abandono tabáquico en enfermos diabéticos, a continuación se comentan dos estudios importantes. Ardron et al., llevaron a cabo un estudio randomizado con 60 fumadores diabéticos y compararon el consejo breve con un consejo intensivo42. La mitad de los que recibieron el consejo intensivo realizaron al menos un intento de abandono, aunque al final de los 6 meses de seguimiento solo hubo un paciente que dejó de fumar. Sawicki et al., compararon también una terapia conductual realizada durante 10 semanas con un consejo breve de 15 min. El número medio de cigarrillos consumidos descendió en el grupo de intervención intensiva, pero a los 6 meses de seguimiento las cifras de abandono eran iguales en ambos grupos43.
La mayoría de los artículos sobre diabetes y tabaquismo se centran en revisiones de la literatura y extrapolan de ellos los datos que aportan. Se puede concluir que, según la escasa información disponible, parece que los resultados del tratamiento e intervenciones son ligeramente peores que en pacientes no diabéticos y que, por tanto, se deberían realizar mayor número de tratamientos intensivos. Son necesarios más estudios para identificar y entender los factores asociados con el manejo de la diabetes y su influencia en el abandono tabáquico.
A pesar de lo señalado previamente existen recomendaciones generales, como los Standards of Medical Care in Diabetes de la Asociación Americana de Diabetes9, que incluyen la recomendación de intervenir sobre el consumo de tabaco para la prevención de los riesgos cardiovasculares en pacientes diabéticos. También las del Documento 2005 de Consenso sobre pautas de manejo del paciente diabético del Grupo para el Estudio de la Diabetes en Atención Primaria y de la Sociedad Española de Cardiología8, que señalan que en todo paciente diabético se debe recomendar evitar el tabaquismo e incluir el consejo de abandono del tabaco y otras formas de tratamiento como parte de los cuidados rutinarios del paciente diabético fumador. No obstante, en ambos documentos solo se introducen recomendaciones genéricas y no se incluyen recomendaciones concretas acerca de la forma de intervención.
Como se ha mencionado, no existe mucha información sobre recomendaciones específicas sobre el procedimiento terapéutico más útil para ayudar a los pacientes diabéticos a dejar de fumar, por lo que la estrategia es la misma que en pacientes con otras enfermedades crónicas y que se basa en tres pilares fundamentales: motivación del paciente, tratamiento cognitivo-conductual y terapia farmacológica. Estas intervenciones serán al menos igual de intensivas que en la población general, adaptando la intervención cognitivo-conductual y el tratamiento farmacológico a las características de la enfermedad y del paciente.
Una parte importante de los Servicios de Endocrinología y Nutrición en España disponen de Unidades de Educación al paciente diabético en lo referido al control de la dieta, manejo de los síntomas y capacitación para la autoadministración de insulina. Estas consultas han contribuido notablemente al manejo de este tipo de pacientes, pero a pesar de que pueden ser un lugar excelente para motivar, aconsejar y recomendar el abandono del tabaco, no existe homogeneidad en las intervenciones específicas frente al tabaquismo que en ellas se realizan. Por otro lado, a pesar de todo lo anteriormente explicado, existen encuestas donde solo el 58% de los diabéticos fumadores refieren que han sido advertidos por su médico para que dejen de fumar44.
Tratamiento cognitivo-conductualLa motivación es un elemento fundamental en la toma de la decisión de abandono del consumo de tabaco. En pacientes con una patología establecida, en este caso la diabetes, la motivación debe basarse en informar oralmente y por escrito de la influencia del tabaco en el curso evolutivo de la enfermedad, resaltando los beneficios que su abandono conlleva.
La intervención conductual sobre el paciente diabético se debe adaptar a las características del paciente y a la disponibilidad de medios y varía desde el consejo sanitario antitabaco, hasta una intervención más intensiva. El consejo debe ser motivador, enérgico aunque amigable, breve (no más de 3 min) y sistematizado, es decir, repetido en todas las consultas que realice el paciente. Las intervenciones más intensivas combinan intervenciones de tipo cognitivo, destinadas a informar al paciente de los beneficios que puede obtener al dejar de fumar, y de planes conductuales con pautas concretas de actuación destinadas a romper los lazos con el tabaco y a aprender a vivir sin el mismo. Este tipo de intervenciones deben incluir la entrega de material escrito y hojas de registro donde el paciente recoja el consumo real y las circunstancias concretas de cada cigarrillo, con el objetivo de «desautomatizar» y hacer consciente el consumo. En la tabla 1 se exponen las principales actividades de apoyo psicológico que cualquier sanitario puede implementar en sus pacientes fumadores.
Medidas principales de apoyo psicológico para fumadores en fase de preparación y acción
| Apoyo psicológico para fumadores en fases de preparación y acción |
|---|
| • Felicitar al paciente por la decisión. Hacerle ver que su decisión es la correcta • Motivarle para que no ceda ante las dificultades que a buen seguro se presentarán durante la fase de acción • Reforzar su autoeficacia para dejar de fumar: ∘ Persuadirle de que puede dejar de fumar porque no es menos que nadie ∘ Hacerle recordar a personas de su entorno que ya lograron dejar de fumar y personajes relevantes no fumadores o exfumadores ∘ Hacerle recordar algunos de sus logros personales ∘ Recomendarle medidas que mejoren su forma física y alimentación ∘ Orientarle sobre la consecución de metas a corto y medio plazo • Identificar situaciones de riesgo para fumar: estas son distintas para cada fumador. Conocerlas ayuda a anticiparse o a evitarlas • Identificar las presiones externas que incitan a fumar: publicidad, fumadores del entorno. No se debe ceder. Los equivocados son ellos • Entregar hoja de autorregistro y revisarla en cada revisión: concienciar que el nivel de consumo antes del día D reduce el consumo. Es un premio apuntar en la hoja un 0 cada día durante el periodo de acción, un refuerzo positivo que aumenta la autoestima del fumador • Hacerle ver que los síntomas del Síndrome Abstinencia Nicotínica (SAN) no son sinónimo de debilidad: su presencia no indica que sea más vulnerable. Es algo normal. Indica que el cuerpo se va librando de la nicotina. En todo caso cada día serán menos intensos • Repasar las ventajas que va notando desde que dejó de fumar. No todos los beneficios de la cesación tabáquica se perciben desde el principio. Ir comprobando a medida que avanza el proceso las ventajas o la mejoría de salud que el fumador va percibiendo. Esto refuerza la motivación del fumador y le ayuda a perseverar cuando hay momentos de debilidad • Recordarle que su decisión de dejar de fumar también beneficia a otras personas: será un buen ejemplo para otros y evitará que las personas de su entorno se vean perjudicadas por el efecto nocivo del tabaquismo pasivo • Hacerle repasar con frecuencia las razones por las que decidió dejar de fumar. Ello refuerza la decisión y ayuda a superar los momentos difíciles • Oferta de apoyo, disponibilidad y una próxima cita de seguimiento. Saber que puede evitar un desliz recurriendo en cualquier momento a su terapeuta en caso de dificultad |
Fuente: elaboración propia.
Los niveles de evidencia recomiendan aconsejar a todos los pacientes que dejen de fumar e incluir el consejo de abandono del tabaco y otras formas de tratamiento como un componente más de la asistencia habitual de la diabetes. La actuación coordinada del médico especialista y del médico de Atención Primaria permite obtener mejores resultados.
Tratamiento farmacológicoEste tratamiento se debe utilizar conjuntamente con el tratamiento psicológico, en pacientes con una dependencia física de la nicotina moderada o alta, determinada por el test de Fagerström, que se muestra en la tabla 2.
Test de Fagerström modificado. Establece 3 grados de dependencia donde deberán recibir tratamiento farmacológico aquellos con dependencia moderada y alta
| ¿Cuánto tiempo pasa entre que se levanta y fuma su primer cigarrillo?: | |
|---|---|
| Hasta 5 min | 3 |
| De 6 a 30 min | 2 |
| De 31 a 60 min | 1 |
| Más de 60 min | 0 |
| ¿Encuentra difícil no fumar en lugares en los que está prohibido hacerlo (hospital, cine, biblioteca)?: | |
|---|---|
| Sí | 1 |
| No | 0 |
| ¿Qué cigarrillo es el que más necesita?: | |
|---|---|
| El primero de la mañana | 1 |
| Cualquier otro | 0 |
| ¿Cuántos cigarrillos fuma al día?: | |
|---|---|
| Menos de 10 cigarrillos/día | 0 |
| Entre 11 y 20 cigarrillos/día | 1 |
| Entre 21 y 30 cigarrillos/día | 2 |
| 31 o más cigarrillos/día | 3 |
| ¿Fuma con más frecuencia durante las primeras h después de levantarse que durante el resto del día?: | |
|---|---|
| Sí | 1 |
| No | 0 |
| Total valoración: | |
|---|---|
| De 0 a 3: baja dependencia | |
| De 4 a 6: moderada dependencia | |
| De 7 a 10: alta dependencia | |
Fuente: Normativa SEPAR. Tratamiento del tabaquismo en fumadores con enfermedad pulmonar obstructiva crónica
El objetivo del tratamiento farmacológico es aliviar los síntomas del síndrome de abstinencia a la nicotina, que es la principal causa de recaída en las primeras semanas de tratamiento. En el caso de los fumadores diabéticos se deben tener en cuenta algunas consideraciones específicas para cada uno de los tratamientos disponibles, que se detallan a continuación.
Terapia sustitutiva de nicotinaLa TSN consiste en la administración de nicotina por una vía diferente al cigarrillo en cantidad suficiente para disminuir o evitar el síndrome de abstinencia, pero insuficiente para mantener la dependencia. Se administra en dosis decrecientes independientemente de la forma utilizada. En España se dispone de chicles, comprimidos, spray bucal y parches transdérmicos. Se pueden utilizar los distintos preparados solos o en combinación, utilizando los parches como tratamiento de fondo y los comprimidos, chicles y spray bucal a demanda. Las indicaciones aceptadas son la deshabituación de la dependencia tabáquica como tratamiento coadyuvante, la reducción progresiva del número de cigarrillos y la abstinencia temporal (estancias en hospitales, vuelos de larga duración, etc.). En la tabla 3 se exponen las principales pautas posológicas.
Pautas posológicas de TSN en sus distintas presentaciones y contraindicaciones de la TSN
| Posologías simplificadas TSN Parches de nicotina | |||
|---|---|---|---|
| 4 Semanas | 4 Semanas | 4 Semanas | |
| Fumadores de 20 cig. o más al día | Nicotinell® TTS 21 o Nicorette® 15 | Nicotinell® TTS 14 o Nicorette® 10 | Nicotinell® TTS 7 o Nicorette® 5 |
| Fumadores de 19 cig. o menos al día | Nicotinell® TTS 20 o Nicorette® 10 | Nicotinell® TTS 10 o Nicorette® 5 | |
| • Usar un parche por día. Colocarlo en zona seca sin vello, evitando mamas (hombros, abdomen) • Cambiar cada día el lugar de colocación del parche • Insistir siempre en que lean en el prospecto el correcto modo de empleo • Pautar inicialmente los chicles o comprimidos repartidos a lo largo del día (p.ej., cada hora o ½ hora) • En fumadores de bajo consumo pueden utilizarse a demanda • Insistir siempre en que lean en el prospecto el correcto modo de empleo | |||
| Posologías simplificadas TSN Chicles de 2mg o comprimidos de 1mg | ||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Fumadores de 10 a 20 cigarrillos al día | ||||||||||||
| Semana | 1 | 2 | 3 | 4 | 5 | 6 | 7 | 8 | 9 | 10 | 11 | 12 |
| N.° de piezas/día | 12 | 11 | 10 | 9 | 8 | 7 | 6 | 5 | 4 | 3 | 2 | 1 |
| Fumadores de 20 a 40 cigarrillos al día | ||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Semana | 1 | 2 | 3 | 4 | 5 | 6 | 7 | 8 | 9 | 10 | 11 | 12 |
| N.° de piezas/día | 24 | 22 | 20 | 18 | 16 | 14 | 12 | 10 | 8 | 6 | 4 | 2 |
| Contraindicaciones de la TSN | |
|---|---|
| Generales de todas las formas de TSN | Infarto agudo de miocardio reciente (8 semanas), angina o cardiopatías inestables y arritmias cardíacas severas Embarazo y lactancia Ulcus gastroduodenal activo Enfermedades mentales graves Baja motivación |
| Específicas de los chicles y comprimidos | Problemas dentarios Trastornos de la articulación temporomandibular (solo chicles) Inflamación orofaríngea (aftas bucales, glositis…) |
| Específicas de los parches | Eccema, dermatitis atópica o enfermedades dermatológicas generalizadas |
Fuente: elaboración propia.
Se considera de elección en fumadores diabéticos, aunque se debe conocer que el uso de parches puede producir vasoconstricción similar a la producida por el tabaco, dificultando así la absorción de insulina. Este hecho obliga a una estrecha monitorización de las cifras de glucemia y, en ocasiones, a un reajuste temporal de la dosis de insulina o de los antidiabéticos orales. También es preciso tener en cuenta este aspecto si el paciente presenta trastornos vasculares graves derivados de la diabetes3.
La TSN es un tratamiento seguro y bien tolerado con escasos efectos adversos que solo en contadas ocasiones obligan a la suspensión o al cambio de modalidad terapéutica. Sus principales contraindicaciones, que se exponen en la tabla 3, tienen que ver con los efectos de la nicotina en las esferas gastrointestinal y cardiovascular.
BupropiónFue el primer tratamiento no nicotínico por vía oral aprobado para la cesación tabáquica en EE. UU. en 1997. Es un antidepresivo monocíclico cuyo mecanismo de acción es la inhibición de la recaptación de noradrenalina y dopamina en las sinapsis neuronales a nivel del sistema nervioso central, comportándose como un antagonista no competitivo de los receptores nicotínicos7. Es un tratamiento seguro para pacientes diabéticos y adecuado para su uso como tratamiento farmacológico de primera línea. Se recomienda usar bupropión, siempre que sea posible, conjuntamente con estrategias de apoyo psicológico o tratamiento conductual, dado que la utilización simultánea de un tratamiento farmacológico junto con medidas no farmacológicas aumenta las probabilidades de éxito.
Por su potencial reducción del umbral convulsivante es precisa una vigilancia estrecha en pacientes más susceptibles o con factores de riesgo conocidos para el desarrollo de episodios convulsivos, además de prestar atención a las posibles interacciones medicamentosas. Aunque no hay estudios al respecto en enfermos diabéticos se recomienda utilizar la cantidad de 150mg/día en dosis única matutina. En la tabla 4 se exponen la pauta posológica habitual y las principales contraindicaciones e interacciones farmacológicas del bupropión.
Pautas posológicas, contraindicaciones e interacciones de bupropión
| Posología del bupropión | |
|---|---|
| Primeros 6 días | Un comprimido de 150mg al día al levantarse |
| Resto del tratamiento | Un comprimido al levantarse y otro 8-10 h después, siempre 4 h antes de acostarse (9 semanas) |
| • Elegir el día D en la 2.ª semana, cuando lleve tomando el bupropión 7-10 días • Si aparecen efectos adversos leves (cefalea, insomnio, sabor metálico) utilizar durante todo el tratamiento un solo comprimido de 150mg al día. Con efectos adversos más serios, retirar el tratamiento | |
| Contraindicaciones e interacciones del bupropión | |
|---|---|
| Contraindicaciones | • Trastornos convulsivos o antecedentes de convulsiones • Bulimia o anorexia nerviosa • Cirrosis hepática • Trastorno bipolar • Uso concomitante de fármacos IMAO • Tumores del SNC • Pacientes en proceso de deshabituación alcohólica o retirada de benzodiazepinas Embarazo y lactancia |
| Interacciones | • Bajan la eficacia del bupropión: carbamacepina, fenobarbital, fenitoína •Aumentan la toxicidad del bupropión: cimetidina, acidovalproico, fluoxetina, ritonavir, IMAO •Bupropión aumenta la toxicidad de: levodopa, zolpidem, antidepresivos, antipsicóticos, betabloqueantes, flecainida, mexiletina. •Bajan el umbral convulsivante*: antecedente de TCE grave, alcoholismo, consumo de opiáceos, cocaína y estimulantes. Insulina, ADO, antipsicóticos, antidepresivos, teofilina, quinolonas, corticoides, antimaláricos, tramadol, antihistamínicos con efecto sedante |
En resumen, la utilización de bupropión en fumadores diabéticos no está contraindicada, pero se debe utilizar con precaución, con un ajuste de la dosis a 150mg/día y con un seguimiento estrecho de los niveles de glucemia, realizando reajustes del tratamiento antidiabético si es preciso. Existen publicaciones que aseguran que bupropión es el tratamiento farmacológico para la cesación tabáquica con el que tiene lugar un menor incremento de peso, por lo que podría ser el tratamiento de elección en pacientes diabéticos con obesidad (solo o asociado a TSN), siempre que se sigan las precauciones anteriormente señaladas11,12.
VareniclinaEs el último tratamiento autorizado para su uso en la cesación tabáquica y el primero específicamente desarrollado para dicho fin. Es un agonista parcial selectivo del receptor nicotínico de la acetilcolina α-4 y β-2 que determina la liberación de diversos neurotransmisores, especialmente la dopamina, simulando así el efecto habitual de liberación de dopamina inducida por la nicotina. Por tratarse de un agonista parcial, tiene un efecto antagonista sobre los mecanismos de recompensa de la nicotina, por lo que es útil especialmente para la prevención de las recaídas.
Es un tratamiento efectivo y seguro para fumadores que deseen dejar de fumar. No se dispone de estudios específicos en pacientes diabéticos, por lo que no existe ninguna información científica que limite o contraindique el uso de vareniclina en fumadores diabéticos, aunque es preciso señalar que en los que presenten neuropatía diabética o insuficiencia renal (aclaramiento <30ml/min) debe disminuirse la dosis a la mitad y usarse con precaución, realizando controles frecuentes. En todo caso, y como con cualquier otro tratamiento farmacológico, es recomendable vigilar la evolución de las glucemias al iniciar el tratamiento. En la tabla 5 se exponen la pauta posológica y las principales contraindicaciones e interacciones de la vareniclina.
Posología, contraindicaciones y efectos adversos de vareniclina
| Posología de vareniclina | |
|---|---|
| 3 primeros días | Un comprimido de 0,5mg al día |
| Entre 4.° y 7.° día A partir del 8.° día | Un comprimido de 0,5mg cada 12 h Un comprimido de 1mg cada 12 h |
| Contraindicaciones y efectos adversos de vareniclina | |
|---|---|
| Contraindicaciones | • Dependencia del alcohol o otras drogas • Embarazo • Insuficiencia renal menor de grado 3 (aclaramiento <30ml/min) valorar tratamiento alternativo |
| Efectos adversos | • Alteraciones de sueño (insomnio, pesadillas) • Cefalea • Digestivosa - Flatulencia - Dispepsia - Estreñimiento - Cambios en la percepción del sabor • Neuropsiquiátricosb - Cambios de humor - Ansiedad - Síntomas depresivos - Pensamientos suicidas |
En junio de 2016 se publicó el estudio EAGLES45 cuyo objetivo era comprobar la seguridad de TSN, bupropión y vareniclina en la esfera neuropsiquiátrica, ya que desde la comercialización de estos fármacos ha existido cierta controversia a este respecto. Se incluyeron más de 8.000 pacientes y concluye que no se observó un aumento de efectos secundarios neuropsiquiátricos con ninguno de los tres fármacos. Vareniclina se establecía como el fármaco más eficaz y tanto bupropión como la TSN eran más eficaces que placebo.
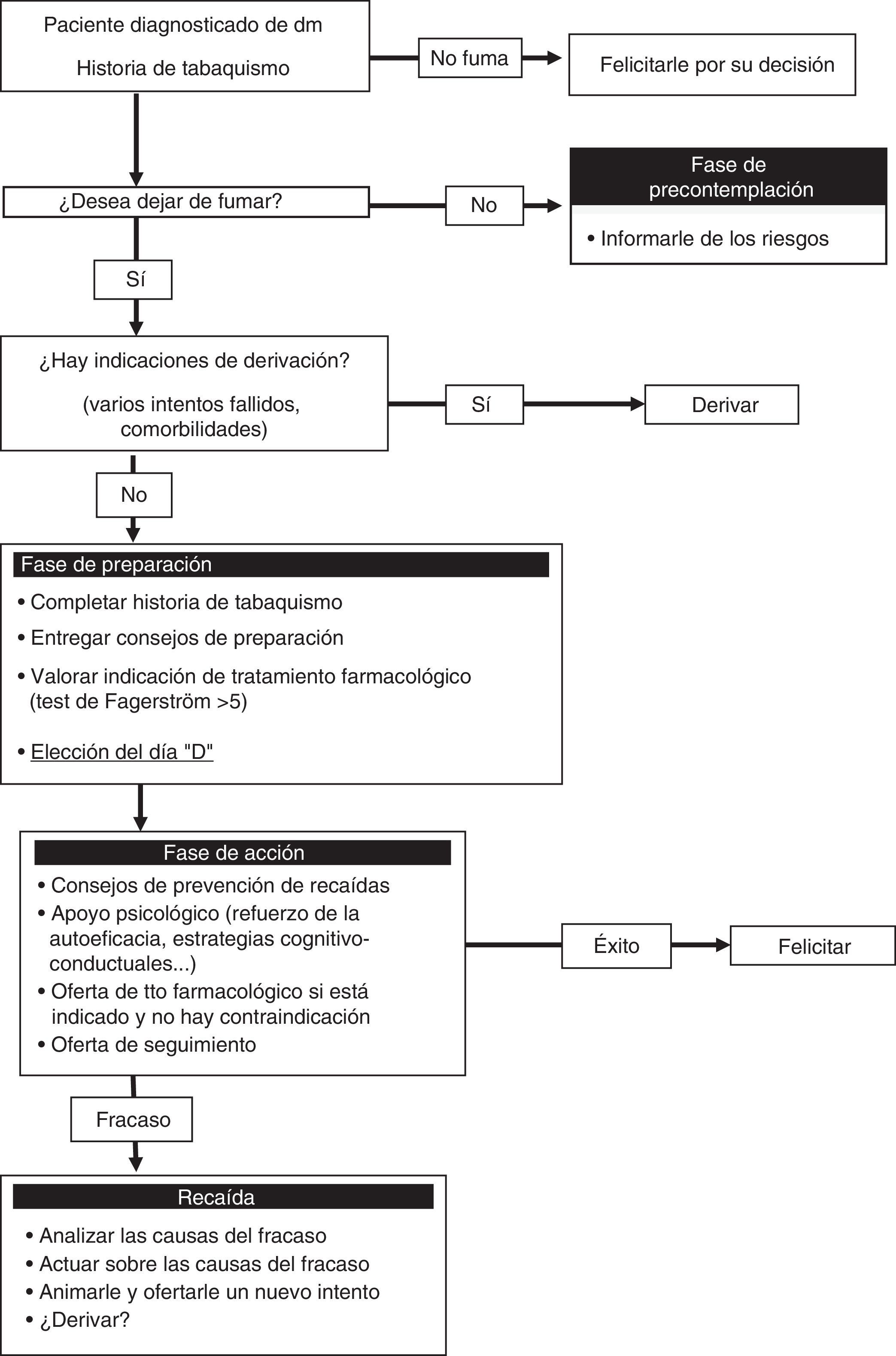
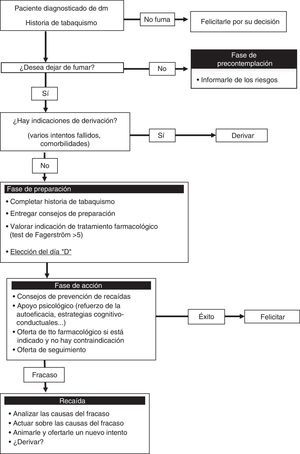
Experiencia de una Unidad de Deshabituación TabáquicaEn nuestro hospital los fumadores diabéticos son habitualmente remitidos desde la consulta de Endocrinología tanto para realizar un primer intento de abandono tabáquico como por falta de éxito en los intentos previos. Estos pacientes se muestran habitualmente motivados y a su vez suelen expresar su preocupación acerca de la influencia que el tabaco pudiera estar teniendo en el control de su diabetes, por lo que la propia enfermedad, junto al consejo del endocrinólogo, se convierte en un factor fundamental de motivación para el abandono del tabaco. En nuestra Unidad, la tasa de éxito en el abandono del tabaco de los pacientes diabéticos es superponible a la del resto de fumadores, si bien el hecho de que se trate de una Unidad especializada puede sesgar los resultados y, por tanto, estos no puedan extrapolarse a otros ámbitos, como las consultas de enfermería o las de Atención Primaria. En la figura 1 se expone el algoritmo de abordaje de tratamiento del tabaquismo en pacientes diabéticos utilizado en nuestra Unidad.
ConclusionesEl consumo de tabaco es un factor de riesgo para el desarrollo de diabetes y de las complicaciones cardiovasculares de la misma. Los fumadores diabéticos pueden tener mayor dificultad para el abandono del tabaco debido a la existencia de interrelaciones, aún no bien conocidas, entre la insulina y mediadores dopaminérgicos de los circuitos de recompensa. Por ello es fundamental incluir la motivación para el abandono del tabaco y el tratamiento multicomponente de la dependencia dentro de las actividades habituales de prevención y tratamiento de la diabetes, tanto en el marco de la Atención Primaria como de la Especializada.
Es recomendable que los programas de educación de los pacientes diabéticos incluyan entre sus contenidos la recomendación, el asesoramiento y el tratamiento de la dependencia nicotínica para favorecer el abandono del tabaco por parte de los pacientes diabéticos fumadores. Existen varias terapias para la deshabituación tabáquica y todas ellas pueden ser utilizadas en estos pacientes, aunque la elección del tratamiento farmacológico debe ser individualizada en cada caso en función de las características, comorbilidades, tratamiento previo y preferencias del paciente. Se han realizado múltiples estudios que examinan los factores del inicio, abandono y recaída tabáquica, pero, sin embargo, se necesita mucha más investigación en la población diabética.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.