El hiperparatiroidismo primario (HPTP) se debe a un adenoma único en el 85-95% de las ocasiones, lográndose frecuentemente la curación con la extirpación del mismo. La determinación rápida intraoperatoria de la paratirina intacta (PTHio) puede constituir una herramienta para el control de la efectividad de la cirugía del HPTP. El objetivo principal de nuestro estudio fue evaluar la determinación de PTHio y objetivar si su implementación colaboraba en lograr la aplicación de una cirugía mínimamente invasiva (CMI) y en régimen de cirugía mayor ambulatoria (CMA) en el tratamiento del HPTP.
Material y métodosEstudio retrospectivo de una serie consecutiva de pacientes diagnosticados e intervenidos quirúrgicamente de HPTP en el Hospital General Universitario de Ciudad Real entre enero de 2005 y enero de 2012.
ResultadosEn el periodo estudiado, se intervinieron 91 pacientes. 39 (42,9%) fueron intervenidos bajo anestesia general y 52 (57,1%) fueron candidatos a anestesia locorregional mediante bloqueo cervical. Del total, 76 (83,5%) fueron subsidiarios de CMI con abordaje unilateral. En el resto se realizó cervicotomía clásica. En 75 pacientes se realizó la determinación de PTHio, de los cuales, en 68 se demostró curación en el mismo acto quirúrgico. El 70,3% (64) de los pacientes fueron intervenidos en régimen de CMA.
ConclusionesLa determinación de PTHio puede permitir modificar la estrategia quirúrgica del HPTP en nuestro servicio, colaborando en la realización de una CMI en un porcentaje importante de pacientes, de forma ambulatoria, con alguna mejora estética, probablemente menor dolor, menor ingreso y con menos complicaciones potenciales que en la exploración cervical bilateral.
Primary hyperparathyroidism (PHPT) is due to a single adenoma in 85%-95% of cases, and is often cured after adenoma removal. Intraoperative rapid determination of intact parathyroid hormone (PTHio) may be a tool for monitoring the effectiveness of PHPT surgery. The main objective of our study was to evaluate PTHio determination and to establish whether its successful implementation contributed to achieve minimally invasive surgery (MIS) and major ambulatory surgery (MAS) in the treatment of PHPT.
Material and methodsRetrospective study of a consecutive series of patients diagnosed and operated on for PHPT at the University General Hospital of Ciudad Real between January 2005 and January 2012.
ResultsIn the study period, 91 patients underwent surgery. 39 (42.9%) under general anesthesia, while 52 (57.1%) were candidates for regional anesthesia by cervical block. Seventy-six of all patients (83.5%) were amenable to MIS using a unilateral approach. Classical cervicotomy was performed in all other patients. PTHio determination was done in 75 patients, showing cure in the same surgery in 68 of them. MAS was performed in 70.3% (64) of patients.
ConclusionsDetermination of PTHio may allow for changing the surgical approach to PHPT at our department, allowing for performance of MIS on an outpatient basis in a significant proportion of patients with some cosmetic improvement, probably less pain, shorter hospital stay, and less potential complications than bilateral cervical exploration.
El hiperparatiroidismo primario (HPTP) es la causa más frecuente de hipercalcemia en la población general, con una incidencia anual que se estima en 0,1-0,3/1.000 habitantes1.
Es una enfermedad ocasionada por un adenoma único aproximadamente en un 85-95% de las ocasiones, lográndose la curación habitualmente con la extirpación de dicho adenoma2,3. Suele sospecharse de forma casual en análisis sanguíneos rutinarios con la determinación de calcio y fósforo, y la mayoría de los pacientes se encuentran asintomáticos u oligosintomáticos4. Según el Tercer Taller Internacional sobre Manejo del Hiperparatiroidismo Primario existe consenso en que la realización de una paratiroidectomía puede ser apropiada en este grupo de pacientes5,6.
El abordaje quirúrgico habitual durante muchos años ha sido la exploración bilateral del cuello, evaluando todas las glándulas paratiroideas para identificar las patológicas. Este método se ha basado en la ausencia de un método fiable para diferenciar de forma preoperatoria la enfermedad pluriglandular (15%) de la uniglandular o adenoma único7,8.
En la última década, gracias a los avances tecnológicos con los modernos radiotrazadores, se han podido plantear tratamientos menos agresivos para su curación9. La gammagrafía con 99mTc-sestamibi tiene una sensibilidad del 80-100% para adenomas y del 0-100% para la hiperplasia. Si la gammagrafía muestra un foco único de captación, la exploración unilateral podría ser adecuada para el tratamiento del paciente10,11.
Por otro lado, el desarrollo de métodos que permiten determinar los niveles de paratinina intacta (PTHi) de forma intraoperatoria (PTHio) se han convertido en un complemento en el desarrollo de la cirugía mínimamente invasiva (CMI), pues puede permitir la confirmación de la efectividad de la técnica quirúrgica al objetivar el descenso del nivel plasmático de la PTHi. Esta metodología, junto con la anestesia locorregional y el abordaje unilateral podrán facilitar la inclusión de los pacientes en programas de cirugía mayor ambulatoria (CMA) permitiendo abordar el tratamiento de esta enfermedad de forma ambulatoria12,13. Desde este punto de vista, la paratiroidectomía mínimamente invasiva (PMI) debería proporcionar a los pacientes cura para su enfermedad con resultados tan fiables como una exploración de las 4 glándulas, pero sin un ingreso en el hospital, una incisión más amplia o la necesidad de anestesia general14. Es decir, esta técnica debería ser una alternativa a la cirugía clásica, tratando de modificar sus resultados.
El abordaje lateral dirigido a la zona donde se ubica el adenoma, conocida su localización de forma preoperatoria mediante técnica gammagráfica o ecográfica, permitiría un acceso más directo y tendría mejores resultados estéticos. La incisión sería de unos 2 cm aproximadamente y lateral al margen medial del músculo esternocleidomastoideo. Esto supondría menos dolor postoperatorio y menos tiempo de ingreso, con una probable incorporación laboral más temprana y, por tanto, con menores costes15,16.
El objetivo principal de nuestro estudio fue evaluar la determinación de PTHio y objetivar si su implementación colaboraba en lograr la aplicación de una CMI y en régimen de CMA en el tratamiento del HPTP.
Material y métodosSe realiza un estudio descriptivo, observacional y retrospectivo de las historias clínicas de 91 pacientes diagnosticados e intervenidos quirúrgicamente de HPTP en el Hospital General Universitario de Ciudad Real en el período de tiempo comprendido entre enero de 2005 y enero de 2012.
Fueron seleccionados los pacientes con pruebas de localización preoperatoria, gammagrafía 99mTc-sestamibi y/o ecografía, indicativas de adenoma.
Se excluyeron del estudio aquellos con sospecha de síndrome de neoplasia endocrina múltiple (MEN), aquellos con enfermedad importante tiroidea asociada, HPT secundario o terciario. También se excluyeron aquellos pacientes con imágenes preoperatorias no compatibles con adenoma único.
Los pacientes fueron intervenidos bajo anestesia general o locorregional mediante bloqueo del plexo cervical selectivo.
El bloqueo del plexo cervical consta de 2 fases: profunda y superficial. En el bloqueo del plexo cervical profundo se anestesian los nervios espinales C2, C3 y C4 con levobupivacaína al 0,5%. En el superficial se bloquea el triángulo posterior del cuello, cuando emerge adyacente a la mitad del borde posterior del tercio medio del músculo esternocleidomastoideo con una dilución de levobupivacaína al 0,25%. Se acompañó de una sedación leve con midazolam para asegurar la relajación del paciente.
En cuanto al abordaje quirúrgico, consistió en cervicotomía clásica de Kocher o bien acceso unilateral mediante una incisión de 2 o 3 cm aproximadamente, tomando como referencia el borde medial del músculo esternocleidomastoideo.
Las variables analizadas en nuestro estudio se muestran en la tabla 1.
Variables analizadas en el estudio
| Motivo de consulta |
| Determinación analítica (antes y después de la intervención): calcio, PTH y FA |
| Prueba de imagen: gammagrafía y/o ecografía |
| Intervención quirúrgica: tiempo operatorio, tipo de anestesia y de incisión |
| Hallazgos quirúrgicos: localización de las glándulas extirpadas, localización, peso y tamaño de las mismas |
| Histología definitiva de las biopsiadas |
| Valores intraoperatorios de PTH: basal, manipulación, 5 y 10 min tras exéresis |
| Complicaciones en el postoperatorio inmediato |
| Tiempo medio de estancia hospitalaria |
| Tiempo medio de seguimiento en consultas externas |
| Complicaciones a largo plazo |
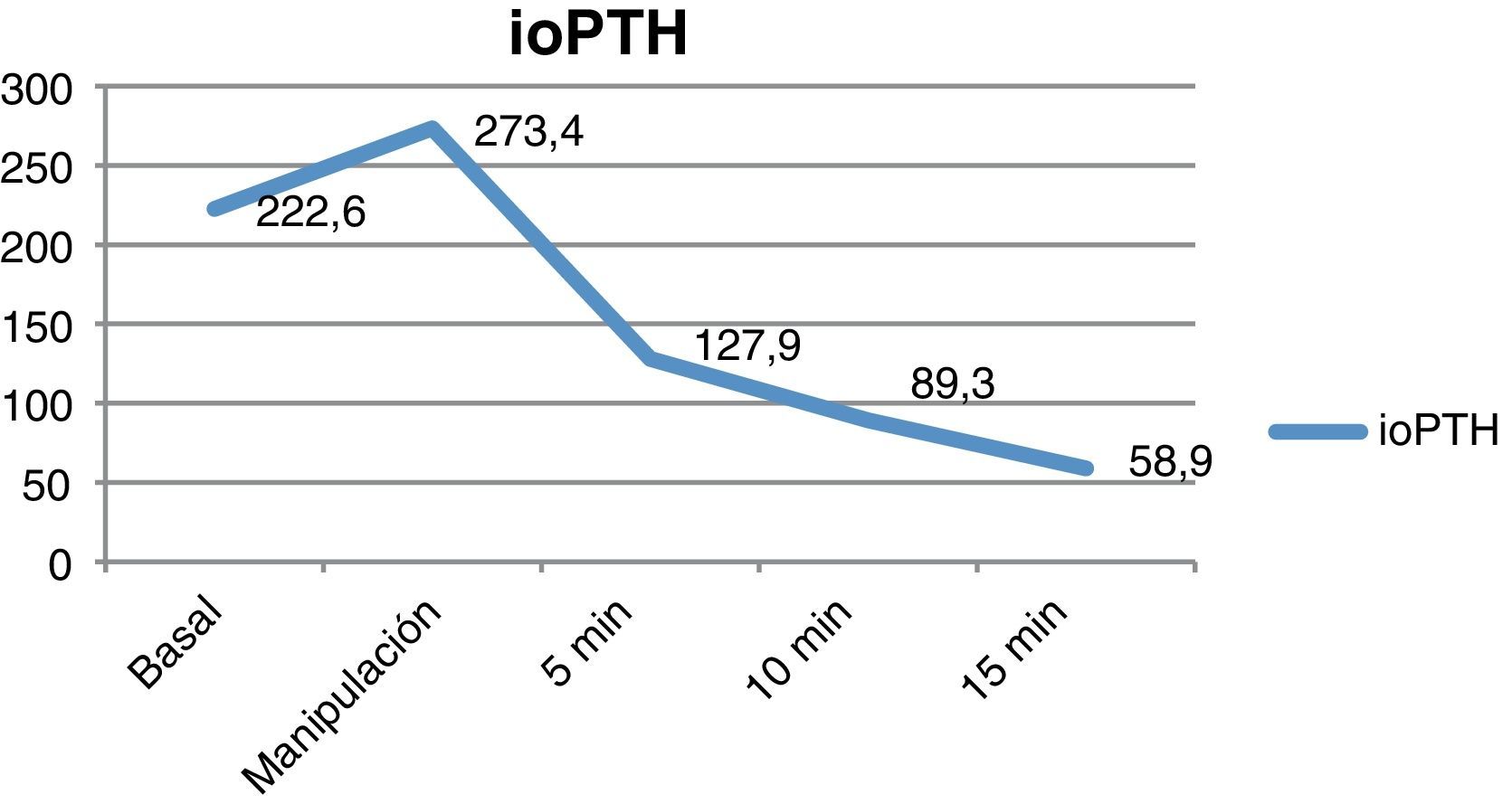
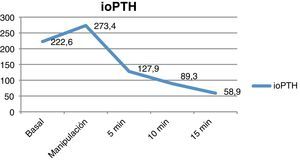
La determinación intraoperatoria de paratirina se realizó mediante la técnica de inmunoquimioluminiscencia (STAT-System; Future Diagnostic), la cual analiza los niveles de PTHi en muestras venosas extraídas durante la manipulación, a los 5 y a los 10 minutos posteriores a la exéresis del adenoma, comparándolas con el nivel basal del paciente. Los criterios utilizados para confirmar el adecuado descenso de la PTHi fueron los del grupo de Miami, el cual considera la prueba válida cuando los niveles de PTHi disminuyen ≥ 50% con respecto a los máximos alcanzados17,18.
Se evaluó la normalidad de las variables estudiadas mediante métodos gráficos (histograma y diagrama de cuantiles Q-Q plots) y estadísticos (test de Kolmogorov-Smirnov).
El análisis estadístico descriptivo para variables cualitativas se definió mediante tablas de distribución de frecuencias (intervalos de confianza al 95%). Las variables cuantitativas se estudiaron mediante valores estadísticos de tendencia central (media, moda, mediana) y de dispersión (desviación estándar).
Para la comparación de medias utilizamos los tests de la t de Student y ANOVA y el test χ2 para la comparación de proporciones.
Los datos fueron analizados mediante el paquete estadístico SPSS versión 18.0 para Windows.
ResultadosDe un total de 91 pacientes intervenidos por HPTP, 76 (83,5%) fueron mujeres y 15 (16,5%) varones, con una edad media de 57 años (13-87).
Se encontraban totalmente asintomáticos en el momento del diagnóstico 39 pacientes (42,9%), siendo diagnosticados de forma casual mediante una analítica de rutina. El resto presentaron los siguientes síntomas por orden de frecuencia, algunos de ellos no claramente relacionados con HPTP: 12 pacientes (13,2%) empezaron con un cuadro de litiasis y cólicos renales, 11 (12,1%) con poliuria y polidipsia, 6 (6,6%) con osteoporosis, 6 (6,6%) referían astenia y anorexia, 4 (4,4%) mialgias, 2 (2,2%) disfagia y disfonía y un paciente (1,1%) con hipertensión arterial.
La cifra media preoperatoria de calcio sérico fue de 11,15 (± 0,73) mg/dl, de PTH 184,12 (± 110,92) pg/ml y de fosfatasa alcalina 113,79 (± 74,95) U/l.
En todos los pacientes se realizó una gammagrafía y en 63 también una ecografía de las glándulas paratiroides como método de localización preoperatoria.
Del total de pacientes, 39 (42,9%) fueron intervenidos bajo anestesia general y 52 (57,1%) fueron candidatos a anestesia locorregional mediante bloqueo cervical selectivo. En lo que se refiere a la técnica quirúrgica, 15 (16,5%) fueron intervenidos mediante cervicotomía clásica de Kocher y 76 (83,5%) fueron subsidiarios de cirugía mínimamente invasiva con abordaje unilateral. De estos últimos, 7 (7,69%) pacientes tuvieron que ser reconvertidos a cervicotomía transversa clásica para explorar las glándulas de ambos lados al no objetivar el descenso de la PTHi según el criterio de Miami.
La duración media de la intervención quirúrgica en los pacientes con abordaje clásico por cervicotomía fue de 82,3 (± 25,78) min, mientras que para los pacientes en los que se realizó exploración mínimamente invasiva fue de 51,67 (± 11,2) min.
En cuanto a la localización, en 6 casos (6,6%) se extirpó la glándula superior derecha, en 7 (7,7%) la superior izquierda, en 42 (46,15%) la inferior derecha, en 34 (37,36%) la inferior izquierda; en un paciente la glándula patológica se encontraba en el mediastino superior y en otro en el timo.
El peso medio de las glándulas fue de 64,63 (± 11,81) mg y el tamaño medio fue de 7,133 (± 1,91) mm.
El estudio histológico definitivo mostró que la causa probable del HPTP se debió a adenoma en 86 pacientes (93,5%) y a hiperplasia en 5 (6,5%).
En 75 pacientes de 91 se realizó la determinación de PTHio. En 68 (90,6%) se demostró la caída de la curva de PTH más de un 50% a los 10 min con respecto al valor basal según el criterio de Miami y, por tanto, se determinó la curación en el mismo acto quirúrgico. Los valores medios del descenso de la curva de PTH se muestra en la figura 1. En los 16 pacientes restantes no se determinó la PTHio por preferencia del cirujano.
El 70,3% (64) de los pacientes fueron intervenidos en régimen de CMA, mientras que el 29,7% (27) restante fueron ingresados en régimen de hospitalización habitual. La duración media de la estancia hospitalaria fue de 12 h en el caso de los pacientes intervenidos en régimen de CMA y una media de 46,7 h los pacientes que fueron ingresados en planta de hospitalizados. La estancia media considerada de forma global de toda la serie se estimó en 21,12 h.
El tiempo medio de seguimiento de los pacientes en consultas externas de cirugía general fue de 1,38 (± 0,518) meses. Posteriormente, los pacientes siguieron revisiones por parte del servicio de endocrinología, encontrándose los siguientes valores medios postoperatorios a los 6 meses de la intervención: calcio, 9,50 (± 0,86) mg/dl; PTH, 60,12 (± 45,33) pg/ml, y fosfatasa alcalina, 83,31 (± 29,46) U/l.
Las complicaciones observadas se consideraron leves. En el postoperatorio inmediato destacaron 6 pacientes con hipocalcemia transitoria, 4 presentaron cervicalgia moderada, uno presentó disfagia y 2 disfonía. Todas ellas en pacientes en los que se había realizado exploración bilateral de las glándulas paratiroides. Entre las complicaciones tardías, cabe destacar un paciente en estudio por el servicio de otorrinolaringología por disfonía tras haberse realizado cervicotomía con exploración bilateral y 3 pacientes que presentaron hipercalcemia a los 6 meses de la cirugía a pesar de haberse demostrado intraoperatoriamente el descenso de la PTH según el criterio de Miami; probablemente debido a que la enfermedad se manifestó como un adenoma, siendo en realidad una enfermedad hiperplásica. Finalmente, 4 pacientes tuvieron que ser reintervenidos por persistencia de los síntomas, en 2 casos debido a la presencia de restos hiperplásicos y en otros 2 pacientes por diagnóstico de un segundo adenoma.
DiscusiónLa paratiroidectomía se ha convertido en uno de los procedimientos quirúrgicos endocrinos más frecuentemente realizados pues el HPTP constituye la enfermedad endocrina más frecuente tras la diabetes mellitus y la enfermedad tiroidea. Inicialmente, el planteamiento quirúrgico del HPTP estaba basado en realizar, de forma simultánea durante la intervención, el diagnóstico y el tratamiento de la enfermedad, requiriendo una exploración cervical exhaustiva19. De forma clásica, la mayoría de los cirujanos endocrinos realizaban una exploración cervical bilateral completa, observando las 4 glándulas paratiroideas y los 2 nervios laríngeos recurrentes, en todos los pacientes, sin apenas estudios de localización preoperatoria, que se reservaban únicamente para las reintervenciones por recurrencia o persistencia de la enfermedad9,20.
La adopción de la exploración unilateral por el cirujano depende de un adecuado estudio de localización preoperatorio. Hasta el desarrollo de las nuevas técnicas gammagráficas los métodos radiológicos clásicos de detección de la enfermedad paratiroidea, como la ecografía, la tomografía computarizada o la resonancia magnética eran de poca ayuda, debido fundamentalmente a su baja sensibilidad y por la necesidad de un radiólogo muy entrenado en la interpretación de estos trastornos glandulares. Únicamente el desarrollo de modernos radiotrazadores catiónicos como el 99mTc-sestamibi y el 99mTc-tetrofosmina han permitido mejorar el estudio de localización anatómica y funcional, así como la diferenciación de la enfermedad uniglandular de la pluriglandular9,10,21. Con ello, se ha conseguido plantear un abordaje quirúrgico menos agresivo para extirpar la enfermedad uniglandular localizada preoperatoriamente. Con técnicas quirúrgicas menos cruentas para el paciente parece reducirse el tiempo y el riesgo operatorio, así como la extensión de la disección, con todas las ventajas en el postoperatorio que ello conlleva. Además, el cirujano puede dirigirse al lugar de la lesión para extirpar las glándulas patológicas, así como localizar aquellas ectópicas, hiperplásicas o adenomas múltiples que son la principal causa de fracaso de la cirugía y, con ello, disminuir el número de reintervenciones que se asocian con un aumento de la morbilidad. Una ventaja añadida es que la imagen obtenida no depende tanto del explorador como en otras técnicas como la ecografía. La tomografía computarizada, la resonancia magnética, la arteriografía o el muestreo venoso selectivo de PTH suelen reservarse para pacientes en los que otras técnicas de localización han resultado insuficientes o discordantes. La mayoría de los autores están de acuerdo en que cuando se usan 2 estudios de imagen como la gammagrafía y la ecografía el porcentaje de adenomas identificados es mayor5,6,22,23.
Del total de nuestros pacientes, se realizó la determinación de PTHio a 75. En 68 se obtuvo un descenso de la curva de PTH según el criterio de Miami y, por tanto, se determinó curación.
La importancia de esta determinación radica en la oportunidad de disponer de una prueba de confirmación en el mismo acto quirúrgico de que el procedimiento ha sido efectivo. Otras técnicas han sido descritas para evaluar la adecuada resección del tejido anormal de paratiroides como la sonda nuclear y la gammagrafía sestamibi intraoperatoria. De todos los complementos perioperatorios utilizados en la cirugía de paratiroides, la determinación de PTHio tiene la sensibilidad, valor predictivo positivo y la precisión más altas. De acuerdo a una encuesta internacional, está siendo utilizada por el 68% de cirujanos24. Para muchos autores es, en combinación con las técnicas de imagen, uno de los pilares sobre los que asienta la CMI. Actualmente existen gran cantidad de autores que defienden cambiar el paradigma clásico de la exploración bilateral en la cirugía del HPTP por una exploración unilateral como estrategia quirúrgica más adecuada cuando se localice preoperatoriamente una sola glándula alterada25,26.
Las ventajas de la CMI serían: disminuir el tiempo quirúrgico y de ingreso; uso de anestesia local o locorregional disminuyendo las molestias faríngeas debidas a la intubación orotraqueal y el tiempo de recuperación anestésico; reducir el riesgo de lesionar los nervios laríngeos recurrente y de hipocalcemia; realizar una cirugía dirigida al lado afectado, disminuyendo la longitud de la incisión y por tanto la reacción inflamatoria postoperatoria; ofertar cirugía en régimen ambulatorio, y disminuir los costes. De esta manera, este abordaje se convierte en un atractivo enfoque para el paciente27,28.
En nuestro servicio empleamos abordaje unilateral en el 80,46% de los pacientes intervenidos (70), lo cual está de acuerdo con lo publicado en la bibliografía donde otros autores lo adoptan entre el 60-74%. En el 68,97% (60) la intervención se realizó en régimen de CMA, mientras que el 29,89% restante fueron ingresados en planta.
El régimen de CMA permite que al paciente le pueda ser dada el alta a su domicilio el mismo día de la intervención, una vez que es evaluado y cumple los criterios básicos para el alta. Esto es: ausencia de síntomas de hipocalcemia, deambulación correcta, micción espontánea, ausencia de dolor incoercible, cicatriz en buen estado, buena tolerancia vía oral, y constantes vitales dentro del rango de la normalidad. El paciente también recibe un informe por escrito y se le explica las complicaciones que puede sufrir y las diferentes situaciones en las que debe acudir a urgencias, así como una encuesta de satisfacción29,30. Las complicaciones precoces suelen ser infrecuentes y leves, como la hemorragia postoperatoria tras la PMI que suele ser autolimitada y que aparece en las 6-8 primeras horas31. Diversos autores han demostrado que los pacientes que reciben PMI tienen un riesgo menor de desarrollar un hematoma con afectación de vías respiratorias debido al pequeño volumen de disección que se realiza en el cuello. Los resultados son equiparables a los de la paratiroidectomía bilateral en términos de curación y recidiva, y superiores en cuanto a duración, agresividad, estancia postoperatoria e hipocalcemia posquirúrgica32.
Todas las complicaciones observadas en nuestros pacientes se consideraron leves y se produjeron en pacientes a los que se les había realizado una exploración bilateral del cuello bajo anestesia general. En el postoperatorio inmediato no tuvimos ningún caso de hemorragia postoperatoria. Cabe destacar 6 pacientes (6,6%) con hipocalcemia transitoria, poco relevante, que no precisó tratamiento, 4 referían cervicalgia no asociada al bloqueo cervical, un paciente disfagia y 2 disfonía. De todos ellos, solo un paciente continuó con disfonía en el seguimiento a largo plazo.
Concluimos pues que la determinación de la PTHi de forma intraoperatoria es una ayuda en la estrategia quirúrgica del HPTP en un centro de nivel ii, permitiendo realizar una paratiroidectomía mínimamente invasiva en régimen ambulatorio. El carácter retrospectivo, así como el corto período de seguimiento, puede considerarse como una limitación de nuestro estudio; sin embargo, creemos que esta técnica puede considerarse segura y eficaz en casos seleccionados, disminuyendo las complicaciones derivadas de una exploración bilateral, obteniendo excelentes resultados y una baja morbilidad para el paciente.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.