En enero de 2005, durante la reunión anual de la Sociedad Portuguesa de Endocrinología, Diabetes y Metabolismo, se entregó a los médicos presentes una encuesta sobre el modo de actuación en el tratamiento y el seguimiento del carcinoma diferenciado de tiroides. Es objetivo de este trabajo dar a conocer los resultados de esa encuesta.
MétodosEl cuestionario versaba esencialmente sobre los siguientes puntos: tratamiento quirúrgico de la glándula y cadenas ganglionares, gammagrafía y ablación con 131I, supresión con levotiroxina, tratamiento de las recidivas y metástasis. Se obtuvieron 54 respuestas (el 79% de los endocrinólogos).
ResultadosAnte el diagnóstico de carcinoma diferenciado de tiroides la tiroidectomía total es siempre preferida por el 67% de los encuestados. La totalización, en caso de diagnóstico posquirúrgico, es recomendada por el 70% en el carcinoma papilar, por el 67% en el microcarcinoma papilar y por el 44% en el folicular con invasión mínima. La gran mayoría recomienda vaciamiento ganglionar si los ganglios están afectados; el 61% realiza sistemáticamente gammagrafía con 131I tras la cirugía; el 28% de los interrogados hacen ablación de restos tumorales, además del 59% que la hacen si hay captación de 131I en el lecho tiroideo, si la tiroglobulina está aumentada o si hay factores de riesgo; 100 mCi es la dosis más usada. No hubo unanimidad en relación con el grado de supresión de tirotropina. En caso de recidiva y metástasis, apenas el 22% de los encuestados refiere la cirugía como primera opción terapéutica y el 57% prefiere el 131I en el tratamiento de la recidiva local. Mas del 50% escogió la tomografía computarizada para el diagnóstico de recidiva de enfermedad en los casos en que la tiroglobulina permanece elevada y la gammagrafía corporal con 131I fuese negativa.
ConclusionesLa gran variabilidad de respuestas en este cuestionario y un porcentaje significativo (11-41%) de no respondedores evidencian la falta de uniformidad de los protocolos de tratamiento del carcinoma de tiroides en Portugal. Según las guías publicadas y las respuestas a un cuestionario semejante realizado en España, las grandes diferencias de actuación surgen principalmente en la cuestión del vaciamiento ganglionar y en el tratamiento de la recidiva de la enfermedad.
In January 2005, during the annual meeting of the Portuguese Society of Endocrinology, Diabetes and Metabolism, a questionnaire on the treatment and follow-up of differentiated thyroid carcinoma (DTC) was given to attendants. The aim of this study was to present the survey’s results.
MethodsThe questionnaire addressed the following issues: the surgical treatment of the gland and cervical lymph nodes, whole body scan and ablation with 131I, suppression with levothyroxine, and treatment of recurrence and metastases. Fifty-four completed questionnaires were obtained (79% from clinical endocrinologists).
ResultsWhen DTC is diagnosed, 67% of respondents reported that total thyroidectomy is always performed. When the diagnosis is made postsurgically, completion of thyroidectomy is recommended by 70% of respondents for papillary carcinoma, by 67% for papillary microcarcinoma and by 44% for minimally invasive follicular carcinoma. Most respondents recommend lymph node dissection if the nodes are involved; 61% systematically perform whole body scan with 131I after surgery. Twenty-eight percent routinely perform ablation of the thyroid, and 59% request adjuvant radioiodine ablation of the thyroid bed if there is 131I uptake, if thyroglobulin is increased, or if risk factors are present. The most commonly used ablation dose is 100 mCi. Consensus on the degree of TSH suppression is lacking. Twenty-two percent of the respondents recommend surgery as the first therapeutic option in recurrence and metastases, while 57% prefer 131I for the treatment of local recurrence. When thyroglobulin levels remain high and the results of 131I scanning are negative, 50% choose computed tomography scan for the diagnosis of disease recurrence.
ConclusionsThe wide variability of responses in this survey and the significant percentage (11 to 41%) of non-responders demonstrates the lack of uniformity in the treatment protocols for DCT in Portugal. According to the published guidelines and the responses to a similar survey performed in Spain, the widest differences are mainly found in lymph node dissection and the treatment of disease recurrence.
El carcinoma diferenciado de tiroides de origen folicular es la forma más frecuente de carcinoma tiroideo. A pesar de ser poco frecuente, su incidencia anual ha aumentado progresivamente en las últimas décadas1,2.
El pronóstico puede ser muy variable, desde el microcarcinoma papilar que no interfiere en la esperanza de vida del enfermo hasta formas poco diferenciadas que por no responder a los tratamientos habituales tienen un alto porcentaje de mortalidad. Afortunadamente, una gran parte son tumores que tratados convenientemente tienen muy buen pronóstico. Con todo, su tratamiento y el seguimiento permanecen controvertidos y poco uniformes3,4. A pesar de ser la cirugía la base de este tratamiento, faltan estudios prospectivos que comparen los tipos de cirugías realizadas, la resección de las cadenas ganglionares, los efectos de la ablación con 131I y las ventajas de los diferentes grados de supresión con levotiroxina.
En el inicio de 2005 fue publicado en la Acta Médica Portuguesa el Protocolo de tratamiento y seguimiento de los carcinomas diferenciados de tiroides de origen folicular, realizado por el Grupo de Estudo da Tiróide de la Sociedad Portuguesa de Endocrinología, Diabetes y Metabolismo (SPEDM)5. En enero de 2005, durante la reunión anual de la SPEDM, se entregó a los médicos presentes una encuesta sobre el modo de actuación en el tratamiento del carcinoma diferenciado de tiroides, basada en un cuestionario realizado en el XLIV Congreso Nacional de la Sociedad Española de Endocrinología y Nutrición6, con el objetivo de conocer cómo se trata el carcinoma diferenciado de tiroides en los diferentes centros hospitalarios en Portugal.
MÉTODOSLa encuesta constaba de 20 preguntas de respuesta voluntaria y anónima que versaban esencialmente sobre los siguientes puntos:
- –
Tratamiento quirúrgico de la glándula y cadenas ganglionares.
- –
Gammagrafía y ablación con 131I.
- –
Supresión con levotiroxina.
- –
Tratamiento de las recidivas y metástasis.
De los 54 médicos que respondieron al cuestionario, el 79% eran endocrinologos y el 17%, cirujanos generales (el 4% eran de medicina interna).
Respecto al número de nuevos enfermos con carcinoma diferenciado de tiroides observados en 2004, el 39% de los especialistas observó entre 1 y 5 nuevos pacientes, el 35% observó de 5 a 20 y tan sólo el 20% afirmó haber observado más de 20 nuevos pacientes.
La mayoría (82%) de los especialistas hace el seguimiento a largo plazo de los pacientes operados. Del total de los médicos que hace el seguimiento de enfermos con carcinoma de tiroides, el 48% afirmó no tener actualmente más de 20 pacientes, el 25% sigue entre 20 y 50 pacientes, el 4% hace el seguimiento de 50 a 100 pacientes y el 23% refiere tener más de 100 pacientes.
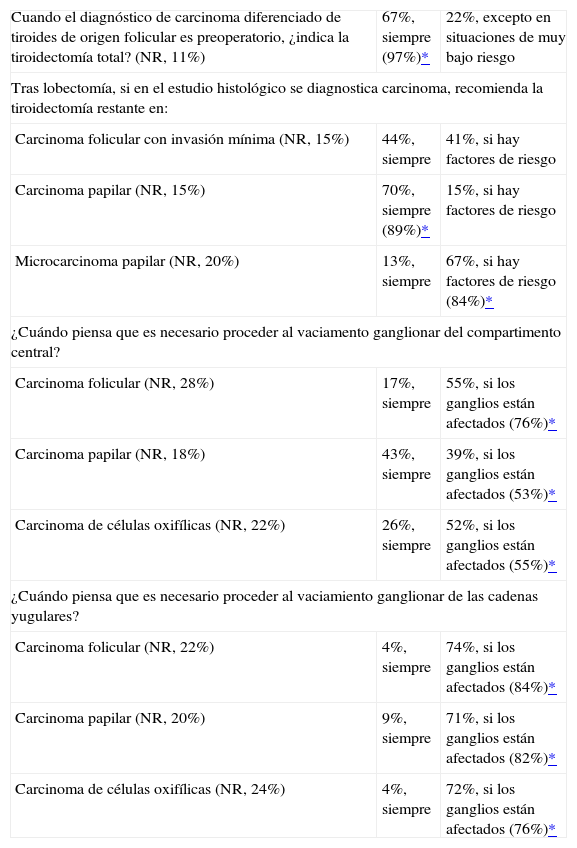
RESULTADOSTratamiento quirúrgicoCuando el diagnóstico de carcinoma diferenciado de tiroides es preoperatorio la tiroidectomía total es siempre preferida por el 67% de los encuestados, si bien, el 22% no la indican en situaciones de muy bajo riesgo.
En el caso de diagnosticarse un carcinoma papilar en el estudio histológico tras lobectomía, la tiroidectomía restante siempre es recomendada por el 70% de los encuestados. No obstante, si se trata de un microcarcinoma papilar, el 67% recomienda la tiroidectomía restante si apenas hay otros factores de riesgo. En el caso del carcinoma folicular con invasión mínima, el 44% recomienda siempre la tiroidectomía restante y el 41% sólo la recomienda si hay factores de riesgo.
En relación con la necesidad de proceder al vaciamiento ganglionar del compartimento central, el 43% responde que deberá ser realizada sistemáticamente si se trata de un carcinoma papilar; mientras que si se trata de un carcinoma folicular o de células oxifílicas el 55 y el 52%, respectivamente, de los encuestados responden que sólo deberá ser realizado si hubiera afectación ganglionar.
En los 3 tipos de carcinoma diferenciado del tiroides más del 70% de los médicos opinan que sólo se debe hacer el vaciamiento ganglionar de las cadenas yugulares si los respectivos ganglios estuvieran afectados (tabla 1).
Resultados relativos al tratamiento quirúrgico
| Cuando el diagnóstico de carcinoma diferenciado de tiroides de origen folicular es preoperatorio, ¿indica la tiroidectomía total? (NR, 11%) | 67%, siempre (97%)* | 22%, excepto en situaciones de muy bajo riesgo |
| Tras lobectomía, si en el estudio histológico se diagnostica carcinoma, recomienda la tiroidectomía restante en: | ||
| Carcinoma folicular con invasión mínima (NR, 15%) | 44%, siempre | 41%, si hay factores de riesgo |
| Carcinoma papilar (NR, 15%) | 70%, siempre (89%)* | 15%, si hay factores de riesgo |
| Microcarcinoma papilar (NR, 20%) | 13%, siempre | 67%, si hay factores de riesgo (84%)* |
| ¿Cuándo piensa que es necesario proceder al vaciamento ganglionar del compartimento central? | ||
| Carcinoma folicular (NR, 28%) | 17%, siempre | 55%, si los ganglios están afectados (76%)* |
| Carcinoma papilar (NR, 18%) | 43%, siempre | 39%, si los ganglios están afectados (53%)* |
| Carcinoma de células oxifílicas (NR, 22%) | 26%, siempre | 52%, si los ganglios están afectados (55%)* |
| ¿Cuándo piensa que es necesario proceder al vaciamiento ganglionar de las cadenas yugulares? | ||
| Carcinoma folicular (NR, 22%) | 4%, siempre | 74%, si los ganglios están afectados (84%)* |
| Carcinoma papilar (NR, 20%) | 9%, siempre | 71%, si los ganglios están afectados (82%)* |
| Carcinoma de células oxifílicas (NR, 24%) | 4%, siempre | 72%, si los ganglios están afectados (76%)* |
NR: no responde.
Después de la tiroidectomía total el 61% de los médicos recomienda sistemáticamente la gammagrafía con 131I antes de la ablación de restos tiroideos. Tan sólo el 28% recomienda sistemáticamente la ablación de restos tiroideos y el 59% la realiza si hay captación en el lecho tiroideo, la tiroglobulina está elevada y/o hay factores de riesgo. La dosis de 131I más referida (53%) fue 100mCi. La mayoría de los encuestados (84%) da indicaciones previas al paciente para una dieta pobre en yodo (tabla 2).
Resultados relativos a la ablación de restos tiroideos y tratamiento hormonal
| ¿Recomienda sistemáticamente la gammagrafía con 131I antes de la ablación de restos (tras tiroidectomía total o casi total)? (NR, 17%)61%, sí (71%)*22%, no¿Recomienda la ablación de restos tras tiroidectomía total? (NR, 13%)28%, sistemáticamente (90%)*17%, si hay captación en el lecho tiroideo9%, si la tiroglobulina está elevada18%, si hay factores de riesgo15%, si hay captación en el lecho tiroideo y/o si la tiroglobulina está elevada y/o si hay factores de riesgo¿Qué dosis prefiere para ablación de restos tiroideos? (NR, 28%)2%, 30mCi53%, 100mCi (79%)*0%, otra dosis fija17%, según factores de riesgoEn el tratamiento hormonal con levotiroxina, ¿qué grado de supresión de tirotropina prefiere? (NR, 15%)18%, < 0,01mU/l17%, 0,01-0,1mU/l17%, 0,1mU/l-límite inferior de lo normal31%, según los factores de riesgo (32%)*2%, 0,01-0,1mU/l y según los factores de riesgo |
NR: no responde.
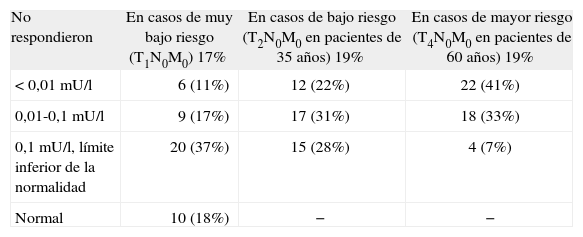
En relación a la necesidad de supresión de la tirotropina (TSH), se observó una gran variabilidad de respuestas, incluso en situaciones de riesgo diferente, tal como se puede observar en la tabla 3.
Resultados relativos a la preferencia del grado de supresión de tirotropina en el tratamiento hormonal con levotiroxina
| No respondieron | En casos de muy bajo riesgo (T1N0M0) 17% | En casos de bajo riesgo (T2N0M0 en pacientes de 35 años) 19% | En casos de mayor riesgo (T4N0M0 en pacientes de 60 años) 19% |
| < 0,01mU/l | 6 (11%) | 12 (22%) | 22 (41%) |
| 0,01-0,1mU/l | 9 (17%) | 17 (31%) | 18 (33%) |
| 0,1mU/l, límite inferior de la normalidad | 20 (37%) | 15 (28%) | 4 (7%) |
| Normal | 10 (18%) | − | − |
Como se ve en la tabla 4, si después de tiroidectomía total y ablación de restos tiroideos la tiroglobulina permanece elevada y la gammagrafía con 131I es positiva, apenas el 22% de los encuestados refiere la cirugía como primera opción terapéutica. Si la tiroglobulina está elevada pero la gammagrafía es negativa, el 72% de los médicos realiza otros exámenes de imagen, la tomografía computarizada (TC) es la primera elección.
Resultados relativos al tratamiento de las recidivas y metástasis
| Tras tiroidectomía total y ablación de restos…Si la tiroglobulina está elevada y la gammagrafía con 131I es positiva, ¿contempla la cirugía como primera opción? (NR, 11%)22%, sí (55%)*67%, noSi trata con 131I utiliza (NR, 41%):26%, dosis fijas empíricas (66%)*5%, límites superiores definidos por dosimetría hemática28%, dosimetría cuantitativaSi la tiroglobulina está elevada y la gammagrafía con 131I es negativa, ¿realiza otros exámenes de imagen? (NR, 26%)72%, sí (47%)*2%, no (55%)*En caso de carcinoma papilar, ¿cuáles?60%, TC como opción40%, PET como opción40%, ecografia como opción13%, radiografía del esqueleto como opción19%, gammagrafía como opción39%, gammagrafía tras dosis terapéutica de 131I como opción26%, radiografía de tórax como opciónEn caso de carcinoma folicular, ¿cuáles?57%, TC como opción37%, PET como opción37%, ecografía como opción9%, radiografía del esqueleto como opción17%, gammagrafía como opción30%, gammagrafía tras dosis terapéutica de 131I como opción22%, radiografía de tórax como opciónEn esta situación si no es posible la cirugía curativa…Si hay recidiva local recomienda (NR, 30%):57%, tratamiento con 131I7%, radioterapia externa4%, tratamiento con 131I y radioterapia externa2%, otro tipo de tratamiento |
NR: no responde; PET: tomografía por emisión de positrones; TC: tomografía computarizada.
En el caso de no ser posible la cirugía, el tratamiento con 131I es preferido por el 57% en el caso de que haya recidiva local y por el 63 y el 39% de los médicos en el caso de que haya metástasis pulmonares y óseas, respectivamente.
Si ni la cirugía ni el tratamiento con 131I fueran posibles de realizar, la radioterapia externa es recomendada por el 58% de estos especialistas.
DISCUSIÓNSiendo el tratamiento del carcinoma de tiroides un tema aún controvertido y sabiendo que en Portugal existen varios centros que realizan el tratamiento y el seguimiento de esta enfermedad, el grupo de estudios del tiroides decidió realizar un protocolo de orientación a semejanza de otros publicados por otros grupos3,4,7-12. Con este cuestionario se pretende llegar a conocer un poco la realidad nacional.
Se verificó que en todas las cuestiones colocadas hubo un porcentaje significativo de no respondedores que varió entre el 11 y el 30%. Por otro lado, en algunas cuestiones se encontró falta de uniformidad de las respuestas, que indican protocolos diferentes de actuación en el tratamiento del carcinoma diferenciado de tiroides.
Tratamiento quirúrgicoCuando después de la biopsia aspirativa el diagnóstico citológico es de carcinoma papilar, la tiroidectomía total deberá ser recomendada a la mayoría de los pacientes, tal como prefirió el 67% de los encuestados, excluidos de entrada los casos de muy bajo riesgo (así se interpretó el 22% de las respuestas).
En el caso del carcinoma folicular o de células de Hurthle el diagnóstico sólo se puede efectuar con seguridad en la pieza quirúrgica. Las ventajas de la tiroidectomía total o casi total parecen evidentes, pues un porcentaje significativo de carcinomas papilares son multifocales y frecuentemente hay necesidad de reintervención por recurrencia en el lóbulo contralateral13-16, y permite una más fácil ablación de restos tiroideos con 131I. No obstante, cuando después de una hemitiroidectomía se diagnostica un microcarcinoma papilar o un carcinoma folicular mínimamente invasivo, la tiroidectomía sólo se completa cuando hay otros factores de riesgo17,18, esto concuerda con el 67 y el 41% de las respuestas dadas, respectivamente.
Cerca de un cuarto de los encuestados no respondió a la cuestión relativa al vaciamiento ganglionar, lo que podría traducir alguna variabilidad de actuación en los diversos centros quirúrgicos. A pesar de que la literatura recomienda vaciamiento sistemático del compartimento central en caso de carcinoma papilar por metastatización frecuente en estos ganglios6,19,20, menos del 50% de las respuestas son afirmativas a este respecto. En algunos centros hospitalares los cirujanos no la realizan sistemáticamente y las últimas guías publicadas por la American Thyroid Association consideran el tratamiento con 131I una posible alternativa al vaciamiento central3. La afectación ganglionar central sólo ocurre en el 10% de los carcinomas foliculares y cerca del 25% de los carcinomas de células de Hurthle, por lo que la mitad de los encuestados responde, en este caso, que sólo procede a su vaciamiento si se verifica que éstos están afectados. En cuanto al vaciado de las cadenas yugulocarotídeas parece ser casi unánime su realización si apenas hay signos de metastatización (más del 70% de las respuestas dadas), lo que está de acuerdo con varios artículos publicados que afirman que cuando se verifica esta invasión ganglionar en la ecografía preoperatoria o durante la cirugía, la disección en bloque reduce el número de recurrencias y, posiblemente, la mortalidad20,21.
Ablación de restos tumoralesLa necesidad de realizar gammagrafía diagnóstica después de tiroidectomía no es consensual5. En el caso de que haya tejido tiroideo remanente de volumen considerable la captación ávida de 131I por éste puede enmascarar la metastatización ganglionar regional o a distancia, lo que reduce la sensibilidad de este examen. Algunos autores temen el efecto de stunning (reducción de la captación de yodo terapéutico inducido por una dosis diagnóstica preterapéutica)22 y recomiendan dosis diagnósticas menores.
De los médicos encuestados, el 61% considera que se debe realizar una gammagrafía diagnóstica tras tiroidectomía y sólo cerca de un cuarto de ellos (28%) recomienda sistemáticamente la ablación de restos tiroideos tras cirugía; la mayoría sólo hace ablación si hay signos de enfermedad o factores de riesgo, lo que traduce un comportamiento clínico más conservador por parte de los médicos portugueses. La ablación posquirúrgica con 131I se usa cada vez más pues reduce el riesgo de recurrencia locorregional y facilita el seguimiento con gammagrafía corporal o por las mediciones de la tiroglobulina, a pesar de que algunos estudios no han evidenciado estos beneficios en los enfermos de bajo riesgo23,24.
La dosis de 131I varía, en la literatura médica, entre 30 y 100mCi25,26. La mayoría de los encuestados prefirió la dosis de 100mCi que, en realidad, es la que más se usa6.
Supresión de la TSHEn el seguimiento de los pacientes tiroidectomizados por carcinoma diferenciado del tiroides se recomienda tratamiento con levotiroxina para supresión de la TSH. En los casos de buen pronóstico podrá ser efectuado apenas tratamiento sustitutivo.
Cuando está indicada la supresión de la TSH, no se encuentra bien definido cuál es el grado de supresión a realizar (las dosis bajas de tiroxina podrán aumentar el porcentaje de recurrencia del tumor, en cuanto que dosis elevadas pueden producir efectos tóxicos), lo que se traduce en la gran variabilidad de respuestas a esta cuestión. Con todo, el 33% de los encuestados suprimen la TSH conforme los factores de riesgo asociados, lo que también se recomienda en guías recientes3,4.
Tratamiento de la recidiva tumoralCuando hay persistencia de enfermedad o recidiva locorregional, el tratamiento de elección es la cirugía3,4, a pesar de que sólo el 22% de los especialistas de la encuesta lo mencionan. Cuando hay metástasis a distancia o éstas no son accesibles quirúrgicamente, se opta por realizar un tratamiento con 131I. El 131I radiactivo también se puede realizar tras la cirugía. A pesar de que cerca de un cuarto de los encuestados no respondió a estas preguntas, la mayoría de los respondedores prefiere el tratamiento con 131I en estos casos de metastatización local, pulmonar u ósea; en esta última también es posible la radioterapia externa. Hay tres actuaciones posibles en relación con el tratamiento con 131I: utilizar dosis empíricas, utilizar dosis en el límite superior determinado por dosimetría hemática o realizar una dosimetría cuantitativa tumoral. Se verifica que el 40% de los encuestados no respondió a esta cuestión, posiblemente atendiendo a que la elección de la dosis depende de la opinión del especialista de medicina nuclear y en varios centros se utiliza una dosis empírica de acuerdo con la situación patológica (el 26% de las respuestas).
Ante un valor de tiroglobulina sérica elevado y una gammagrafía corporal con 131I negativa es imperioso recurrir a otros medios de imagen (el 72% de las respuestas).
La TC surge como primera opción (60%), seguida de la ecografía y la tomografía por emisión de positrones con fluorodesoxiglucosa (cerca del 40%). Este examen es particularmente útil en los casos en que la gammagrafía tras el tratamiento no localizó enfermedad persistente y la tiroglobulina (sin supresión) permanece elevada (> 10-20ng/ml)27,28.
En el caso de imposibilidad de tratamiento quirúrgico o con 131I, la radioterapia externa tiene indicaciones en el carcinoma diferenciado del tiroides29 y hay aún muy poca experiencia con la quimioterapia, lo que también coincide con las respuestas dadas.
A modo de conclusión, al ser ésta una enfermedad específica y con diferencias en el tratamiento y el seguimiento del carcinoma diferenciado de tiroides en la literatura publicada, la gran variabilidad de respuestas en esta encuesta y el porcentaje significativo de no respondedores evidencian la falta de uniformidad de los protocolos de actuación del carcinoma de tiroides de los diferentes centros hospitalarios de Portugal.
En comparación con algunas guías publicadas3,4,8,9 y las respuestas del cuestionario semejante realizado en España6, las grandes diferencias en la actuación de los especialistas portugueses surgen principalmente en la cuestión del vaciamiento ganglionar cervical central durante la cirugía, la necesidad de realizar gammagrafía diagnóstica antes de la ablación de restos tumorales y el tratamiento de la recidiva de la enfermedad. Entendemos que estos pasos en el tratamiento de estos pacientes, eventualmente, deberán tomarlos equipos multidisciplinarios con mayor práctica en el seguimiento del carcinoma de tiroides.
Grupo de Estudos da TiróideAntónio Afonso, Ana Paula Marques, Beatriz Campos, Branca Cavaco, Carlos Veiga Lopes, Castor Pereira, Cláudia Freitas Horta, Dolores Passos, Edward Limbert, Elisabete Rodrigues, Ema Lacerda Nobre, Fernando Rodrigues, Francisco Carrilho, Gracinda Costa, Helena Vilar, Hugo Prazeres, Ibraim Coelho, Isabel Nascimento, Joao Jácome de Castro, Joao Neto, Lucília Salgado, Luís Marques, Luís Raposo, Lurdes Matos, Margarida Almeida, Maria Fátima Borges, Maria Joao Oliveira, Maria Rosa G. Castro, Miguel Allen, Miguel Melo, Pedro Carneiro Melo, Serafim Rosas, Teresa Cruz Ferreira, Teresa Martins e Valeriano Leite.
Al final del artículo se relaciona los componentes del Grupo de Estudos da Tiróide.